Страница:
Рис. 7. Своды стопы:
а – продольно-боковой; б – поперечный; в – продольно-срединный
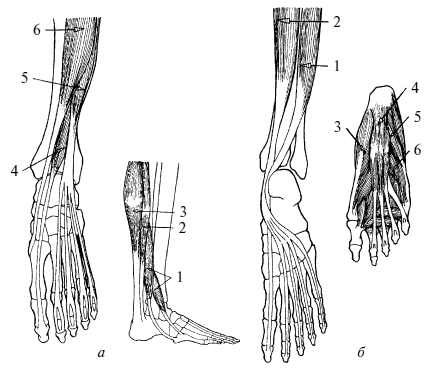
Рис. 8. Мышцы и связки стопы:
а – вид спереди (1 – малоберцовые мышцы; 2 – камбаловидная мышца; 3 – икроножная мышца; 4 – длинный разгибатель 1-го пальца стопы; 5 – длинный разгибатель пальцев; 6 – передняя большеберцовая мышца);
б – вид сзади (1 – длинный сгибатель 1-го пальца; 2 – длинный сгибатель пальцев; 3 – мышца, приводящая в движение 1-й палец; 4 – сгибатель пальцев; 5 – мышца, приводящая в движение 5-й палец; 6 – короткие сгибатели пальцев)
Продольный свод легко определить. Это может сделать каждый, проведя рукой по внутреннему краю стопы. Свод в какой-то мере сохраняется даже при тяжелых формах плоскостопия, и часто это вводит людей в заблуждение: «Ведь у меня такой высокий подъем, доктор».
Подъем-то высокий, но, увы, он не обеспечивает должной функциональности стопы.
Вершиной, как бы «замковым камнем», свода является так называемая ладьевидная кость. Запомним это название, оно нам пригодится, когда речь пойдет о диагностике.
Поперечные своды стопы выражены в меньшей степени и, соответственно, менее заметны взгляду непрофессионала.
Если обхватить ладонью подошву стопы и сжать, то она согнется в поперечную (выпуклостью кверху) дугу – от первой плюсневой кости к пятой. Своды стопы образованы пяткой, костями предплюсны и плюсны.
Есть целый ряд мышц, поддерживающих эти своды. Соединены они между собой относительно малоподвижными суставами, укрепленными большим количеством мощных связок, которые пассивно держат их в заданном положении. Это как бы цемент, который скрепляет камни свода.
У этой конструкции есть еще и створки, которые могут сдвигаться и раздвигаться, позволяя своду иметь разную кривизну и упругость за счет активной функции мышц стопы и голени. Такая структура играет ведущую роль в правильной биомеханике сводов стопы, обеспечивая функцию амортизации. И здесь наибольшее значение принадлежит мышцам голени, располагающимся спереди и снаружи, под коленом.
Имеются еще несколько длинных мышц голени, которые, сложно перехлестываясь и натягиваясь, образуют словно бы систему напряженных растяжек, удерживающих свод в напружиненном состоянии.
В норме при опоре на стопу основная нагрузка приходится на пяточную кость, головку первой плюсневой кости и на пятую плюсневую кость – крайнюю снаружи. То есть стопа опирается на три точки.Когда ослабевает система активных и пассивных растяжек, наступает состояние хронической усталости стопы. Поначалу это вызывает тупые боли в самой стопе и передней поверхности голени, которые проходят после отдыха. Своды стопы при этом зрительно не уплощаются. Но мышцы уже побаливают, сигнализируя – стопе нужна помощь.
Далее, если болезнь развивается, наступает фаза так называемого перемежающегося плоскостопия. Утомленные мышцы и растянувшиеся связки стопы больше не обеспечивают стабильности сводов.
Если посмотреть на стопу вечером, после ходьбы, можно заметить, что своды ее понизились. Но после ночного отдыха высота их восстанавливается. И этот момент очень важен для диагностики плоскостопия.
Когда болезнь прогрессирует, кости стопы связаны между собой уже недостаточно стабильно, происходит нарушение их взаимного расположения. При этом перенапрягаются связки – особенно в области вершины продольного свода, что вызывает дополнительные болевые ощущения. Локализацию болей можно определить, ощупывая тыльную часть стопы, в местах соединения мелких косточек предплюсны. Формируется так называемая плоская, а затем и плоско-вальгусная стопа – один из видов плоскостопия.
А всего этих видов пять.
А ЧТО У ВАС?
Этот вопрос я адресую читателям, потому что думаю, купили они эту книгу неспроста: либо у них уже есть плоскостопие, либо они подозревают, что с их ногами не все в порядке.
У большинства людей встречается так называемое статическое плоскостопие.
Отчего оно возникает? Иногда от врожденной слабости связок, от наследственной субтильности, если можно так выразиться. Такое строение часто называют аристократическим. Встречаются ведь дамы, у которых «…в кольцах узкая рука», как писал Блок. Или «узенькая пятка», что успел подсмотреть пушкинский Дон Гуан. Словом, «тонкая кость».
Но и у «ширококостных» особ статическое плоскостопие тоже случается. Чаще причина этому – излишняя полнота. У большинства толстяков своды стопы не выдерживают центнера (а то и больше) живого веса. В дополнение к проблемам с давлением, сердцем, поджелудочной железой и печенью добавляется плоскостопие. Как правило, в сочетании с болями в спине.
И что же? Большинство девушек и женщин жаловались на постоянные боли в ногах. Практически у всех ткачих, работающих более года, я обнаружил статическое плоскостопие. И вдобавок к этому у многих было расширение вен на ногах, что неудивительно – попробуй-ка побегай восемь часов между станками, да еще и с тяжеленными мотками пряжи…
Для статического плоскостопия характерны следующие болевые участки:
• на подошве, в центре свода стопы и у внутреннего края пятки;
• в центральной части стопы между ладьевидной и таранной костями;
• под внутренней и наружной лодыжками;
• между головками предплюсневых костей;
• в мышцах голени из-за их перегрузки;
• в коленном и тазобедренном суставах;
• в бедре из-за перенапряжения мышц;
• в пояснице на почве компенсаторно-усиленного лордоза (прогиба).
Боли, как правило, усиливаются к вечеру, но ослабевают после отдыха. Иногда у лодыжки появляется отечность.
Все эти симптомы характерны для статического плоскостопия.
Следующий вид – травматическое плоскостопие.
Как видно из названия, болезнь возникает в результате травмы, чаще всего как следствие переломов лодыжек, пяточной кости, предплюсны и плюсны. Еще раз посмотрите на рис. 3 и 7 – насколько пятка, в сочетании с ладьевидной и кубовидной костями и трубчатыми плюсневыми косточками, напоминает арочный свод, выложенный искусным каменщиком. Представьте, что этот свод по каким-то причинам обрушился. Стоит ли говорить, как трудно потом восстановить первоначальную тонкую, кропотливую работу Создателя.
Приведу пример травматического плоскостопия.
Среди моих пациентов был молодой человек, который в сильном подпитии, видимо перепутав окно с дверью, шагнул на улицу… с третьего этажа.
Он остался жив. Но врачам, спасавшим его в тот вечер, было важнее прооперировать позвоночник и освободить спинной мозг, сдавленный сломанным позвонком.
Парень провел долгие недели в больницах с различными осложнениями. Сломанными пяточными костями занимались уже после того, как удалось нормализовать его состояние. Молодому человеку потребовались операции на обеих стопах, чтобы восстановить правильную конфигурацию сводов. Но хромота осталась, ноги быстро устают, ноют к непогоде кости. И очень трудно теперь найти приличную работу…
Еще один вид – врожденное плоскостопие.
Его не следует путать с «узенькой пяткой» аристократических леди, характерной для статического плоскостопия. Здесь причина иная.
У ребенка формирование стопы завершается к 3–4 годам. И до того, как он твердо встал на ноги, трудно ценить, насколько функциональны ее своды. Редко (в 2–3 случаях из ста) бывает так, что стопа не то чтобы слабая, а просто плоская, как дощечка. Причиной может быть аномалия внутриутробного развития малыша. Как правило, у таких детей находят и другие нарушения строения скелета.
Лечение подобного вида плоскостопия надо начать как можно раньше, в сложных случаях – вплоть до хирургического.
Существует и рахитическое плоскостопие – не врожденное, а приобретенное в результате неправильного развития скелета, вызванного дефицитом витамина D в организме. И как следствие, недостаточным усвоением кальция – «цемента» для костей.
От статического рахитическое плоскостопие отличается тем, что его можно предупредить, проведя профилактику рахита: больше бывать на солнце, свежем воздухе, делать специальную гимнастику для стоп, принимать рыбий жир или другие препараты, содержащие витамин D.
Паралитическая плоская стопа – результат паралича мышц нижних конечностей и чаще всего – следствие вялых (или периферических) параличей мышц стопы и голени, вызванных полиомиелитом или иной нейроинфекцией.
У большинства людей встречается так называемое статическое плоскостопие.
Отчего оно возникает? Иногда от врожденной слабости связок, от наследственной субтильности, если можно так выразиться. Такое строение часто называют аристократическим. Встречаются ведь дамы, у которых «…в кольцах узкая рука», как писал Блок. Или «узенькая пятка», что успел подсмотреть пушкинский Дон Гуан. Словом, «тонкая кость».
Но и у «ширококостных» особ статическое плоскостопие тоже случается. Чаще причина этому – излишняя полнота. У большинства толстяков своды стопы не выдерживают центнера (а то и больше) живого веса. В дополнение к проблемам с давлением, сердцем, поджелудочной железой и печенью добавляется плоскостопие. Как правило, в сочетании с болями в спине.
Еще одна причина болезни – нерациональная обувь, о чем мы еще поговорим подробнее. Туфли на шпильке или на негнущейся платформе настолько извращают биомеханику нормального шага, что это почти фатально приводит к болезням стоп.Помню, более тридцати лет назад меня, молодого доктора-ортопеда, включили во врачебную комиссию по освидетельствованию состояния здоровья работников ткацкой фабрики. Вернее, работниц, я не припомню среди пациентов ни одного молодого человека. Как в песне – там «незамужние ткачихи составляли большинство».
Часто причиной статического плоскостопия бывают и длительные нагрузки, связанные с профессиональной деятельностью.
И что же? Большинство девушек и женщин жаловались на постоянные боли в ногах. Практически у всех ткачих, работающих более года, я обнаружил статическое плоскостопие. И вдобавок к этому у многих было расширение вен на ногах, что неудивительно – попробуй-ка побегай восемь часов между станками, да еще и с тяжеленными мотками пряжи…
Для статического плоскостопия характерны следующие болевые участки:
• на подошве, в центре свода стопы и у внутреннего края пятки;
• в центральной части стопы между ладьевидной и таранной костями;
• под внутренней и наружной лодыжками;
• между головками предплюсневых костей;
• в мышцах голени из-за их перегрузки;
• в коленном и тазобедренном суставах;
• в бедре из-за перенапряжения мышц;
• в пояснице на почве компенсаторно-усиленного лордоза (прогиба).
Боли, как правило, усиливаются к вечеру, но ослабевают после отдыха. Иногда у лодыжки появляется отечность.
Все эти симптомы характерны для статического плоскостопия.
Следующий вид – травматическое плоскостопие.
Как видно из названия, болезнь возникает в результате травмы, чаще всего как следствие переломов лодыжек, пяточной кости, предплюсны и плюсны. Еще раз посмотрите на рис. 3 и 7 – насколько пятка, в сочетании с ладьевидной и кубовидной костями и трубчатыми плюсневыми косточками, напоминает арочный свод, выложенный искусным каменщиком. Представьте, что этот свод по каким-то причинам обрушился. Стоит ли говорить, как трудно потом восстановить первоначальную тонкую, кропотливую работу Создателя.
Приведу пример травматического плоскостопия.
Среди моих пациентов был молодой человек, который в сильном подпитии, видимо перепутав окно с дверью, шагнул на улицу… с третьего этажа.
Он остался жив. Но врачам, спасавшим его в тот вечер, было важнее прооперировать позвоночник и освободить спинной мозг, сдавленный сломанным позвонком.
Парень провел долгие недели в больницах с различными осложнениями. Сломанными пяточными костями занимались уже после того, как удалось нормализовать его состояние. Молодому человеку потребовались операции на обеих стопах, чтобы восстановить правильную конфигурацию сводов. Но хромота осталась, ноги быстро устают, ноют к непогоде кости. И очень трудно теперь найти приличную работу…
Еще один вид – врожденное плоскостопие.
Его не следует путать с «узенькой пяткой» аристократических леди, характерной для статического плоскостопия. Здесь причина иная.
У ребенка формирование стопы завершается к 3–4 годам. И до того, как он твердо встал на ноги, трудно ценить, насколько функциональны ее своды. Редко (в 2–3 случаях из ста) бывает так, что стопа не то чтобы слабая, а просто плоская, как дощечка. Причиной может быть аномалия внутриутробного развития малыша. Как правило, у таких детей находят и другие нарушения строения скелета.
Лечение подобного вида плоскостопия надо начать как можно раньше, в сложных случаях – вплоть до хирургического.
Существует и рахитическое плоскостопие – не врожденное, а приобретенное в результате неправильного развития скелета, вызванного дефицитом витамина D в организме. И как следствие, недостаточным усвоением кальция – «цемента» для костей.
От статического рахитическое плоскостопие отличается тем, что его можно предупредить, проведя профилактику рахита: больше бывать на солнце, свежем воздухе, делать специальную гимнастику для стоп, принимать рыбий жир или другие препараты, содержащие витамин D.
Паралитическая плоская стопа – результат паралича мышц нижних конечностей и чаще всего – следствие вялых (или периферических) параличей мышц стопы и голени, вызванных полиомиелитом или иной нейроинфекцией.
В запущенных случаях больным плоскостопием показана операция, восстанавливающая форму стоп. Проводят такие в специализированных ортопедических клиниках. Не буду скрывать: операция сложная, процесс восстановления после нее занимает не меньше трех месяцев и то лишь в том случае, если больной неукоснительно выполняет все положенные упражнения и рекомендации врачей.Кстати, должен предупредить, что функция сводов стопы после оперативного вмешательства в полной мере не восстанавливается – в дальнейшем необходимо постоянно носить супинаторы. Так что лучше обратить внимание на свои ноги как можно раньше, тогда, когда видимых поводов для беспокойства вроде бы еще нет.
Конец бесплатного ознакомительного фрагмента
