1) офтальмоплегическая – сопровождается временным, полным или частичным обездвиживанием глазных яблок, опусканием век, двоением в глазах;
2) вестибулярная – сопровождается головокружением, нистагмом (подергиванием глазных яблок);
3) ассоциированная – может сочетаться с нарушениями речи, нарушениями движений и чувствительности;
4) брюшная – с приступами болей в животе, рвотой, тошнотой, полиурией (повышенным мочеотделением).
После этих начальных проявлений развивается непосредственно болевой приступ, часто имеющий очень высокую интенсивность. Боль обычно локализуется в области лба, виска, глазницы с одной стороны головы, может распространяться на другие области, захватывая всю половину головы, от чего болезнь и приобрела свое название – гемикрания (рис. 1). Бывают, однако, случаи и двусторонней локализации. Яркий свет, громкие звуки, кашель, умственное напряжение вызывают резкое усиление боли. Часто возникает тошнота и затем рвота, приносящая некоторое облегчение.
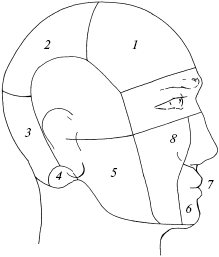 Рис. 1. Схема областей головы: 1 – лобная; 2 – теменная; 3 – затылочная; 4 – сосцевидная; 5 – околоушно-жевательная; 6 – подбородочная; 7 – ротовая; 8 – щечная
Рис. 1. Схема областей головы: 1 – лобная; 2 – теменная; 3 – затылочная; 4 – сосцевидная; 5 – околоушно-жевательная; 6 – подбородочная; 7 – ротовая; 8 – щечная
Длительность болевого приступа различна и может составлять от нескольких часов до нескольких суток. Больного тянет ко сну, и после сна болезненные явления проходят, как правило, полностью. Однако чувство тяжести в голове и усиление головной боли при резких движениях, кашле, чихании еще иногда остается.
В полости черепа болевые нервные окончания содержатся в твердой мозговой оболочке, в стенках артерий и венозных синусов. В небольшом количестве они есть в мягкой мозговой оболочке.
Паутинная оболочка головного мозга и сама нервная ткань не содержат болевых рецепторов и поэтому болевых раздражений не воспринимают. Боль может возникнуть при воздействии на твердую мозговую оболочку и на стенки артерий и венозных синусов.
Основными причинами, вызывающими раздражение данных образований, являются:
1) нарушение внутричерепного кровообращения;
2) различные гуморальные (обменные) факторы, действующие непосредственно на болевые рецепторы сосудов, синусов и твердой мозговой оболочки;
3) различные процессы, снижающие порог возбудимости коры головного мозга.
Причины возникновения гемикрании до конца не выяснены. Большое значение придается наследственному фактору. Так, 70–90% больных мигренью имеют родственников, страдающих этим же заболеванием.
По современным данным механизм болевого приступа следующий:
1) в первой фазе происходит спазм сосудов головного мозга и мозговых оболочек, в результате чего соответствующая половина лица бледнеет, различные участки коры головного мозга получают недостаточное количество крови, и как результат возникает аура в виде зрительных или других нарушений;
2) во второй фазе происходит падение тонуса сосудов (в основном твердой мозговой оболочки), пульсовое колебание их стенок увеличивается, что и служит болевым раздражителем соответствующих рецепторов.
В настоящее время причину гемикрании видят в сложных биохимических сдвигах, в частности в увеличении серотонина и простагландинов. Начало приступа может провоцироваться самыми различными факторами, которые могут быть чрезвычайно индивидуальными: курение, алкоголь, утомление, нахождение в душном помещении, недосыпание, запахи и некоторые пищевые продукты, голодание, нарушение привычного ритма жизни.
Мигренозная невралгия, или «пучковая» мигрень
Гордоновская мигренозная невралгия
Мигренозный статус
Гипертоническая болезнь
Гипотония
Атеросклероз
Острое нарушение мозгового кровообращения
Инсульт
Преходящие нарушения мозгового кровообращения
Патология в позвоночнике
Длительное мышечное напряжение
2) вестибулярная – сопровождается головокружением, нистагмом (подергиванием глазных яблок);
3) ассоциированная – может сочетаться с нарушениями речи, нарушениями движений и чувствительности;
4) брюшная – с приступами болей в животе, рвотой, тошнотой, полиурией (повышенным мочеотделением).
После этих начальных проявлений развивается непосредственно болевой приступ, часто имеющий очень высокую интенсивность. Боль обычно локализуется в области лба, виска, глазницы с одной стороны головы, может распространяться на другие области, захватывая всю половину головы, от чего болезнь и приобрела свое название – гемикрания (рис. 1). Бывают, однако, случаи и двусторонней локализации. Яркий свет, громкие звуки, кашель, умственное напряжение вызывают резкое усиление боли. Часто возникает тошнота и затем рвота, приносящая некоторое облегчение.

Длительность болевого приступа различна и может составлять от нескольких часов до нескольких суток. Больного тянет ко сну, и после сна болезненные явления проходят, как правило, полностью. Однако чувство тяжести в голове и усиление головной боли при резких движениях, кашле, чихании еще иногда остается.
В полости черепа болевые нервные окончания содержатся в твердой мозговой оболочке, в стенках артерий и венозных синусов. В небольшом количестве они есть в мягкой мозговой оболочке.
Паутинная оболочка головного мозга и сама нервная ткань не содержат болевых рецепторов и поэтому болевых раздражений не воспринимают. Боль может возникнуть при воздействии на твердую мозговую оболочку и на стенки артерий и венозных синусов.
Основными причинами, вызывающими раздражение данных образований, являются:
1) нарушение внутричерепного кровообращения;
2) различные гуморальные (обменные) факторы, действующие непосредственно на болевые рецепторы сосудов, синусов и твердой мозговой оболочки;
3) различные процессы, снижающие порог возбудимости коры головного мозга.
Причины возникновения гемикрании до конца не выяснены. Большое значение придается наследственному фактору. Так, 70–90% больных мигренью имеют родственников, страдающих этим же заболеванием.
По современным данным механизм болевого приступа следующий:
1) в первой фазе происходит спазм сосудов головного мозга и мозговых оболочек, в результате чего соответствующая половина лица бледнеет, различные участки коры головного мозга получают недостаточное количество крови, и как результат возникает аура в виде зрительных или других нарушений;
2) во второй фазе происходит падение тонуса сосудов (в основном твердой мозговой оболочки), пульсовое колебание их стенок увеличивается, что и служит болевым раздражителем соответствующих рецепторов.
В настоящее время причину гемикрании видят в сложных биохимических сдвигах, в частности в увеличении серотонина и простагландинов. Начало приступа может провоцироваться самыми различными факторами, которые могут быть чрезвычайно индивидуальными: курение, алкоголь, утомление, нахождение в душном помещении, недосыпание, запахи и некоторые пищевые продукты, голодание, нарушение привычного ритма жизни.
Мигренозная невралгия, или «пучковая» мигрень
Мигренозная невралгия, или «пучковая» мигрень, – болезнь с неизвестной причиной и механизмом развития.
Симптомы. Характеризуется пароксизмами жестоких болей в височно-орбитальной области, протекающих в виде серий болевых атак с возможной иррадиацией в челюсть, ухо, шею. Лицо бледное или, наоборот, гиперемированное, больные часто испытывают чувство прилива крови к верхней части туловища.
Симптомы. Характеризуется пароксизмами жестоких болей в височно-орбитальной области, протекающих в виде серий болевых атак с возможной иррадиацией в челюсть, ухо, шею. Лицо бледное или, наоборот, гиперемированное, больные часто испытывают чувство прилива крови к верхней части туловища.
Гордоновская мигренозная невралгия
Гордоновская мигренозная невралгия является поражением большого поверхностного каменистого нерва, имеющего в своем составе сосудорасширяющие волокна, через которые импульсы достигают сплетения сонной артерии и вызывают расширение сосудов мозга и, как следствие, болевой синдром.
Симптомы. Расположен нерв в височной области, и его поражение сильно напоминает мигрень, но для него очень характерны сильные «выкручивающие», «выдавливающие глаз» боли, как правило ночные, сопровождающиеся слезотечением и ринореей (выделением жидкой слизи из носовых ходов). Часто в процесс вовлекается и височная артерия.
Отличить эти заболевания от истинной гемикрании не всегда просто, и поэтому обязательно требуется обращение к врачу. Кроме того, существует еще целый ряд заболеваний, имеющих сходную клиническую картину, но требующих совершенно иного лечения. Часто эти заболевания достаточно серьезны, поэтому в любом случае требуются дополнительные параклинические исследования, позволяющие исключить симптоматический характер мигрени (при мигрени существенных изменений не находят).
Симптомы. Расположен нерв в височной области, и его поражение сильно напоминает мигрень, но для него очень характерны сильные «выкручивающие», «выдавливающие глаз» боли, как правило ночные, сопровождающиеся слезотечением и ринореей (выделением жидкой слизи из носовых ходов). Часто в процесс вовлекается и височная артерия.
Отличить эти заболевания от истинной гемикрании не всегда просто, и поэтому обязательно требуется обращение к врачу. Кроме того, существует еще целый ряд заболеваний, имеющих сходную клиническую картину, но требующих совершенно иного лечения. Часто эти заболевания достаточно серьезны, поэтому в любом случае требуются дополнительные параклинические исследования, позволяющие исключить симптоматический характер мигрени (при мигрени существенных изменений не находят).
Мигренозный статус
В тяжелых случаях у больных мигренью может развиться мигренозный статус – приступы острой мигренозной головной боли, следующие один за другим с короткими интервалами, продолжающиеся несколько часов или суток; в межприступном периоде сохраняется менее сильная головная боль. Мигренозный статус может длиться до 1–3 недель.
Фаза предвестников перед приступом мигрени может отсутствовать. В этом случае приступ простой мигрени начинается с головной боли, а приступ ассоциированной – с ауры. В течении мигрени могут быть ремиссии (отсутствие приступов – светлые промежутки), которые наступают спонтанно или во время беременности и лактации, а иногда после различных ситуаций, требующих максимального эмоционального напряжения.
Фаза предвестников перед приступом мигрени может отсутствовать. В этом случае приступ простой мигрени начинается с головной боли, а приступ ассоциированной – с ауры. В течении мигрени могут быть ремиссии (отсутствие приступов – светлые промежутки), которые наступают спонтанно или во время беременности и лактации, а иногда после различных ситуаций, требующих максимального эмоционального напряжения.
Гипертоническая болезнь
Следующее наиболее распространенное заболевание, для которого ведущим симптомом является головная боль, – это гипертоническая болезнь.
Гипертоническая болезнь – это заболевание, основным признаком которого является повышение артериального давления, обусловленное нарушением регуляции тонуса сосудов и работы сердца и не связанное с органическими заболеваниями каких-либо органов или систем.
Симптомы. В течении гипертонической болезни различают три стадии.
I – стадия функциональных изменений. В этот период больных беспокоят слабость, головная боль, быстрая утомляемость, нарушения сна. Повышенное артериальное давление держится непостоянно, под влиянием отдыха и седативных средств оно нормализуется. Изменений во внутренних органах не обнаруживается.
II – стадия начальных органических изменений. Артериальное давление повышено, для его снижения требуется применение специальных гипотензивных препаратов. Могут возникать гипертонические кризы. Усугубляется течение атеросклероза, ишемической болезни сердца, возникает поражение почек, глаз и других органов. Увеличивается левый желудочек сердца.
III – стадия выраженных органических изменений. Артериальное давление стойко повышено. Могут возникать такие осложнения, как инфаркт миокарда, мозговой инсульт, сердечная недостаточность, слепота.
Основная жалоба, которую предъявляют пациенты, – это головная боль, связанная с повышением артериального давления. Обычно она локализуется в затылочной области, появляется по утрам после сна. Могут быть раздражительность, бессонница, некоторое снижение памяти, также беспокоят боли в области сердца, одышка при физической нагрузке, снижение зрения.
При гипертонической болезни отмечаются гипертонические кризы – резкое повышение артериального давления. Провоцирующими моментами являются стрессы, физические усилия, недостаточный сон и т. д.
Появляется или усиливается головная боль, возникают головокружение, тошнота, рвота, боли в области сердца, сердцебиение, расстройство зрения.
Характеристика головной боли при гипертонической болезни довольно типична: ранним утром (у некоторых больных ночью), постепенно усиливаясь, появляются ноющие головные боли, как бы исходящие из глубины черепа, часто пульсирующие, усиливающиеся при кашле, чихании, натуживании. Усиление головных болей отмечается и во время выполнения физической работы.
Боли бывают как постоянными, так и перемежающимися, ощущаются во всей голове или в одной из ее половин и часто напоминают мигренозные боли. После утреннего подъема и приема кофе они обычно уменьшаются. Головные боли отмечаются преимущественно в затылочной и височной областях и, как правило, связаны с нервно-психическим напряжением. Возможны интенсивные, преимущественно общие головные боли, когда больные ощущают как бы распирание головы, ухудшение остроты зрения.
Кроме того, головные боли зависят от стадии заболевания.
В начальных стадиях гипертонической болезни головная боль может иметь затылочную, височную или лобно-глазничную локализацию, пульсирующий характер, усиливаться после волнения, нарушения режима труда и отдыха, при резких колебаниях погоды.
Во второй стадии болезни головная боль нередко возникает в утренние часы, имеет диффузную, половинную или затылочную локализацию, пульсирующий или сжимающий характер, уменьшается после подъема и часто исчезает к середине дня.
В третьей стадии головная боль часто имеет диффузный характер, сопровождается, особенно при кризах, тошнотой, рвотой, головокружением.
Гипертоническая болезнь – это заболевание, основным признаком которого является повышение артериального давления, обусловленное нарушением регуляции тонуса сосудов и работы сердца и не связанное с органическими заболеваниями каких-либо органов или систем.
Симптомы. В течении гипертонической болезни различают три стадии.
I – стадия функциональных изменений. В этот период больных беспокоят слабость, головная боль, быстрая утомляемость, нарушения сна. Повышенное артериальное давление держится непостоянно, под влиянием отдыха и седативных средств оно нормализуется. Изменений во внутренних органах не обнаруживается.
II – стадия начальных органических изменений. Артериальное давление повышено, для его снижения требуется применение специальных гипотензивных препаратов. Могут возникать гипертонические кризы. Усугубляется течение атеросклероза, ишемической болезни сердца, возникает поражение почек, глаз и других органов. Увеличивается левый желудочек сердца.
III – стадия выраженных органических изменений. Артериальное давление стойко повышено. Могут возникать такие осложнения, как инфаркт миокарда, мозговой инсульт, сердечная недостаточность, слепота.
Основная жалоба, которую предъявляют пациенты, – это головная боль, связанная с повышением артериального давления. Обычно она локализуется в затылочной области, появляется по утрам после сна. Могут быть раздражительность, бессонница, некоторое снижение памяти, также беспокоят боли в области сердца, одышка при физической нагрузке, снижение зрения.
При гипертонической болезни отмечаются гипертонические кризы – резкое повышение артериального давления. Провоцирующими моментами являются стрессы, физические усилия, недостаточный сон и т. д.
Появляется или усиливается головная боль, возникают головокружение, тошнота, рвота, боли в области сердца, сердцебиение, расстройство зрения.
Характеристика головной боли при гипертонической болезни довольно типична: ранним утром (у некоторых больных ночью), постепенно усиливаясь, появляются ноющие головные боли, как бы исходящие из глубины черепа, часто пульсирующие, усиливающиеся при кашле, чихании, натуживании. Усиление головных болей отмечается и во время выполнения физической работы.
Боли бывают как постоянными, так и перемежающимися, ощущаются во всей голове или в одной из ее половин и часто напоминают мигренозные боли. После утреннего подъема и приема кофе они обычно уменьшаются. Головные боли отмечаются преимущественно в затылочной и височной областях и, как правило, связаны с нервно-психическим напряжением. Возможны интенсивные, преимущественно общие головные боли, когда больные ощущают как бы распирание головы, ухудшение остроты зрения.
Кроме того, головные боли зависят от стадии заболевания.
В начальных стадиях гипертонической болезни головная боль может иметь затылочную, височную или лобно-глазничную локализацию, пульсирующий характер, усиливаться после волнения, нарушения режима труда и отдыха, при резких колебаниях погоды.
Во второй стадии болезни головная боль нередко возникает в утренние часы, имеет диффузную, половинную или затылочную локализацию, пульсирующий или сжимающий характер, уменьшается после подъема и часто исчезает к середине дня.
В третьей стадии головная боль часто имеет диффузный характер, сопровождается, особенно при кризах, тошнотой, рвотой, головокружением.
Гипотония
В отличие от гипертонической болезни, при пониженном артериальном давлении головная боль стихает в положении лежа и усиливается в положении стоя, сопровождается шумом в ушах или голове, ослаблением пульса, бледностью кожи лица. После приема препаратов, повышающих артериальное давление (чая, кофе и др.), самочувствие больных обычно улучшается, головная боль уменьшается или исчезает. Головная боль при гипотонии выражена умеренно, возникает обычно по утрам, сопровождается общей слабостью, зевотой, бледностью, сердцебиением, сочетается с быстрой утомляемостью, склонностью к обморокам. Со временем она становится постоянной либо приступообразной, подчас совпадая с гипотоническими сосудистыми кризами.
Симптомы. Головная боль может являться ведущим симптомом поражения сосудов головного мозга. Нарушение мозгового кровообращения, как правило, развивается на фоне сосудистых заболеваний, в основном атеросклероза, и повышенного артериального давления. Упрямство, отказ пересматривать устаревшие стереотипы – вот возможные причины его возникновения.
Симптомы. Головная боль может являться ведущим симптомом поражения сосудов головного мозга. Нарушение мозгового кровообращения, как правило, развивается на фоне сосудистых заболеваний, в основном атеросклероза, и повышенного артериального давления. Упрямство, отказ пересматривать устаревшие стереотипы – вот возможные причины его возникновения.
Атеросклероз
В крови циркулируют холестерин и другие жиры в соединении с белками – липопротеиды, или жиро-белковый комплекс. Качественно изменяясь, они воспринимаются организмом как аутоантигены, против которых вырабатываются антитела и биологически активные вещества (гистамин, серотонин), что влияет на сосудистую стенку, увеличивая ее проницаемость, нарушая обменные процессы.
Атеросклероз – это хроническое заболевание артерий крупного и среднего калибра (эластического и мышечно-эластического типа), характеризующееся отложением и накоплением в интиме плазменных атерогенных апопротеин-бета-содержащих липопротеинов с последующим реактивным разрастанием соединительной ткани и образованием фиброзных бляшек, проявляющаяся головными болями, головокружениями и нарушениям общего самочувствия.
Клинические формы атеросклероза. Помимо атеросклероза мозговых артерий, выделяют следующие формы (по локализации процесса):
1) атеросклероз грудной и брюшной аорты;
2) атеросклероз коронарных артерий;
3) атеросклероз почечных артерий;
4) атеросклероз мезентериальных артерий;
5) атеросклероз легочных артерий.
Периоды. По клинической характеристике выделяют 2 периода с соответствующими стадиями.
I период (доклинический):
1) стадия вазомоторных нарушений;
2) комплекс биохимических нарушений.
II период (период типичных клинических проявлений):
1) ишемическая стадия;
2) тромбонекротическая стадия;
3) склеротическая стадия.
По фазам течения атеросклероз подразделяют на:
1) фазу прогрессирования;
2) фазу стабилизации;
3) фазу регрессирования.
Механизм развития. Атеросклероз начинается с нарушения проницаемости эндотелия и миграции в интиму гладкомышечных клеток и макрофагов. Эти клетки интенсивно накапливают липиды и превращаются в «нечистые клетки». Перегрузка нечистых клеток холестерином и его эфирами приводит к распаду клеток и к выходу во внеклеточное пространство липидов и лизосомальных ферментов, что ведет к развитию фиброзирующей реакции. Фиброзная ткань окружает липидную массу, формируется фиброзно-атероматозная бляшка. Развитие указанных процессов происходит под влиянием двух групп патогенетических факторов.
Факторы, способствующие развитию атерогенной гиперлипопротеинемии:
1) факторы риска (возраст старше 45 лет, мужской пол, курение, подверженность стрессам, артериальная гипертензия, сахарный диабет, избыточная масса тела, гиподинамия, отягощенная по атеросклерозу наследственность, подагра, мягкая питьевая вода и т. д.);
2) этиологические факторы; злоупотребление жирной, богатой холестерином и легко всасывающимися углеводами пищей, болезни обмена веществ и эндокринные заболевания (сахарный диабет, гипотиреоз, желчнокаменная болезнь);
3) нарушения функции печени, кишечника, эндокринных желез, инсулярного аппарата и т. д.
Факторы, способствующие проникновению атерогенных липопротеинов в интиму артерий:
1) повышение проницаемости эндотелия;
2) уменьшение акцепторных функций альфа-липопротеидов по удалению холестерина из интимы артерий;
3) активация перекисного окисления липидов, уменьшение образования эндотелием вазодилатирующего фактора; включение иммунологических механизмов – образование антител к атерогенным пре-бета– и бета-липопротеидам.
Таким образом, к возникновению атеросклероза причастны практически все системы организма: нервная, эндокринная, иммунная и т. д.
Длительное перевозбуждение коры больших полушарий приводит к перевозбуждению гипоталамо-гипофизарно-надпочечниковой системы. Происходит усиленный выброс катехоламинов и нарушение всех видов обмена, особенно в стенках сосудов, повышается артериальное давление.
Симптомы. Клиническая картина при атеросклеротических нарушениях выражается снижением работоспособности, головными болями, нарушением сна, головокружением, шумом в голове, раздражительностью, парадоксальными эмоциями (радость со слезами на глазах), ухудшением слуха, снижением памяти, неприятными ощущениями (ползание мурашек) на коже, снижением внимания. Может также развиться астено-депрессивный или астено-ипохондрический синдром.
Атеросклероз – это хроническое заболевание артерий крупного и среднего калибра (эластического и мышечно-эластического типа), характеризующееся отложением и накоплением в интиме плазменных атерогенных апопротеин-бета-содержащих липопротеинов с последующим реактивным разрастанием соединительной ткани и образованием фиброзных бляшек, проявляющаяся головными болями, головокружениями и нарушениям общего самочувствия.
Клинические формы атеросклероза. Помимо атеросклероза мозговых артерий, выделяют следующие формы (по локализации процесса):
1) атеросклероз грудной и брюшной аорты;
2) атеросклероз коронарных артерий;
3) атеросклероз почечных артерий;
4) атеросклероз мезентериальных артерий;
5) атеросклероз легочных артерий.
Периоды. По клинической характеристике выделяют 2 периода с соответствующими стадиями.
I период (доклинический):
1) стадия вазомоторных нарушений;
2) комплекс биохимических нарушений.
II период (период типичных клинических проявлений):
1) ишемическая стадия;
2) тромбонекротическая стадия;
3) склеротическая стадия.
По фазам течения атеросклероз подразделяют на:
1) фазу прогрессирования;
2) фазу стабилизации;
3) фазу регрессирования.
Механизм развития. Атеросклероз начинается с нарушения проницаемости эндотелия и миграции в интиму гладкомышечных клеток и макрофагов. Эти клетки интенсивно накапливают липиды и превращаются в «нечистые клетки». Перегрузка нечистых клеток холестерином и его эфирами приводит к распаду клеток и к выходу во внеклеточное пространство липидов и лизосомальных ферментов, что ведет к развитию фиброзирующей реакции. Фиброзная ткань окружает липидную массу, формируется фиброзно-атероматозная бляшка. Развитие указанных процессов происходит под влиянием двух групп патогенетических факторов.
Факторы, способствующие развитию атерогенной гиперлипопротеинемии:
1) факторы риска (возраст старше 45 лет, мужской пол, курение, подверженность стрессам, артериальная гипертензия, сахарный диабет, избыточная масса тела, гиподинамия, отягощенная по атеросклерозу наследственность, подагра, мягкая питьевая вода и т. д.);
2) этиологические факторы; злоупотребление жирной, богатой холестерином и легко всасывающимися углеводами пищей, болезни обмена веществ и эндокринные заболевания (сахарный диабет, гипотиреоз, желчнокаменная болезнь);
3) нарушения функции печени, кишечника, эндокринных желез, инсулярного аппарата и т. д.
Факторы, способствующие проникновению атерогенных липопротеинов в интиму артерий:
1) повышение проницаемости эндотелия;
2) уменьшение акцепторных функций альфа-липопротеидов по удалению холестерина из интимы артерий;
3) активация перекисного окисления липидов, уменьшение образования эндотелием вазодилатирующего фактора; включение иммунологических механизмов – образование антител к атерогенным пре-бета– и бета-липопротеидам.
Таким образом, к возникновению атеросклероза причастны практически все системы организма: нервная, эндокринная, иммунная и т. д.
Длительное перевозбуждение коры больших полушарий приводит к перевозбуждению гипоталамо-гипофизарно-надпочечниковой системы. Происходит усиленный выброс катехоламинов и нарушение всех видов обмена, особенно в стенках сосудов, повышается артериальное давление.
Симптомы. Клиническая картина при атеросклеротических нарушениях выражается снижением работоспособности, головными болями, нарушением сна, головокружением, шумом в голове, раздражительностью, парадоксальными эмоциями (радость со слезами на глазах), ухудшением слуха, снижением памяти, неприятными ощущениями (ползание мурашек) на коже, снижением внимания. Может также развиться астено-депрессивный или астено-ипохондрический синдром.
Острое нарушение мозгового кровообращения
Под острым нарушением мозгового кровообращения объединяют все виды острого нарушения мозгового кровообращения, которые сопровождаются преходящей или стойкой неврологической симптоматикой.
Для них характерно появление клинических симптомов со стороны нервной системы на фоне существующих сосудистых изменений. Заболевание характеризуется острым началом и отличается значительной динамикой общемозговых и локальных симптомов поражения мозга. Выделяют преходящие нарушения мозгового кровообращения, которые характеризуются регрессом неврологических признаков в течение суток после их появления, и острые нарушения с более стойкой, иногда необратимой неврологической симптоматикой – инсульты.
Для них характерно появление клинических симптомов со стороны нервной системы на фоне существующих сосудистых изменений. Заболевание характеризуется острым началом и отличается значительной динамикой общемозговых и локальных симптомов поражения мозга. Выделяют преходящие нарушения мозгового кровообращения, которые характеризуются регрессом неврологических признаков в течение суток после их появления, и острые нарушения с более стойкой, иногда необратимой неврологической симптоматикой – инсульты.
Инсульт
Инсульты подразделяются на ишемические (инфаркт мозга) и геморрагические – выход крови в окружающие ткани и пропитывание их. Условно выделяют малые инсульты, при которых заболевание протекает легко, а неврологические симптомы (двигательные, речевые и др.) исчезают в течение 3 недель.
Преходящие нарушения мозгового кровообращения
Преходящие нарушения мозгового кровообращения чаще всего наблюдаются при гипертонической болезни или атеросклерозе мозговых сосудов. Провоцировать нарушения мозгового кровообращения могут стрессовые ситуации. Материалом для эмболии и тромбозов служат кристаллы холестерина, массы распадающихся атеросклеротических бляшек, кусочки тромбов, конгломераты тромбоцитов.
Симптомы. Клиническая картина преходящих нарушений мозгового кровообращения может проявляться как общемозговыми, так и очаговыми симптомами.
Общемозговые симптомы:
1) головная боль;
2) головокружение;
3) боль в глазных яблоках, которая усиливается при движении глаз;
4) тошнота;
5) рвота;
6) шум и заложенность в ушах;
7) возможны изменения сознания: оглушенность, психомоторное возбуждение, может быть кратковременная утрата сознания;
8) реже наблюдаются судорожные явления.
Общемозговые симптомы особенно характерны для гипертонических церебральных кризов. Наблюдается подъем артериального давления в сочетании с вегетативными расстройствами (ощущение озноба или жара, полиурия). Могут отмечаться менингеальные явления – напряжение затылочных мышц. При гипотонических церебральных кризах артериальное давление снижено, пульс ослаблен, общемозговая симптоматика менее выражена.
Очаговые неврологические симптомы могут проявляться в зависимости от их локализации. Если происходит нарушение кровообращения в больших полушариях головного мозга, то чаще всего нарушается чувствительная сфера в виде парестезий – онемения, покалывания, чаще локализованного, захватывающего отдельные участки кожи, конечностей или лица. Могут обнаруживаться участки снижения болевой чувствительности – гипестезии.
Вместе с чувствительными нарушениями могут возникать двигательные расстройства – параличи или парезы, чаще ограниченные (кисть, пальцы, стопа), также отмечаются парезы нижней части мимических мышц лица, мышц языка. При исследовании обнаруживается изменение сухожильных и кожных рефлексов, могут вызываться патологические рефлексы (рефлекс Бабинского). Могут также развиваться преходящие речевые нарушения, нарушения схемы тела, выпадения полей зрения и др.
При поражении мозгового ствола характерны головокружение, шаткость походки, нарушение координации, двоение в глазах, подергивание глазных яблок при взгляде в стороны, чувствительные нарушения в области лица, языка, кончиков пальцев, слабость в конечностях, может также возникнуть нарушение глотания.
Головная боль при нарушении мозгового кровообращения имеет специфическую характеристику.
Она тупая, выражена нерезко, усиливается при умственном и физическом напряжении, сопровождается шумом в ушах, снижением слуха, головокружением, пошатыванием при ходьбе, особенно при поворотах головы. Обнаруживаются признаки недостаточности кровоснабжения головного мозга – ослабление памяти на текущие события, снижение работоспособности, быстрая утомляемость. Очень часто больные бывают раздражительны, вспыльчивы, нередко проявляют слабодушие, суетливость, жалуются на бессонницу и другие нарушения невротического характера. Так проявляется диффузный атеросклероз сосудов головного мозга.
В других случаях при патологии сосудов головного мозга головные боли появляются внезапно или быстро развиваются и сопровождаются шумом в ушах или в голове, головокружениями, тошнотой, рвотой, ощущением пелены или черных точек перед глазами, расстройством координации движений, высоким артериальным давлением. Иногда определяются расстройства чувствительности, парестезии (ощущения онемения, покалывания, ползания мурашек), отмечаются сонливость, психомоторное возбуждение, преходящие расстройства памяти, дезориентация в обстановке и во времени, судорожные припадки. Так обычно проявляются церебральные (мозговые) сосудистые кризы.
Если аналогичные симптомы выражены более ярко, больные жалуются на «неясность» мыслей, «все плывет перед глазами, потемнело в глазах». При этом возможны следующие симптомы: кожа лица бледная, холодная, влажная; наряду с головной болью наблюдаются ощущение тяжести в голове, головокружение, тошнота, рвота, эмоциональная неустойчивость, слабость, потливость, сердцебиение и недостаток воздуха. Обычно такие симптомы характеризуют преходящие нарушения мозгового кровообращения. Возможны кратковременные расстройства сознания и нарушения в чувствительной сфере – ощущение онемения, иногда с покалыванием, захватывающее отдельные участки кожи лица, конечности, отдельные пальцы. Кроме того, могут наблюдаться преходящие расстройства речи.
Симптомы. Клиническая картина преходящих нарушений мозгового кровообращения может проявляться как общемозговыми, так и очаговыми симптомами.
Общемозговые симптомы:
1) головная боль;
2) головокружение;
3) боль в глазных яблоках, которая усиливается при движении глаз;
4) тошнота;
5) рвота;
6) шум и заложенность в ушах;
7) возможны изменения сознания: оглушенность, психомоторное возбуждение, может быть кратковременная утрата сознания;
8) реже наблюдаются судорожные явления.
Общемозговые симптомы особенно характерны для гипертонических церебральных кризов. Наблюдается подъем артериального давления в сочетании с вегетативными расстройствами (ощущение озноба или жара, полиурия). Могут отмечаться менингеальные явления – напряжение затылочных мышц. При гипотонических церебральных кризах артериальное давление снижено, пульс ослаблен, общемозговая симптоматика менее выражена.
Очаговые неврологические симптомы могут проявляться в зависимости от их локализации. Если происходит нарушение кровообращения в больших полушариях головного мозга, то чаще всего нарушается чувствительная сфера в виде парестезий – онемения, покалывания, чаще локализованного, захватывающего отдельные участки кожи, конечностей или лица. Могут обнаруживаться участки снижения болевой чувствительности – гипестезии.
Вместе с чувствительными нарушениями могут возникать двигательные расстройства – параличи или парезы, чаще ограниченные (кисть, пальцы, стопа), также отмечаются парезы нижней части мимических мышц лица, мышц языка. При исследовании обнаруживается изменение сухожильных и кожных рефлексов, могут вызываться патологические рефлексы (рефлекс Бабинского). Могут также развиваться преходящие речевые нарушения, нарушения схемы тела, выпадения полей зрения и др.
При поражении мозгового ствола характерны головокружение, шаткость походки, нарушение координации, двоение в глазах, подергивание глазных яблок при взгляде в стороны, чувствительные нарушения в области лица, языка, кончиков пальцев, слабость в конечностях, может также возникнуть нарушение глотания.
Головная боль при нарушении мозгового кровообращения имеет специфическую характеристику.
Она тупая, выражена нерезко, усиливается при умственном и физическом напряжении, сопровождается шумом в ушах, снижением слуха, головокружением, пошатыванием при ходьбе, особенно при поворотах головы. Обнаруживаются признаки недостаточности кровоснабжения головного мозга – ослабление памяти на текущие события, снижение работоспособности, быстрая утомляемость. Очень часто больные бывают раздражительны, вспыльчивы, нередко проявляют слабодушие, суетливость, жалуются на бессонницу и другие нарушения невротического характера. Так проявляется диффузный атеросклероз сосудов головного мозга.
В других случаях при патологии сосудов головного мозга головные боли появляются внезапно или быстро развиваются и сопровождаются шумом в ушах или в голове, головокружениями, тошнотой, рвотой, ощущением пелены или черных точек перед глазами, расстройством координации движений, высоким артериальным давлением. Иногда определяются расстройства чувствительности, парестезии (ощущения онемения, покалывания, ползания мурашек), отмечаются сонливость, психомоторное возбуждение, преходящие расстройства памяти, дезориентация в обстановке и во времени, судорожные припадки. Так обычно проявляются церебральные (мозговые) сосудистые кризы.
Если аналогичные симптомы выражены более ярко, больные жалуются на «неясность» мыслей, «все плывет перед глазами, потемнело в глазах». При этом возможны следующие симптомы: кожа лица бледная, холодная, влажная; наряду с головной болью наблюдаются ощущение тяжести в голове, головокружение, тошнота, рвота, эмоциональная неустойчивость, слабость, потливость, сердцебиение и недостаток воздуха. Обычно такие симптомы характеризуют преходящие нарушения мозгового кровообращения. Возможны кратковременные расстройства сознания и нарушения в чувствительной сфере – ощущение онемения, иногда с покалыванием, захватывающее отдельные участки кожи лица, конечности, отдельные пальцы. Кроме того, могут наблюдаться преходящие расстройства речи.
Патология в позвоночнике
Шейная мигрень
Патология позвоночника одновременно с нарушением циркуляции крови может проявляться головной болью. Примером может служить шейная мигрень, являющаяся результатом воздействия патологических костных и хрящевых структур на позвоночную артерию и ее симпатическое сплетение. Наиболее распространенная причина этого воздействия – остеохондроз шейного отдела позвоночника, конкретно – первого и второго шейного позвонка. Также раздражение может возникнуть не в результате остеохондроза, а как итог травмы, например при резком торможении в автомобиле и т. д.
Позвоночная артерия обеспечивает кровоснабжение затылочных и задневисочных долей, мозжечка и структуры внутреннего уха. Поэтому сдавление артерии или раздражение ее симпатического сплетения вызывает рефлекторный спазм других внутримозговых сосудов, приводит к недостаточному кровоснабжению тех же самых областей, которые поражаются при гемикрании. Отсюда и большое сходство внешних проявлений.
При шейной мигрени наблюдаются:
1) болевой синдром (жгучая боль в затылке, висках, а иногда и в надбровной области);
2) зрительные нарушения (боль и ощущение песка в глазах, туман перед глазами);
3) вестибулярные проявления (головокружение, шум и треск в ушах, снижение слуха).
Отличить шейную мигрень от истинной гемикрании часто очень просто: необходимо прижать дополнительно позвоночную артерию (создать искусственную компрессию) в точке на границе средней и наружной трети линии, соединяющей сосцевидный отросток и остистый отросток первого шейного позвонка. Если придавливание позвоночной артерии в данной точке провоцирует или усиливает боль, это шейная мигрень.
Остеохондроз
Остеохондроз – это дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты, расслоением. Наиболее часто остеохондроз локализуется в шейных, верхнегрудных и нижнепоясничных отделах позвоночника.
Симптомы. При остеохондрозе шейного отдела позвоночника развивается так называемый дисциркуляторный вертебробазилярный синдром (обусловленный расстройством циркуляции крови). Приступам предшествуют головные боли, расстройства слуха и зрения.
У некоторых больных симптомы недостаточности базилярной артерии появляются только при определенных движениях и кратковременны. При повороте головы в результате перекручивания позвоночной артерии вокруг атланта возникают следующие симптомы:
1) головокружение;
2) звон в ушах;
3) расстройство речи;
4) двоение в глазах;
5) затруднение глотания;
6) чувство онемения тела (с одной стороны), руки, ноги, иногда с обеих сторон.
Могут наступить:
1) снижение слуха;
2) потеря сознания;
3) вестибулярные нарушения.
У некоторых больных наблюдаются парестезии верхних конечностей. Эти нарушения возникают вследствие поражения позвонков, сопровождаются нарушением функций сосудистых образований.
Больные отмечают онемение руки с одной или с обеих сторон, чувство ползания мурашек, покалывания кончиков пальцев рук. Некоторые больные жалуются на опухание руки, однако объективно это не отмечается. При вовлечении в патологический процесс двигательных корешков появляются слабость, скованность в суставах верхних конечностей. Изредка наблюдаются избирательная атрофия мышц конечностей и снижение костно-сухожильных рефлексов. Течение этого синдрома рецидивирующее, хотя у части больных он может исчезать через несколько месяцев. При вертебробазилярном синдроме у отдельных пациентов преобладает шум в ушах, головные боли с локализацией преимущественно в затылочной области, ощущение вращения окружающей обстановки, реже – ощущение собственного смещения, пелены перед глазами.
Характерны тошнота, рвота, икота, побледнение лица; нередко бывает двоение в глазах, расстройства слуха, незначительные расстройства координации движений. Важным диагностическим симптомом является возможный приступ внезапного падения и обездвиженности без потери сознания у больных с патологией шейного отдела позвоночника при поворотах и запрокидывании головы.
Патология позвоночника одновременно с нарушением циркуляции крови может проявляться головной болью. Примером может служить шейная мигрень, являющаяся результатом воздействия патологических костных и хрящевых структур на позвоночную артерию и ее симпатическое сплетение. Наиболее распространенная причина этого воздействия – остеохондроз шейного отдела позвоночника, конкретно – первого и второго шейного позвонка. Также раздражение может возникнуть не в результате остеохондроза, а как итог травмы, например при резком торможении в автомобиле и т. д.
Позвоночная артерия обеспечивает кровоснабжение затылочных и задневисочных долей, мозжечка и структуры внутреннего уха. Поэтому сдавление артерии или раздражение ее симпатического сплетения вызывает рефлекторный спазм других внутримозговых сосудов, приводит к недостаточному кровоснабжению тех же самых областей, которые поражаются при гемикрании. Отсюда и большое сходство внешних проявлений.
При шейной мигрени наблюдаются:
1) болевой синдром (жгучая боль в затылке, висках, а иногда и в надбровной области);
2) зрительные нарушения (боль и ощущение песка в глазах, туман перед глазами);
3) вестибулярные проявления (головокружение, шум и треск в ушах, снижение слуха).
Отличить шейную мигрень от истинной гемикрании часто очень просто: необходимо прижать дополнительно позвоночную артерию (создать искусственную компрессию) в точке на границе средней и наружной трети линии, соединяющей сосцевидный отросток и остистый отросток первого шейного позвонка. Если придавливание позвоночной артерии в данной точке провоцирует или усиливает боль, это шейная мигрень.
Остеохондроз
Остеохондроз – это дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты, расслоением. Наиболее часто остеохондроз локализуется в шейных, верхнегрудных и нижнепоясничных отделах позвоночника.
Симптомы. При остеохондрозе шейного отдела позвоночника развивается так называемый дисциркуляторный вертебробазилярный синдром (обусловленный расстройством циркуляции крови). Приступам предшествуют головные боли, расстройства слуха и зрения.
У некоторых больных симптомы недостаточности базилярной артерии появляются только при определенных движениях и кратковременны. При повороте головы в результате перекручивания позвоночной артерии вокруг атланта возникают следующие симптомы:
1) головокружение;
2) звон в ушах;
3) расстройство речи;
4) двоение в глазах;
5) затруднение глотания;
6) чувство онемения тела (с одной стороны), руки, ноги, иногда с обеих сторон.
Могут наступить:
1) снижение слуха;
2) потеря сознания;
3) вестибулярные нарушения.
У некоторых больных наблюдаются парестезии верхних конечностей. Эти нарушения возникают вследствие поражения позвонков, сопровождаются нарушением функций сосудистых образований.
Больные отмечают онемение руки с одной или с обеих сторон, чувство ползания мурашек, покалывания кончиков пальцев рук. Некоторые больные жалуются на опухание руки, однако объективно это не отмечается. При вовлечении в патологический процесс двигательных корешков появляются слабость, скованность в суставах верхних конечностей. Изредка наблюдаются избирательная атрофия мышц конечностей и снижение костно-сухожильных рефлексов. Течение этого синдрома рецидивирующее, хотя у части больных он может исчезать через несколько месяцев. При вертебробазилярном синдроме у отдельных пациентов преобладает шум в ушах, головные боли с локализацией преимущественно в затылочной области, ощущение вращения окружающей обстановки, реже – ощущение собственного смещения, пелены перед глазами.
Характерны тошнота, рвота, икота, побледнение лица; нередко бывает двоение в глазах, расстройства слуха, незначительные расстройства координации движений. Важным диагностическим симптомом является возможный приступ внезапного падения и обездвиженности без потери сознания у больных с патологией шейного отдела позвоночника при поворотах и запрокидывании головы.
Длительное мышечное напряжение
Симптомы. При так называемых головных болях напряжения люди испытывают относительно постоянное ощущение тяжести в области затылка и лба, усиливающееся до ощущения боли при длительной фиксации головы (например, во время чтения, письма), сосредоточенности, утомлении или волнении. Характерно ощущение несуществующего головного убора, который стягивает голову или давит на нее. Нередко больные жалуются на нечто постороннее в области лба, темени или затылка, покалывание, ползание мурашек. Боли, как правило, умеренной интенсивности, не пульсирующие. Обычно определяется болезненность мышц лба, висков, затылка и задней поверхности шеи. Эти мышцы напряжены, а местами с болезненными уплотнениями. При давлении на мышцы головная боль усиливается, возникают головокружение, шум в голове, но иногда больной отмечает головную боль независимо от этого воздействия. Если ограничить подвижность шейного отдела позвоночника, в некоторых случаях можно уменьшить интенсивность головной боли.
