Страница:
• Анемия, не поддающаяся лечению препаратами железа.
• Вирусное заболевание.
• Влагалищные кровотечения.
• Анемия легкой степени (содержание гемоглобина от 90 до 109 г/л).
Поздние сроки беременности
А. Высокий риск
• Отсутствие увеличения матки или непропорциональное ее увеличение.
• Тяжелая анемия (ниже 90 г/л).
• Срок беременности более 42,5 недель.
• Тяжелая преэклампсия.
• Эклампсия.
• Тазовое предлежание, если планируются нормальные роды.
• Изоиммунизация умеренной тяжести (необходима внутриматочная трансфузия крови или полное обменное переливание крови плоду).
• Предлежание плаценты.
• Многоводие или многоплодие.
• Внутриутробная гибель плода.
• Тромбоэмболическая болезнь.
• Преждевременные роды (менее 37 недель беременности).
• Преждевременный разрыв плодного пузыря (менее 38 недель беременности).
• Непроходимость родовых путей, вызванная опухолью или другими причинами.
• Преждевременная отслойка плаценты.
• Хронический или острый пиелонефрит.
• Многоплодная беременность.
• Ненормальная реакция на окситоциновый тест.
• Падение уровня эстриола в моче беременной.
В. Умеренный риск
• Гипертоническое состояние во время беременности (легкая степень).
• Тазовое предлежание, если планируется кесарево сечение.
• Неустановленное положение плода.
• Необходимость определения степени зрелости плода.
• Переношенная беременность (41–42,5 недель).
• Преждевременный разрыв плодных оболочек (роды не наступают более 12 ч).
• Возбуждение родов.
• Предполагаемая диспропорция между размерами плода и таза к сроку родов.
• Нефиксированные предлежания на 2 недели или меньше до подсчитываемого срока.
• Выявленные ранее факторы, указывающие на высокую степень риска.
• Тяжелая преэклампсия или эклампсия.
• Многоводие или маловодие.
• Амнионит.
• Преждевременный разрыв плодных оболочек более чем за 24 часа до родов.
• Разрыв матки.
• Предлежание плаценты.
• Преждевременная отслойка плаценты.
• Окрашивание амниотической жидкости меконием.
• Неправильное предлежание.
• Многоплодная беременность.
• Вес плода менее 2000 грамм.
• Вес плода более 4000 грамм.
• Брадикардия у плода (дольше 30 мин).
• Роды в тазовом предлежании.
• Выпадение пуповины.
• Ацидоз у плода (pH 7,25 или меньше в первом периоде родов).
• Тахикардия у плода (дольше 30 мин).
• Дистоция плечиков.
• Предлежащая часть плода, не опустившаяся к моменту родов.
• Утомление матери.
• Ненормальная реакция на окситоциновый тест.
• Падение уровня эстриола в моче беременной.
• Недостаточная или промежуточная степень зрелости плода, установленная при помощи определения лецитин-сфингомиелинового комплекса (индекса) или быстрого исследования сурфоктанта.
В. Умеренный риск
• Гипертензия легкой степени во время беременности.
• Преждевременный разрыв плодных оболочек (более чем за 12 ч до родов).
• Первичная слабость родовой деятельности.
• Вторичная слабость раскрытия шейки матки.
• Промедол (более 200 мг).
• Магния сульфат (более 25 г).
• Роды, длящиеся более 20 ч.
• Продолжительность второго периода родов более 1 ч.
• Клинически узкий таз.
• Медикаментозное возбуждение родов.
• Стремительные роды (менее 3 ч).
• Возбуждение родов как средство выбора.
• Затянувшаяся латентная фаза родов.
• Тетания матки.
• Стимуляция окситоцином.
• Краевая отслойка плаценты.
• Наложение щипцов.
• Вакуум-экстракция плода.
• Общий наркоз.
• Какие-либо нарушения показателей дыхания, пульса и температуры у матери.
• Неправильные сокращения матки.
• Недоношенность (вес менее 2000 г).
• Количество баллов по шкале Апгар 6 или менее через 5 мин после рождения.
• Реанимация после рождения.
• Аномалии развития плода.
• Синдром дыхательных расстройств.
• Незрелый плод с окрашиванием околоплодных вод меконием.
• Врожденная пневмония.
• Аномалии дыхательной системы.
• Остановка дыхания у новорожденного.
• Другие дыхательные расстройства.
• Гипогликемия.
• Гипокальциемия.
• Крупные врожденные пороки развития, не требующие немедленного вмешательства.
• Застойные явления, вызванные заболеванием сердца.
• Гипербилирубинемия.
• Легкая степень геморрагического диатеза.
• Хромосомные аномалии.
• Сепсис.
• Угнетение центральной нервной системы, длящееся более 24 ч.
• Стойкий цианоз.
• Нарушения мозгового кровообращения или кровоизлияния в мозг.
В. Умеренный риск
• Недостаточная зрелость плода.
• Недоношенность (вес от 2000 до 2500 г).
• Количество баллов по шкале Апгар от 4 до 6 через минуту после рождения.
• Затруднения при кормлении.
• Рождение нескольких новорожденных.
• Преходящее учащение дыхания.
• Гипомагниемия или гипермагниемия.
• Гипопаратиреоидизм.
• Отсутствие прибавки веса.
• Заторможенное состояние или гиперактивность вследствие специфических причин.
• Сердечные аномалии, не требующие немедленной катетеризации.
• Сердечный шум.
• Анемия.
• Угнетение центральной нервной системы, длящееся не менее 24 ч.
Авторы указывали на целесообразность наблюдения беременных «высокого риска» перинатологом с последующим родоразрешением в специализированных центрах.
У беременных с высокой степенью перинатального риска присутствует мультифакторное сочетание, при этом часто наблюдается определенный синергизм между факторами риска, усиливающими их неблагоприятное влияние на мать и плод. Единым выводом всех авторов было выделение группы женщин «высокого риска» с организацией за ними интенсивного наблюдения за состоянием матери и плода буквально с самого начала беременности.
Такая концепция получила подтверждение в Финляндии, где сумели добиться самых низких показателей перинатальной смертности в Европе за счет расширенного дородового обследования беременных, централизации наблюдения за группой повышенного риска в крупных акушерских стационарах, оснащенных современной диагностической аппаратурой и высококвалифицированными кадрами, что было отмечено в докладе ВОЗ (Хроника ВОЗ).
Таким образом, сформировалась концепция перинатального риска, направленная на сохранение жизни и здоровья плода и новорожденного, созданная на основе изучения факторов, влияющих на уровень перинатальной заболеваемости и смертности, и изучающая особенности течения беременности, характер ее осложнений и означающая планирование мероприятий по улучшению медико-социальной помощи беременным и детям.
Помимо диспансерных мероприятий одним из вариантов снижения осложнений у контингента высокого перинатального риска был поиск оптимизации методов родоразрешения. Начало этим поискам положило исследование корреляций между степенью перинатального риска и частотой оперативных родоразрешений, проведенное A. Zacutti и др. Автор отмечал, у женщин группы низкого перинатального риска частота оперативных родов составляет 15,6 %, у имеющих его среднюю степень – 23,9 %, а при высокой степени частота возрастает до 30 %. Перинатальные исходы также разнились: из 642 детей, родившихся от матерей с низкой степенью риска, ни один не имел при рождении оценку по шкале Апгар ниже 7 баллов, в то время как в группе «среднего риска» таких детей было 2,7 %, а в группе «высокого» – 3,6 %. Соответственно изменялись показатели неонатальной заболеваемости, составляя 30%о в группе низкого перинатального риска и 181 ‰ – в группе высокого перинатального риска. Перинатальная смертность в группе низкого риска составила 4 % и возрастала соответственно степени перинатального риска до 90 % в группе высокого.
По аналогичной системе Е. Papiernick и J. Centene, A. Zacutti, F. Coppello был разработан ряд модификаций оценки степени влияния факторов риска на исход родов для плода.
Методы определения балльной оценки факторов риска
Изолированные шкалы риска
Универсальные шкалы определения перинатального риска
• Вирусное заболевание.
• Влагалищные кровотечения.
• Анемия легкой степени (содержание гемоглобина от 90 до 109 г/л).
Поздние сроки беременности
А. Высокий риск
• Отсутствие увеличения матки или непропорциональное ее увеличение.
• Тяжелая анемия (ниже 90 г/л).
• Срок беременности более 42,5 недель.
• Тяжелая преэклампсия.
• Эклампсия.
• Тазовое предлежание, если планируются нормальные роды.
• Изоиммунизация умеренной тяжести (необходима внутриматочная трансфузия крови или полное обменное переливание крови плоду).
• Предлежание плаценты.
• Многоводие или многоплодие.
• Внутриутробная гибель плода.
• Тромбоэмболическая болезнь.
• Преждевременные роды (менее 37 недель беременности).
• Преждевременный разрыв плодного пузыря (менее 38 недель беременности).
• Непроходимость родовых путей, вызванная опухолью или другими причинами.
• Преждевременная отслойка плаценты.
• Хронический или острый пиелонефрит.
• Многоплодная беременность.
• Ненормальная реакция на окситоциновый тест.
• Падение уровня эстриола в моче беременной.
В. Умеренный риск
• Гипертоническое состояние во время беременности (легкая степень).
• Тазовое предлежание, если планируется кесарево сечение.
• Неустановленное положение плода.
• Необходимость определения степени зрелости плода.
• Переношенная беременность (41–42,5 недель).
• Преждевременный разрыв плодных оболочек (роды не наступают более 12 ч).
• Возбуждение родов.
• Предполагаемая диспропорция между размерами плода и таза к сроку родов.
• Нефиксированные предлежания на 2 недели или меньше до подсчитываемого срока.
Отбор во время родов
А. Высокий риск• Выявленные ранее факторы, указывающие на высокую степень риска.
• Тяжелая преэклампсия или эклампсия.
• Многоводие или маловодие.
• Амнионит.
• Преждевременный разрыв плодных оболочек более чем за 24 часа до родов.
• Разрыв матки.
• Предлежание плаценты.
• Преждевременная отслойка плаценты.
• Окрашивание амниотической жидкости меконием.
• Неправильное предлежание.
• Многоплодная беременность.
• Вес плода менее 2000 грамм.
• Вес плода более 4000 грамм.
• Брадикардия у плода (дольше 30 мин).
• Роды в тазовом предлежании.
• Выпадение пуповины.
• Ацидоз у плода (pH 7,25 или меньше в первом периоде родов).
• Тахикардия у плода (дольше 30 мин).
• Дистоция плечиков.
• Предлежащая часть плода, не опустившаяся к моменту родов.
• Утомление матери.
• Ненормальная реакция на окситоциновый тест.
• Падение уровня эстриола в моче беременной.
• Недостаточная или промежуточная степень зрелости плода, установленная при помощи определения лецитин-сфингомиелинового комплекса (индекса) или быстрого исследования сурфоктанта.
В. Умеренный риск
• Гипертензия легкой степени во время беременности.
• Преждевременный разрыв плодных оболочек (более чем за 12 ч до родов).
• Первичная слабость родовой деятельности.
• Вторичная слабость раскрытия шейки матки.
• Промедол (более 200 мг).
• Магния сульфат (более 25 г).
• Роды, длящиеся более 20 ч.
• Продолжительность второго периода родов более 1 ч.
• Клинически узкий таз.
• Медикаментозное возбуждение родов.
• Стремительные роды (менее 3 ч).
• Возбуждение родов как средство выбора.
• Затянувшаяся латентная фаза родов.
• Тетания матки.
• Стимуляция окситоцином.
• Краевая отслойка плаценты.
• Наложение щипцов.
• Вакуум-экстракция плода.
• Общий наркоз.
• Какие-либо нарушения показателей дыхания, пульса и температуры у матери.
• Неправильные сокращения матки.
Критерии риска в постнатальном периоде
А. Высокий риск• Недоношенность (вес менее 2000 г).
• Количество баллов по шкале Апгар 6 или менее через 5 мин после рождения.
• Реанимация после рождения.
• Аномалии развития плода.
• Синдром дыхательных расстройств.
• Незрелый плод с окрашиванием околоплодных вод меконием.
• Врожденная пневмония.
• Аномалии дыхательной системы.
• Остановка дыхания у новорожденного.
• Другие дыхательные расстройства.
• Гипогликемия.
• Гипокальциемия.
• Крупные врожденные пороки развития, не требующие немедленного вмешательства.
• Застойные явления, вызванные заболеванием сердца.
• Гипербилирубинемия.
• Легкая степень геморрагического диатеза.
• Хромосомные аномалии.
• Сепсис.
• Угнетение центральной нервной системы, длящееся более 24 ч.
• Стойкий цианоз.
• Нарушения мозгового кровообращения или кровоизлияния в мозг.
В. Умеренный риск
• Недостаточная зрелость плода.
• Недоношенность (вес от 2000 до 2500 г).
• Количество баллов по шкале Апгар от 4 до 6 через минуту после рождения.
• Затруднения при кормлении.
• Рождение нескольких новорожденных.
• Преходящее учащение дыхания.
• Гипомагниемия или гипермагниемия.
• Гипопаратиреоидизм.
• Отсутствие прибавки веса.
• Заторможенное состояние или гиперактивность вследствие специфических причин.
• Сердечные аномалии, не требующие немедленной катетеризации.
• Сердечный шум.
• Анемия.
• Угнетение центральной нервной системы, длящееся не менее 24 ч.
Авторы указывали на целесообразность наблюдения беременных «высокого риска» перинатологом с последующим родоразрешением в специализированных центрах.
У беременных с высокой степенью перинатального риска присутствует мультифакторное сочетание, при этом часто наблюдается определенный синергизм между факторами риска, усиливающими их неблагоприятное влияние на мать и плод. Единым выводом всех авторов было выделение группы женщин «высокого риска» с организацией за ними интенсивного наблюдения за состоянием матери и плода буквально с самого начала беременности.
Такая концепция получила подтверждение в Финляндии, где сумели добиться самых низких показателей перинатальной смертности в Европе за счет расширенного дородового обследования беременных, централизации наблюдения за группой повышенного риска в крупных акушерских стационарах, оснащенных современной диагностической аппаратурой и высококвалифицированными кадрами, что было отмечено в докладе ВОЗ (Хроника ВОЗ).
Таким образом, сформировалась концепция перинатального риска, направленная на сохранение жизни и здоровья плода и новорожденного, созданная на основе изучения факторов, влияющих на уровень перинатальной заболеваемости и смертности, и изучающая особенности течения беременности, характер ее осложнений и означающая планирование мероприятий по улучшению медико-социальной помощи беременным и детям.
Помимо диспансерных мероприятий одним из вариантов снижения осложнений у контингента высокого перинатального риска был поиск оптимизации методов родоразрешения. Начало этим поискам положило исследование корреляций между степенью перинатального риска и частотой оперативных родоразрешений, проведенное A. Zacutti и др. Автор отмечал, у женщин группы низкого перинатального риска частота оперативных родов составляет 15,6 %, у имеющих его среднюю степень – 23,9 %, а при высокой степени частота возрастает до 30 %. Перинатальные исходы также разнились: из 642 детей, родившихся от матерей с низкой степенью риска, ни один не имел при рождении оценку по шкале Апгар ниже 7 баллов, в то время как в группе «среднего риска» таких детей было 2,7 %, а в группе «высокого» – 3,6 %. Соответственно изменялись показатели неонатальной заболеваемости, составляя 30%о в группе низкого перинатального риска и 181 ‰ – в группе высокого перинатального риска. Перинатальная смертность в группе низкого риска составила 4 % и возрастала соответственно степени перинатального риска до 90 % в группе высокого.
Балльная оценка факторов риска
При анализе данных для прогнозирования риска было отмечено, что различные факторы риска оказывают неодинаковое влияние на уровень перинатальной смертности и заболеваемости. Это влияние интегративно, т. е. их воздействие не является результатом простого суммирования. Поэтому возникла необходимость выявления и изучения комплексного сочетанного действия факторов риска, способствующих реализации наследственной предрасположенности. В совокупности неблагоприятных факторов было тяжело определить степень влияния одного фактора на другой, их совместное влияние, возможность синергизма или антагонизма факторов. Для решения этой проблемы применяли различные способы количественной оценки факторов с помощью математических систем расчета и с предоставлением высочайшей оценки на высочайший риск. Применение математических расчетов давало возможность оценить не только вероятность неблагоприятного исхода родов для плода при каждом факторе риска, но и получить суммарное выражение действия этих факторов. R. Nesbitt и R. Aubry применили арбитражную систему баллов, где каждый фактор шкалы оценивался определенным количеством баллов в зависимости от его влияния на перинатальный исход. Максимальная оценка равнялась 30 баллам, минимальная – 5. Степень перинатального риска определялась разностью из максимальной оценки – 100 очков минус сумма баллов, полученных пациенткой при скрининге. Чем меньше разность, тем выше степень риска. Таким образом, беременных разделили на 3 группы – высокой, средней и низкой степени риска. Пациентки с разностью 70 и менее относились к высокой, с разностью 70–84 – к средней, с разностью 85 и более – к низкой степени риска. Авторы предлагали обследовать беременных методом балльного скрининга на сроке до 12 недель беременности и повторно в 36 недель. При этом было отмечено, что группа беременных «высокого риска» увеличивается при указанных измерениях с 20 % в начале беременности до 30 % в конце ее. Эти данные о возрастании степени перинатального риска соответственно прогрессированию беременности впоследствии подтвердились исследованиями A. Zacutti.По аналогичной системе Е. Papiernick и J. Centene, A. Zacutti, F. Coppello был разработан ряд модификаций оценки степени влияния факторов риска на исход родов для плода.
Методы определения балльной оценки факторов риска
Прогнозирование вероятности наступления патологических состояний – одна из областей медицинской кибернетики. Факторы риска определяются как факторы внешней и внутренней среды, влияющие на распространенность болезней. Для отнесения обследуемых к группе повышенного риска применяют скрининг, обеспечивающий гипердиагностику при выявлении контингентов с высокой степенью угрозы заболевания. Факторы риска можно трактовать и как факторы-условия, способствующие проявлению или формированию патологического состояния, борьба с которыми, направленная на снижение их выраженности или ликвидацию, может привести к уменьшению инцидента.
Один из широко распространенных подходов к определению угрозы возникновения осложнений основан на концепции относительного риска, которая рассматривает отношение между больными с определенным заболеванием и лицами, не болеющими им, в связи с определенными факторами риска формирования соответствующей патологии. Исходя из этого, эмпирическую оценку относительного риска возникновения заболевания можно представить следующей формулой:
 где
где
r – эмпирическая оценка относительного риска; a1, a2 – количество случаев болезни в расчете на 10 в 3 степени – 10 в 5 степени; p1, p2 – вероятностные характеристики, оценивающие относительную частоту риска в основной и контрольных группах соответственно.
Существуют две концептуально различные модели, основанные на способе первичного разделения изучаемого контингента. В первой изучаемую группу подразделяют на две подгруппы: подверженных и не подверженных влиянию факторов риска. В каждой из подгрупп проверяют объективные действительные показатели изучаемой болезни, чтобы оценить, дает ли угрожаемая подгруппа более высокий показатель заболеваемости. Вторая модель предполагает разделение общей группы на подгруппы заболевших и не заболевших, каждая из которых проверяется на подверженность риску. На практике в основном используется вторая модель или их комбинация. Это позволяет получать хорошие статистические оценки, которые дают полезную информацию об относительном риске заболевания.
Первая модель требует большого количества данных, поскольку иначе сложно найти различие между действительными коэффициентами частоты встречаемости патологии в группах. Кроме того, при использовании второй модели можно более точно определять подверженность предполагаемому риску, выделяя подгруппы с различными факторами риска. Формирование групп, основанное на учете относительного риска, широко применяется в отечественных и зарубежных исследованиях. Среди методов, направленных в первую очередь на выявление сочетаний факторов риска, следует назвать регрессионный анализ качественных признаков и множественную логистическую регрессию. Нужно отметить, что подобные процедуры, дающие возможность использовать геометрический подход (как и в методе главных компонент), позволяют повысить эффективность интерпретации сформированных групп риска специалистами за счет визуализации результатов обработки.
Среди методов распознавания образов, применявшихся для анализа и формирования групп риска, встречаются как детерминистские, так и стохастические. При выборе алгоритма необходимо учитывать характер анализируемых признаков (количественные, ранговые, классификационные или номинальные), гомогенность классов, характер распределения, объем выборок и др. Недостаточный учет или игнорирование этих моментов может исказить результаты и привести к ложным выводам. Вместе с тем необходимо помнить о важности выявления именно совокупных влияний наиболее существенных факторов. С этой целью В. И. Сердобольский и соавт. предложили метод оценки вклада каждого из признаков в прирост вероятности правильности классификации при условии отбора заданного числа наилучших признаков. Использование современных математических методов позволяет объективизировать оценки факторов риска, а в ряде случаев решать одновременно задачи выявления «симптомокомплексов риска» и прогнозирования заболеваний. Использование классического регрессионного, дискриминантного, кластер-анализа и метода главных компонент возможно в случае предварительного применения процедуры оцифровки неколичественных переменных, т. е. в присвоении им «разумных» в рамках конкретной задачи числовых меток. Проверка с их помощью эффективности различных мероприятий позволяет выбирать оптимальный характер и время проведения профилактических и лечебных мер.
Один из широко распространенных подходов к определению угрозы возникновения осложнений основан на концепции относительного риска, которая рассматривает отношение между больными с определенным заболеванием и лицами, не болеющими им, в связи с определенными факторами риска формирования соответствующей патологии. Исходя из этого, эмпирическую оценку относительного риска возникновения заболевания можно представить следующей формулой:

r – эмпирическая оценка относительного риска; a1, a2 – количество случаев болезни в расчете на 10 в 3 степени – 10 в 5 степени; p1, p2 – вероятностные характеристики, оценивающие относительную частоту риска в основной и контрольных группах соответственно.
Существуют две концептуально различные модели, основанные на способе первичного разделения изучаемого контингента. В первой изучаемую группу подразделяют на две подгруппы: подверженных и не подверженных влиянию факторов риска. В каждой из подгрупп проверяют объективные действительные показатели изучаемой болезни, чтобы оценить, дает ли угрожаемая подгруппа более высокий показатель заболеваемости. Вторая модель предполагает разделение общей группы на подгруппы заболевших и не заболевших, каждая из которых проверяется на подверженность риску. На практике в основном используется вторая модель или их комбинация. Это позволяет получать хорошие статистические оценки, которые дают полезную информацию об относительном риске заболевания.
Первая модель требует большого количества данных, поскольку иначе сложно найти различие между действительными коэффициентами частоты встречаемости патологии в группах. Кроме того, при использовании второй модели можно более точно определять подверженность предполагаемому риску, выделяя подгруппы с различными факторами риска. Формирование групп, основанное на учете относительного риска, широко применяется в отечественных и зарубежных исследованиях. Среди методов, направленных в первую очередь на выявление сочетаний факторов риска, следует назвать регрессионный анализ качественных признаков и множественную логистическую регрессию. Нужно отметить, что подобные процедуры, дающие возможность использовать геометрический подход (как и в методе главных компонент), позволяют повысить эффективность интерпретации сформированных групп риска специалистами за счет визуализации результатов обработки.
Среди методов распознавания образов, применявшихся для анализа и формирования групп риска, встречаются как детерминистские, так и стохастические. При выборе алгоритма необходимо учитывать характер анализируемых признаков (количественные, ранговые, классификационные или номинальные), гомогенность классов, характер распределения, объем выборок и др. Недостаточный учет или игнорирование этих моментов может исказить результаты и привести к ложным выводам. Вместе с тем необходимо помнить о важности выявления именно совокупных влияний наиболее существенных факторов. С этой целью В. И. Сердобольский и соавт. предложили метод оценки вклада каждого из признаков в прирост вероятности правильности классификации при условии отбора заданного числа наилучших признаков. Использование современных математических методов позволяет объективизировать оценки факторов риска, а в ряде случаев решать одновременно задачи выявления «симптомокомплексов риска» и прогнозирования заболеваний. Использование классического регрессионного, дискриминантного, кластер-анализа и метода главных компонент возможно в случае предварительного применения процедуры оцифровки неколичественных переменных, т. е. в присвоении им «разумных» в рамках конкретной задачи числовых меток. Проверка с их помощью эффективности различных мероприятий позволяет выбирать оптимальный характер и время проведения профилактических и лечебных мер.
Изолированные шкалы риска
Изолированные системы прогнозирования определяют риск наступления неблагоприятного исхода при определенном состоянии, например тазовом предлежании плода, крупном плоде, или определить риск возникновения определенного патологического состояния, например риск развития перинатального поражения ЦНС. Такие системы наиболее чувствительны и точны в определении вероятности наступления неблагоприятного исхода, однако вследствие узкой специфичности имеют меньшую практическую значимость. Практическому врачу в повседневной практике достаточно сложно помнить или хранить большое количество шкал риска на все возможные патологические состояния в акушерстве. Поэтому, как правило, применяют определенные шкалы риска для наиболее часто встречающихся патологических состояний, например в случае определенной специализации учреждения. Ниже будет рассмотрено несколько наиболее распространенных изолированных шкал прогнозирования риска (табл. 2).
Ее практическая значимость обусловлена достаточно высокой встречаемостью преждевременных родов в популяции (до 5-10 %), тенденцией к повышению частоты преждевременных родов, и высокой частотой перинатальной смертности при преждевременных родах.
Авторами рекомендовано проводить тестирование по этой шкале во время первого посещения врача и повторно – в 22–26 недель беременности. В случае суммарного количества баллов 10 и более пациентку относят к группе высокого риска по развитию спонтанных преждевременных родов.
Недостатки данной шкалы вызваны прежде всего давностью ее появления – в ней не учтены такие значимые в современном акушерстве факторы, как индуцирование беременности, ЭКО, наличие генитальной вирусной инфекции, лапароскопических оперативных вмешательств в анамнезе, что, однако, не снижает ее высокой практической значимости.
Таблица 2
Риск развития преждевременных родов

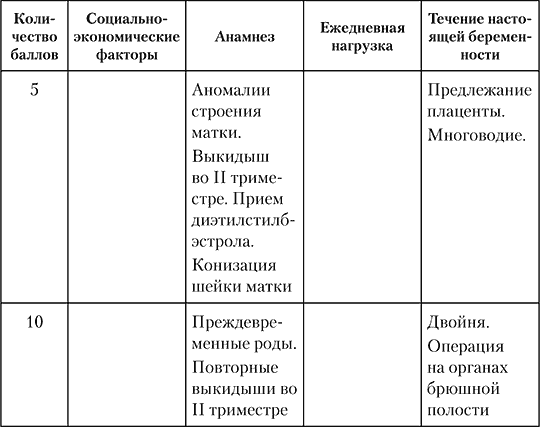
Таблица 3
Шкала прогноза родов при тазовом предлежании доношенного плода


Это пример не очень удачной и противоречивой шкалы (чего стоит только срок беременности – «37–38, более 41, 40–41, 38–39»). Большое количество оговорок, и кроме того, такие параметры, как масса плода и ножное предлежание, представляют из себя абсолютные показания к кесареву сечению, а также отсутствие такого важного критерия, как ЗРП, несколько запутывает пользователя данной шкалы, снижая ее практическую ценность.
Вообще тазовое предлежание плода всегда не давало покоя исследователям вследствие сложности прогнозирования исхода при этом состоянии. Проводились попытки определения наиболее значимых факторов риска, методика построения зон (зеленая-красная), построения графических моделей. К сожалению, не удалось разработать универсальную модель прогнозирования риска при этом состоянии. По нашему мнению, это в принципе невозможно, поскольку сами по себе роды в тазовом предлежании несут немалую долю риска, вследствие того, что происходит «неправильное» физическое воздействие на организм плода при прохождении родового канала. Нами проводилось исследование перинатальных исходов при различных состояниях в зависимости от степени перинатального риска и метода родоразрешения. При тазовом предлежании перинатальный исход зависит от метода родоразрешения: перинатальная заболеваемость при кесаревом сечении ниже, чем при родах через естественные родовые пути, и практически не зависит от степени перинатального риска. Однако при низких баллах перинатального риска (менее 10) эти различия нивелированы, поэтому, по мнению ряда авторов, тазовое предлежание нельзя считать абсолютным показанием к абдоминальному родоразрешению. Учитывая, что в последнее время возросла персональная ответственность врача за исход родов, оптимальным вариантом выбора метода родоразрешения следует считать комплексную оценку, включающую в себя определение перинатального риска у данной беременной в сочетании с оценкой акушерской ситуации, с обязательным изложением в доступной форме всех перечисленных обстоятельств беременной и с учетом ее пожеланий.
Низким риском развития гипоксии плода в родах считается оценка до 4 баллов, при 5–9 баллах риск считается средним по развитию гипоксии плода, при ведении родов через естественные родовые пути проводят постоянный мониторный контроль за состоянием плода. При нарастании симптомов компрессии пуповины – оперативное родоразрешение или исключение второго периода родов путем наложения акушерских щипцов. Наличие 10–14 баллов авторы считают высоким риском по развитию гипоксии плода, и считают целесообразным родоразрешить беременную путем кесарева сечения.
Таблица 4
Риск развития гипоксии плода в родах

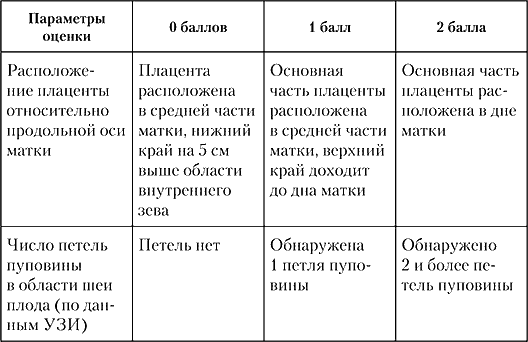
Однако были отмечены недостатки приведенной шкалы: многофакторность изучаемых показателей с использованием нескольких сложных дорогостоящих аппаратных методов исследования (цветное допплеровское картирование, КТГ, эхография) и длительность диагностики (на однократную запись только КТГ без ее анализа требуется минимум 1 час) значительно осложняют его практическое использование.
Мы привели шкалы риска по наиболее часто встречающимся состояниям и осложнениям. Для некоторых состояний и осложнений в акушерстве составить шкалу для прогнозирования не представляется возможным. Например, анализ аномалий родовой деятельности, проведенный А. Д. Подтетеневым и соавт., показал, что сформировать группы риска по развитию аномалий родовой деятельности до начала родов или появления подготовительных схваток не представляется возможным, поскольку такой основной фактор, как «незрелая шейка матки», влияющий на характер родовой деятельности, возможно учитывать только при перенашивании беременности, возникновении прелиминарного периода, дородового излития околоплодных вод или в начале первого периода родов.
Риск преждевременных родов
Самой востребованной может считаться шкала риска преждевременных родов.Ее практическая значимость обусловлена достаточно высокой встречаемостью преждевременных родов в популяции (до 5-10 %), тенденцией к повышению частоты преждевременных родов, и высокой частотой перинатальной смертности при преждевременных родах.
Авторами рекомендовано проводить тестирование по этой шкале во время первого посещения врача и повторно – в 22–26 недель беременности. В случае суммарного количества баллов 10 и более пациентку относят к группе высокого риска по развитию спонтанных преждевременных родов.
Недостатки данной шкалы вызваны прежде всего давностью ее появления – в ней не учтены такие значимые в современном акушерстве факторы, как индуцирование беременности, ЭКО, наличие генитальной вирусной инфекции, лапароскопических оперативных вмешательств в анамнезе, что, однако, не снижает ее высокой практической значимости.
Таблица 2
Риск развития преждевременных родов


Тазовое предлежание плода
Тазовое предлежание плода составляет 3–5 % в популяции и не имеет тенденции ни к снижению, ни к повышению. При тазовом предлежании отмечается высокая частота родового травматизма для плода, и, вследствие этого, высокая частота перинатальной заболеваемости и смертности. Приведенная ниже шкала прогноза родов при тазовом предлежании предлагает оценку после 36 недель беременности или при вступлении в роды. Если при подсчете баллов сумма составляет 16 и более, то роды можно вести через естественные родовые пути. Авторы оговаривают, что если хотя бы один из внутренних размеров таза оценивается в 0 баллов, имеется чрезмерное разгибание головки плода, предполагаемая масса плода достигает 4000 г и более, если диагностируется выраженное страдание плода, беременная вступает в роды при незрелой шейке матки, если существует перенашивание беременности, а также при массе плода 3500–3999 г и размерах таза, оцененных в 1 балл у первородящих, то показано родоразрешение путем операции кесарева сечения (табл. 3).Таблица 3
Шкала прогноза родов при тазовом предлежании доношенного плода


Это пример не очень удачной и противоречивой шкалы (чего стоит только срок беременности – «37–38, более 41, 40–41, 38–39»). Большое количество оговорок, и кроме того, такие параметры, как масса плода и ножное предлежание, представляют из себя абсолютные показания к кесареву сечению, а также отсутствие такого важного критерия, как ЗРП, несколько запутывает пользователя данной шкалы, снижая ее практическую ценность.
Вообще тазовое предлежание плода всегда не давало покоя исследователям вследствие сложности прогнозирования исхода при этом состоянии. Проводились попытки определения наиболее значимых факторов риска, методика построения зон (зеленая-красная), построения графических моделей. К сожалению, не удалось разработать универсальную модель прогнозирования риска при этом состоянии. По нашему мнению, это в принципе невозможно, поскольку сами по себе роды в тазовом предлежании несут немалую долю риска, вследствие того, что происходит «неправильное» физическое воздействие на организм плода при прохождении родового канала. Нами проводилось исследование перинатальных исходов при различных состояниях в зависимости от степени перинатального риска и метода родоразрешения. При тазовом предлежании перинатальный исход зависит от метода родоразрешения: перинатальная заболеваемость при кесаревом сечении ниже, чем при родах через естественные родовые пути, и практически не зависит от степени перинатального риска. Однако при низких баллах перинатального риска (менее 10) эти различия нивелированы, поэтому, по мнению ряда авторов, тазовое предлежание нельзя считать абсолютным показанием к абдоминальному родоразрешению. Учитывая, что в последнее время возросла персональная ответственность врача за исход родов, оптимальным вариантом выбора метода родоразрешения следует считать комплексную оценку, включающую в себя определение перинатального риска у данной беременной в сочетании с оценкой акушерской ситуации, с обязательным изложением в доступной форме всех перечисленных обстоятельств беременной и с учетом ее пожеланий.
Риск развития гипоксии плода в родах
Обвитие пуповины вокруг шеи плода встречается в 20–24 % родов и, как правило, не приводит к выраженной асфиксии плода с развитием ацидоза. Но в редких случаях оно может приводить к гипоксии плода, способствовать развитию аномалий родовой деятельности, неправильному вставлению головки, вызывать отслойку плаценты. Для дифференцированного подхода к беременным, у которых было диагностировано обвитие пуповины, была предложена шкала риска развития гипоксии плода (табл. 4).Низким риском развития гипоксии плода в родах считается оценка до 4 баллов, при 5–9 баллах риск считается средним по развитию гипоксии плода, при ведении родов через естественные родовые пути проводят постоянный мониторный контроль за состоянием плода. При нарастании симптомов компрессии пуповины – оперативное родоразрешение или исключение второго периода родов путем наложения акушерских щипцов. Наличие 10–14 баллов авторы считают высоким риском по развитию гипоксии плода, и считают целесообразным родоразрешить беременную путем кесарева сечения.
Таблица 4
Риск развития гипоксии плода в родах


Однако были отмечены недостатки приведенной шкалы: многофакторность изучаемых показателей с использованием нескольких сложных дорогостоящих аппаратных методов исследования (цветное допплеровское картирование, КТГ, эхография) и длительность диагностики (на однократную запись только КТГ без ее анализа требуется минимум 1 час) значительно осложняют его практическое использование.
Мы привели шкалы риска по наиболее часто встречающимся состояниям и осложнениям. Для некоторых состояний и осложнений в акушерстве составить шкалу для прогнозирования не представляется возможным. Например, анализ аномалий родовой деятельности, проведенный А. Д. Подтетеневым и соавт., показал, что сформировать группы риска по развитию аномалий родовой деятельности до начала родов или появления подготовительных схваток не представляется возможным, поскольку такой основной фактор, как «незрелая шейка матки», влияющий на характер родовой деятельности, возможно учитывать только при перенашивании беременности, возникновении прелиминарного периода, дородового излития околоплодных вод или в начале первого периода родов.
Универсальные шкалы определения перинатального риска
Оценочная версия определения перинатального риска впервые была предложена в 1973 г. С. Hobel и соавт., опубликовавшими антенатальную систему оценки, в которой на градуированной шкале производится количественное распределение ряда перинатальных факторов. В первую очередь учитывались заболевания сердечно-сосудистой системы, почек, нарушения обмена веществ, неблагоприятный акушерский анамнез, аномалии развития половых путей и др. В последующем C. Hobel разработал еще две оценочные системы – интранатальную и неонатальную. Балльная оценка факторов риска дает возможность оценить не только вероятность неблагоприятного исхода родов, но и удельный вес каждого фактора.
По мнению авторов, 10–20 % женщин относятся к группам повышенного риска заболеваемости и смертности детей в перинатальном периоде, чем объясняется гибель плодов и новорожденных более чем в 50 % случаев. Число выделенных факторов риска колебалось от 40 до 126.
Была разработана своя система подсчета факторов риска, менее сложная и простая в применении. Впервые она была применена в канадской провинции Манитоба, и получила название «система Manitoba» (табл. 5).
Таблица 5
Система определения перинатального риска «Manitoba»


Среди детей, родившихся у матерей, отнесенных по данной системе к группе высокого риска, неонатальная заболеваемость была в 2-10 раз выше. Недостаток системы Manitoba в том, что оценка ряда показателей очень субъективна. Поэтому F. Arias дополнил систему балльной оценкой обычно встречающихся во время беременности экстрагенитальных осложнений (табл. 6).
Таблица 6
Ориентировочная балльная оценка некоторых экстрагенитальных осложнений беременности, применяемая при использовании системы Manitoba

 * Токсоплазмоз, краснуха, хламидии, герпес.
* Токсоплазмоз, краснуха, хламидии, герпес.
По данной системе проводили скринирующее обследование при первом посещении врача беременной и повторяли его в период между 30-36-й неделей беременности. По мере прогрессирования беременности проводили переоценку перинатального риска. В случае развития любых новых осложнений беременную переводили из группы низкого в группу повышенного риска.
В случае заключения о принадлежности беременной к группе высокого риска врачу было рекомендовано выбрать соответствующие методы наблюдения, чтобы обеспечить благоприятный исход беременности как для матери, так и для ребенка. В большинстве случаев таких женщин рекомендовали перевести под наблюдение перинатолога.
По мнению авторов, 10–20 % женщин относятся к группам повышенного риска заболеваемости и смертности детей в перинатальном периоде, чем объясняется гибель плодов и новорожденных более чем в 50 % случаев. Число выделенных факторов риска колебалось от 40 до 126.
Была разработана своя система подсчета факторов риска, менее сложная и простая в применении. Впервые она была применена в канадской провинции Манитоба, и получила название «система Manitoba» (табл. 5).
Таблица 5
Система определения перинатального риска «Manitoba»


Среди детей, родившихся у матерей, отнесенных по данной системе к группе высокого риска, неонатальная заболеваемость была в 2-10 раз выше. Недостаток системы Manitoba в том, что оценка ряда показателей очень субъективна. Поэтому F. Arias дополнил систему балльной оценкой обычно встречающихся во время беременности экстрагенитальных осложнений (табл. 6).
Таблица 6
Ориентировочная балльная оценка некоторых экстрагенитальных осложнений беременности, применяемая при использовании системы Manitoba


По данной системе проводили скринирующее обследование при первом посещении врача беременной и повторяли его в период между 30-36-й неделей беременности. По мере прогрессирования беременности проводили переоценку перинатального риска. В случае развития любых новых осложнений беременную переводили из группы низкого в группу повышенного риска.
В случае заключения о принадлежности беременной к группе высокого риска врачу было рекомендовано выбрать соответствующие методы наблюдения, чтобы обеспечить благоприятный исход беременности как для матери, так и для ребенка. В большинстве случаев таких женщин рекомендовали перевести под наблюдение перинатолога.
