Страница:
Таблица 6
Степень тяжести острой пневмонии

Пневмококковая пневмония. Пневмококковая пневмония протекает в двух морфологических формах: крупозной и очаговой.
Крупозная пневмония проявляется внезапным началом (больной называет день и час), потрясающим ознобом с повышением температуры тела до фебрильных цифр, кашлем (вначале сухим, а затем с вязкой ржавой мокротой), выраженной одышкой, болью в грудной клетке. При осмотре – герпес на губах, подбородке, в области крыльев носа, одышка, отставание при дыхании грудной клетки на стороне поражения. В левом легком пристеночно и в междолевой щели сохраняются небольшие плевральные наложения, сосудистый рисунок в обоих легких нормальный.
В начальной фазе – притупленно-тимпанический звук над очагом поражения, жесткое дыхание с удлиненным выдохом, начальная (необильная) крепитация, иногда на ограниченном участке – сухие и влажные хрипы. В фазе уплотнения – резкое усиление голосового дрожания, появление бронхофонии, дыхание не прослушивается, крепитация исчезает, нередко – шум трения плевры. В фазе разрешения – голосовое дрожание нормализуется, бронхофония исчезает, появляется crepetato redux (обильная, звучная на большом протяжении), звучные мелкопузырчатые хрипы, бронхиальное дыхание постепенно сменяется везикулярным. При исследовании сердечно-сосудистой системы – частый пульс, при тяжелом течении – слабого наполнения, аритмия, снижение артериального давления, глухость тонов сердца.

Рис. 1. Двусторонняя бронхопневмония. В обоих легких очаговые тени

Рис. 2. Двусторонняя сливная псевдолабарная пневмония. Сливные очаги распространились на сегменты верхней доли справа и нижней доли слева, тень их неоднородна из-за наличия вздутых участков

Рис. 3. Распространенная двусторонняя очаговая пневмония со склонностью очагов воспаления к слиянию, нижняя доля правого легкого вздута
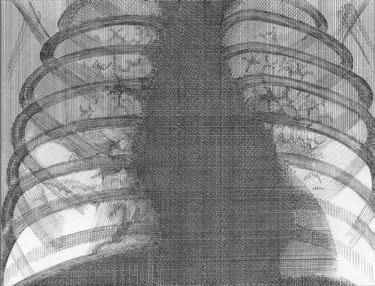
Рис. 4. Пневмония разрешилась, сохраняется усиленный сосудистый рисунок, в нижней доле справа дисковидный ателектаз

Рис. 5. Сегментарная пневмония (в VI сегменте однородное затемнение) (боковая проекция)

Рис. 6. Среднедолевой синдром (боковая проекция)
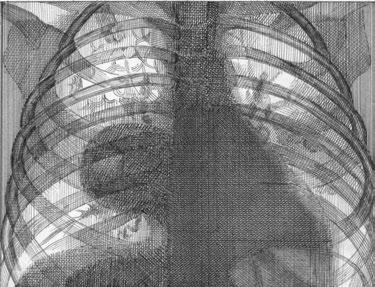
Рис. 7. Очаг пневмонии VI сегмента справа имеет округлую форму, отмечается реакция костальной плевры, прослеживается структура правого корня (прямая проекция)

Рис. 8. Разрешившаяся пневмония, на месте очага воспаления сохраняется усиленный сосудистый рисунок (прямая проекция)

Рис. 9. Пневмония IV, V, X сегментов правого легкого (прямая проекция)

Рис. 10. Фаза разрешающейся пневмонии с усилением сосудисто-интерстициального рисунка и дисковидными ателектазами (прямая проекция)

Рис. 11. Двусторонняя полисегментарная пневмония

Рис. 12. В левом легком пневмония осложнилась выпотным плевритом, в правом на месте разрешившейся пневмонии выражен сосудисто-интерстициальный рисунок

Рис. 13. В левом легком пристеночно и в междолевой щели сохраняются небольшие плевральные наложения, сосудистый рисунок в обоих легких нормальный
Лабораторные данные крупозной пневмонии:
1) общий анализ крови: нейтрофильный лейкоцитоз, сдвиг влево до миелоцитов, токсическая зернистость нейтрофилов, лимфопения, эозинопения, увеличение СОЭ;
2) биохимический анализ: повышение уровня альфа-2 и гамма-глобулинов, ЛДГ (особенно ЛДГЗ);
3) общий анализ мочи: белок, иногда микрогематурия;
4) исследование газового состава крови: снижение р02 (гипоксемия);
5) исследование коагулограммы: ДВС-синдром (умеренно выраженный).
Инструментальные исследования крупозной пневмонии. Рентгенологическое исследование: в стадии прилива усиление легочного рисунка пораженных сегментов, прозрачность легочного поля в этих участках нормальная или слегка пониженная. В стадии уплотнения – интенсивное затемнение сегментов легкого, охваченных воспалением. В стадии разрешения уменьшаются размеры и интенсивность воспалительной инфильтрации, корень легкого может быть длительно расширенным. Спирография: снижение ЖЕЛ, увеличение МОД. ЭКГ: снижение зубцов Т и интервала ST во многих отведениях, появление высокого зубца Р в отведениях II, III.
Клинические признаки очаговой пневмонии характеризуются постепенным началом после предшествующей острой вирусной инфекции верхних дыхательных путей или трахеобронхита. Кашель с отделением слизисто-гнойной мокроты, слабость, потливость, иногда одышка, боли в грудной клетке при дыхании, повышение температуры тела. При перкуссии легких в случае крупноочаговой или сливной пневмонии – укорочение перкуторного звука, расширение корня легких на стороне поражения, при аускультации – жесткое дыхание с удлиненным выдохом, мелкопузырчатые хрипы, крепитация на ограниченном участке, сухие хрипы.
Лабораторные данные очаговой пневмонии:
1) ОАК: умеренный лейкоцитоз, иногда лейкопения, палочкоядерный сдвиг, повышение СОЭ;
2) БАК: увеличение уровня альфа-2– и гамма-глобулинов, сиаловых кислот, фибрина, серомукоида, появление СРП. Инструментальные исследования очаговой пневмонии. Рентгенография легких: очаги воспалительной инфильтрации в 1—2-м, иногда 3—5-м сегментах, чаще правого легкого. Крупные и сливные очаги воспаления представляются в виде неравномерного, пятнистого и нечетко очерченного затемнения.
Стафилококковая пневмония. Стафилококковая пневмония как самостоятельная нозологическая единица возникает только при бронхогенном характере инфицирования, обычно после перенесенной вирусной инфекции. При гематогенном пути инфицирования стафилококковое поражение легких становится составной частью картины более тяжелого заболевания – сепсиса.
Клиническая симптоматика стафилококковой пневмонии характеризуется особо тяжелым течением с признаками выраженной интоксикации (кашель со скудной мокротой типа «малинового желе», резкая общая слабость, нередко спутанное сознание).
Физикальная картина характеризуется несоответствием объема поражения и тяжести состояния больного.
Клинико-рентгенологически стафилококковая пневмония протекает в виде двух вариантов: стафилококковой деструкции легких и стафилококковой инфильтрации. В подавляющем большинстве случаев встречается стафилококковая деструкция легких. При рентгенологическом исследовании легких на фоне негомогенной инфильтрации легких определяются сухие полости деструкции с тонкими стенками (стафилококковые буллы). При динамическом рентгенологическом исследовании легких полости быстро возникают и быстро исчезают. При стафилококковой инфильтрации отмечается выраженная интоксикация и длительно сохраняющееся затемнение в легких при рентгенологическом исследовании (до 4–6 недель).
Фридлендеровская пневмония. Фридлендеровская пневмония вызывается клебсиеллой и возникает у очень ослабленных больных. Заболевание развивается постепенно, с длительным продромальным периодом, характеризующимся лихорадкой, глухим кашлем и общим недомоганием. Спустя 3–4 дня в зоне инфильтрации появляются множественные полости распада с жидким содержимым.
Легионеллезная пневмония. Болезнь легионеров (легионеллезная пневмония). Возникает как эпидемическая вспышка у лиц, имеющих постоянный контакт с землей, проживающих или работающих в помещениях с кондиционерами.
Болезнь проявляется остро, высокой температурой тела, кожным и диарейным синдромами, артромегалией, выявляются очаговые инфильтраты с постоянно сохраняющейся тенденцией к нагноению и образованию эмпиемы.
Лабораторные данные при легионеллезной пневмонии. При исследовании крови определяются лейкоцитоз с нейтрофилезом, резкое повышение СОЭ до 50–69 мм/ч и аланина-минотрансферазы (АЛТ). Лечение эритромицином дает «обрывающий» эффект.
Микоплазменная пневмония. Клиническая картина характеризуется фебрильной температурой, мучительным сухим кашлем, переходящим во влажный, с отделением скудной слизисто-гнойной мокроты, ломотой в теле.
Физикальная симптоматика очень скудная. При аускультации выслушиваются жесткое дыхание и локальные сухие или влажные звучные мелкопузырчатые хрипы. При рентгенологическом исследовании обнаруживается перибронхиальная и периваскулярная инфильтрация. В анализах крови выявляется значительное увеличение СОЭ при нормальном содержании лейкоцитов. Улучшение самочувствия отмечается при назначении антибиотиков тетрациклинового ряда.
Для предварительной этиологической диагностики острой пневмонии можно опираться на данные эпидемиологической обстановки в районе, области и соседних регионах. Для ранней ориентировочной диагностики важно окрашивание мокроты по Граму. Диагноз подтверждается при исследовании мокроты по Мульдеру с определением флоры и ее чувствительности к антибиотикам. Метод иммуноферментного анализа гистологических срезов или отпечатков из очага воспаления позволяет с высокой степенью достоверности идентифицировать этиологический фактор острой пневмонии.
Показания к госпитализации
Стационарному лечению подлежат больные с крупозной пневмонией, с выраженным синдромом интоксикации, при наличии осложнений и тяжелых сопутствующих заболеваний, а также при неудовлетворительных бытовых условиях и отдаленных местах проживания.
Лечение
Лечение пневмонии должно начинаться как можно раньше, быть по возможности этиотропным и адекватным состоянию больного и наличию сопутствующих заболеваний. Большое значение имеет хороший уход за больным (светлая, хорошо проветриваемая комната, кровать с твердым покрытием). Положение больного должно быть удобным, с возвышенным изголовьем. Больному на протяжении дня следует часто менять положение в постели, присаживаться, поворачиваться с боку на бок для облегчения дыхания и отхождения мокроты. Чтобы ограничить возможность реинфицирования, палаты регулярно подвергают ультрафиолетовому облучению. Диета больных должна быть полноценной и содержать достаточное количество витаминов. В первые дни рекомендуется ограниченное питание: бульоны, компоты, фрукты. Затем рацион расширяется за счет других легкоусвояемых продуктов, содержащих достаточное количество белков, жиров, углеводов, микроэлементов, витаминов. Курение и алкоголь запрещены. При отсутствии признаков сердечной недостаточности показано обильное питье до 2,5–3 л.
Выбор антибиотикотерапии был бы проще, если бы была возможность сразу установить характер возбудителя. Принимая во внимание, что основными возбудителями острой первичной пневмонии считаются вирусы, пневмококки, микоплазма и легионелла, ее терапию начинают с пенициллина (суточная доза – 3,0–6,0 млн ЕД внутримышечно) или полусинтетических его препаратов (ампициллина по 4,0–6,0 г). При лечении больного в амбулаторных условиях предпочтение отдают пероральным цефалоспоринам 2-го поколения (цефаклор, цефуроксим натрия), которые активны в отношении большинства грамположительных и грамотрицательных палочек.
Эмпирическая антибактериальная терапия внебольничных пневмоний (рекомендации Европейского респираторного общества):
1) нетяжелая «пневмококковая пневмония». Амоксициллин по 1,0 г внутрь каждые 8 ч в течение 8 дней. Прокаин-пенициллин по 1,2 млн ЕД внутримышечно каждые 12 ч в течение 8 дней;
2) нетяжелая атипичная пневмония. Макролиды внутрь в течение 2 недель;
3) тяжелая пневмония, вероятно, пневмококковой этиологии. Пенициллин С (бензил-пенициллин) по 2 млн ЕД внутривенно каждые 4 ч;
4) тяжелая пневмония неизвестной этиологии. Цефалоспорины III поколения + эритромицин (рифампицин);
5) аспирационная «анаэробная» пневмония. Клиндамицин по 600 мг внутривенно каждые 6 ч. Амоксициллин + клавуланат (коамокисклав) по 2,0 г внутривенно каждые 8 ч.
Антибактериальная терапия считается эффективной, если в течение 2–3 суток отмечается уменьшение явлений интоксикации. Отсутствие эффекта от проводимой терапии в течение указанного срока предполагает наличие воспалительного процесса в легких, вызванного грамотрицательной флорой или ассоциацией возбудителей. Основным принципом терапии в гериатрии должно быть применение антибиотиков широкого спектра действия, обладающих минимальными побочными эффектами. При этом антибактериальные препараты в связи с длительной элиминацией их из организма пожилого человека назначают в средних терапевтических дозах. Использование отхаркивающих средств обязательно в терапии больных острой пневмонией. Среди препаратов первой группы наиболее эффективны бромгексин (по 8 мг 4 раза в сутки), термопсис, алтей, мукосольвин. При бронхообструктивном синдроме предпочтение отдают отхаркивающим препаратам с холнеблокирующим эффектом (солутан, атровент, бронхолитин). При сухом непродуктивном кашле назначают ненаркотические противо-кашлевые препараты (глауцин по 0,05 г, либексин по 0,1 г в сутки). С целью стимуляции неспецифических иммунобиологических процессов применяют экстракт алоэ, ФиБС (1 мл 1 раз в день в течение месяца), аутогемотерапию, метилурацил (по 1 г 3 раза в сутки 10–14 дней). Замедленное разрешение воспалительного процесса в легких должно служить показанием для назначения анаболических гормонов (нерабола сублингвально по 5 мг 2 раза в сутки 4–8 недель, ретаболила по 1 мг 1 раз в 7—10 дней, 4–6 инъекций).
Физиотерапевтические методы лечения занимают важное место в терапии больных острой пневмонией. Неаппаратная физиотерапия показана в условиях лечения на дому. Она включает банки, горчичники. С помощью аппаратной физиотерапии осуществляется воздействие УВЧ на область пневмонического очага в период бактериальной агрессии, в период рассасывания используют микроволновую терапию (СВЧ). Для ликвидации остаточных изменений в легких применяют тепловые лечебные средства (парафин, озокерит, грязь). Электрофорез лекарственных веществ используют во все периоды течения воспалительного процесса для ликвидации отдельных симптомов заболевания или в целях разрешения пневмонического очага. Хороший терапевтический эффект оказывают ионы кальция, магния, гепарина, алоэ, йода, лидазы. Лечебная гимнастика проводится больным при субфебрильной или нормальной температуре тела при отсутствии симптомов декомпенсации со стороны сердца и легких. При этом отдают предпочтение упражнениям, способствующим увеличению дыхательной подвижности грудной клетки и растяжению плевральных спаек.
Целесообразно остановиться на следующих состояниях в клинике пневмонии, требующих проведения неотложной терапии: инфекционно-токсический шок, коллапс, отек легких и острая дыхательная недостаточность. В период разгара инфекционно-токсического шока антибактериальную терапию проводят по сокращенной программе, и суточные дозы антибактериальных препаратов должны быть уменьшены по крайней мере в 2 раза, а в ряде случаев на короткое время даже приходится отказаться от их введения. Больному назначают преднизолон по 60–90 мг внутривенно каждые 3–4 ч в сочетании с симпатомиметиком допамином. Ограничением к проведению инфузионной дезинтоксикационной терапии служит повышенная проницаемость сосудистой стенки. Предпочтение отдают высокомолекулярным плазмозаменителям или растворам альбумина. Применяют малые дозы гепарина (по 10–15 тыс. ЕД 2 раза в день) и постоянную кислородную терапию. Лечение отека легких у больных острой пневмонией зависит от механизма его развития. При гемодинамическом отеке используют периферические вазодилятаторы – нитраты (нитроглицерин под язык по 2–3 таблетки каждые 5—10 мин или препараты нитроглицерина внутривенно, применяют лазикс по 60–80 мг внутривенно струйно). При токсическом отеке легких применяют глюкокортикоиды (преднизолон 60–90 мг каждые 3–4 ч внутривенно), антигистаминные средства. В малых дозах используют мочегонные препараты. Появление предвестников острой правожелудочковой недостаточности, тромбоцитопении и гиперфибриногенемии требует введения гепарина (до 40–60 тыс. ЕД в сутки), назначения антиагрегантов (дипиридамола по 0,025 г 3 раза в сутки), ксантинола никтотината по 0,15 г 3 раза в сутки), нестероидных противовоспалительных препаратов (индометацина по 0,025 г 3 раза в сутки, ацетилсалициловой кислоты по 0,25—0,5 г в сутки).
Критерии выздоровления: ликвидация клинических и рентгенологических симптомов пневмонии, восстановление бронхиальной проходимости, исчезновение изменений со стороны крови.
Врачебно-трудовая экспертиза. При неосложненной пневмонии сроки временной нетрудоспособности колеблются от 21 до 31 дня. При осложненном течении они могут достигать 2–3 месяцев.
Профилактика
Профилактика острой пневмонии заключается в санации очагов хронической инфекции, закаливании организма, избегании переохлаждения. Пневмониям наиболее подвержены лица детского и пожилого возраста, курящие, страдающие хроническими заболеваниями сердца, легких, почек, желудочно-кишечного тракта, с иммунодефицитом, постоянно контактирующие с птицами, грызунами.
Плеврит
Плеврит – воспаление плевральных листков, сопровождающееся образованием на их поверхности фибринозных наложений (сухой фибринозный плеврит) или скоплением в плевральной полости экссудата (экссудативный плеврит).
Клинические варианты плевральных выпотов (Н. С. Тэх-тин, С. Д. Полетаев, 1989 г.):
I. Воспалительные выпоты:
1) при гнойно-воспалительных процессах в организме;
2) аллергические и аутоиммунные выпоты;
3) при диффузных заболеваниях соединительной ткани;
4) посттравматические выпоты.
II. Застойные выпоты (нарушение крово– и лимфообращения):
1) сердечная недостаточность любого генеза;
2) тромбоэмболия легочной артерии.
III. Диспротеинемические выпоты (снижение коллоидноосмотического давления плазмы крови):
1) нефротический синдром;
2) цирроз печени;
3) микседемаи др.
IV. Опухолевые плевриты (выпоты):
1) первичная опухоль плевры (лизотениома);
2) метастатические опухоли;
3) лейкозы.
V. Выпоты при прочих заболеваниях (асбестоз, уремия).
VI. Выпоты при нарушении целостности плевральных листков:
1) спонтанный пневмоторакс;
2) спонтанный хилоторакс;
3) спонтанный гемоторакс.
Традиционно плевральные выпоты подразделяются на транссудативные и экссудативные.
Транссудативные плевральные выпоты образуются при тех патологических состояниях, когда онкотическое давление плазмы снижено или легочное капиллярное давление повышено.
Экссудативный плеврит является следствием поражения плевры и наблюдается при увеличении проницаемости плевры для белка, снижении внутриплеврального давления, уменьшении выведения жидкости из плевральной полости по лимфатическим сосудам при их поражении.
По характеру экссудат может быть:
1) фибринозный;
2) серозный;
3) серозно-фибринозный;
4) гнойный;
5) гнилостный;
6) геморрагический;
7) эозинофильный;
8) холестериновый;
9) хилезный.
Клинико-морфологически выделяют:
1) сухой (фибринозный);
2) экссудативный плеврит.
Патогенез
1. Непосредственное воздействие на плевру микроорганизмов.
2. Повышение проницаемости кровеносных и лимфатических сосудов.
3. Нарушение циркуляции лимфы в результате блокады путей ее оттока.
4. Развитие местных и общих аллергических реакций, изменение общей реактивности организма.
Клиническая картина
Сухой (фибринозный) плеврит. У больного внезапно появляется боль в грудной клетке, усиливающаяся при дыхании, кашле; при диафрагмальном плеврите боли иррадиируют в верхнюю половину живота или по ходу диафрагмального нерва – в область шеи; общая слабость; субфебрильная температура тела; при верхушечных плевритах – болезненность при пальпации трапециевидных и больших грудных мышц. При осмотре пораженная сторона грудной клетки отстает в акте дыхания. Больной предпочитает лежать на здоровом боку. Из-за боли часто дышит, дыхание поверхностное. При пальпации отмечается болезненность в месте поражения. Перкуторно определяется ограничение подвижности нижних краев легких. Аускультативно выслушивается шум трения плевры, который определяется в течение всего дыхательного цикла и не меняется при кашле (рис. 14, 15).

Рис. 14. Двусторонняя очаговая пневмония с мелкими воздушными очагами деструкции, эмфиземой средостения и двусторонним фибринозным плевритом

Рис. 15. Фибринозный плеврит. Уменьшение пневматизации левого легкого. Воспалительные изменения в нижней доле
Лабораторные данные:
1) ОАК: увеличение СОЭ, небольшой лейкоцитоз;
2) повышение содержания фибрина, серолидкоида, сиановых кислот.
Рентгенологическое исследование легких: «изолированный» сухой плеврит не распознается, но могут быть установлены признаки основного заболевания.
Экссудативный плеврит. Клиническая картина начального плеврита соответствует сухому плевриту. По мере накопления экссудата боль исчезает, но нарастает кашель и одышка, повышается температура тела с ознобом, сменяющимся проливным потом. По мере повышения внутриплеврального давления отмечаются увеличение объема нижнего отдела грудной клетки, расширение и выбухание межреберных промежутков и отставание пораженной стороны в акте дыхания.
В практической деятельности врача о величине внутриплеврального давления судят по положению трахеи. Пальпаторно в месте поражения определяются ригидность грудной клетки и ослабленное голосовое дрожание. Перкуторно – массивный тупой звук, выше границы тупости звук становится тимпаническим. При аускультации в зоне тупого перкуторного звука – отсутствие дыхания. Все больные с плевральным выпотом подлежат госпитализации.
Лабораторные данные экссудативного плеврита:
1) ОАК: признаки анемии, лейкоцитоз, увеличение СОЭ, токсическая зернистость нейтрофилов;
2) повышение содержания сиановых кислот, фибрина, серомукоида, альфа-2– и гамма-глобулина;
3) исследование плевральной жидкости;
4) рентгенологическое исследование;
5) ультразвуковое исследование;
6) биопсия плевры;
7) плевроскопия или торакоскопия (используются у больных тогда, когда другие методы исследования оказываются неинформативными).
Лечение
Лечение комплексное, включает активное воздействие на основное заболевание и раннее энергичное лечение плеврита.
1. Антибактериальная терапия при инфекционно-аллергических плевритах и целенаправленная химиотерапия при плевритах другой этиологии.
2. Санация плевральной полости путем эвакуации экссудата, а при необходимости – промываний антисептическими растворами.
3. Назначение десенсибилизирующих и противовоспалительных средств. При плевритах туберкулезной этиологии и ревматической эффективно применение преднизолона в суточной дозе 15–20 мг.
4. Включение средств, направленных на мобилизацию защитно-иммунобиологической активности организма: индивидуальный режим, рациональная витаминизированная диета с достаточным количеством белка (1,5–2 г/кг), ограничением воды и поваренной соли, парентеральное введение аскорбиновой кислоты, витаминов группы В, внутривенное капельное введение плазмозаменяющих растворов, индивидуально дозированная лечебная физкультура, кислородотерапия, в период стихания плеврита – физические методы лечения.
5. Симптоматическая терапия: согревающие компрессы, горчичники, иммобилизация больной половины грудной клетки тугим бинтованием (при боли), кодеин, этилморфина гидрохлорид при кашле, кардиотонические средства при недостаточности кровообращения. В дальнейшем больные подлежат диспансерному наблюдению в течение 2–3 лет. Исключаются профессиональные вредности, рекомендуется высококалорийное питание, богатое витаминами.
Клинические варианты плевральных выпотов (Н. С. Тэх-тин, С. Д. Полетаев, 1989 г.):
I. Воспалительные выпоты:
1) при гнойно-воспалительных процессах в организме;
2) аллергические и аутоиммунные выпоты;
3) при диффузных заболеваниях соединительной ткани;
4) посттравматические выпоты.
II. Застойные выпоты (нарушение крово– и лимфообращения):
1) сердечная недостаточность любого генеза;
2) тромбоэмболия легочной артерии.
III. Диспротеинемические выпоты (снижение коллоидноосмотического давления плазмы крови):
1) нефротический синдром;
2) цирроз печени;
3) микседемаи др.
IV. Опухолевые плевриты (выпоты):
1) первичная опухоль плевры (лизотениома);
2) метастатические опухоли;
3) лейкозы.
V. Выпоты при прочих заболеваниях (асбестоз, уремия).
VI. Выпоты при нарушении целостности плевральных листков:
1) спонтанный пневмоторакс;
2) спонтанный хилоторакс;
3) спонтанный гемоторакс.
Традиционно плевральные выпоты подразделяются на транссудативные и экссудативные.
Транссудативные плевральные выпоты образуются при тех патологических состояниях, когда онкотическое давление плазмы снижено или легочное капиллярное давление повышено.
Экссудативный плеврит является следствием поражения плевры и наблюдается при увеличении проницаемости плевры для белка, снижении внутриплеврального давления, уменьшении выведения жидкости из плевральной полости по лимфатическим сосудам при их поражении.
По характеру экссудат может быть:
1) фибринозный;
2) серозный;
3) серозно-фибринозный;
4) гнойный;
5) гнилостный;
6) геморрагический;
7) эозинофильный;
8) холестериновый;
9) хилезный.
Клинико-морфологически выделяют:
1) сухой (фибринозный);
2) экссудативный плеврит.
Патогенез
1. Непосредственное воздействие на плевру микроорганизмов.
2. Повышение проницаемости кровеносных и лимфатических сосудов.
3. Нарушение циркуляции лимфы в результате блокады путей ее оттока.
4. Развитие местных и общих аллергических реакций, изменение общей реактивности организма.
Клиническая картина
Сухой (фибринозный) плеврит. У больного внезапно появляется боль в грудной клетке, усиливающаяся при дыхании, кашле; при диафрагмальном плеврите боли иррадиируют в верхнюю половину живота или по ходу диафрагмального нерва – в область шеи; общая слабость; субфебрильная температура тела; при верхушечных плевритах – болезненность при пальпации трапециевидных и больших грудных мышц. При осмотре пораженная сторона грудной клетки отстает в акте дыхания. Больной предпочитает лежать на здоровом боку. Из-за боли часто дышит, дыхание поверхностное. При пальпации отмечается болезненность в месте поражения. Перкуторно определяется ограничение подвижности нижних краев легких. Аускультативно выслушивается шум трения плевры, который определяется в течение всего дыхательного цикла и не меняется при кашле (рис. 14, 15).

Рис. 14. Двусторонняя очаговая пневмония с мелкими воздушными очагами деструкции, эмфиземой средостения и двусторонним фибринозным плевритом

Рис. 15. Фибринозный плеврит. Уменьшение пневматизации левого легкого. Воспалительные изменения в нижней доле
Лабораторные данные:
1) ОАК: увеличение СОЭ, небольшой лейкоцитоз;
2) повышение содержания фибрина, серолидкоида, сиановых кислот.
Рентгенологическое исследование легких: «изолированный» сухой плеврит не распознается, но могут быть установлены признаки основного заболевания.
Экссудативный плеврит. Клиническая картина начального плеврита соответствует сухому плевриту. По мере накопления экссудата боль исчезает, но нарастает кашель и одышка, повышается температура тела с ознобом, сменяющимся проливным потом. По мере повышения внутриплеврального давления отмечаются увеличение объема нижнего отдела грудной клетки, расширение и выбухание межреберных промежутков и отставание пораженной стороны в акте дыхания.
В практической деятельности врача о величине внутриплеврального давления судят по положению трахеи. Пальпаторно в месте поражения определяются ригидность грудной клетки и ослабленное голосовое дрожание. Перкуторно – массивный тупой звук, выше границы тупости звук становится тимпаническим. При аускультации в зоне тупого перкуторного звука – отсутствие дыхания. Все больные с плевральным выпотом подлежат госпитализации.
Лабораторные данные экссудативного плеврита:
1) ОАК: признаки анемии, лейкоцитоз, увеличение СОЭ, токсическая зернистость нейтрофилов;
2) повышение содержания сиановых кислот, фибрина, серомукоида, альфа-2– и гамма-глобулина;
3) исследование плевральной жидкости;
4) рентгенологическое исследование;
5) ультразвуковое исследование;
6) биопсия плевры;
7) плевроскопия или торакоскопия (используются у больных тогда, когда другие методы исследования оказываются неинформативными).
Лечение
Лечение комплексное, включает активное воздействие на основное заболевание и раннее энергичное лечение плеврита.
1. Антибактериальная терапия при инфекционно-аллергических плевритах и целенаправленная химиотерапия при плевритах другой этиологии.
2. Санация плевральной полости путем эвакуации экссудата, а при необходимости – промываний антисептическими растворами.
3. Назначение десенсибилизирующих и противовоспалительных средств. При плевритах туберкулезной этиологии и ревматической эффективно применение преднизолона в суточной дозе 15–20 мг.
4. Включение средств, направленных на мобилизацию защитно-иммунобиологической активности организма: индивидуальный режим, рациональная витаминизированная диета с достаточным количеством белка (1,5–2 г/кг), ограничением воды и поваренной соли, парентеральное введение аскорбиновой кислоты, витаминов группы В, внутривенное капельное введение плазмозаменяющих растворов, индивидуально дозированная лечебная физкультура, кислородотерапия, в период стихания плеврита – физические методы лечения.
5. Симптоматическая терапия: согревающие компрессы, горчичники, иммобилизация больной половины грудной клетки тугим бинтованием (при боли), кодеин, этилморфина гидрохлорид при кашле, кардиотонические средства при недостаточности кровообращения. В дальнейшем больные подлежат диспансерному наблюдению в течение 2–3 лет. Исключаются профессиональные вредности, рекомендуется высококалорийное питание, богатое витаминами.
Хронические неспецифические заболевания легких
Хронические неспецифические заболевания легких – это термин, принятый в 1958 г. на симпозиуме, организованном фармакологической фирмой «Ciba». В состав ХНЗЛ включены болезни легких: хронический бронхит, бронхиальная астма, эмфизема легких, хроническая пневмония, бронхэктатическая болезнь, пневмосклероз.
Хронический бронхит
Хронический бронхит – диффузное прогрессирующее поражение бронхов, связанное с длительным раздражением дыхательных путей вредными агентами, характеризующееся воспалительными и склеротическими изменениями в бронхиальной стенке и перибронхиальной ткани, сопровождающимися перестройкой секреторного аппарата и гиперсекрецией слизи, проявляющееся постоянным или периферическим кашлем с мокротой на протяжении не менее 3 месяцев в году в течение двух и более лет, а при поражении мелких бронхов – одышкой, ведущей к обструктивным нарушениям вентиляции и формированию хронического легочного сердца.
