Дисбактериоз часто развивается у совсем маленьких детей. Это довольно серьезная проблема, с которой сталкиваются многие родители и детские врачи. Причин для неблагополучия у детей еще больше, чем у взрослых. Это обусловлено незрелостью многих систем детского организма, в том числе и желудочно-кишечного тракта.
У детей в периоде новорожденное и в раннем возрасте большую роль играют следующие факторы:
– осложненное течение беременности и родов, наличие бактериальных заболеваний у матери (например, послеродового мастита);
– позднее прикладывание к груди, искусственное вскармливание (грудное молоко – залог здоровья);
– наличие у ребенка рахита, анемии, малый вес, поражение центральной нервной системы;
– физиологическая незрелость пищеварительного тракта.
Под влиянием всех вышеперечисленных факторов слизистая кишечника не может в полной мере противостоять заселению вредных бактерий, и возникает дисбактериоз.
Какие же признаки имеет это заболевание?Их так же много, как и причин болезни.
При легком течении дисбактериоза, когда привычных микробов в кишечнике осталось еще достаточно и они выполняют свои функции, заболевание может не проявляться вообще. Беспокоить может только небольшое снижение аппетита, повышенное газообразование, склонность к запорам; маленькие дети могут плохо прибавлять в весе. Но эти признаки не помогают в постановке правильного диагноза, потому что так же заявлять о себе может еще целая группа заболеваний.
Когда в кишечнике количество нормальных микробов начинает уменьшаться все больше и больше, дисбактериоз начинает проявляться более явно. Вместо запоров появляются поносы. Стул учащается до 3-5 раз в сутки, имеет полужидкую или жидкую консистенцию, содержит комочки непереваренной пищи. Беспокоит отрыжка, может появиться неприятный запах изо рта. В животе урчит, он вздувается за счет повышенного газообразования. Так как нарушается переваривание и всасывание питательных веществ в кишечнике, то появляются признаки гиповитаминоза и анемии (бледность и сухость кожи, выпадение и тусклость волос, ломкость ногтей, в уголках рта появляются трещины). Нарушается общее состояние: больной человек становится раздражительным, ухудшается сон, беспокоят перепады настроения, снижение работоспособности, повышенная утомляемость.
При тяжелом течении болезни патогенные (вредные) микробы максимально преобладают над нормальной микрофлорой, которой почти не остается. Состояние человека в таком случае, как правило, тяжелое. Появляются признаки острого энтерита и колита. Стул частый, жидкий, непереваренный, с калом может выделяться кровь. Беспокоят боли в животе, которые связаны с воспалением кишечника. Также отмечаются признаки гастрита, так как в болезнь вовлекается и желудок. Отмечаются боли в подложечной области, появляются отрыжка, тошнота, изжога, горечь во рту. Признаки гиповитаминоза и анемии яркие, а общее состояние страдает весьма сильно. Больные обращают внимание, что у них повышается температура тела. Это связано с тем, что вредные микробы выделяют продукты своей жизнедеятельности, они поступают в кровь, на что организм реагирует лихорадкой, хотя и не всегда выраженной. Часто развиваются аллергические реакции.
Из всего вышесказанного вы, наверное, сделали вывод, что поставить диагноз «дисбактериоз» довольно сложно. Да, это так, если опираться только на внешние признаки болезни.
Для того чтобы уточнить диагноз, обязательно нужно проконсультироваться с врачом и провести некоторые обследования. Только в больнице смогут рассеять ваши сомнения по поводу плохого самочувствия.
Не стесняйтесь поговорить с доктором о характере каловых масс. Иногда только по описанию стула специалист может поставить диагноз. Кроме этого, он обязательно назначит проведение анализа кала на дисбактериоз, чтобы выяснить, какие же бактерии преобладают в кишечнике. Это очень важно, так как от этого зависит дальнейшее лечение.
Геморрой
Глава 5

Существуют несколько тестов, позволяющих заподозрить у себя то или иное заболевание желудочно-кишечного тракта Чтобы каждый раз не беспокоиться понапрасну или, наоборот, не пропустить серьезный недуг, мы приводим несколько тестов, которые помогут вам поставить себе предварительный диагноз.
Таблица № 1
Гастрит с повышенной секрецией.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас гастрит с повышенной секреторной активностью. Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие гастрита возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №2
Гастрит со сниженной выработкой желудочного сока.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас гастрит со сниженной выработкой желудочного сока.
Если вы ответили «да» на несколько вопросов (или на 1 или 2), то наличие гастрита возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №3
Язвенная болезнь желудка.
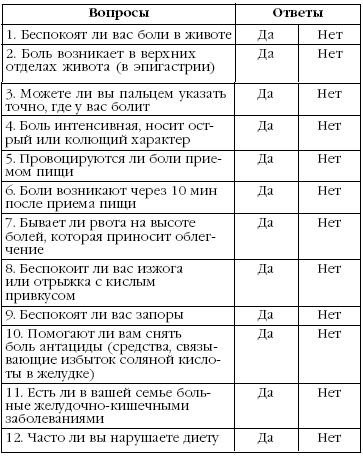
Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас язвенная болезнь желудка.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие язвы возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблиця №4
Язвенная болезнь двенадцатиперстной кишки.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас язвенная болезнь двенадцатиперстной кишки.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие язвы возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №5
Хронический энтерит.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас имеется хронический энтерит. Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие воспаления в тонкой кишке возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №б
Хронический колит.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас имеется хронический колит.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие воспаления в толстом кишечнике возможно, но совсем не обязательно. Для установки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Глава 6

Основы лечебного питания и зачем это нужно
Как питаться при хроническом гастрите
Как питаться при язвенной болезни
У детей в периоде новорожденное и в раннем возрасте большую роль играют следующие факторы:
– осложненное течение беременности и родов, наличие бактериальных заболеваний у матери (например, послеродового мастита);
– позднее прикладывание к груди, искусственное вскармливание (грудное молоко – залог здоровья);
– наличие у ребенка рахита, анемии, малый вес, поражение центральной нервной системы;
– физиологическая незрелость пищеварительного тракта.
Под влиянием всех вышеперечисленных факторов слизистая кишечника не может в полной мере противостоять заселению вредных бактерий, и возникает дисбактериоз.
Какие же признаки имеет это заболевание?Их так же много, как и причин болезни.
При легком течении дисбактериоза, когда привычных микробов в кишечнике осталось еще достаточно и они выполняют свои функции, заболевание может не проявляться вообще. Беспокоить может только небольшое снижение аппетита, повышенное газообразование, склонность к запорам; маленькие дети могут плохо прибавлять в весе. Но эти признаки не помогают в постановке правильного диагноза, потому что так же заявлять о себе может еще целая группа заболеваний.
Когда в кишечнике количество нормальных микробов начинает уменьшаться все больше и больше, дисбактериоз начинает проявляться более явно. Вместо запоров появляются поносы. Стул учащается до 3-5 раз в сутки, имеет полужидкую или жидкую консистенцию, содержит комочки непереваренной пищи. Беспокоит отрыжка, может появиться неприятный запах изо рта. В животе урчит, он вздувается за счет повышенного газообразования. Так как нарушается переваривание и всасывание питательных веществ в кишечнике, то появляются признаки гиповитаминоза и анемии (бледность и сухость кожи, выпадение и тусклость волос, ломкость ногтей, в уголках рта появляются трещины). Нарушается общее состояние: больной человек становится раздражительным, ухудшается сон, беспокоят перепады настроения, снижение работоспособности, повышенная утомляемость.
При тяжелом течении болезни патогенные (вредные) микробы максимально преобладают над нормальной микрофлорой, которой почти не остается. Состояние человека в таком случае, как правило, тяжелое. Появляются признаки острого энтерита и колита. Стул частый, жидкий, непереваренный, с калом может выделяться кровь. Беспокоят боли в животе, которые связаны с воспалением кишечника. Также отмечаются признаки гастрита, так как в болезнь вовлекается и желудок. Отмечаются боли в подложечной области, появляются отрыжка, тошнота, изжога, горечь во рту. Признаки гиповитаминоза и анемии яркие, а общее состояние страдает весьма сильно. Больные обращают внимание, что у них повышается температура тела. Это связано с тем, что вредные микробы выделяют продукты своей жизнедеятельности, они поступают в кровь, на что организм реагирует лихорадкой, хотя и не всегда выраженной. Часто развиваются аллергические реакции.
Ярче всего дисбактериоз проявляется у маленьких детей. У них все вышеперечисленные признаки присутствуют всегда и весьма сильно выражены.Можно отметить, что у ребенка не нарастает масса тела (а ее у грудничков измеряют часто). У детей старшего возраста можно отметить отставание в психическом и физическом развитии. Но эти признаки появляются только при длительном и довольно тяжелом течении болезни.
Из всего вышесказанного вы, наверное, сделали вывод, что поставить диагноз «дисбактериоз» довольно сложно. Да, это так, если опираться только на внешние признаки болезни.
Для того чтобы уточнить диагноз, обязательно нужно проконсультироваться с врачом и провести некоторые обследования. Только в больнице смогут рассеять ваши сомнения по поводу плохого самочувствия.
Не стесняйтесь поговорить с доктором о характере каловых масс. Иногда только по описанию стула специалист может поставить диагноз. Кроме этого, он обязательно назначит проведение анализа кала на дисбактериоз, чтобы выяснить, какие же бактерии преобладают в кишечнике. Это очень важно, так как от этого зависит дальнейшее лечение.
Геморрой
Геморройможно смело назвать современной болезнью цивилизованного человечества, которое лишено двигательной нагрузки и большую часть жизни проводит сидя.
Что же такое геморрой?Это хроническое заболевание, при котором возникает расширение вен прямой кишки. Из них потом и формируются геморроидальные узлы, которые причиняют больным столько страданий.
К развитию недуга приводят различные причины. Это длительные и частые запоры, при которых каловые массы травмируют прямую кишку, сидячий образ жизни, или, наоборот, постоянная тяжелая физическая нагрузка, или длительная работа в положении стоя.
Немалое значение в возникновении болезни придается злоупотреблению алкоголем и острой, пряной пищей. При этом увеличивается приток крови к прямой кишке, что способствует расширению вен.
Свою роль играет также и наследственность.
Какие признаки имеет заболевание?
В самом начале процесса больные жалуются на неприятные ощущения в области заднего прохода, как будто там находится какое-то инородное тело. Это расширенные вены прямой кишки. Ощущения усугубляются, если человек нарушает диету или если появляется нарушение стула (запор или понос).
При дальнейшем прогрессировании болезни присоединяется кровотечение из ануса. Это основной признак геморроя. Кровь появляется в момент дефекации или сразу же после нее. Иногда она вытекает струйкой. Цвет крови алый, но не темный. При геморрое кровь никогда не перемешивается с калом, а покрывает его сверху. Этот отличительный признак позволяет отличить геморрой от опухолей прямой кишки.
Следующим этапом в развитии болезни является выпадение геморроидальных узлов наружу, когда они достигают больших размеров. При I стадии узлы выпадают из ануса только во время дефекации, а затем сами вправляются обратно. При II стадии они могут выпадать уже при тяжелой физической нагрузке, а не только при дефекации. Сами узлы уже не вправляются, требуется помощь рукой. При III стадии выпадение геморроидальных узлов происходит даже при малейшей физической нагрузке (например, наклоне туловища или покашливании в положении стоя). Самостоятельно узлы не вправляются.
Боль не характерна для геморроя, но возникать может. Это бывает при ущемлении узлов, возникновении трещины заднего прохода, присоединении воспаления.
Что же такое геморрой?Это хроническое заболевание, при котором возникает расширение вен прямой кишки. Из них потом и формируются геморроидальные узлы, которые причиняют больным столько страданий.
Интересно!Беременные женщины также предрасположены к развитию геморроя.
Известно, что около 10% взрослого трудоспособного населения в возрасте от 30 до 50 лет страдают геморроем. Причем мужчины болеют в 3-4 раза чаще женщин.
К развитию недуга приводят различные причины. Это длительные и частые запоры, при которых каловые массы травмируют прямую кишку, сидячий образ жизни, или, наоборот, постоянная тяжелая физическая нагрузка, или длительная работа в положении стоя.
Немалое значение в возникновении болезни придается злоупотреблению алкоголем и острой, пряной пищей. При этом увеличивается приток крови к прямой кишке, что способствует расширению вен.
Свою роль играет также и наследственность.
Какие признаки имеет заболевание?
В самом начале процесса больные жалуются на неприятные ощущения в области заднего прохода, как будто там находится какое-то инородное тело. Это расширенные вены прямой кишки. Ощущения усугубляются, если человек нарушает диету или если появляется нарушение стула (запор или понос).
При дальнейшем прогрессировании болезни присоединяется кровотечение из ануса. Это основной признак геморроя. Кровь появляется в момент дефекации или сразу же после нее. Иногда она вытекает струйкой. Цвет крови алый, но не темный. При геморрое кровь никогда не перемешивается с калом, а покрывает его сверху. Этот отличительный признак позволяет отличить геморрой от опухолей прямой кишки.
Следующим этапом в развитии болезни является выпадение геморроидальных узлов наружу, когда они достигают больших размеров. При I стадии узлы выпадают из ануса только во время дефекации, а затем сами вправляются обратно. При II стадии они могут выпадать уже при тяжелой физической нагрузке, а не только при дефекации. Сами узлы уже не вправляются, требуется помощь рукой. При III стадии выпадение геморроидальных узлов происходит даже при малейшей физической нагрузке (например, наклоне туловища или покашливании в положении стоя). Самостоятельно узлы не вправляются.
Боль не характерна для геморроя, но возникать может. Это бывает при ущемлении узлов, возникновении трещины заднего прохода, присоединении воспаления.
Глава 5
Так что же у меня болит

Существуют несколько тестов, позволяющих заподозрить у себя то или иное заболевание желудочно-кишечного тракта Чтобы каждый раз не беспокоиться понапрасну или, наоборот, не пропустить серьезный недуг, мы приводим несколько тестов, которые помогут вам поставить себе предварительный диагноз.
Таблица № 1
Гастрит с повышенной секрецией.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас гастрит с повышенной секреторной активностью. Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие гастрита возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №2
Гастрит со сниженной выработкой желудочного сока.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас гастрит со сниженной выработкой желудочного сока.
Если вы ответили «да» на несколько вопросов (или на 1 или 2), то наличие гастрита возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №3
Язвенная болезнь желудка.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас язвенная болезнь желудка.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие язвы возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблиця №4
Язвенная болезнь двенадцатиперстной кишки.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас язвенная болезнь двенадцатиперстной кишки.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие язвы возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №5
Хронический энтерит.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас имеется хронический энтерит. Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие воспаления в тонкой кишке возможно, но совсем не обязательно. Для постановки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Таблица №б
Хронический колит.

Если на большинство вопросов вы ответили утвердительно, то скорее всего у вас имеется хронический колит.
Если вы ответили «да» на несколько вопросов (на 1 или 2), то наличие воспаления в толстом кишечнике возможно, но совсем не обязательно. Для установки точного диагноза необходимо проконсультироваться с врачом-гастроэнтерологом.
Глава 6
Лечебное питание

Основы лечебного питания и зачем это нужно
Еще известные врачи древности, такие как Гиппократ, Авиценна, знали о лечебных свойствах пищи. Они обращали внимание своих пациентов на то, что с помощью правильно подобранной диеты можно добиться не только значительного улучшения состояния при недуге, но и провести профилактику заболеваний.
С чем же это связано?Правильное питание является мощнейшим фактором, который действует на организм и оказывает выраженное лечебное влияние. Ведь известно, что все жизненные процессы, происходящие внутри нас, напрямую зависят от характера питания и связаны с ним.
В течение длительного времени многие лаборатории проводили эксперименты на животных и собрали убедительные доказательства целебного действия правильно подобранной пищи. Оказалось, что рациональное питание помогает организму сопротивляться инфекции, бороться с хроническими заболеваниями различных органов, вырабатывать защитные факторы – антитела. И вполне естественно, что в последние годы интерес к проблемам питания резко возрос не только со стороны врачей, но и со стороны обычных людей.
В настоящее время существует такое понятие, как рациональное питание. Рациональное, сбалансированное питание помогает сохранить здоровье, которое в наше нелегкое время на вес золота, помогает сопротивляться вредным факторам окружающей среды, обеспечивает физическую и умственную активность, формирует активное долголетие.
В некоторых случаях, например при язвенной болезни или гастрите, правильная диета может стать единственным методом лечения болезни.
При ее составлении нужно придерживаться определенных правил. Во-первых, нельзя делать питание однообразным. В организм обязательно должны поступать все необходимые ему вещества. Если рацион сделать скудным, то добиться лечебного эффекта невозможно, так как организм будет страдать от недостатка нужных ему питательных компонентов. Во-вторых, лечебное питание всегда должно учитывать местное воздействие пищи, втом числе механическое, химическое, температурное. Что это значит? Например, при обострении хронического гастрита слизистая оболочка воспалена и реагирует в ответ на поступление пищи. Значит, еда в период обострения не должна раздражать желудок, иметь оптимальную для данного состояния температуру, состав и количество.
Для больных желудочно-кишечными заболеваниями чрезвычайно важным является правильный режим питания. Что включает в себя это понятие?Режим подразумевает под собой кратность приемов пищи, т. е. сколько раз в день надо есть. Кроме этого, важно время приемов пищи и интервалы времени между ними. Также не менее значимым является время, которое мы затрачиваем на сам процесс еды.
Правильный режим очень важен. Он обеспечивает эффективную работу пищеварительных желез по выделению соков, полноценное переваривание, всасывание и усвоение питательных веществ. А это в конце концов и обеспечивает нам хорошее самочувствие.
При заболеваниях желудка и кишечника рекомендуется есть не менее 5-6 раз в сутки. Такое дробное питание позволяет не перегружать желудок и кишечник. Особенно важно соблюдать эту кратность в период обострений, когда больные органы очень чувствительны к нагрузке. Нужно есть медленно и тщательно пережевывать пищу. Так она будет полноценно измельчаться и обрабатываться желудочным соком. Поступив в кишечник, ей будет легче перевариваться и всасываться.
Такой режим питания, однако, не исключает поправок. Так, например, больные с «голодными» ночными болями при язвенной болезни могут есть и ночью, если прием пищи облегчает их состояние и снимает боли.
С чем же это связано?Правильное питание является мощнейшим фактором, который действует на организм и оказывает выраженное лечебное влияние. Ведь известно, что все жизненные процессы, происходящие внутри нас, напрямую зависят от характера питания и связаны с ним.
В течение длительного времени многие лаборатории проводили эксперименты на животных и собрали убедительные доказательства целебного действия правильно подобранной пищи. Оказалось, что рациональное питание помогает организму сопротивляться инфекции, бороться с хроническими заболеваниями различных органов, вырабатывать защитные факторы – антитела. И вполне естественно, что в последние годы интерес к проблемам питания резко возрос не только со стороны врачей, но и со стороны обычных людей.
В настоящее время существует такое понятие, как рациональное питание. Рациональное, сбалансированное питание помогает сохранить здоровье, которое в наше нелегкое время на вес золота, помогает сопротивляться вредным факторам окружающей среды, обеспечивает физическую и умственную активность, формирует активное долголетие.
Интересно!Составление и применение лечебных диет при разных недугах входит в задачу такого раздела медицины, как диетология. Это направление утверждает, что соответствующее тем или иным задачам питание можно применять как для профилактики, так и в качестве дополнения в лечении уже возникшей болезни.
На основе понятия о рациональном питании врачами-диетологами была разработана концепция лечебного воздействия на организм. Она учитывает особенности того или иного заболевания, механизмы его возникновения, течение, стадию болезни.
В некоторых случаях, например при язвенной болезни или гастрите, правильная диета может стать единственным методом лечения болезни.
При ее составлении нужно придерживаться определенных правил. Во-первых, нельзя делать питание однообразным. В организм обязательно должны поступать все необходимые ему вещества. Если рацион сделать скудным, то добиться лечебного эффекта невозможно, так как организм будет страдать от недостатка нужных ему питательных компонентов. Во-вторых, лечебное питание всегда должно учитывать местное воздействие пищи, втом числе механическое, химическое, температурное. Что это значит? Например, при обострении хронического гастрита слизистая оболочка воспалена и реагирует в ответ на поступление пищи. Значит, еда в период обострения не должна раздражать желудок, иметь оптимальную для данного состояния температуру, состав и количество.
Для больных желудочно-кишечными заболеваниями чрезвычайно важным является правильный режим питания. Что включает в себя это понятие?Режим подразумевает под собой кратность приемов пищи, т. е. сколько раз в день надо есть. Кроме этого, важно время приемов пищи и интервалы времени между ними. Также не менее значимым является время, которое мы затрачиваем на сам процесс еды.
Правильный режим очень важен. Он обеспечивает эффективную работу пищеварительных желез по выделению соков, полноценное переваривание, всасывание и усвоение питательных веществ. А это в конце концов и обеспечивает нам хорошее самочувствие.
При заболеваниях желудка и кишечника рекомендуется есть не менее 5-6 раз в сутки. Такое дробное питание позволяет не перегружать желудок и кишечник. Особенно важно соблюдать эту кратность в период обострений, когда больные органы очень чувствительны к нагрузке. Нужно есть медленно и тщательно пережевывать пищу. Так она будет полноценно измельчаться и обрабатываться желудочным соком. Поступив в кишечник, ей будет легче перевариваться и всасываться.
Интересно!Ужинать желательно не менее чем за 1,5-2 ч до отхода ко сну. Ведь наш организм за день тоже устает и хочет отдохнуть. Пища должна быть легкой. Рекомендуются такие продукты, как молоко, йогурты и другие кисломолочные продукты, фрукты, соки, легкие пресные хлебобулочные изделия. Обильная еда на ночь считается фактором риска для обострения язвенной болезни желудка и двенадцатиперстной кишки, она даже может спровоцировать сердечный приступ.
Установлено, что при торопливой еде чувство насыщения наступает медленнее, что ведет к перееданию и прибавке веса. Именно поэтому рекомендуемая продолжительность еды во время обеда составляет не менее 30 мин (нелегко это осуществить при наших непростых условиях жизни, не так ли?).
Такой режим питания, однако, не исключает поправок. Так, например, больные с «голодными» ночными болями при язвенной болезни могут есть и ночью, если прием пищи облегчает их состояние и снимает боли.
Как питаться при хроническом гастрите
При составлении лечебного питания при таком заболевании, как хронический гастрит, нужно знать, что разные продукты по-разному влияют на секреторную и моторную функции желудка.
К активным возбудителям секреции можно смело отнести мясные, рыбные, грибные бульоны; жирную и жареную пищу. Выработка желудочного сока усиливается при потреблении копченых, соленых, маринованных продуктов, консервов, сдобы, кислых овощей и фруктов, при использовании в кулинарии абсолютно всех приправ и пряностей.
Если говорить о напитках, то усиливают секрецию все кисломолочные продукты с повышенной кислотностью (кефир, простокваша, ряженка), крепкий кофе, какао, чай, газированные напитки. Про алкогольные напитки даже и говорить не приходится. Все перечисленные продукты для питания больных гастритом с повышенной секрецией совершенно не подходят. А вот для гастрита с недостаточной выработкой желудочного сока некоторые из них будут в самый раз. Это, например, кисломолочные напитки, немножко соленой селедки, некрепкий кофе, овощи и фрукты. Эти продукты способствуют восстановлению нарушенной секреции, помогают улучшить аппетит, который всегда страдает при подобном недуге.
Слабо влияют на секрецию и моторику такие блюда, как слизистые, молочные, протертые овощные супы, отварное мясо и рыба, приготовленная на пару. Они идеально подходят для питания при обострении хронического гастрита с повышенной секрецией. В этот список также можно включить яйца в мешочек, паровые омлеты, цельное молоко и сливки, нежирную сметану и творог, пшеничный подсушенный хлеб. Из напитков слабо влияют на секрецию некрепкий чай с молоком, кисели, муссы, разбавленные сладкие соки и фруктовые пюре. Это и щелочные минеральные воды, но только обязательно без газа, морсы, компоты из сладких сортов фруктов. При недостаточной секреции желудочного сока эти продукты используются только на начальных этапах обострения, когда нужно максимально щадить слизистую оболочку органа. В последующее время они, наоборот, не особенно нужны, так как еще больше подавляют выработку пищеварительных соков.
При хроническом гастрите, особенно в период обострения, нежную и ранимую слизистую нужно щадить. Поэтому всю пищу лучше употреблять в пюреобразном, кашицеобразном и измельченном виде. Блюда должны иметь температуру в пределах 36—37 °С, поэтому все очень горячее и очень холодное мы исключаем из рациона однозначно. Таким образом создается покой для истощенных болезнью желез.
При хроническом гастрите с повышенной выработкой желудочного сока диета строится таким образом, чтобы пища не только не раздражала слизистую, но и помогла бы ей восстановиться в кратчайшие сроки. Из питания исключается большое количество растительной клетчатки и экстрактивных веществ (стимулирующих секрецию): приправ, пряностей, соусов, консервов, копченостей и жареных блюд. При обострении хронического гастрита вся пища подается в протертом, жидком или кашицеобразном виде. После стихания активного воспаления (через 2-3 недели) пищу можно готовить на пару, отваривать или тушить с небольшим количеством воды.
Что нельзя употреблять вообще?Это крепкий чай, кофе, какао, алкогольные напитки, наваристые мясные, рыбные и грибные бульоны, жирные и жареные кушанья. Ограничиваются фрукты с грубой кожицей (например, яблоки) и некоторые овощи (капуста, редька, редис). Свежий хлеб и сдобные булочки лучше не есть, потому что они усиливают брожение.
Когда обострения нет, при хроническом гастрите с повышенной секрецией можно есть почти все продукты, избегая лишь те, которые были перечислены выше. На самом деле подобное питание не такое скудное, как может показаться на первый взгляд. Кроме этого, оно полезно не только для вашего желудка, но и для всего организма, так как не перегружает его и создает покой для желудочно-кишечного тракта.
Разрешается есть нежирное мясо (телятину, мясо кролика, индейки, курицы) и рыбу. Из них вы можете приготовить котлеты на пару, запеканки, тушеные блюда с добавлением небольшого количества репчатого лука или неострых приправ.
Это базилик, кориандр, зеленый лук.
Хлеб и хлебобулочные изделия лучше есть чуть подсушенными. При отсутствии обострения можно есть печеные пирожки и сдобные пироги, нежирные пирожные, но только в небольшом количестве, чтобы желудок не перенапрягался.
Прекрасными лечебными и питательными свойствами обладает овсяная каша. Она обволакивает стенки желудка, чем защищает их от действия соляной кислоты. Кроме этого, она очень питательна. Еще можно есть рисовую или пшеничную каши. А вот гороховую, перловую, ячневую и родственные им каши придется исключить как слишком грубые. Разрешены в питании различные молочные продукты с пониженной жирностью. Можно есть неострый сыр, нежирный и некислый творог, которые являются богатейшим источником белка; молоко, нежирную сметану и сливки.
Первый завтрак:паровой белковый омлет из 1-2 яиц, овсяная молочная каша со сливочным маслом, некрепкий чай.
Второй завтрак:печеное яблоко с сахаром.
Обед:молочный суп с рисом, паровая котлета из телятины, картофельное пюре с маслом, фруктовый отвар.
Полдник:отвар шиповника (или фруктового киселя), сухарики из белого хлеба.
Ужин:нежирный и некислый протертый творог, чай с молоком, кусочек сыра.
Перед сном:молоко с печеньем.
Если вы страдаете хроническим гастритом с пониженной секрецией, то в период обострения вам следует питаться именно так, как было описано выше. Однако как только обострение стихает, основной задачей становится восстановление выработки кислоты, так как этот процесс нарушен.
Пища также максимально измельчается и подается 5-6 раз в сутки. Ограничивается грубая растительная клетчатка (но умеренное количество овощей и фруктов очень полезно). Уменьшается количество цельного молока, так как оно связывает и без того малое количество соляной кислоты. Также не следует употреблять острые приправы, черный хлеб, жирное и жареное мясо. Нельзя употреблять алкоголь, грибы, бобовые, мороженое. Ограничивают картофель и блюда из него. Жареные блюда допускаются, но готовить их нужно так, что не образовывалась грубая корка (т. е. без панировки). Разрешаются супы на некрепких мясных и рыбных бульонах, овощном отваре. Как приготовить такой бульон? Для этого нужно сначала проварить мясо в небольшом количестве воды. При этом все экстрактивные вещества выйдут в отвар. Затем вода сливается, мясо промывается и вновь заливается водой и варится до готовности.
При пониженной кислотности рекомендуются кисломолочные продукты. Они не только стимулируют выделение кислоты, но и нормализуют функцию кишечника, которая почти всегда нарушается при болезнях желудка.
Вот вам вариант примерного меню на один день при хроническом гастрите с пониженной кислотностью вне обострения.
Завтрак:творожный пудинг, молочная овсяная каша, некрепкий кофе с молоком.
Обед:куриный бульон с клецками, жареные котлеты из говядины (без панировки), салат из моркови и свеклы с растительным маслом, яблочный сок.
Полдник:чай, сухарики или печенье.
Ужин:жареный судак (без панировки), гречневая каша, чай с молоком.
На ночь:стакан кефира или йогурта.
К активным возбудителям секреции можно смело отнести мясные, рыбные, грибные бульоны; жирную и жареную пищу. Выработка желудочного сока усиливается при потреблении копченых, соленых, маринованных продуктов, консервов, сдобы, кислых овощей и фруктов, при использовании в кулинарии абсолютно всех приправ и пряностей.
Если говорить о напитках, то усиливают секрецию все кисломолочные продукты с повышенной кислотностью (кефир, простокваша, ряженка), крепкий кофе, какао, чай, газированные напитки. Про алкогольные напитки даже и говорить не приходится. Все перечисленные продукты для питания больных гастритом с повышенной секрецией совершенно не подходят. А вот для гастрита с недостаточной выработкой желудочного сока некоторые из них будут в самый раз. Это, например, кисломолочные напитки, немножко соленой селедки, некрепкий кофе, овощи и фрукты. Эти продукты способствуют восстановлению нарушенной секреции, помогают улучшить аппетит, который всегда страдает при подобном недуге.
Слабо влияют на секрецию и моторику такие блюда, как слизистые, молочные, протертые овощные супы, отварное мясо и рыба, приготовленная на пару. Они идеально подходят для питания при обострении хронического гастрита с повышенной секрецией. В этот список также можно включить яйца в мешочек, паровые омлеты, цельное молоко и сливки, нежирную сметану и творог, пшеничный подсушенный хлеб. Из напитков слабо влияют на секрецию некрепкий чай с молоком, кисели, муссы, разбавленные сладкие соки и фруктовые пюре. Это и щелочные минеральные воды, но только обязательно без газа, морсы, компоты из сладких сортов фруктов. При недостаточной секреции желудочного сока эти продукты используются только на начальных этапах обострения, когда нужно максимально щадить слизистую оболочку органа. В последующее время они, наоборот, не особенно нужны, так как еще больше подавляют выработку пищеварительных соков.
При хроническом гастрите, особенно в период обострения, нежную и ранимую слизистую нужно щадить. Поэтому всю пищу лучше употреблять в пюреобразном, кашицеобразном и измельченном виде. Блюда должны иметь температуру в пределах 36—37 °С, поэтому все очень горячее и очень холодное мы исключаем из рациона однозначно. Таким образом создается покой для истощенных болезнью желез.
При хроническом гастрите с повышенной выработкой желудочного сока диета строится таким образом, чтобы пища не только не раздражала слизистую, но и помогла бы ей восстановиться в кратчайшие сроки. Из питания исключается большое количество растительной клетчатки и экстрактивных веществ (стимулирующих секрецию): приправ, пряностей, соусов, консервов, копченостей и жареных блюд. При обострении хронического гастрита вся пища подается в протертом, жидком или кашицеобразном виде. После стихания активного воспаления (через 2-3 недели) пищу можно готовить на пару, отваривать или тушить с небольшим количеством воды.
Что нельзя употреблять вообще?Это крепкий чай, кофе, какао, алкогольные напитки, наваристые мясные, рыбные и грибные бульоны, жирные и жареные кушанья. Ограничиваются фрукты с грубой кожицей (например, яблоки) и некоторые овощи (капуста, редька, редис). Свежий хлеб и сдобные булочки лучше не есть, потому что они усиливают брожение.
Когда обострения нет, при хроническом гастрите с повышенной секрецией можно есть почти все продукты, избегая лишь те, которые были перечислены выше. На самом деле подобное питание не такое скудное, как может показаться на первый взгляд. Кроме этого, оно полезно не только для вашего желудка, но и для всего организма, так как не перегружает его и создает покой для желудочно-кишечного тракта.
Разрешается есть нежирное мясо (телятину, мясо кролика, индейки, курицы) и рыбу. Из них вы можете приготовить котлеты на пару, запеканки, тушеные блюда с добавлением небольшого количества репчатого лука или неострых приправ.
Это базилик, кориандр, зеленый лук.
Хлеб и хлебобулочные изделия лучше есть чуть подсушенными. При отсутствии обострения можно есть печеные пирожки и сдобные пироги, нежирные пирожные, но только в небольшом количестве, чтобы желудок не перенапрягался.
Прекрасными лечебными и питательными свойствами обладает овсяная каша. Она обволакивает стенки желудка, чем защищает их от действия соляной кислоты. Кроме этого, она очень питательна. Еще можно есть рисовую или пшеничную каши. А вот гороховую, перловую, ячневую и родственные им каши придется исключить как слишком грубые. Разрешены в питании различные молочные продукты с пониженной жирностью. Можно есть неострый сыр, нежирный и некислый творог, которые являются богатейшим источником белка; молоко, нежирную сметану и сливки.
Очень полезно при хронических гастритах с повышенной секрецией употреблять в пищу различные каши на молоке и воде.Для примера можно привести ориентировочное меню однодневного питания при хроническом гастрите с повышенной секрецией, которое используется в отсутствие обострения.
Первый завтрак:паровой белковый омлет из 1-2 яиц, овсяная молочная каша со сливочным маслом, некрепкий чай.
Второй завтрак:печеное яблоко с сахаром.
Обед:молочный суп с рисом, паровая котлета из телятины, картофельное пюре с маслом, фруктовый отвар.
Полдник:отвар шиповника (или фруктового киселя), сухарики из белого хлеба.
Ужин:нежирный и некислый протертый творог, чай с молоком, кусочек сыра.
Перед сном:молоко с печеньем.
Если вы страдаете хроническим гастритом с пониженной секрецией, то в период обострения вам следует питаться именно так, как было описано выше. Однако как только обострение стихает, основной задачей становится восстановление выработки кислоты, так как этот процесс нарушен.
Пища также максимально измельчается и подается 5-6 раз в сутки. Ограничивается грубая растительная клетчатка (но умеренное количество овощей и фруктов очень полезно). Уменьшается количество цельного молока, так как оно связывает и без того малое количество соляной кислоты. Также не следует употреблять острые приправы, черный хлеб, жирное и жареное мясо. Нельзя употреблять алкоголь, грибы, бобовые, мороженое. Ограничивают картофель и блюда из него. Жареные блюда допускаются, но готовить их нужно так, что не образовывалась грубая корка (т. е. без панировки). Разрешаются супы на некрепких мясных и рыбных бульонах, овощном отваре. Как приготовить такой бульон? Для этого нужно сначала проварить мясо в небольшом количестве воды. При этом все экстрактивные вещества выйдут в отвар. Затем вода сливается, мясо промывается и вновь заливается водой и варится до готовности.
При пониженной кислотности рекомендуются кисломолочные продукты. Они не только стимулируют выделение кислоты, но и нормализуют функцию кишечника, которая почти всегда нарушается при болезнях желудка.
Для лучшего удаления всех ненужных веществ из бульона его можно сливать несколько раз.Из закусок рекомендуются салаты из свежих овощей, можно с отварным мясом или яйцом.
Вот вам вариант примерного меню на один день при хроническом гастрите с пониженной кислотностью вне обострения.
Завтрак:творожный пудинг, молочная овсяная каша, некрепкий кофе с молоком.
Обед:куриный бульон с клецками, жареные котлеты из говядины (без панировки), салат из моркови и свеклы с растительным маслом, яблочный сок.
Полдник:чай, сухарики или печенье.
Ужин:жареный судак (без панировки), гречневая каша, чай с молоком.
На ночь:стакан кефира или йогурта.
Как питаться при язвенной болезни
Язвенная болезнь– это хроническое заболевание, которое протекает с периодами обострения и ремиссии (периодами благополучия). Причем обострения этого достаточно грозного заболевания в большей степени связаны с нарушениями режима и характера питания. Именно поэтому лечебному питанию уделяется столько внимания.
Диета при язвенной болезни должна отвечать определенным принципам. Во-первых, должна быть физиологически полноценной, т. е. несмотря на большой список запрещенных продуктов, человек должен получать все необходимые ему вещества с пищей. Во-вторых, все блюда должны быть приготовлены так, чтобы обеспечивать максимальное щажение слизистой оболочки. Кроме того, лечебное питание при обострении должно способствовать как можно более раннему заживлению язвенного дефекта. И, наконец, важнейшим условием раннего восстановления является соблюдение режима частых и дробных приемов пищи.
При обострении язвенной болезни рекомендуется последовательный переход от максимально строгой диеты до расширения пищевого режима, соответствующего диете при хроническом гастрите с повышенной выработкой желудочного сока.
В период выраженного обостренияболезни, когда у больного имеется целый ряд жалоб, важнейшей из которых является жалоба на боль в желудке, рекомендуется применять самую строгую диету. Она назначается на период не более 4-6 дней. Несмотря на то что в это время больной находится в постели, питание должно иметь повышенную калорийность. Питательные вещества не будут лишними, а пойдут на заживление дефекта слизистой оболочки.
Пища дается только в жидком и полужидком виде, приготовленная на пару или отварная. Категорически запрещается обжаривать и тушить продукты! Увеличивается кратность приема пищи (до 6-7 раз в день) при уменьшении ее разового объема, т. е. нужно есть как можно меньше, но как можно чаще. Пища должна быть теплой.
Разрешаются молочные протертые каши с добавлением небольшого количества сливочного масла или сливок (манная, овсяная, гречневая, рисовая). Это может показаться забавным, но можно есть детские каши, которые необходимо разводить водой. Они очень нежные, а кроме того, содержат все необходимые питательные вещества.
Диета при язвенной болезни должна отвечать определенным принципам. Во-первых, должна быть физиологически полноценной, т. е. несмотря на большой список запрещенных продуктов, человек должен получать все необходимые ему вещества с пищей. Во-вторых, все блюда должны быть приготовлены так, чтобы обеспечивать максимальное щажение слизистой оболочки. Кроме того, лечебное питание при обострении должно способствовать как можно более раннему заживлению язвенного дефекта. И, наконец, важнейшим условием раннего восстановления является соблюдение режима частых и дробных приемов пищи.
При обострении язвенной болезни рекомендуется последовательный переход от максимально строгой диеты до расширения пищевого режима, соответствующего диете при хроническом гастрите с повышенной выработкой желудочного сока.
В период выраженного обостренияболезни, когда у больного имеется целый ряд жалоб, важнейшей из которых является жалоба на боль в желудке, рекомендуется применять самую строгую диету. Она назначается на период не более 4-6 дней. Несмотря на то что в это время больной находится в постели, питание должно иметь повышенную калорийность. Питательные вещества не будут лишними, а пойдут на заживление дефекта слизистой оболочки.
Пища дается только в жидком и полужидком виде, приготовленная на пару или отварная. Категорически запрещается обжаривать и тушить продукты! Увеличивается кратность приема пищи (до 6-7 раз в день) при уменьшении ее разового объема, т. е. нужно есть как можно меньше, но как можно чаще. Пища должна быть теплой.
Разрешаются молочные протертые каши с добавлением небольшого количества сливочного масла или сливок (манная, овсяная, гречневая, рисовая). Это может показаться забавным, но можно есть детские каши, которые необходимо разводить водой. Они очень нежные, а кроме того, содержат все необходимые питательные вещества.
