Показаны аскорбиновая кислота, витамины группы В, А, биогенные стимуляторы (инъекции алоэ и других препаратов).
Хирургическое лечение
При глубоких и извитых лакунах, особенно у верхнего полюса миндалин, производят рассечение их тупоконечным изогнутым ножом, или гальванокаутером, с последующим удалением обрывков ткани конхотомом. Более эффективна и легче переносится криотерапия, реактивные явления после нее почти отсутствуют. Обычно проводят 2–3 сеанса.
При хроническом тонзиллите возможно использование и криодеструкции, которая активизирует местные фагоцитарные реакции, усиливает секрецию иммуноглобулинов в полости рта. Наряду с положительными качествами холодовой фактор имеет и ряд недостатков: могут наблюдаться выраженные реактивные процессы в глотке, сопровождающиеся резкими болевыми ощущениями, отеком тканей, а также общие реакции организма (повышение температуры тела, вегетососудистые сдвиги и др.). Разработаны методы сочетанного использования гелий-неонового лазера с криовоздействием для ускорения процессов репарации.
Операция полного удаления миндалин – тонзиллэктомия – показана в следующих случаях:
1) при часто повторяющихся ангинах (по несколько раз в год);
2) при перитонзиллярных абсцессах;
3) при однократных или повторных ангинах, осложнившихся заболеваниями внутренних органов (нефритом, ревмокардитом, полиартритом, сепсисом и др.);
4) при хронических тонзиллитах, при которых другие способы лечения оказались неэффективными.
Тактика консервативного лечения
При выборе тактики лечения следует также руководствоваться тем, что хронические тонзиллиты могут быть неспецифическими и специфическими (при инфекционных гранулемах – туберкулезе, бруцеллезе, сифилисе, склероме и т. д.).
У неспецифического хронического тонзиллита различают:
1) компенсированную форму (при которой наблюдаются лишь местные воспалительные явления);
2) декомпенсированную форму (при которой имеются общие симптомы токсико-аллергического характера и заболевания отдельных органов и систем).
Широкое распространение получили ингаляционный метод лечения (ингаляции антибиотиков, лизоцима, фитонцидов), а также электроаэрозольтерапия. Положительный эффект описан при лечении компенсированных форм заболевания нанесением интерфероновой мази на каждую миндалину в течение 6 дней.
При декомпенсированной форме становится обоснованной необходимость в применении не только местного медикаментозного воздействия, но и назначения средств общего воздействия. В первую очередь сюда следует отнести антибиотики, дезинтоксикационные средства, препараты, регулирующие деятельность сердечно-сосудистой системы.
Лечение боли в горле нетрадиционными методами
Фитотерапия
Лечение маслами
Лечение соками
Местное лечение
Лечение паровыми ингаляциями
Апитерапия
Методы электромагнитного биостимулирования
Рефлексотерапия
Боль в грудной клетке и в области сердца
Клиническая характеристика боли в области грудной клетки и сердца
Клиническая характеристика боли в области грудной клетки и сердца при различных заболеваниях
Ишемическая болезнь сердца
Хирургическое лечение
При глубоких и извитых лакунах, особенно у верхнего полюса миндалин, производят рассечение их тупоконечным изогнутым ножом, или гальванокаутером, с последующим удалением обрывков ткани конхотомом. Более эффективна и легче переносится криотерапия, реактивные явления после нее почти отсутствуют. Обычно проводят 2–3 сеанса.
При хроническом тонзиллите возможно использование и криодеструкции, которая активизирует местные фагоцитарные реакции, усиливает секрецию иммуноглобулинов в полости рта. Наряду с положительными качествами холодовой фактор имеет и ряд недостатков: могут наблюдаться выраженные реактивные процессы в глотке, сопровождающиеся резкими болевыми ощущениями, отеком тканей, а также общие реакции организма (повышение температуры тела, вегетососудистые сдвиги и др.). Разработаны методы сочетанного использования гелий-неонового лазера с криовоздействием для ускорения процессов репарации.
Операция полного удаления миндалин – тонзиллэктомия – показана в следующих случаях:
1) при часто повторяющихся ангинах (по несколько раз в год);
2) при перитонзиллярных абсцессах;
3) при однократных или повторных ангинах, осложнившихся заболеваниями внутренних органов (нефритом, ревмокардитом, полиартритом, сепсисом и др.);
4) при хронических тонзиллитах, при которых другие способы лечения оказались неэффективными.
Тактика консервативного лечения
При выборе тактики лечения следует также руководствоваться тем, что хронические тонзиллиты могут быть неспецифическими и специфическими (при инфекционных гранулемах – туберкулезе, бруцеллезе, сифилисе, склероме и т. д.).
У неспецифического хронического тонзиллита различают:
1) компенсированную форму (при которой наблюдаются лишь местные воспалительные явления);
2) декомпенсированную форму (при которой имеются общие симптомы токсико-аллергического характера и заболевания отдельных органов и систем).
Широкое распространение получили ингаляционный метод лечения (ингаляции антибиотиков, лизоцима, фитонцидов), а также электроаэрозольтерапия. Положительный эффект описан при лечении компенсированных форм заболевания нанесением интерфероновой мази на каждую миндалину в течение 6 дней.
При декомпенсированной форме становится обоснованной необходимость в применении не только местного медикаментозного воздействия, но и назначения средств общего воздействия. В первую очередь сюда следует отнести антибиотики, дезинтоксикационные средства, препараты, регулирующие деятельность сердечно-сосудистой системы.
Лечение боли в горле нетрадиционными методами
Лечение ангин и хронических тонзиллитов осуществляется лекарственными растениями, маслами растений, соками из фруктов, ягод, овощей, продуктами пчеловодства, водолечением, голоданием, методами электромагнитной терапии и массажа, методами акупрессуры и точечного массажа. Все они могут применяться как в различных сочетаниях между собой, так и с различными методами традиционной терапии.
Фитотерапия
При тонзиллитах в период обострения применяют различные сборы лекарственных растений для ингаляций и полосканий. Их применение (особенно в комбинациях) должно основываться прежде всего на характере воспалительного процесса, патоморфологической картине. Так, при атрофическом тонзиллите не рекомендуются те лекарственные растения и их сборы, которые вызывают сухость слизистой оболочки.
В лечении этих заболеваний используют различные лекарственные растения.
Для полоскания применяют следующие отвары трав.
Ромашки – 1 часть; эвкалипта – 1 часть; цветков ноготков – 1 часть. 1 ст. л. смеси на 1,5 стакана кипятка – кипятят 2 мин и настаивают, укутав, 30 мин; процеживают и полощут горло 2–3 раза в день.
Бузины сибирской. 3–4 ст. л. заваривают 1 стаканом кипятка, кипятят 5 мин на слабом огне, охлаждают, процеживают, полощут 4–5 раз в день.
Карагоны гривастой (верблюжий хвост). 1 ст. л. измельченной травы заливают 1 стаканом кипятка, настаивают на водяной бане 30 мин, процеживают. Полощут горло 4–5 раз в день.
Черники обыкновенной. 100 г сухих плодов заливают 0,5 л воды, кипятят, пока количество воды не уменьшится до 0,3 л, полощут горло 5–6 раз в день.
Шалфея лекарственного. 4 ч. л. измельченных листьев заваривают 2 стаканами кипятка, настаивают 30 мин, процеживают, полощут горло 5–6 раз в день. Шалфея лекарственного – 3 части; цветков ромашки аптечной – 3 части; травы приворота – 4 части. 1 ч. л. сбора заваривают 1 стаканом кипятка, настаивают 30 мин, процеживают, полощут горло 5–6 раз в день.
Эвкалипта листьев – 2 части; семян льна – 1 часть; цветков ромашки – 2 части; цветков липы – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30 мин, полощут горло 4–5 раз в день.
Травы душицы – 1 часть; цветков ромашки – 2 части; травы шалфея – 1 часть; корня, листа, цветков мальвы – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30 мин, полощут горло 4–5 раз в день.
Цветков бузины черной – 1 часть; травы шалфея – 1 часть; корней, листьев, цветков алтея – 1 часть; травы с цветками донника – 0,5 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30–40 мин, полощут горло 3–4 раза в день.
Травы с цветками зверобоя – 2 части; семян льна – 1 часть; календулы – 2 части; ромашки – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 20–30 мин, процеживают, полощут горло 4–5 раз в день.
Кора дуба обыкновенного (7 частей), цветки липы сердцевидной (3 части); применять в виде настоя (1 ст. л. смеси на 1 стакан горячей воды), настаивать в течение 15–20 мин, охладить, процедить, использовать в теплом виде.
Цветки липы сердцевидной (4 части), цветки ромашки аптечной (6 частей); применять в виде настоя (готовить как предыдущий).
Кора дуба обыкновенного (5 частей), трава душицы обыкновенной (4 части), корень алтея лекарственного (1 часть); применять в виде настоя.
Листья шалфея лекарственного (2,5 части), трава зверобоя продырявленного (2,5 части), цветки бузины черной (2,5 части), кора дуба обыкновенного (2,5 части); применять в виде настоя.
Листья шалфея лекарственного (4 части), алтей лекарственный (3 части), цветки бузины черной (3 части); применять в виде настоя.
Корень алтея лекарственного (2 части), цветки ромашки лекарственной (2 части), корень аира болотного (1 часть), трава донника лекарственного (2 части), льняное семя (3 части); применять в виде настоя.
Плоды фенхеля обыкновенного (1 часть), листья мяты перечной (3 части), цветки ромашки лекарственной (3 части), листья шалфея лекарственного (3 части); применять в виде теплого настоя.
Отвары этих трав используют также для ингаляций. Их можно комбинировать с маслами, что увеличивает эффективность терапии.
Кроме того, для ингаляций можно использовать следующие смеси.
Смесь: лист эвкалипта прутьевидного (2 части), цветки календулы (2 части), листья шалфея лекарственного (2 части), цветки ромашки аптечной (1 часть), корни девясила высокого (1 часть), корни солодки голой (1 часть), трава багульника болотного (1 часть).
Используют в виде:
1) настоев (1 ст. л. смеси заливают 1 стаканом крутого кипятка и настаивают в течение получаса, остужают, процеживают, применяют в горячем виде);
2) отваров (1 ст. л. смеси заливают 1 стаканом кипятка, кипятят на водяной бане в течение получаса, охлаждают, процеживают, применяют в горячем виде);
3) ингаляционных смесей (приготавливают на основе готовых отваров или настоев с последующим разведением их кипяченой водой до необходимой консистенции).
Смесь: лист эвкалипта прутьевидного (1 часть), шалфея лекарственного (2 части), цветки ромашки аптечной (1 часть), трава мяты перечной (1 часть), почки сосны обыкновенной (2 части), корни девясила высокого (2 части), трава тимьяна обыкновенного (1 часть); используют, как в предыдущем рецепте.
Для полосканий и ингаляций при тонзиллитах используют следующие настойки.
Зверобоя (20 г растения на 100 мл 70%-ного спирта) – настаивать 2 недели, процедить; по 30–40 капель на 0,5 стакана теплой воды.
Календулы (20 г растений, цветков, на 100 мл 70%-ного спирта) – настаивать 2 недели; по 20 капель на 0,5 стакана теплой воды.
Столетника (алоэ). 0,5 бутылки измельченных листьев засыпать сверху сахаром, настаивать 3 дня, затем долить доверху 40%-ного спирта, настаивать 3 дня; по 40–50 капель на 0,5 стакана теплой воды.
Эвкалипта (аптечная настойка). 1 ч. л. на 1 стакан теплой воды.
В лечении этих заболеваний используют различные лекарственные растения.
Для полоскания применяют следующие отвары трав.
Ромашки – 1 часть; эвкалипта – 1 часть; цветков ноготков – 1 часть. 1 ст. л. смеси на 1,5 стакана кипятка – кипятят 2 мин и настаивают, укутав, 30 мин; процеживают и полощут горло 2–3 раза в день.
Бузины сибирской. 3–4 ст. л. заваривают 1 стаканом кипятка, кипятят 5 мин на слабом огне, охлаждают, процеживают, полощут 4–5 раз в день.
Карагоны гривастой (верблюжий хвост). 1 ст. л. измельченной травы заливают 1 стаканом кипятка, настаивают на водяной бане 30 мин, процеживают. Полощут горло 4–5 раз в день.
Черники обыкновенной. 100 г сухих плодов заливают 0,5 л воды, кипятят, пока количество воды не уменьшится до 0,3 л, полощут горло 5–6 раз в день.
Шалфея лекарственного. 4 ч. л. измельченных листьев заваривают 2 стаканами кипятка, настаивают 30 мин, процеживают, полощут горло 5–6 раз в день. Шалфея лекарственного – 3 части; цветков ромашки аптечной – 3 части; травы приворота – 4 части. 1 ч. л. сбора заваривают 1 стаканом кипятка, настаивают 30 мин, процеживают, полощут горло 5–6 раз в день.
Эвкалипта листьев – 2 части; семян льна – 1 часть; цветков ромашки – 2 части; цветков липы – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30 мин, полощут горло 4–5 раз в день.
Травы душицы – 1 часть; цветков ромашки – 2 части; травы шалфея – 1 часть; корня, листа, цветков мальвы – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30 мин, полощут горло 4–5 раз в день.
Цветков бузины черной – 1 часть; травы шалфея – 1 часть; корней, листьев, цветков алтея – 1 часть; травы с цветками донника – 0,5 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 30–40 мин, полощут горло 3–4 раза в день.
Травы с цветками зверобоя – 2 части; семян льна – 1 часть; календулы – 2 части; ромашки – 2 части. 1 ст. л. смеси на 1 стакан кипятка, настаивают 20–30 мин, процеживают, полощут горло 4–5 раз в день.
Кора дуба обыкновенного (7 частей), цветки липы сердцевидной (3 части); применять в виде настоя (1 ст. л. смеси на 1 стакан горячей воды), настаивать в течение 15–20 мин, охладить, процедить, использовать в теплом виде.
Цветки липы сердцевидной (4 части), цветки ромашки аптечной (6 частей); применять в виде настоя (готовить как предыдущий).
Кора дуба обыкновенного (5 частей), трава душицы обыкновенной (4 части), корень алтея лекарственного (1 часть); применять в виде настоя.
Листья шалфея лекарственного (2,5 части), трава зверобоя продырявленного (2,5 части), цветки бузины черной (2,5 части), кора дуба обыкновенного (2,5 части); применять в виде настоя.
Листья шалфея лекарственного (4 части), алтей лекарственный (3 части), цветки бузины черной (3 части); применять в виде настоя.
Корень алтея лекарственного (2 части), цветки ромашки лекарственной (2 части), корень аира болотного (1 часть), трава донника лекарственного (2 части), льняное семя (3 части); применять в виде настоя.
Плоды фенхеля обыкновенного (1 часть), листья мяты перечной (3 части), цветки ромашки лекарственной (3 части), листья шалфея лекарственного (3 части); применять в виде теплого настоя.
Отвары этих трав используют также для ингаляций. Их можно комбинировать с маслами, что увеличивает эффективность терапии.
Кроме того, для ингаляций можно использовать следующие смеси.
Смесь: лист эвкалипта прутьевидного (2 части), цветки календулы (2 части), листья шалфея лекарственного (2 части), цветки ромашки аптечной (1 часть), корни девясила высокого (1 часть), корни солодки голой (1 часть), трава багульника болотного (1 часть).
Используют в виде:
1) настоев (1 ст. л. смеси заливают 1 стаканом крутого кипятка и настаивают в течение получаса, остужают, процеживают, применяют в горячем виде);
2) отваров (1 ст. л. смеси заливают 1 стаканом кипятка, кипятят на водяной бане в течение получаса, охлаждают, процеживают, применяют в горячем виде);
3) ингаляционных смесей (приготавливают на основе готовых отваров или настоев с последующим разведением их кипяченой водой до необходимой консистенции).
Смесь: лист эвкалипта прутьевидного (1 часть), шалфея лекарственного (2 части), цветки ромашки аптечной (1 часть), трава мяты перечной (1 часть), почки сосны обыкновенной (2 части), корни девясила высокого (2 части), трава тимьяна обыкновенного (1 часть); используют, как в предыдущем рецепте.
Для полосканий и ингаляций при тонзиллитах используют следующие настойки.
Зверобоя (20 г растения на 100 мл 70%-ного спирта) – настаивать 2 недели, процедить; по 30–40 капель на 0,5 стакана теплой воды.
Календулы (20 г растений, цветков, на 100 мл 70%-ного спирта) – настаивать 2 недели; по 20 капель на 0,5 стакана теплой воды.
Столетника (алоэ). 0,5 бутылки измельченных листьев засыпать сверху сахаром, настаивать 3 дня, затем долить доверху 40%-ного спирта, настаивать 3 дня; по 40–50 капель на 0,5 стакана теплой воды.
Эвкалипта (аптечная настойка). 1 ч. л. на 1 стакан теплой воды.
Лечение маслами
Наиболее часто при лечении ангины используют пихтовое масло, которое получают из хвои и молодых побегов пихты. Этот ценнейший экстракт люди издавна используют как дезинфицирующее и лечебное средство очень высокой биологической активности. Это самый экологически чистый продукт, поскольку пихта может расти только в условиях кристально чистого воздуха. При лечении ангины рекомендуется нанести чистое масло на миндалины с помощью пипетки, ватного тампона или оросить их из шприца. Повторять манипуляции в зависимости от тяжести клинических проявлений 2–5 раз в день. При частых ангинах рекомендуется закапывать пихтовое масло в нос – 1–2 капли; могут появиться чувство жжения, чихание, слезотечение, выделения мокроты из носа, которые проходят самостоятельно через 15–20 мин. Для ингаляции рекомендуется добавить к травяным отварам несколько капель пихтового масла.
Не рекомендуется использовать его в качестве лечебного средства при индивидуальной непереносимости и определенной аллергической настроенности организма человека. Содержание большого количества экстрактивных веществ может вызвать у лиц с повышенной чувствительностью приступы удушья.
Также осторожно следует подходить и к полосканиям отварами из трав. Лицам с определенной аллергической реакцией рекомендуется пробовать лечение какой-то одной травой, а не смесью трав.
При атрофических тонзиллитах используют часто следующие масла:
1) зверобойное масло (0,5 стакана измельченных свежих цветков и листьев зверобоя настоять на стакане миндального, оливкового, подсолнечного или льняного масла в течение 3 недель, отжать, процедить, хранить в прохладном месте) используют для смазывания миндалин 2–3 раза в течение 7–10 дней;
2) масло календулы (1 г цветочных корзинок настаивать на 100 мл оливкового масла в течение 20–25 дней) используют для смазывания миндалин 2–3 раза в день в течение недели;
3) облепиховое масло (из ягод) применяют для орошения миндалин 2–3 раза в день в течение 10–14 дней;
4) пихтовое масло наносят на миндалины с помощью пипетки, ватного тампона или орошают из шприца; применяют 2–5 раз в день в течение 5–7 дней; можно закапывать в нос по 1–2 капли масла. При этом появляются жжение, чихание, слезотечение, выделения из носа. Через 15–20 мин неприятные ощущения пройдут, лечебный эффект очень высок.
Не рекомендуется использовать его в качестве лечебного средства при индивидуальной непереносимости и определенной аллергической настроенности организма человека. Содержание большого количества экстрактивных веществ может вызвать у лиц с повышенной чувствительностью приступы удушья.
Также осторожно следует подходить и к полосканиям отварами из трав. Лицам с определенной аллергической реакцией рекомендуется пробовать лечение какой-то одной травой, а не смесью трав.
При атрофических тонзиллитах используют часто следующие масла:
1) зверобойное масло (0,5 стакана измельченных свежих цветков и листьев зверобоя настоять на стакане миндального, оливкового, подсолнечного или льняного масла в течение 3 недель, отжать, процедить, хранить в прохладном месте) используют для смазывания миндалин 2–3 раза в течение 7–10 дней;
2) масло календулы (1 г цветочных корзинок настаивать на 100 мл оливкового масла в течение 20–25 дней) используют для смазывания миндалин 2–3 раза в день в течение недели;
3) облепиховое масло (из ягод) применяют для орошения миндалин 2–3 раза в день в течение 10–14 дней;
4) пихтовое масло наносят на миндалины с помощью пипетки, ватного тампона или орошают из шприца; применяют 2–5 раз в день в течение 5–7 дней; можно закапывать в нос по 1–2 капли масла. При этом появляются жжение, чихание, слезотечение, выделения из носа. Через 15–20 мин неприятные ощущения пройдут, лечебный эффект очень высок.
Лечение соками
Соки применяются как для полоскания, так и внутрь в качестве биостимуляторов и для устранения симптомов авитаминоза.
Местно в качестве полосканий наиболее часто используют сок свеклы красной: свеклу натереть на мелкой терке, отжать стакан сока, прибавить 1 ст. л. 9%-ного уксуса, этим раствором полоскать горло 5–6 раз в день.
При начинающейся ангине хорошо помогает медленное жевание сырого лимона, особенно цедры. После этого рекомендуется в течение 1 ч ничего не есть, что дает возможность эфирным маслам и лимонной кислоте воздействовать на воспаленные слизистые оболочки горла. Эту процедуру можно повторять через 3–4 ч.
Если нет лимона, можно использовать 30%-ный раствор лимонной кислоты для полоскания горла. Полоскать этим раствором рекомендуется каждый час. При лечении ангины, кроме соков фруктов и овощей, используют соки таких растений:
1) сок листьев столетника в равных объемах смешать с сахарным песком, настаивать 3–4 дня, добавить водки, настаивать еще 3–4 дня, процедить. Полученный сладко-горький ликер принимать по 1 ст. л. 3 раза в день до еды;
2) сок каланхоэ смешать пополам с водой и полоскать горло несколько раз в день. Можно жевать листья каланхоэ 5–6 раз в день в течение 10–15 мин;
3) сок корня аира смешать с водой в равных объемах и полоскать горло 6–7 раз в день. Можно также жевать небольшие кусочки корня аира 4–5 раз в день по 15–20 мин.
Местно в качестве полосканий наиболее часто используют сок свеклы красной: свеклу натереть на мелкой терке, отжать стакан сока, прибавить 1 ст. л. 9%-ного уксуса, этим раствором полоскать горло 5–6 раз в день.
При начинающейся ангине хорошо помогает медленное жевание сырого лимона, особенно цедры. После этого рекомендуется в течение 1 ч ничего не есть, что дает возможность эфирным маслам и лимонной кислоте воздействовать на воспаленные слизистые оболочки горла. Эту процедуру можно повторять через 3–4 ч.
Если нет лимона, можно использовать 30%-ный раствор лимонной кислоты для полоскания горла. Полоскать этим раствором рекомендуется каждый час. При лечении ангины, кроме соков фруктов и овощей, используют соки таких растений:
1) сок листьев столетника в равных объемах смешать с сахарным песком, настаивать 3–4 дня, добавить водки, настаивать еще 3–4 дня, процедить. Полученный сладко-горький ликер принимать по 1 ст. л. 3 раза в день до еды;
2) сок каланхоэ смешать пополам с водой и полоскать горло несколько раз в день. Можно жевать листья каланхоэ 5–6 раз в день в течение 10–15 мин;
3) сок корня аира смешать с водой в равных объемах и полоскать горло 6–7 раз в день. Можно также жевать небольшие кусочки корня аира 4–5 раз в день по 15–20 мин.
Местное лечение
Местно рекомендуется применять компрессы, особенно при увеличенных регионарных лимфатических узлах. В качестве средств для компрессов могут быть использованы как средства традиционной, так и нетрадиционной терапии:
1) смесь спирта (100 мл), ментола (2,5 г), новокаина (1,5 г), анестезина (меновазин) нанести на переднюю часть шеи, закутав шею платком или шарфом;
2) привязать на горло свежие листья капусты, завязав шею платком или шарфом. Менять листья на свежие рекомендуется каждые 2 ч. Это старинное народное средство.
1) смесь спирта (100 мл), ментола (2,5 г), новокаина (1,5 г), анестезина (меновазин) нанести на переднюю часть шеи, закутав шею платком или шарфом;
2) привязать на горло свежие листья капусты, завязав шею платком или шарфом. Менять листья на свежие рекомендуется каждые 2 ч. Это старинное народное средство.
Лечение паровыми ингаляциями
В народе существует понятие головная паровая ванна: наполняют тазик кипятком и накрывают крышкой, садятся на стул, накрываются плотным покрывалом и наклоняют голову над тазом, верхняя часть тела должна быть обнажена; снять крышку с тазика, чтобы горячие пары устремились к голове и на грудь. Продолжительность такой ванны – 15–20 мин. Необходимо держать над паром открытыми рот, нос и глаза. После ванны верхнюю часть тела можно облить свежей водой, тщательно растереть полотенцем для улучшения кровообращения.
Апитерапия
Продукты пчеловодства занимают одно из ведущих мест в народной медицине. Самым эффективным средством при ангине любой стадии считается прополис, обладающий хорошими антисептическими, регенерирующими, противобактериальными свойствами. Поэтому медицина использует следующие биологические и фармакологические эффекты прополиса: бактерицидное, бактериостатическое, антивирусное, фунгицидное, фунгостатическое, антифлогистическое, противотоксическое, дерматологическое, местно-анестезирующее.
При лечении ангины надо медленно жевать небольшие кусочки прополиса (1 × 2 см величиной). За день необходимо съесть около 5 г прополиса.
Мед обладает тройной терапевтической ценностью: наличием богатейшего состава сахаров, пыльцы и маточного молочка, воздействием антибиотика из тела пчелы.
При ангине рекомендуется полоскать горло раствором меда (1 ст. л.) и раствором ромашки (1 ст. л. на 1 стакан кипятка).
При ангине рекомендуется также применение прополиса.
Все продукты пчеловодства нужно принимать с осторожностью лицам с повышенной аллергической наклонностью; существует индивидуальная непереносимость как ко всем продуктам пчеловодства, так и к отдельным компонентам.
Продукты пчеловодства нашли широкое применение при снятии болевого синдрома при хронических тонзиллитах.
Прополис 10%-ной концентрации на сливочном масле; применяют по 10–15 г прополисного масла 2–3 раза в день за 1–1,5 ч до еды в течение 10–14 дней.
Экстракт прополиса (20 г измельченного прополиса на 100 мл 70%-ного спирта, настаивать в течение 3 дней при комнатной температуре) можно применять внутрь по 20 капель в теплой воде или молоке за 1–1,5 ч после еды 2–3 раза в день или применять для полосканий по 10–15 капель на 1 стакан воды.
Кусочек натурального прополиса величиной с 1–2 горошины надо держать во рту, изредка перебрасывая языком с одной стороны на другую, на ночь заложить за щеку; держать сутки; этот способ можно использовать как при обострении, так и для профилактики тонзиллитов.
Для полоскания используют как водный, так и спиртовой раствор прополиса (10 г прополиса на 100 мл 70%-ного спирта, настаивать в течение недели; а для водного раствора – 10 мл спиртовой смеси на 100 мл воды); спиртовую настойку рекомендуют использовать внутрь во время болезни вместе с чаем и медом (несколько капель настойки).
Раствор воды с медом (1 ст. л. меда на 1 стакан теплой воды) используется для полосканий.
Можно вместо воды использовать различные отвары (ромашки, календулы и др.): 1 ст. л. каждого отвара или их смеси залить 1 стаканом кипятка, настоять 20–30 мин, процедить и добавить 1 ст. л. меда). Эти отвары с медом рекомендуются как для полосканий, так и для приема внутрь.
При тонзиллите принимают мумие по 0,2–0,3 г в смеси с молоком либо с коровьим жиром и медом внутрь утром натощак и вечером перед сном (в соотношении 1 : 20), можно смазывать горло или полоскать тем же составом. Курс лечения составляет 25–28 дней, через 10–12 дней курс можно повторить.
В справочниках по нетрадиционным методам терапии имеются различные рекомендации по применению мумие в смеси с салом коровы, медведя, волка, свиньи, соком паслена, тмина, кокосового ореха, чечевицы, солодковым корнем и другими лекарственными компонентами растительного происхождения.
При лечении ангины надо медленно жевать небольшие кусочки прополиса (1 × 2 см величиной). За день необходимо съесть около 5 г прополиса.
Мед обладает тройной терапевтической ценностью: наличием богатейшего состава сахаров, пыльцы и маточного молочка, воздействием антибиотика из тела пчелы.
При ангине рекомендуется полоскать горло раствором меда (1 ст. л.) и раствором ромашки (1 ст. л. на 1 стакан кипятка).
При ангине рекомендуется также применение прополиса.
Все продукты пчеловодства нужно принимать с осторожностью лицам с повышенной аллергической наклонностью; существует индивидуальная непереносимость как ко всем продуктам пчеловодства, так и к отдельным компонентам.
Продукты пчеловодства нашли широкое применение при снятии болевого синдрома при хронических тонзиллитах.
Прополис 10%-ной концентрации на сливочном масле; применяют по 10–15 г прополисного масла 2–3 раза в день за 1–1,5 ч до еды в течение 10–14 дней.
Экстракт прополиса (20 г измельченного прополиса на 100 мл 70%-ного спирта, настаивать в течение 3 дней при комнатной температуре) можно применять внутрь по 20 капель в теплой воде или молоке за 1–1,5 ч после еды 2–3 раза в день или применять для полосканий по 10–15 капель на 1 стакан воды.
Кусочек натурального прополиса величиной с 1–2 горошины надо держать во рту, изредка перебрасывая языком с одной стороны на другую, на ночь заложить за щеку; держать сутки; этот способ можно использовать как при обострении, так и для профилактики тонзиллитов.
Для полоскания используют как водный, так и спиртовой раствор прополиса (10 г прополиса на 100 мл 70%-ного спирта, настаивать в течение недели; а для водного раствора – 10 мл спиртовой смеси на 100 мл воды); спиртовую настойку рекомендуют использовать внутрь во время болезни вместе с чаем и медом (несколько капель настойки).
Раствор воды с медом (1 ст. л. меда на 1 стакан теплой воды) используется для полосканий.
Можно вместо воды использовать различные отвары (ромашки, календулы и др.): 1 ст. л. каждого отвара или их смеси залить 1 стаканом кипятка, настоять 20–30 мин, процедить и добавить 1 ст. л. меда). Эти отвары с медом рекомендуются как для полосканий, так и для приема внутрь.
При тонзиллите принимают мумие по 0,2–0,3 г в смеси с молоком либо с коровьим жиром и медом внутрь утром натощак и вечером перед сном (в соотношении 1 : 20), можно смазывать горло или полоскать тем же составом. Курс лечения составляет 25–28 дней, через 10–12 дней курс можно повторить.
В справочниках по нетрадиционным методам терапии имеются различные рекомендации по применению мумие в смеси с салом коровы, медведя, волка, свиньи, соком паслена, тмина, кокосового ореха, чечевицы, солодковым корнем и другими лекарственными компонентами растительного происхождения.
Методы электромагнитного биостимулирования
При тонзиллите применяют метод электромагнитного биостимулирования. Массируют эбонитовым кружком горло, лицо, лоб по 10–15 мин. Можно изготовить из эбонита бусы и носить их на шее.
Хороший эффект при тонзиллите оказывает магнитотерапия.
Во-первых, применяют орошения или полоскания омагниченной водой, что позволяет уменьшить болевой синдром, снять воспаление.
Во-вторых, используют магнитные клипсы; их обычно ставят в специальные точки: одна точка отвечает за горло, другая точка отвечает за миндалины.
Если в течение 5–10 мин не наступил лечебный эффект, можно развернуть клипсы на 180°, т. е. поменять полярность.
При тонзиллите особенно рекомендуется длительное ношение клипсов, но через каждый час нужно осуществлять не менее 10 вращательных движений на 90–120° относительно оси расположения магнитов.
Хороший эффект при тонзиллите оказывает магнитотерапия.
Во-первых, применяют орошения или полоскания омагниченной водой, что позволяет уменьшить болевой синдром, снять воспаление.
Во-вторых, используют магнитные клипсы; их обычно ставят в специальные точки: одна точка отвечает за горло, другая точка отвечает за миндалины.
Если в течение 5–10 мин не наступил лечебный эффект, можно развернуть клипсы на 180°, т. е. поменять полярность.
При тонзиллите особенно рекомендуется длительное ношение клипсов, но через каждый час нужно осуществлять не менее 10 вращательных движений на 90–120° относительно оси расположения магнитов.
Рефлексотерапия
Из элементов акупрессуры и точечного массажа при боли в горле наиболее эффективно воздействие на следующие жизненно важные точки тела:
1) кнаружи от ногтевого ложа первого пальца на 3 мм;
2) в центре грудины;
3) на тыльном сгибе стопы в углублении;
4) в промежутке между 2–3-м пальцами стопы.
Кроме того, используются следующие точки: AP73 – миндалина первая, AP74 – миндалина вторая, AP75 – язык и щеки, AP15 – горло и гортань.
Надавливание не должно быть грубым и резким, не должно оставлять синяков. Выделяют легкое поверхностное касание и глубокое надавливание.
Движения пальцев должны осуществляться по часовой стрелке без остановки в течение 1 мин. Через некоторое время воздействие на точки можно повторить. Применять 5–6 раз в день. Не рекомендуется проводить точечный массаж при острых лихорадочных заболеваниях и лицам, страдающим онкологическими заболеваниями.
1) кнаружи от ногтевого ложа первого пальца на 3 мм;
2) в центре грудины;
3) на тыльном сгибе стопы в углублении;
4) в промежутке между 2–3-м пальцами стопы.
Кроме того, используются следующие точки: AP73 – миндалина первая, AP74 – миндалина вторая, AP75 – язык и щеки, AP15 – горло и гортань.
Надавливание не должно быть грубым и резким, не должно оставлять синяков. Выделяют легкое поверхностное касание и глубокое надавливание.
Движения пальцев должны осуществляться по часовой стрелке без остановки в течение 1 мин. Через некоторое время воздействие на точки можно повторить. Применять 5–6 раз в день. Не рекомендуется проводить точечный массаж при острых лихорадочных заболеваниях и лицам, страдающим онкологическими заболеваниями.
Боль в грудной клетке и в области сердца
Клиническая характеристика боли в области грудной клетки и сердца
Наиболее частой причиной боли в грудной клетке и в области сердца и наиболее угрожающей состоянию больного является ишемическая болезнь сердца (ИБС). В связи с большой распространенностью ИБС существует тенденция связывать боль в области сердца и грудной клетки именно с этим заболеванием. Вместе с тем боль в области сердца может быть обусловлена и внекардиальными причинами. С другой стороны, в части случаев ИБС протекает без выраженных болевых ощущений, проявляясь аритмией, сердечной недостаточностью, иногда внезапно заканчивается смертью среди, казалось бы, полного благополучия. Боль в области груди, симулирующая коронарную болезнь, возможна при очень многих заболеваниях.
ИБС нужно отличать от:
1) заболеваний легких (эмболии легочной артерии, спонтанного пневмоторакса, спонтанной эмфиземы средостения, опухолей грудной клетки и средостения, заболеваний диафрагмы, плевры, массивного ателектаза легких);
2) заболеваний сердечно-сосудистой системы (острого перикардита, расслаивающей аневризмы аорты, аортита и аневризмы аорты, легочно-сосудистой недостаточности, острой недостаточности кровообращения, острого ревмокардита, пороков сердца, пароксизмальной тахикардии, опухолей сердца и перикарда);
3) болезней органов пищеварения (болезней пищевода, желудка, диафрагмальной грыжи, болезней желчного пузыря, острого панкреатита);
4) болезней костей и суставов (спондилита, радикулита, переломов ребер, синдрома шейных ребер и передней лестничной мышцы, артрита плечевого сустава, бурсита плечевого сустава, синдрома плеча и руки, боли в груди после инфаркта, синдрома болезненности мечевидного отростка);
5) заболеваний центральной нервной системы (грыжевого выпячивания межпозвоночного диска в шейном отделе, опухолей спинного мозга, опоясывающего лишая, неврита плечевого сплетения, повышенной возбудимости сонного синуса, табетического криза);
6) прочих заболеваний (прекоматозного состояния при диабете, неврозов, страхов, симуляций, анемий, заболеваний щитовидной железы, сердечной мигрени, повышенной чувствительности к кофеину и т. д.).
В настоящее время группируют заболевания, сопровождающиеся болевыми ощущениями в области сердца следующим образом:
1) заболевания периферической нервной системы (шейно-плечевые радикулиты различной этиологии, симпатальгии и межреберная невралгия, шейно-плечевой плексит, раздражения нервных сплетений и стволов зоны С5 – D6);
2) патология ребер;
3) заболевания пищеварительного аппарата, вызывающие либо смещение сердца, либо боли, имитирующие стенокардию;
4) заболевания легких, плевры, средостения;
5) воспалительные заболевания сердца;
6) хронический тонзиллит;
7) синдром передней грудной стенки.
Отдельно рассматривают неврозы сердца (пубертатное сердце, кардиофобию и др.) и климактерическую кардиопатию.
Кардиалгии могут развиться при гипоталамических расстройствах, гипервентиляционном синдроме, при неврозах, климактерической кардиопатии. Вместе с тем автор подчеркивает, что во всех этих случаях необходима тщательная дифференциальная диагностика, так как ИБС может сочетаться с этими нарушениями и привести к инфаркту миокарда. Патогенез боли при этих заболеваниях сходен с патогенезом боли при ИБС.
Другие же заболевания не имеют общих с ИБС механизмов и напоминают ее только наличием болевого синдрома. К ним можно отнести межреберные невралгии, мышечную и костную боль, аневризму аорты, заболевания пищевода, грыжи пищеводного отверстия, тонзиллогенные миокардиодистрофии, инфекционно-аллергические миокардиты, «патологическое спортивное сердце» и сердечно-сосудистые неврозы.
Описанные рефлекторные формы грудной жабы, скорее всего, развиваются на фоне пораженных венечных артерий сердца, и рефлексы с пораженного желчного пузыря, желудка и так далее только способствуют развитию обычной формы коронарной недостаточности. Как правило, как бы ни были выражены рефлекторные воздействия со стороны других измененных органов при интактных (неизмененных) венечных сосудах сердца, они не приводят к развитию приступов грудной жабы.
ИБС нужно отличать от:
1) заболеваний легких (эмболии легочной артерии, спонтанного пневмоторакса, спонтанной эмфиземы средостения, опухолей грудной клетки и средостения, заболеваний диафрагмы, плевры, массивного ателектаза легких);
2) заболеваний сердечно-сосудистой системы (острого перикардита, расслаивающей аневризмы аорты, аортита и аневризмы аорты, легочно-сосудистой недостаточности, острой недостаточности кровообращения, острого ревмокардита, пороков сердца, пароксизмальной тахикардии, опухолей сердца и перикарда);
3) болезней органов пищеварения (болезней пищевода, желудка, диафрагмальной грыжи, болезней желчного пузыря, острого панкреатита);
4) болезней костей и суставов (спондилита, радикулита, переломов ребер, синдрома шейных ребер и передней лестничной мышцы, артрита плечевого сустава, бурсита плечевого сустава, синдрома плеча и руки, боли в груди после инфаркта, синдрома болезненности мечевидного отростка);
5) заболеваний центральной нервной системы (грыжевого выпячивания межпозвоночного диска в шейном отделе, опухолей спинного мозга, опоясывающего лишая, неврита плечевого сплетения, повышенной возбудимости сонного синуса, табетического криза);
6) прочих заболеваний (прекоматозного состояния при диабете, неврозов, страхов, симуляций, анемий, заболеваний щитовидной железы, сердечной мигрени, повышенной чувствительности к кофеину и т. д.).
В настоящее время группируют заболевания, сопровождающиеся болевыми ощущениями в области сердца следующим образом:
1) заболевания периферической нервной системы (шейно-плечевые радикулиты различной этиологии, симпатальгии и межреберная невралгия, шейно-плечевой плексит, раздражения нервных сплетений и стволов зоны С5 – D6);
2) патология ребер;
3) заболевания пищеварительного аппарата, вызывающие либо смещение сердца, либо боли, имитирующие стенокардию;
4) заболевания легких, плевры, средостения;
5) воспалительные заболевания сердца;
6) хронический тонзиллит;
7) синдром передней грудной стенки.
Отдельно рассматривают неврозы сердца (пубертатное сердце, кардиофобию и др.) и климактерическую кардиопатию.
Кардиалгии могут развиться при гипоталамических расстройствах, гипервентиляционном синдроме, при неврозах, климактерической кардиопатии. Вместе с тем автор подчеркивает, что во всех этих случаях необходима тщательная дифференциальная диагностика, так как ИБС может сочетаться с этими нарушениями и привести к инфаркту миокарда. Патогенез боли при этих заболеваниях сходен с патогенезом боли при ИБС.
Другие же заболевания не имеют общих с ИБС механизмов и напоминают ее только наличием болевого синдрома. К ним можно отнести межреберные невралгии, мышечную и костную боль, аневризму аорты, заболевания пищевода, грыжи пищеводного отверстия, тонзиллогенные миокардиодистрофии, инфекционно-аллергические миокардиты, «патологическое спортивное сердце» и сердечно-сосудистые неврозы.
Описанные рефлекторные формы грудной жабы, скорее всего, развиваются на фоне пораженных венечных артерий сердца, и рефлексы с пораженного желчного пузыря, желудка и так далее только способствуют развитию обычной формы коронарной недостаточности. Как правило, как бы ни были выражены рефлекторные воздействия со стороны других измененных органов при интактных (неизмененных) венечных сосудах сердца, они не приводят к развитию приступов грудной жабы.
Клиническая характеристика боли в области грудной клетки и сердца при различных заболеваниях
Ишемическая болезнь сердца
Среди заболеваний сердечно-сосудистой системы, проявляющихся болевым синдромом в области груди и сердца, ишемическая (коронарная) болезнь сердца (ИБС) занимает доминирующее положение.
Общепринято, что в основе ИБС лежит атеросклеротическое сужение коронарных артерий сердца, ограничивающее кровоснабжение миокарда и способствующее возникновению коронаротромбозов (рис. 5).
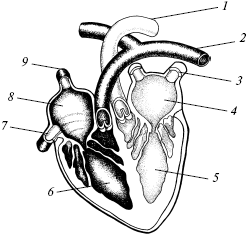 Рис. 5. Сердце: 1 – аорта; 2 – легочная артерия; 3 – легочные вены; 4 – левое предсердие; 5 – левый желудочек; 6 – правый желудочек; 7 – нижняя полая вена; 8 – правое предсердие; 9 – верхняя полая вена
Рис. 5. Сердце: 1 – аорта; 2 – легочная артерия; 3 – легочные вены; 4 – левое предсердие; 5 – левый желудочек; 6 – правый желудочек; 7 – нижняя полая вена; 8 – правое предсердие; 9 – верхняя полая вена
Клиническая форма. Согласно рекомендации рабочей группы экспертов ВОЗ (1979 г.), различают 5 классов, или форм, ИБС.
1. Первичная остановка кровообращения.
2. Стенокардия:
1) напряжения:
а) впервые возникшая;
б) стабильная;
в) прогрессирующая;
2) покоя (спонтанная) – особая форма стенокардии.
3. Инфаркт миокарда:
1) острый инфаркт миокарда:
а) определенный;
б) возможный;
2) перенесенный инфаркт миокарда.
4. Сердечная недостаточность.
5. Аритмия.
Стенокардия
Стенокардия – грудная жаба, одна из форм ИБС (ишемической болезни сердца).
Этиология, патогенез стенокардии. Основной причиной развития стенокардии является атеросклероз коронарных артерий (артерий, снабжающих кровью сердечную мышцу).
Кроме того, существуют факторы, способствующие развитию ИБС и приступов стенокардии. Это так называемые факторы риска (их более 30):
1) повышенный уровень холестерина в крови;
2) повышенное артериальное давление;
3) курение;
4) избыточный вес;
5) сахарный диабет;
6) малоподвижный образ жизни;
7) нервно-психическое перенапряжение;
8) другое.
Особенно опасно сочетание нескольких факторов риска, так как при этом вероятность заболевания возрастает в несколько раз.
Стенокардия наблюдается при атеросклерозе венечных артерий сердца, спазме венечных в основном склерозированных артерий, закупорке венечных артерий тромбом или, реже, эмболом, острых и хронических воспалительных процессах венечных артерий, сдавлении или ранении венечных артерий, резком понижении диастолического давления, резко учащенной деятельности сердца и т. д.
Общепринято, что в основе ИБС лежит атеросклеротическое сужение коронарных артерий сердца, ограничивающее кровоснабжение миокарда и способствующее возникновению коронаротромбозов (рис. 5).

Клиническая форма. Согласно рекомендации рабочей группы экспертов ВОЗ (1979 г.), различают 5 классов, или форм, ИБС.
1. Первичная остановка кровообращения.
2. Стенокардия:
1) напряжения:
а) впервые возникшая;
б) стабильная;
в) прогрессирующая;
2) покоя (спонтанная) – особая форма стенокардии.
3. Инфаркт миокарда:
1) острый инфаркт миокарда:
а) определенный;
б) возможный;
2) перенесенный инфаркт миокарда.
4. Сердечная недостаточность.
5. Аритмия.
Стенокардия
Стенокардия – грудная жаба, одна из форм ИБС (ишемической болезни сердца).
Этиология, патогенез стенокардии. Основной причиной развития стенокардии является атеросклероз коронарных артерий (артерий, снабжающих кровью сердечную мышцу).
Кроме того, существуют факторы, способствующие развитию ИБС и приступов стенокардии. Это так называемые факторы риска (их более 30):
1) повышенный уровень холестерина в крови;
2) повышенное артериальное давление;
3) курение;
4) избыточный вес;
5) сахарный диабет;
6) малоподвижный образ жизни;
7) нервно-психическое перенапряжение;
8) другое.
Особенно опасно сочетание нескольких факторов риска, так как при этом вероятность заболевания возрастает в несколько раз.
Стенокардия наблюдается при атеросклерозе венечных артерий сердца, спазме венечных в основном склерозированных артерий, закупорке венечных артерий тромбом или, реже, эмболом, острых и хронических воспалительных процессах венечных артерий, сдавлении или ранении венечных артерий, резком понижении диастолического давления, резко учащенной деятельности сердца и т. д.
