Страница:
Дмитрий Олегович Иванов
Нарушения обмена глюкозы у новорожденных детей
Контактная информация:
Иванов Дмитрий Олегович, доктор медицинских наук, директор Института перинатологии и педиатрии ФБГУ «ФЦСКЭ им. В. А. Алмазова» Минздравсоцразвития России. 197341, Санкт-Петербург, ул. Аккуратова, д. 2. E-mail: doivanov@yandex.ru.
Disturbances of an exchange of a glucose at newborn children D. O. Ivanov
An up-to-date view of glucose metabolism in the newborn infants is shown in this work. Etiology, pathogenesis, symptoms and principal methods of therapy of neonatal hypo-and hyperglycemia are described. The influence of hypoglycemia on neuro-psychological development is reviewed.
Автор выражает искреннюю благодарность всем сотрудникам института перинатологии и педиатрии ФГУ «Федеральный центр сердца, крови и эндокринологии им. В. А. Алмазова», а также врачам «педиатрических отделений», в результате «сомнений и трудностей» которых и зародилась мысль о написании данной монографии. Особую благодарность автор выражает:
Сороке О. Г. и Майровой Е. Н. за техническую помощь;
Вагиной Е. Н. и Мамаевой Т. В. за совместное ведение и помощь в оформлении выписки истории болезни новорожденного ребенка.
Иванов Дмитрий Олегович, доктор медицинских наук, директор Института перинатологии и педиатрии ФБГУ «ФЦСКЭ им. В. А. Алмазова» Минздравсоцразвития России. 197341, Санкт-Петербург, ул. Аккуратова, д. 2. E-mail: doivanov@yandex.ru.
Disturbances of an exchange of a glucose at newborn children D. O. Ivanov
An up-to-date view of glucose metabolism in the newborn infants is shown in this work. Etiology, pathogenesis, symptoms and principal methods of therapy of neonatal hypo-and hyperglycemia are described. The influence of hypoglycemia on neuro-psychological development is reviewed.
Автор выражает искреннюю благодарность всем сотрудникам института перинатологии и педиатрии ФГУ «Федеральный центр сердца, крови и эндокринологии им. В. А. Алмазова», а также врачам «педиатрических отделений», в результате «сомнений и трудностей» которых и зародилась мысль о написании данной монографии. Особую благодарность автор выражает:
Сороке О. Г. и Майровой Е. Н. за техническую помощь;
Вагиной Е. Н. и Мамаевой Т. В. за совместное ведение и помощь в оформлении выписки истории болезни новорожденного ребенка.
Список сокращений_
ААП – Американская академия педиатрии
АД – артериальное давление
АДФ – аденозиндифосфат
АТФ – аденозинтрифосфат
БЛД – бронхолегочная дисплазия
ВЖК – внутриже луд очковое кровоизлияние
ВПС – врожденные пороки сердца
ВУИ – внутриутробная инфекция
ГБН – гемолитическая болезнь новорожденного
ГЭК – гидроксиэтилкрахмал
ДВС – диссеминированное внутрисосудистое свертывание
ДМЖП – дефект межжелудочковой перегородки
ЗВУР – задержка внутриутробного развития
ИВЛ – искусственная вентиляция легких
ИДС – иммунодефицит
ИКСИ – интрацитоплазматическая инъекция сперматозоидов
НК – недостатьчность кровообращения
ООО – открытое овальное окно
ОПН – острая почечная недостаточность
ОРВИ – острая респираторная вирусная инфекция
ОРИТ – отделение реанимации и интенсивной терапии
ИВЛ – перивентрикулярная лейкомаляция
ПМР – психомоторное развитие
ПОН – полиорганная недостаточность
ППЦНС – перинатальное поражение ЦНС
ПСДН – перманентный сахарный диабет новорожденных
РДС – респираторный дистресс-синдром
СДР – синдром дыхательных расстройств
ТСДН – транзиторный сахарный диабет новорожденных
УЗИ – ультразвуковое исследование
ЦВК(л) – центральный венозный катетер (линии)
ЦНС – центральная нервная система
ЧСС – частота сердечных сокращений
ЭКО – экстракорпоральное оплодотворение
ЭНМТ – экстремально низкая масса тела
ЯНЭК – язвенно-нектротический энтероколит
АД – артериальное давление
АДФ – аденозиндифосфат
АТФ – аденозинтрифосфат
БЛД – бронхолегочная дисплазия
ВЖК – внутриже луд очковое кровоизлияние
ВПС – врожденные пороки сердца
ВУИ – внутриутробная инфекция
ГБН – гемолитическая болезнь новорожденного
ГЭК – гидроксиэтилкрахмал
ДВС – диссеминированное внутрисосудистое свертывание
ДМЖП – дефект межжелудочковой перегородки
ЗВУР – задержка внутриутробного развития
ИВЛ – искусственная вентиляция легких
ИДС – иммунодефицит
ИКСИ – интрацитоплазматическая инъекция сперматозоидов
НК – недостатьчность кровообращения
ООО – открытое овальное окно
ОПН – острая почечная недостаточность
ОРВИ – острая респираторная вирусная инфекция
ОРИТ – отделение реанимации и интенсивной терапии
ИВЛ – перивентрикулярная лейкомаляция
ПМР – психомоторное развитие
ПОН – полиорганная недостаточность
ППЦНС – перинатальное поражение ЦНС
ПСДН – перманентный сахарный диабет новорожденных
РДС – респираторный дистресс-синдром
СДР – синдром дыхательных расстройств
ТСДН – транзиторный сахарный диабет новорожденных
УЗИ – ультразвуковое исследование
ЦВК(л) – центральный венозный катетер (линии)
ЦНС – центральная нервная система
ЧСС – частота сердечных сокращений
ЭКО – экстракорпоральное оплодотворение
ЭНМТ – экстремально низкая масса тела
ЯНЭК – язвенно-нектротический энтероколит
Введение
Любая проблема остается актуальной до тех пор, пока в ней имеется перспектива развития по восходящей во имя конечного результата, а в данном варианте, в проблеме новорожденного ребенка – это ни что иное как здоровье человека XXI века, а значит и благополучие общества, страны в целом.
В. А. Таболин, 1986 год
Хорошо известно, что нарушение обмена глюкозы является одним из наиболее частых клинических феноменов в неонатальной медицине, и вроде бы здесь все понятно: если глюкоза крови менее 2,6 ммоль/л (в России), то необходимо… Но позволим себе цитату из работы признанного авторитета в данной области, американского педиатра Marvin Cornblath [57]: «Определение клинической значимости гипогликемии остается одной из наиболее запутанных и спорных проблем в современной неонатологии».
Прежде чем излагать отдельные вопросы нарушения обмена глюкозы у новорожденных, необходимо коротко остановиться на постановке проблемы в целом, на общих принципах, лежащих в основе ее разработки.
В настоящее время хорошо известно, что практически любое критическое состояние, особенно развившееся остро, на каком-то этапе своего развития сопровождается развитием инсулиновой резистентности, нарушением толерантности к глюкозе, гипергликемией. Достаточно часто это состояние в литературе называют «диабетом повреждения или травмы» [142, 198]. Критическое состояние приводит к увеличению продукции печенью (путем глюконеогенеза) глюкозы, несмотря на гипергликемию и высокий уровень инсулина. Резистентность гепатоцитов к инсулину связана с высокими концентрациями IGF-bindin protein-1 (инсулин-подобного фактора-1). Необходимо подчеркнуть, что наиболее часто нарушения метаболизма глюкозы встречаются у больных новорожденных, особенно недоношенных детей, обусловливая их склонность как к гипогликемии, так и гипергликемии [70]. Интересно, что общей особенностью глубоконедоношенных детей является гораздо больший диапазон колебаний различных параметров по сравнению с доношенными детьми, в том числе концентраций прокоагулянтов и антикоагулянтов, электролитов и т. д. Концентрация глюкозы крови не является исключением, и на этот факт указывают различные авторы [3, 55, 75, 87, 102, 197].
Глюкоза крови является одним из компонентов внутренней среды организма, и концентрация ее в крови поддерживается на относительно
постоянном уровне. Из этого совершенно ясно, что обсуждаемая проблема неразрывно связана с учением о постоянстве внутренней среды организма. Мы считаем долгом в данной работе упомянуть об ученом, так много сделавшем для изучения постоянства внутренней среды, потому что нам кажется, что любой врач обязательно должен помнить и почитать основоположников медицины, так как без прошлого нет будущего.
Как известно, основоположником учения о постоянстве внутренней среды организма (гомеостазе) является Клод Бернар (1813–1878). Широко известна его формулировка: «Постоянство внутренней среды – залог свободной и независимой жизни», являющейся актуальной и в настоящее время. В наиболее четком и ясном виде положения своего учения он сформулировал в 1878 году, незадолго до смерти. И вот уже более 130 лет различные научные школы разрабатывают проблемы, впервые сформулированные этим великим физиологом. Вот некоторые из них:
1. К. Бернар впервые установил происхождение глюкозы крови. Он доказал, что глюкоза крови происходит из печени.
2. Он установил, что в печени глюкоза скапливается и превращается в гликоген, а при недостаточном содержании сахара в крови гликоген печени снова превращается в глюкозу.
3. Он впервые высказал мысль о ферментативном характере расщепления углеводов, о наличии фермента, быстро разрушающего сахар крови в молочную кислоту, о том, что этот фермент встречается в мышцах, в печени, особенно же много его в эмбриональной ткани.
4. К. Бернар впервые описал развитие гипергликемии у больного постгеморрагическим шоком.
Необходимо отметить, что одним из учеников Клода Бернара был один из крупнейших русских физиологов Иван Романович Тарханов (Тархан-Моуравов) (3(15)июня 1846 – 24 августа (6 сентября) 1908). Ему и его научным исследованиям можно (и нужно!) посвятить монографию, но поскольку наша работа посвящена другим проблемам, то мы только кратко упомянем те научные направления, которые разрабатывал (а некоторые и решил в первые в мире) этот великий человек.
Из них наиболее выдающимися являются работы: «Об иннервации сосудов», «О красящем веществе желчи», «О сократительных элементах капилляров», «О влиянии кураре на кровь и лимфу», «О влиянии сгущенного воздуха на клеточные элементы», «О перемежающемся раздражении обоих блуждающих нервов и действии их на сердце», «О действии наведенных токов на красные кровяные тельца».
За время своей деятельности в Военно-медицинской академии в Санкт-Петербурге И. Р. Тарханов произвел целый ряд научных исследований по самым разнообразным вопросам физиологии, из них в качестве наиболее значимых упомянем следующие: «О применении телефона к животному электричеству», «О психомоторных центрах у новорожденных животных и развитии их при разнообразных условиях», «К физиологии нормального сна у животных», «Об автоматических движениях обезглавленных животных», «Об определении массы крови на живом человеке», «Об яичном белке птенцовых и выводковых птиц», «О колебании гальванических кожных токов у человека под влиянием возбуждения органов чувств и различных психических влияний», «О физиологическом действии спермина Пёля», «О влиянии музыки на животный организм и на человека», «О влиянии рентгеновских лучей на животных», «О произвольном ускорении сердцебиений у человека», «О субъективировании слуховых ощущений», «Спит ли спинной мозг?», «О механизме светящегося аппарата светляков» и т. д.

Рис. 1. Клод Бернар среди учеников. Картина Леона Хермита
Второй справа – Тарханов И. Р.
Считаем необходимым представить портрет К. Бернара и И. Р. Тарханова вместе, замечательных людей и ученых, потому что в настоящее время мы, к сожалению, и таких врачей становится все больше и больше, забываем как выглядели наши великие учителя (рис. 1).
Вернемся к нарушениям обмена глюкозы у новорожденных. Как мы отмечали выше, в настоящее время гипергликемия рассматривается как маркер остро развившегося критического состояния, зачастую отражающего его тяжесть и инсулиновую резистентность. Не последнюю роль в ее развитии играют контринсулярные гормоны, обеспечивающие регуляцию гомеостаза в норме и в условиях критического состояния. При нарушении данных нейрогуморальных механизмов может развиваться иной серьезный вариант постагрессивного синдрома – гипогликемия. Разумеется, достаточно часто, не скомпенсировав декомпенсацию гомеостаза, приступать к каким-либо дальнейшим действиям с больным нецелесообразно.
Хотелось бы обратить внимание, что в отличие от гипотермии, частое наличие гипогликемии у новорожденных детей, а также ее возможный повреждающий эффект известен давно [91, 150]. Указанные авторы [91] также впервые предложили деление неонатальных гипогликемий по степени тяжести:
• легкая (2,2–3,3 ммоль/л, 40–60 мг/дл),
• средней тяжести (1,1–2,2 ммоль/л, 20–40 мг/дл),
• тяжелая или экстремальная (<1,1 ммоль/л, <20 мг/дл).
Это тем более удивительно, что имеется много противоречий, касающихся определения и лечения неонатальных гипогликемий. Правда, вначале гипогликемия была описана у детей, рожденных от матерей с сахарным диабетом, поэтому повреждения связывали не только с нарушениями обмена глюкозы, но и с другими патогенетическими звеньями.
В 1959 году Корнблат М. описал 8 детей, рожденных от матерей с гестозами, у которых клинические признаки (апноэ, цианоз, кома, судороги) были связаны с уменьшением концентрации глюкозы и были купированы внутривенной ее инфузией. Кроме того, впоследствии у двух детей из этой группы развились тяжелые неврологические нарушения, а один ребенок погиб. Эти наблюдения послужили толчком к многочисленным исследованиям, целью которых являлось выявление критического уровня глюкозы и частоты гипогликемий, а затем и других нарушений обмена глюкозы у новорожденных.
Глава 1 Особенности обмена глюкозы у новорожденных
Хорошо известно, что у плода примерно 50 % всей энергетической потребности организма обеспечивает глюкоза. Еще половину – аминокислоты и лактат. Глюкоза трансплацентарно попадает к плоду по градиенту концентрации, поэтому уровень глюкозы в плазме крови плода в норме составляет примерно 70–80 % от концентрации глюкозы в плазме матери (беременной женщины).
Потребление глюкозы плодом достаточно высокое и составляет приблизительно 7 г на 1 кг веса в сутки, или 5 мг/кг в минуту. Интересно, что указанная величина примерно равна эндогенному образованию глюкозы после рождения. Установлено, что ферментативные системы, участвующие в глюконеогенезе и гликогенолизе, имеются в печени плода, по крайней мере, в III триместре беременности [65,180], но остаются в эмбриональный период неактивными, если не оказывают действие дополнительные факторы, например, голодание матери. Хотя печень плода содержит в 3 раза больше гликогена, чем печень взрослого человека, при рождении печеночный гликоген составляет всего около 1 % общих запасов энергии. Таким образом, плод практически целиком зависит от уровня глюкозы в крови матери, так как сам активно ее образовывать не может.
Если же потребности тканей плода не могут быть обеспечены из-за гипогликемии у матери или плацентарной недостаточности, то плод может использовать альтернативные источники энергии, такие как кетоновые тела, полученные при окислении жирных кислот.
При длительно сохраняющемся низком поступлении глюкозы ткани плода начинают продукцию глюкозы, сначала путем гликогенолиза, а затем и глюконеогенеза. Кроме того, происходят комплексные изменения в метаболизме глюкозы, влияющие на рост и развития плода и имеющие непредсказуемые метаболические изменения в последующем [98, 205].
Инсулин не проходит трансплацентарно, и поэтому его уровень у плода не зависит от уровня у матери. β-клетки поджелудочной железы плода только в последний триместр беременности становятся чувствительными к концентрации глюкозы. Именно в этот момент они заметно увеличиваются в объеме.
Другая ситуация возникает при низком поступлении глюкозы к плоду. Повышается чувствительность тканей к инсулину и усиленное поступление глюкозы внутрь клеток. Продолжающийся дефицит глюкозы приводит к нарушению функций β-клеток поджелудочной железы и снижению выработки ими инсулина. Кроме того, на этом фоне возникает блокирование «проксимального» сигнала инсулина в печени, приводящего к повышению активности фосфоэнолпируват карбоксиназы (фермента глюконеогенеза) и повышению синтеза глюкозы, а соответственно возникновению гипергликемии [68, 132, 133].
Таблица 1
Метаболические эффекты инсулина

При этом необходимо учитывать, что длительная гипергликемия, подобно тому как это происходит при гестационно зависимом сахарном диабете у женщин, может вызвать как снижение синтеза инсулина, так и снижение чувствительности тканей к нему [50]. Вышеперечисленное, отчасти объясняет склонность детей с задержкой внутриутробного развития (ЗВУР), как к гипо-, так и гипергликемиям.
Как известно, инсулин стимулирует поступление глюкозы в мышечные и жировые клетки (табл. 1), особенно в последний триместр беременности, создавая запасы энергии к рождению ребенка.
В настоящее время хорошо известно, что кроме метаболических эффектов, инсулин обладает множеством других (рис. 2). Он вызывает пролиферацию клеток, обладает антиапоптическим, антилиполитическим, анти-катаболическим (подавляет гидролиз белков, уменьшает липолиз и т. д.), анаболическим (усиливает поглощение клетками аминокислот, стимулирует поступление в клетки ионов калия, магния и фосфатов, увеличивает репликацию ДНК и биосинтез белка) эффектами и т. д.
Инсулин вырабатывается β-клетками островков Лангерганса поджелудочной железы. При максимальной стимуляции в минуту может вырабатываться 1,3 х 106 молекул инсулина. Молекула инсулина образована двумя полипептидными цепями, содержащими 51 аминокислотный остаток: A-цепь состоит из 21 аминокислотного остатка, В-цепь образована 30 аминокислотными остатками. Полипептидные цепи соединяются двумя дисульфидными мостиками через остатки цистеина, третья дисульфидная связь расположена в A-цепи (рис. 3).
Синтез инсулина проходит в несколько этапов. На первом этапе в рибосомах шероховатой эндоплазматической сети синтезируется молекула препроинсулина (рис. 4), состоящая из 110 аминокислотных остатков и включающая в себя, расположенные последовательно: L-пептид (сигнальный пептид), В-пептид (В цепь), С-пептид и А-пептид (А цепь).
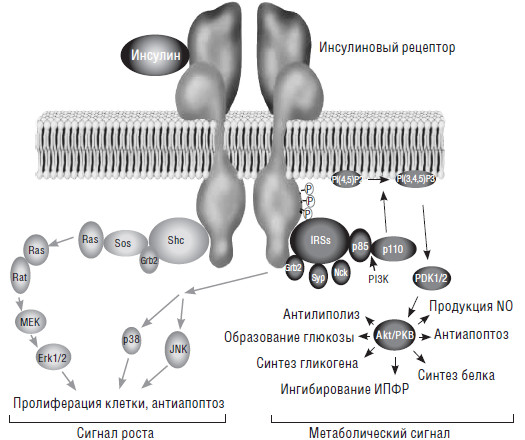
Рис. 2. Эффекты инсулина (Van den Berghe G., 2004) [39]
Как и другие гормоны, свое действие инсулин осуществляет через белок-рецептор. Инсулиновый рецептор представляет собой сложный белок клеточной мембраны, состоящий из двух субъединиц, каждая из которых образована двумя полипептидными цепочками. Связывание инсулина с внеклеточной областью инсулинового рецептора вызывает конформационные изменения, приводящие к автофосфорилированию рецептора и тирозинсвязанных внутриклеточных белковых молекул. Имеются два основных каскада. Один из сигнальных путей (слева), ведущий к каскадной активации Grb2/Sos, приводящей к пролиферации клетки и замедлению апоптоза. Из-за их митогенного эффекта это действие инсулина может быть охарактеризовано, как эффект «фактора роста». Второй путь (справа), активация киназ (р85/р110) так называемым «путем протеинкиназы В». Этот путь условно называется метаболическим
В последующем, практически сразу же после синтеза в эндоплазматической сети, от молекулы препроинсулина отщепляется L-пептнд (сигнальный), состоящий из 24 аминокислот. Считают, что расщепление молекулы и деградация сигнального пептида необходимы для прохождения молекулы проинсулина через липидную мембрану эндоплазматической сети. Далее проинсулин транспортируется в комплекс Гольджи, в цистернах которого происходит «созревание» инсулина. Под «созреванием» понимают комплекс последовательных реакций, в результате которых от молекулы проинсулина отщепляется С-пептид, состоящий из 31 аминокислоты и соединяющий В-цепь и A-цепь. Образуется молекула инсулина, как мы уже отмечали, состоящая из двух цепей, соединенных дисульфидными связями (рис. 3). Инсулин и С-пептид хранятся в зрелых секреторных гранулах и выделяются в эквимолярных количествах [190].
Рис. 3. Трехмерное изображение молекулы человеческого инсулина
(Chang X. et al., 1997 [51])
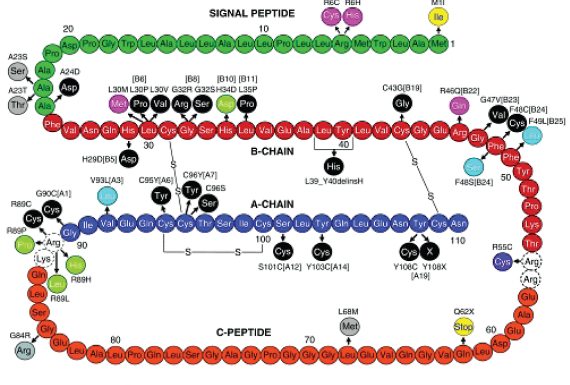
Рис. 4. Строение молекулы препроинсулина (Steiner D. F. et al., 2009) [190]
Схематическое изображение аминокислотной последовательности человеческого препроинсулина (сигнальный пептид – зеленый, В-цепь – красная, С-пептид – оранжевый, А цепь – темносиняя) с указанием участков мутации, идентифицированных у больных с сахарным диабетом, а также с гиперинсулинизмом и гиперпроинсулинизмом. Черным цветом обозначены мутации, вызывающие нарушения дисульфидных связей в молекуле проинсулина, приводящих к возникновению перманентного сахарного диабета новорожденных (см. 3 главу); светло-голубым – мутации, приводящие к нарушениям связи инсулина с рецептором; светло-зеленым – мутации, приводящие к нарушению секреции инсулина. Мутации, обозначенные розовым и фиолетовым цветами, встречаются при диабете 1-го типа. Мутации, обозначенные серым цветом, встречаются редко и протекают без функциональных нарушений в биосинтезе проинсулина/инсулина. Желтым цветом, обозначены мутации, являющиеся рецессивными, затрагивающие биосинтез инсулина (инициации трансляции)
Обратим внимание читателя, что хотя инсулин и С-пептид выделяются в эквимолярных количествах, но их концентрации в крови тесно коррелируют, но не совпадают. Время полураспада С-пептида (около 20 минут) в крови длиннее, чем у инсулина (около 4 минут). Соответственно соотношение С-пептид/инсулин составляет 5:1. Аномально низкие уровни С-пептида могут свидетельствовать о снижении выработки инсулина, излишне высокие – говорить о возможном наличии инсулиномы, что необходимо учитывать при трактовке лабораторных показателей.
По мнению большинства исследователей, концентрация С-пептида в плазме крови является более стабильным индикатором секреции инсулина, чем быстро меняющийся уровень самого инсулина. Еще одно преимущество определения С-пептида состоит в том, что он позволяет отличить эндогенный инсулин от инсулина, введенного в экзогенно, потому что в отличие от инсулина, С-пептид не вступает в перекрестную реакцию с антителами к инсулину. Учитывая, что лечебные препараты инсулина не содержат С-пептид, его определение в сыворотке крови позволяет оценивать функцию β-клеток поджелудочной железы у больных сахарным диабетом, получающих инсулин.
Мониторинг содержания С-пептида особенно важен у больных после оперативного лечения инсулиномы, обнаружение повышенного содержания С-пептида в крови указывает на метастазы или рецидив опухоли.
При патологии печени и почек соотношение концентраций С-пептида и инсулина в крови может изменяться, что необходимо учитывать при трактовке лабораторных показателей.
Упоминая об инсулине невозможно не вспомнить о нашем великом соотечественнике Леониде Васильевиче Соболеве (рис. 5).
Позволим себе две цитаты. Одна из книги выдающегося немецкого эндокринолога П. Транделенбурга «Гормоны» опубликованной в 1930 году, а в 1932 году переведенной на русский язык [16]: «Его [Соболева Л. В.] замечательные практические предложения по получению вещества из островкового аппарата поджелудочной железы остались незамеченными, причем лабораторная техника и методы химических исследований были еще недостаточно развиты для их осуществления». Вторая цитата из работы Д. М. Российского [11]: «На основании работы Л. В. Соболева можно сказать, что честь открытия инсулина должна быть приписана и русскому ученому Л. В. Соболеву, работа которого дала основные данные для дальнейшей разработки этого вопроса и выводы которого, спустя четверть века, так блестяще подтвердились дальнейшими исследованиями Бантинга и Беста».

Рис. 5. Леонид Васильевич Соболев
В другой своей работе [12] Д. М. Российский еще более категоричен: «Среди многочисленных и ценных научных исследований наших ученых по изучению роли и функции поджелудочной железы мы должны всегда помнить огромные заслуги нашего выдающегося соотечественника – Леонида Васильевича Соболева, установившего за нашей родиной приоритет в открытии инсулина и давшего основные установки для понимания сущности и правильного лечения такого тяжелого заболевания, каким является сахарный диабет».
Мы не будем подробно останавливаться на описании жизни и научной деятельности Л. В. Соболева. Отошлем заинтересованного читателя к блестящей статье Л. А. Сорокиной [13], вышедшей в 2010 году. Единственное, что хотелось бы отметить, что он впервые в мире показал, что островки Лангерганса являются железами внутренней секреции, а их функция – регуляция углеводного обмена, при нарушении которой развивается сахарное мочеизнурение. В результате гистологических исследований тканей поджелудочной железы ряда животных (кошек, собак, кроликов) после перевязки ее протока, а также на основании эмбриологических и патологоанатомических (исследования поджелудочной железы больных, умерших от сахарного диабета) данных разработал гипотезу о существовании вещества, регулирующего сахарный обмен; указал на возможность разрешения вопроса о терапии сахарного диабета, использованием поджелудочной железы молодых телят. Заметим, что свою диссертацию Л. В. Соболев защитил в 1901 году, ровно за 20 лет до открытия Бантингом инсулина. Подведем резюме словами известного болгарского историка науки В. Чолакова [17]: «Молодой канадский ученый Бантинг первым понял, почему не удавалось получить эффективную вытяжку из поджелудочной железы. Он решил воспользоваться методом, разработанным русским ученым Л. В. Соболевым». Правда, без упоминания его имени, но редкость ли это, особенно по отношению к русским ученым? Как здесь не вспомнить…
Баланс между глюконеогенезом и гликогенолизом поддерживается с помощью ферментов: глюкогенсинтетазы и фосфорилазы соответственно. Протеинкиназы, активируя повышение цАМФ в гепатоците, стимулируют активность печеночной фосфорилазы и инактивируют гликогенсинтетазу. Таким образом, повышение уровня цАМФ в гепатоците стимулирует гликогенолиз, а снижение – глюконеогенез.
Изменение уровня цАМФ в гепатоцитах зависит от гормонов, регулирующих метаболизм глюкозы. Это инсулин и так называемые контринсулярные (противорегулирующие) гормоны (глюкагон, соматотропный гормон, катехоламины, кортизол). Основными контринсулярными гормонами являются глюкагон и адреналин. Адреналин стимулирует выброс из клеток лактата и аланина, стимулируя периферические β-рецепторы. Другие гормоны действуют пермиссивно, а кортизол имеет очень кратковременный эффект на уровень глюкозы крови.
Потребление глюкозы плодом достаточно высокое и составляет приблизительно 7 г на 1 кг веса в сутки, или 5 мг/кг в минуту. Интересно, что указанная величина примерно равна эндогенному образованию глюкозы после рождения. Установлено, что ферментативные системы, участвующие в глюконеогенезе и гликогенолизе, имеются в печени плода, по крайней мере, в III триместре беременности [65,180], но остаются в эмбриональный период неактивными, если не оказывают действие дополнительные факторы, например, голодание матери. Хотя печень плода содержит в 3 раза больше гликогена, чем печень взрослого человека, при рождении печеночный гликоген составляет всего около 1 % общих запасов энергии. Таким образом, плод практически целиком зависит от уровня глюкозы в крови матери, так как сам активно ее образовывать не может.
Если же потребности тканей плода не могут быть обеспечены из-за гипогликемии у матери или плацентарной недостаточности, то плод может использовать альтернативные источники энергии, такие как кетоновые тела, полученные при окислении жирных кислот.
При длительно сохраняющемся низком поступлении глюкозы ткани плода начинают продукцию глюкозы, сначала путем гликогенолиза, а затем и глюконеогенеза. Кроме того, происходят комплексные изменения в метаболизме глюкозы, влияющие на рост и развития плода и имеющие непредсказуемые метаболические изменения в последующем [98, 205].
Инсулин не проходит трансплацентарно, и поэтому его уровень у плода не зависит от уровня у матери. β-клетки поджелудочной железы плода только в последний триместр беременности становятся чувствительными к концентрации глюкозы. Именно в этот момент они заметно увеличиваются в объеме.
Другая ситуация возникает при низком поступлении глюкозы к плоду. Повышается чувствительность тканей к инсулину и усиленное поступление глюкозы внутрь клеток. Продолжающийся дефицит глюкозы приводит к нарушению функций β-клеток поджелудочной железы и снижению выработки ими инсулина. Кроме того, на этом фоне возникает блокирование «проксимального» сигнала инсулина в печени, приводящего к повышению активности фосфоэнолпируват карбоксиназы (фермента глюконеогенеза) и повышению синтеза глюкозы, а соответственно возникновению гипергликемии [68, 132, 133].
Таблица 1
Метаболические эффекты инсулина

При этом необходимо учитывать, что длительная гипергликемия, подобно тому как это происходит при гестационно зависимом сахарном диабете у женщин, может вызвать как снижение синтеза инсулина, так и снижение чувствительности тканей к нему [50]. Вышеперечисленное, отчасти объясняет склонность детей с задержкой внутриутробного развития (ЗВУР), как к гипо-, так и гипергликемиям.
Как известно, инсулин стимулирует поступление глюкозы в мышечные и жировые клетки (табл. 1), особенно в последний триместр беременности, создавая запасы энергии к рождению ребенка.
В настоящее время хорошо известно, что кроме метаболических эффектов, инсулин обладает множеством других (рис. 2). Он вызывает пролиферацию клеток, обладает антиапоптическим, антилиполитическим, анти-катаболическим (подавляет гидролиз белков, уменьшает липолиз и т. д.), анаболическим (усиливает поглощение клетками аминокислот, стимулирует поступление в клетки ионов калия, магния и фосфатов, увеличивает репликацию ДНК и биосинтез белка) эффектами и т. д.
Инсулин вырабатывается β-клетками островков Лангерганса поджелудочной железы. При максимальной стимуляции в минуту может вырабатываться 1,3 х 106 молекул инсулина. Молекула инсулина образована двумя полипептидными цепями, содержащими 51 аминокислотный остаток: A-цепь состоит из 21 аминокислотного остатка, В-цепь образована 30 аминокислотными остатками. Полипептидные цепи соединяются двумя дисульфидными мостиками через остатки цистеина, третья дисульфидная связь расположена в A-цепи (рис. 3).
Синтез инсулина проходит в несколько этапов. На первом этапе в рибосомах шероховатой эндоплазматической сети синтезируется молекула препроинсулина (рис. 4), состоящая из 110 аминокислотных остатков и включающая в себя, расположенные последовательно: L-пептид (сигнальный пептид), В-пептид (В цепь), С-пептид и А-пептид (А цепь).

Рис. 2. Эффекты инсулина (Van den Berghe G., 2004) [39]
Как и другие гормоны, свое действие инсулин осуществляет через белок-рецептор. Инсулиновый рецептор представляет собой сложный белок клеточной мембраны, состоящий из двух субъединиц, каждая из которых образована двумя полипептидными цепочками. Связывание инсулина с внеклеточной областью инсулинового рецептора вызывает конформационные изменения, приводящие к автофосфорилированию рецептора и тирозинсвязанных внутриклеточных белковых молекул. Имеются два основных каскада. Один из сигнальных путей (слева), ведущий к каскадной активации Grb2/Sos, приводящей к пролиферации клетки и замедлению апоптоза. Из-за их митогенного эффекта это действие инсулина может быть охарактеризовано, как эффект «фактора роста». Второй путь (справа), активация киназ (р85/р110) так называемым «путем протеинкиназы В». Этот путь условно называется метаболическим
В последующем, практически сразу же после синтеза в эндоплазматической сети, от молекулы препроинсулина отщепляется L-пептнд (сигнальный), состоящий из 24 аминокислот. Считают, что расщепление молекулы и деградация сигнального пептида необходимы для прохождения молекулы проинсулина через липидную мембрану эндоплазматической сети. Далее проинсулин транспортируется в комплекс Гольджи, в цистернах которого происходит «созревание» инсулина. Под «созреванием» понимают комплекс последовательных реакций, в результате которых от молекулы проинсулина отщепляется С-пептид, состоящий из 31 аминокислоты и соединяющий В-цепь и A-цепь. Образуется молекула инсулина, как мы уже отмечали, состоящая из двух цепей, соединенных дисульфидными связями (рис. 3). Инсулин и С-пептид хранятся в зрелых секреторных гранулах и выделяются в эквимолярных количествах [190].

Рис. 3. Трехмерное изображение молекулы человеческого инсулина
(Chang X. et al., 1997 [51])

Рис. 4. Строение молекулы препроинсулина (Steiner D. F. et al., 2009) [190]
Схематическое изображение аминокислотной последовательности человеческого препроинсулина (сигнальный пептид – зеленый, В-цепь – красная, С-пептид – оранжевый, А цепь – темносиняя) с указанием участков мутации, идентифицированных у больных с сахарным диабетом, а также с гиперинсулинизмом и гиперпроинсулинизмом. Черным цветом обозначены мутации, вызывающие нарушения дисульфидных связей в молекуле проинсулина, приводящих к возникновению перманентного сахарного диабета новорожденных (см. 3 главу); светло-голубым – мутации, приводящие к нарушениям связи инсулина с рецептором; светло-зеленым – мутации, приводящие к нарушению секреции инсулина. Мутации, обозначенные розовым и фиолетовым цветами, встречаются при диабете 1-го типа. Мутации, обозначенные серым цветом, встречаются редко и протекают без функциональных нарушений в биосинтезе проинсулина/инсулина. Желтым цветом, обозначены мутации, являющиеся рецессивными, затрагивающие биосинтез инсулина (инициации трансляции)
Обратим внимание читателя, что хотя инсулин и С-пептид выделяются в эквимолярных количествах, но их концентрации в крови тесно коррелируют, но не совпадают. Время полураспада С-пептида (около 20 минут) в крови длиннее, чем у инсулина (около 4 минут). Соответственно соотношение С-пептид/инсулин составляет 5:1. Аномально низкие уровни С-пептида могут свидетельствовать о снижении выработки инсулина, излишне высокие – говорить о возможном наличии инсулиномы, что необходимо учитывать при трактовке лабораторных показателей.
По мнению большинства исследователей, концентрация С-пептида в плазме крови является более стабильным индикатором секреции инсулина, чем быстро меняющийся уровень самого инсулина. Еще одно преимущество определения С-пептида состоит в том, что он позволяет отличить эндогенный инсулин от инсулина, введенного в экзогенно, потому что в отличие от инсулина, С-пептид не вступает в перекрестную реакцию с антителами к инсулину. Учитывая, что лечебные препараты инсулина не содержат С-пептид, его определение в сыворотке крови позволяет оценивать функцию β-клеток поджелудочной железы у больных сахарным диабетом, получающих инсулин.
Мониторинг содержания С-пептида особенно важен у больных после оперативного лечения инсулиномы, обнаружение повышенного содержания С-пептида в крови указывает на метастазы или рецидив опухоли.
При патологии печени и почек соотношение концентраций С-пептида и инсулина в крови может изменяться, что необходимо учитывать при трактовке лабораторных показателей.
Упоминая об инсулине невозможно не вспомнить о нашем великом соотечественнике Леониде Васильевиче Соболеве (рис. 5).
Позволим себе две цитаты. Одна из книги выдающегося немецкого эндокринолога П. Транделенбурга «Гормоны» опубликованной в 1930 году, а в 1932 году переведенной на русский язык [16]: «Его [Соболева Л. В.] замечательные практические предложения по получению вещества из островкового аппарата поджелудочной железы остались незамеченными, причем лабораторная техника и методы химических исследований были еще недостаточно развиты для их осуществления». Вторая цитата из работы Д. М. Российского [11]: «На основании работы Л. В. Соболева можно сказать, что честь открытия инсулина должна быть приписана и русскому ученому Л. В. Соболеву, работа которого дала основные данные для дальнейшей разработки этого вопроса и выводы которого, спустя четверть века, так блестяще подтвердились дальнейшими исследованиями Бантинга и Беста».

Рис. 5. Леонид Васильевич Соболев
В другой своей работе [12] Д. М. Российский еще более категоричен: «Среди многочисленных и ценных научных исследований наших ученых по изучению роли и функции поджелудочной железы мы должны всегда помнить огромные заслуги нашего выдающегося соотечественника – Леонида Васильевича Соболева, установившего за нашей родиной приоритет в открытии инсулина и давшего основные установки для понимания сущности и правильного лечения такого тяжелого заболевания, каким является сахарный диабет».
Мы не будем подробно останавливаться на описании жизни и научной деятельности Л. В. Соболева. Отошлем заинтересованного читателя к блестящей статье Л. А. Сорокиной [13], вышедшей в 2010 году. Единственное, что хотелось бы отметить, что он впервые в мире показал, что островки Лангерганса являются железами внутренней секреции, а их функция – регуляция углеводного обмена, при нарушении которой развивается сахарное мочеизнурение. В результате гистологических исследований тканей поджелудочной железы ряда животных (кошек, собак, кроликов) после перевязки ее протока, а также на основании эмбриологических и патологоанатомических (исследования поджелудочной железы больных, умерших от сахарного диабета) данных разработал гипотезу о существовании вещества, регулирующего сахарный обмен; указал на возможность разрешения вопроса о терапии сахарного диабета, использованием поджелудочной железы молодых телят. Заметим, что свою диссертацию Л. В. Соболев защитил в 1901 году, ровно за 20 лет до открытия Бантингом инсулина. Подведем резюме словами известного болгарского историка науки В. Чолакова [17]: «Молодой канадский ученый Бантинг первым понял, почему не удавалось получить эффективную вытяжку из поджелудочной железы. Он решил воспользоваться методом, разработанным русским ученым Л. В. Соболевым». Правда, без упоминания его имени, но редкость ли это, особенно по отношению к русским ученым? Как здесь не вспомнить…
Вернемся к основной теме нашего повествования, к нарушениям обмена глюкозы. Известно, что концентрация глюкозы у человека регулируется в намного более узком диапазоне, чем концентрация других источников энергии (лактат, пируват и т. д.). Печень является основным местом синтеза эндогенной глюкозы, хотя при длительном голодании до 10 % общей глюкозы могут образовываться в почках. Глюкоза в организме может образовываться двумя путями: во-первых, из гликогена (гликогенолиз), а во-вторых, синтезироваться из глицерола, лактата, пирувата, аминокислот, основной из которых в количественном отношении для синтеза глюкозы является аланин (глюконео-генез). Гликоген также может синтезироваться двумя путями: из глюкозы или из других предшественников (лактата, пирувата, глицерола).
В степи, покрытой пылью бренной,
Сидел и плакал человек.
А мимо шел творец Вселенной.
Остановившись, он изрек:
«Я друг униженных и бедных,
Я всех убогих берегу,
Я знаю много слов заветных.
Я есмь твой Бог. Я все могу.
Меня печалит вид твой грустный,
Какой бедою ты тесним?!»
И человек сказал: «Я – русский»,
И Бог заплакал вместе с ним.
Н. А. Зиновьев (2008)
Баланс между глюконеогенезом и гликогенолизом поддерживается с помощью ферментов: глюкогенсинтетазы и фосфорилазы соответственно. Протеинкиназы, активируя повышение цАМФ в гепатоците, стимулируют активность печеночной фосфорилазы и инактивируют гликогенсинтетазу. Таким образом, повышение уровня цАМФ в гепатоците стимулирует гликогенолиз, а снижение – глюконеогенез.
Изменение уровня цАМФ в гепатоцитах зависит от гормонов, регулирующих метаболизм глюкозы. Это инсулин и так называемые контринсулярные (противорегулирующие) гормоны (глюкагон, соматотропный гормон, катехоламины, кортизол). Основными контринсулярными гормонами являются глюкагон и адреналин. Адреналин стимулирует выброс из клеток лактата и аланина, стимулируя периферические β-рецепторы. Другие гормоны действуют пермиссивно, а кортизол имеет очень кратковременный эффект на уровень глюкозы крови.
