Страница:
При систематических занятиях физическими упражнениями происходят существенные сдвиги в весе: более активно сначала «сгорает» жир, усиливается потоотделение, уменьшаются отеки, организм освобождается от излишков воды и соли. В результате вес снижается, а затем наступает его стабилизация на соответствующем возрасту уровне.
Занятия лечебной физкультурой в значительной мере регулируют вес, предупреждая как его избыток, так и излишние потери.
В домашних условиях ежедневно контролировать свой вес удобно с помощью приобретенных в магазине специальных напольных весов.
Значительную информацию о состоянии вашего здоровья при занятиях упражнениями ЛФК дают и субъективные показатели самоконтроля:
Настроение.
Если вы жизнерадостны, бодры и с удовольствием занимаетесь физическими упражнениями, значит, нагрузка соответствует вашим физическим возможностям и состоянию здоровья. Если же вы вялы, чувствуете постоянную усталость, подавленное настроение, тогда объем занятий следует сократить и уменьшить физическую нагрузку.
Самочувствие.
Оно отражает общее состояние вашего организма и, главным образом, нервной системы. Самочувствие оценивается как хорошее, удовлетворительное или плохое.
При хорошем самочувствии отмечаются прилив жизненных сил, ощущение бодрости и свежести; при удовлетворительном – небольшая вялость, недомогание, легкая утомляемость; при плохом – выраженная слабость, головокружение, снижение трудоспособности, угнетенное состояние.
Аппетит.
Аппетит также является одним из важных признаков нормальной жизнедеятельности организма. При физических перегрузках, обострении заболевания, недосыпании может отмечаться ослабление или даже отсутствие аппетита. В дневнике самоконтроля необходимо отмечать особенности вашего аппетита: аппетит хороший, удовлетворительный, повышенный или отсутствует.
Болевые ощущения.
Во время занятий лечебной физкультурой, особенно у пожилых людей, могут отмечаться боли в мышцах, в области правого подреберья и в области сердца. Болевые ощущения во время занятий физическими упражнениями чаще всего говорят о повышенной физической нагрузке или могут быть признаком обострения заболевания. Нередко может беспокоить чувство внутреннего дискомфорта, тяжесть в области поясницы, приливы крови к голове и лицу. Очень важно наблюдать за собой и записывать в дневник самоконтроля, при каких обстоятельствах появляются болевые симптомы и неприятные ощущения. Если они связаны с выполнением тех или иных упражнений, необходимо уменьшить нагрузку или исключить эти упражнения из комплекса гимнастики.
Переносимость физической нагрузки.
В дневнике самоконтроля вы обязательно должны отметить, выполнена ли запланированная нагрузка или нет. Если нет, то следует отметить причину.
Переносимость физической нагрузки оценивается как хорошая, удовлетворительная или неудовлетворительная. Неудовлетворительная переносимость нагрузки может быть связана с обострением заболевания или слабым уровнем физической подготовки.
Сон.
Сон является одним из самых чувствительных «индикаторов» состояния здоровья и переносимости выполняемых физических упражнений. Если вы вечером быстро засыпаете, спите спокойно и глубоко, а утром чувствуете себя бодрым, полным сил и энергии, то ваш сон нормальный.
При нарушении сна (синдром бессонницы) могут отмечаться длительное и трудное засыпание, беспокойный, с частыми пробуждениями, сон, тяжелые, кошмарные сновидения, головные боли, плохое самочувствие после сна и снижение работоспособности. Нарушение сна свидетельствует о чрезмерных физических нагрузках или об ухудшении течения заболевания. В таких случаях необходимо временно прекратить занятия ЛФК и показаться врачу.
Во время занятий лечебными физическими упражнениями необходимо также учитывать внешние признаки утомления (табл. 2).
Таблица 2
Внешние признаки утомления при занятиях ЛФК

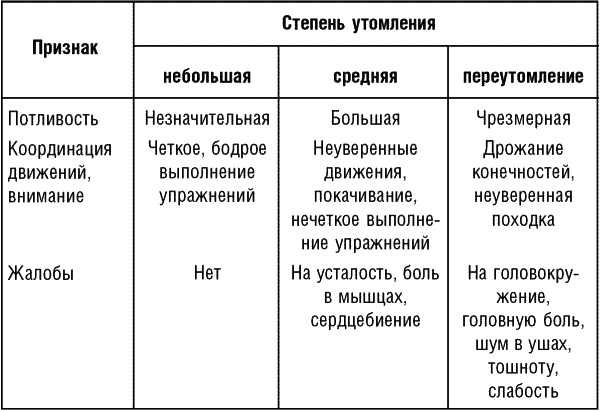
При средней степени утомления нужно уменьшить количество повторений упражнений, амплитуду и скорость движений, а также сократить общее время занятий. При признаках переутомления необходимо временно прекратить занятия и посоветоваться с врачом.
Для достижения положительных результатов заниматься ЛФК нужно в течение 5–6 месяцев, причем систематически и без длительных перерывов. Если занятия лечебными упражнениями будут проводиться от случая к случаю, пользы они не принесут.
При резком ухудшении состояния, подъеме температуры, обострении заболевания, плохом самочувствии занятия лечебной гимнастикой нужно временно прекратить. После улучшения состояния занятия возобновляются.
Оздоровительные упражнения при заболеваниях почек
ЛФК при диффузном гломерулонефрите
Занятия лечебной физкультурой в значительной мере регулируют вес, предупреждая как его избыток, так и излишние потери.
В домашних условиях ежедневно контролировать свой вес удобно с помощью приобретенных в магазине специальных напольных весов.
Значительную информацию о состоянии вашего здоровья при занятиях упражнениями ЛФК дают и субъективные показатели самоконтроля:
Настроение.
Если вы жизнерадостны, бодры и с удовольствием занимаетесь физическими упражнениями, значит, нагрузка соответствует вашим физическим возможностям и состоянию здоровья. Если же вы вялы, чувствуете постоянную усталость, подавленное настроение, тогда объем занятий следует сократить и уменьшить физическую нагрузку.
Самочувствие.
Оно отражает общее состояние вашего организма и, главным образом, нервной системы. Самочувствие оценивается как хорошее, удовлетворительное или плохое.
При хорошем самочувствии отмечаются прилив жизненных сил, ощущение бодрости и свежести; при удовлетворительном – небольшая вялость, недомогание, легкая утомляемость; при плохом – выраженная слабость, головокружение, снижение трудоспособности, угнетенное состояние.
Аппетит.
Аппетит также является одним из важных признаков нормальной жизнедеятельности организма. При физических перегрузках, обострении заболевания, недосыпании может отмечаться ослабление или даже отсутствие аппетита. В дневнике самоконтроля необходимо отмечать особенности вашего аппетита: аппетит хороший, удовлетворительный, повышенный или отсутствует.
Болевые ощущения.
Во время занятий лечебной физкультурой, особенно у пожилых людей, могут отмечаться боли в мышцах, в области правого подреберья и в области сердца. Болевые ощущения во время занятий физическими упражнениями чаще всего говорят о повышенной физической нагрузке или могут быть признаком обострения заболевания. Нередко может беспокоить чувство внутреннего дискомфорта, тяжесть в области поясницы, приливы крови к голове и лицу. Очень важно наблюдать за собой и записывать в дневник самоконтроля, при каких обстоятельствах появляются болевые симптомы и неприятные ощущения. Если они связаны с выполнением тех или иных упражнений, необходимо уменьшить нагрузку или исключить эти упражнения из комплекса гимнастики.
Переносимость физической нагрузки.
В дневнике самоконтроля вы обязательно должны отметить, выполнена ли запланированная нагрузка или нет. Если нет, то следует отметить причину.
Переносимость физической нагрузки оценивается как хорошая, удовлетворительная или неудовлетворительная. Неудовлетворительная переносимость нагрузки может быть связана с обострением заболевания или слабым уровнем физической подготовки.
Сон.
Сон является одним из самых чувствительных «индикаторов» состояния здоровья и переносимости выполняемых физических упражнений. Если вы вечером быстро засыпаете, спите спокойно и глубоко, а утром чувствуете себя бодрым, полным сил и энергии, то ваш сон нормальный.
При нарушении сна (синдром бессонницы) могут отмечаться длительное и трудное засыпание, беспокойный, с частыми пробуждениями, сон, тяжелые, кошмарные сновидения, головные боли, плохое самочувствие после сна и снижение работоспособности. Нарушение сна свидетельствует о чрезмерных физических нагрузках или об ухудшении течения заболевания. В таких случаях необходимо временно прекратить занятия ЛФК и показаться врачу.
Во время занятий лечебными физическими упражнениями необходимо также учитывать внешние признаки утомления (табл. 2).
Таблица 2
Внешние признаки утомления при занятиях ЛФК


При средней степени утомления нужно уменьшить количество повторений упражнений, амплитуду и скорость движений, а также сократить общее время занятий. При признаках переутомления необходимо временно прекратить занятия и посоветоваться с врачом.
Для достижения положительных результатов заниматься ЛФК нужно в течение 5–6 месяцев, причем систематически и без длительных перерывов. Если занятия лечебными упражнениями будут проводиться от случая к случаю, пользы они не принесут.
При резком ухудшении состояния, подъеме температуры, обострении заболевания, плохом самочувствии занятия лечебной гимнастикой нужно временно прекратить. После улучшения состояния занятия возобновляются.
Оздоровительные упражнения при заболеваниях почек
ЛФК при диффузном гломерулонефрите
Гломерулонефрит – диффузное воспалительное заболевание почек аутоиммунного характера, при котором преимущественно поражаются почечные нефроны.
Гломерулонефрит является одной из наиболее частых форм заболеваний почек. Различают острый гломерулонефрит и хронический, протекающий с повторными обострениями и ремиссиями.
Острый гломерулонефрит преимущественно встречается у людей молодого возраста (до 30–35 лет) и особенно часто у детей и подростков. Основная роль в развитии острого гломерулонефрита отводится стрептококковой инфекции. Гломерулонефрит, как правило, является осложнением инфекционных заболеваний верхних дыхательных путей – ангины, фарингита, ларингита, трахеита. Инфекция глоточного кольца предшествует острому гломерулонефриту в 75–80 % случаев. Особенно большую роль в развитии заболевания играет гемолитический стрептококк группы «А». Нередко причиной острого гломерулонефрита является грипп, скарлатина или ревматизм. Способствует развитию гломерулонефрита охлаждение организма. Известно, что заболевание часто возникает в холодную или сырую погоду (осенью, зимой).
Установлено, что инфекционный возбудитель (в частности, стрептококк), проникая в кровь, а затем в почки, вызывает повреждение почек, приводящее к высвобождению и поступлению в кровь почечных аутоантител. Аутоиммунная реакция ангиген–антитело происходит в клубочковом аппарате почек и приводит к их диффузному воспалению.
Острый гломерулонефрит характеризуется тремя основными синдромами – отечным, гипертоническим и мочевым.
Особенно большое значение в клинической картине острого гломерулонефрита имеют отеки. Они служат ранним признаком заболевания и встречаются у 80–90 % больных. Располагаются отеки преимущественно на лице (на веках) и создают вместе с бледностью кожных покровов характерное «лицо нефритика».
Отеки при остром гломерулонефрите являются следствием резкого уменьшения выделения мочи (до 400–500 мл в сутки). Уменьшение выделения мочи связано, главным образом, с нарушением фильтрации воды в пораженных воспалительным процессом почечных клубочках.
Нередко жидкость при остром гломерулонефрите может накапливаться в плевральной и брюшной полостях, а также в полости перикарда. В короткое время за счет отеков прибавка в весе больного может достигнуть 15–20 кг. Однако при своевременном лечении и нормализации функции почек отеки быстро исчезают.
Важным симптомом острого гломерулонефрита является артериальная гипертония. Повышение артериального давления в период заболевания связано с нарушением кровоснабжения почек. Острое развитие артериальной гипертонии затрудняет деятельность сердца и нередко приводит к появлению признаков сердечной недостаточности (боль в сердце, одышка, нарушение сердечного ритма).
Мочевой синдром при остром гломерулонефрите выражается в появлении в моче больного значительного количества белка и эритроцитов. Протеинурия и гематурия являются следствием повреждения воспалительным процессом сосудистой стенки капилляров клубочков почечных нефронов.
Часто при остром гломерулонефрите наблюдаются и изменения состава крови – повышенное СОЭ, уменьшение количества гемоглобина и эритроцитов.
В течении острого гломерулонефрита различают два наиболее характерных варианта – циклический и ациклический.
Циклическая форма острого гломерулонефрита начинается и развивается бурно. С первых же дней заболевания появляются выраженные отеки, одышка, головная боль, боль в пояснице, резкое уменьшение количества выделяемой мочи, вплоть до полной анурии (отсутствие мочи). Температура тела повышается до 38–39 °С. Резко повышается артериальное давление.
Больной должен быть немедленно госпитализирован в специализированный стационар. В течение 7–10 дней необходим строгий постельный режим. Назначаются антибактериальные, гормональные и мочевые препараты. В питании больного рекомендуется 2–3 разгрузочных дня в неделю, например, яблочный и сахарный.
При своевременном лечении через две недели в течение болезни наступает перелом. Отеки исчезают, артериальное давление нормализуется, общее состояние больного значительно улучшается. Однако нередко даже при хорошем самочувствии больного и практически полном восстановлении работоспособности в анализах мочи длительное время могут сохраняться умеренная протеинурия и остаточная гематурия.
Вторая форма острого гломерулонефрита – ациклическая (или латентная) – характеризуется постепенным началом и медленным развитием, без каких-либо субъективных симптомов, и проявляется лишь общим недомоганием, вялостью, небольшой одышкой и умеренными отеками на ногах.
Такую форму гломерулонефрита удается диагностировать только при систематических исследованиях мочи. Длительность относительно активного периода при таком течении острого гломерулонефрита может достигать 3–6 месяцев и более. Очень часто ациклическая форма острого гломерулонефрита переходит в хронический гломерулонефрит.
Хронический гломерулонефрит – это длительно протекающий воспалительный процесс в нефронах почек. Заболевание может тянуться годами. Хронический гломерулонефрит не обязательно является следствием острого гломерулонефрита. Он может развиваться и как самостоятельный (первичный) хронический процесс. Механизм развития первичного хронического гломерулонефрита в настоящее время до конца не изучен.
В течении хронического гломерулонефрита различают две фазы заболевания – обострение и ремиссию. В период обострения клиническая картина аналогична картине острого гломерулонефрита с преобладанием того или иного синдрома (отечного, гипертонического или мочевого).
Обострение хронического гломерулонефрита начинается, как правило, в период развития вирусной или бактериальной инфекции (ОРВИ, грипп, ангина). Отмечаются изменения лабораторных показателей крови и мочи, повышается артериальное давление. Нарушается концентрационная функция почек. На ЭКГ появляются признаки увеличения левого желудочка сердца. При осмотре глазного дна обнаруживается ангиопатия сетчатки (нарушение тонуса кровеносных сосудов, неравномерное сужение артерий).
При хроническом гломерулонефрите часто развивается нефротический синдром, при котором в крови больного резко снижается содержание белков (суточная потеря белка превышает 3 г) и повышается уровень холестерина и липидов. В конечной стадии заболевания может развиться хроническая почечная недостаточность.
Больной хроническим гломерулонефритом, даже в периоды хорошего самочувствия, должен находиться под наблюдением врача-нефролога и обязательно делать общий анализ мочи не реже чем раз в три месяца. Необходимо также 1–2 раза в год делать анализ крови на остаточный азот. Это нужно для того, чтобы своевременно выявить начинающуюся почечную недостаточность и принять все необходимые меры.
В комплексном лечении больных гломерулонефритом, наряду с медикаментозными средствами и полноценной диетой, широко используется лечебная физкультура. Помимо общеукрепляющего действия физические упражнения улучшают течение обменных процессов, деятельность сердечно-сосудистой и дыхательной систем.
Гломерулонефрит является одной из наиболее частых форм заболеваний почек. Различают острый гломерулонефрит и хронический, протекающий с повторными обострениями и ремиссиями.
Острый гломерулонефрит преимущественно встречается у людей молодого возраста (до 30–35 лет) и особенно часто у детей и подростков. Основная роль в развитии острого гломерулонефрита отводится стрептококковой инфекции. Гломерулонефрит, как правило, является осложнением инфекционных заболеваний верхних дыхательных путей – ангины, фарингита, ларингита, трахеита. Инфекция глоточного кольца предшествует острому гломерулонефриту в 75–80 % случаев. Особенно большую роль в развитии заболевания играет гемолитический стрептококк группы «А». Нередко причиной острого гломерулонефрита является грипп, скарлатина или ревматизм. Способствует развитию гломерулонефрита охлаждение организма. Известно, что заболевание часто возникает в холодную или сырую погоду (осенью, зимой).
Установлено, что инфекционный возбудитель (в частности, стрептококк), проникая в кровь, а затем в почки, вызывает повреждение почек, приводящее к высвобождению и поступлению в кровь почечных аутоантител. Аутоиммунная реакция ангиген–антитело происходит в клубочковом аппарате почек и приводит к их диффузному воспалению.
Острый гломерулонефрит характеризуется тремя основными синдромами – отечным, гипертоническим и мочевым.
Особенно большое значение в клинической картине острого гломерулонефрита имеют отеки. Они служат ранним признаком заболевания и встречаются у 80–90 % больных. Располагаются отеки преимущественно на лице (на веках) и создают вместе с бледностью кожных покровов характерное «лицо нефритика».
Отеки при остром гломерулонефрите являются следствием резкого уменьшения выделения мочи (до 400–500 мл в сутки). Уменьшение выделения мочи связано, главным образом, с нарушением фильтрации воды в пораженных воспалительным процессом почечных клубочках.
Нередко жидкость при остром гломерулонефрите может накапливаться в плевральной и брюшной полостях, а также в полости перикарда. В короткое время за счет отеков прибавка в весе больного может достигнуть 15–20 кг. Однако при своевременном лечении и нормализации функции почек отеки быстро исчезают.
Важным симптомом острого гломерулонефрита является артериальная гипертония. Повышение артериального давления в период заболевания связано с нарушением кровоснабжения почек. Острое развитие артериальной гипертонии затрудняет деятельность сердца и нередко приводит к появлению признаков сердечной недостаточности (боль в сердце, одышка, нарушение сердечного ритма).
Мочевой синдром при остром гломерулонефрите выражается в появлении в моче больного значительного количества белка и эритроцитов. Протеинурия и гематурия являются следствием повреждения воспалительным процессом сосудистой стенки капилляров клубочков почечных нефронов.
Часто при остром гломерулонефрите наблюдаются и изменения состава крови – повышенное СОЭ, уменьшение количества гемоглобина и эритроцитов.
В течении острого гломерулонефрита различают два наиболее характерных варианта – циклический и ациклический.
Циклическая форма острого гломерулонефрита начинается и развивается бурно. С первых же дней заболевания появляются выраженные отеки, одышка, головная боль, боль в пояснице, резкое уменьшение количества выделяемой мочи, вплоть до полной анурии (отсутствие мочи). Температура тела повышается до 38–39 °С. Резко повышается артериальное давление.
Больной должен быть немедленно госпитализирован в специализированный стационар. В течение 7–10 дней необходим строгий постельный режим. Назначаются антибактериальные, гормональные и мочевые препараты. В питании больного рекомендуется 2–3 разгрузочных дня в неделю, например, яблочный и сахарный.
При своевременном лечении через две недели в течение болезни наступает перелом. Отеки исчезают, артериальное давление нормализуется, общее состояние больного значительно улучшается. Однако нередко даже при хорошем самочувствии больного и практически полном восстановлении работоспособности в анализах мочи длительное время могут сохраняться умеренная протеинурия и остаточная гематурия.
Вторая форма острого гломерулонефрита – ациклическая (или латентная) – характеризуется постепенным началом и медленным развитием, без каких-либо субъективных симптомов, и проявляется лишь общим недомоганием, вялостью, небольшой одышкой и умеренными отеками на ногах.
Такую форму гломерулонефрита удается диагностировать только при систематических исследованиях мочи. Длительность относительно активного периода при таком течении острого гломерулонефрита может достигать 3–6 месяцев и более. Очень часто ациклическая форма острого гломерулонефрита переходит в хронический гломерулонефрит.
Хронический гломерулонефрит – это длительно протекающий воспалительный процесс в нефронах почек. Заболевание может тянуться годами. Хронический гломерулонефрит не обязательно является следствием острого гломерулонефрита. Он может развиваться и как самостоятельный (первичный) хронический процесс. Механизм развития первичного хронического гломерулонефрита в настоящее время до конца не изучен.
В течении хронического гломерулонефрита различают две фазы заболевания – обострение и ремиссию. В период обострения клиническая картина аналогична картине острого гломерулонефрита с преобладанием того или иного синдрома (отечного, гипертонического или мочевого).
Обострение хронического гломерулонефрита начинается, как правило, в период развития вирусной или бактериальной инфекции (ОРВИ, грипп, ангина). Отмечаются изменения лабораторных показателей крови и мочи, повышается артериальное давление. Нарушается концентрационная функция почек. На ЭКГ появляются признаки увеличения левого желудочка сердца. При осмотре глазного дна обнаруживается ангиопатия сетчатки (нарушение тонуса кровеносных сосудов, неравномерное сужение артерий).
При хроническом гломерулонефрите часто развивается нефротический синдром, при котором в крови больного резко снижается содержание белков (суточная потеря белка превышает 3 г) и повышается уровень холестерина и липидов. В конечной стадии заболевания может развиться хроническая почечная недостаточность.
Больной хроническим гломерулонефритом, даже в периоды хорошего самочувствия, должен находиться под наблюдением врача-нефролога и обязательно делать общий анализ мочи не реже чем раз в три месяца. Необходимо также 1–2 раза в год делать анализ крови на остаточный азот. Это нужно для того, чтобы своевременно выявить начинающуюся почечную недостаточность и принять все необходимые меры.
В комплексном лечении больных гломерулонефритом, наряду с медикаментозными средствами и полноценной диетой, широко используется лечебная физкультура. Помимо общеукрепляющего действия физические упражнения улучшают течение обменных процессов, деятельность сердечно-сосудистой и дыхательной систем.
Конец бесплатного ознакомительного фрагмента
