Страница:
Желтое тело – это структура в яичнике, которая формируется после овуляции и вырабатывает важный гормон – прогестерон. Наличие желтого тела говорит о том, что яичники функционируют нормально, овуляция есть, значит, забеременеть возможно при отсутствии других факторов бесплодия.
Следует заметить, что даже у абсолютно здоровой женщины не всегда происходит овуляция. Особое внимание необходимо обращать на обследование тем женщинам, у которых большинство циклов являются неовуляторными либо овуляции нет вообще (ановуляция).
Овуляция исчезла навсегда?
Когда бить тревогу?
● «Синдром поликистозных яичников» (СПКЯ) – это дисгормональное заболевание, приводящее к образованию плотной оболочки вокруг яичников, препятствующей выходу яйцеклетки (овуляции). Для СПКЯ характерно отсутствие менструации (аменорея) или наличие редких либо нерегулярных месячных, избыточный рост волос на теле, ожирение. При данном заболевании повышается уровень мужских половых гормонов, атимюллерова гормона.
● Повышенный уровень пролактина (гиперпролактинемия) отмечается при опухолях гипофиза (макро– или микроаденоме), а также функциональных его нарушениях.
● Эндометриоз является гормонально зависимым заболеванием, при котором слизистая оболочка матки (эндометрий) разрастается в нетипичных местах. Наиболее распространенным является эндометриоз половых органов: матки (внутренний эндометриоз – аденомиоз), влагалища, шейки матки, яичников, маточных труб, брюшины (наружный эндометриоз), клетчатки позади матки (ретроцервикальный эндометриоз). При эндометриозе нарушается функция яичников и страдает качество зреющих фолликулов.
● Гипотиреоз – это заболевание, проявляющееся снижением функции щитовидной железы и уменьшением содержания в сыворотке крови гормонов, которые она вырабатывает. При гипотиреозе нарушается процесс овуляции.
● Синдром «истощенных» яичников часто развивается при аутоиммунных процессах. При этом собственные защитные антитела атакуют клетки своего собственного организма, в том числе яичников, нарушается созревание фолликулов и, как результат, прекращается менструация.
Все перечисленные заболевания вызывают нарушение овуляции и бесплодие у женщины. Поэтому о каждом из них мы будем говорить отдельно.
1) первичным, если беременность ни разу не наступала;
2) вторичным, если беременности ранее были.
Бесплодие является одной из самых актуальных проблем современной медицины. Невозможность зачатия отмечается у 15–20 % супружеских пар.
И как бы вам ни был неприятен этот термин, главное заключается не в названии, а в том, что если у вас не получается зачать ребенка больше года, значит, есть проблемы, которые надо выявлять и устранять.
Также это означает, что не стоит подобно страусу «прятать голову в песок» – терять драгоценное время, а следует предпринимать все попытки, чтобы установить причины бесплодия. Лишь в этом случае у вас будут все шансы встретиться с вашим малышом!
Итак, что препятствует зачатию? Как обследоваться, чтобы установить эти причины? Начнем с самого популярного заболевания.
Синдром поликистозных яичников
Почему возникает?
Как проявляется?
При СПКЯ отмечается нарушение функции не только яичников, но и других органов: надпочечников, гипоталамуса, щитовидной железы, гипофиза. Поэтому клиническая картина и выраженность проявлений могут быть разнообразными.
Главным симптомом поликистоза яичников является ожирение по мужскому типу, при котором основная масса жировой ткани концентрируется внизу живота и в брюшной полости.
В результате быстрой прибавки массы тела на фоне гормонального дисбаланса на коже живота, бедер, ягодиц возникают полосы растяжения – стрии.
Оценить выраженность нарушений жирового обмена поможет расчет индекса массы тела (ИМТ). Для этого вес в килограммах делят на возведенный в квадрат рост в метрах. ИМТ до 25 считается нормой, от 25 до 30 говорит об избыточном весе, более 30 – о наличии ожирения.
В связи с повышенным уровнем мужских половых гормонов при СПКЯ нередко отмечается гирсутизм или, наоборот, облысение или выпадение волос по мужскому типу с залысинами по бокам лба и на макушке. У многих появляется угревая сыпь, себорея, кожа становится жирной.
Пациенткам с СПКЯ свойственны депрессии, снижение либидо, раздражительность, нервозность, агрессивность, нередко – сонливость, вялость, апатия, жалобы на «туман в голове».
Консультируя на форумах, я очень часто сталкиваюсь с тем, что врачи выявляют поликистоз яичников «на глазок», не прибегая к помощи каких-либо анализов.
Что покажет УЗИ?
Нарушения гормонального профиля
В крови при СПКЯ отмечается повышение ЛГ, нормальный или пониженный ФСГ, увеличение соотношения ЛГ и ФСГ (более 2,5), повышение уровня андрогенов.
Практически у всех пациенток отмечается пониженное содержание прогестерона. Верхняя граница нормы либо повышение уровня пролактина характерно для трети пациенток. Возможен дефицит эстрадиола.
Также не стоит забывать о возможном нарушении функции щитовидной железы при СПКЯ. Поэтому следует обращать внимание на концентрацию тиреотропного гормона (ТТГ) и тироксина (Т 4), которая может быть изменена.
Самым важным критерием СПКЯ является гиперандрогения – повышение количества мужских половых гормонов. Об этом я расскажу подробнее.
Повышение мужских половых гормонов
Однако следует помнить, что повышенный уровень мужских половых гормонов (гиперандрогения) и гирсутизм могут присутствовать не только при СПКЯ, но и при ряде других заболеваний, например при гиперплазии коры надпочечников[4].
Для того чтобы выявить источник гиперандрогении, необходимо дообследоваться, сдав анализы на:
● 17-кетостероиды (17-КС) – продукты метаболизма андрогенов (мужских половых гормонов), выводящихся с мочой;
● 17-ОП (гидроксипрогестерон) – промежуточный продукт синтеза кортизола в надпочечниках.
Если при гиперплазии коры надпочечников содержание 17-КС в суточном количестве мочи будет увеличенным, то при СПКЯ оно должно быть нормальным или слегка повышенным. В последнем случае для уточнения диагноза может потребоваться проведение функциональной пробы с дексаметазоном. При синдроме Штейна – Левенталя она не выявит значительного снижения 17-КС (менее 25 % от исходного уровня).
Для того чтобы отличить СПКЯ от патологии надпочечников, используют кортизоновую или преднизолоновую пробы. В течение 8 дней больной дают от 50 до 100 мг кортизона в сутки (или по 20 мг преднизолона в течение 5 дней). До и после пробы (блокады экскреции кортикотропина) определяют количество 17-КС.
Если корковое вещество надпочечных желез гиперплазировано, то проведение пробы уменьшает как минимум вдвое выделение 17-КС. В этом случае проба считается положительной. При СПКЯ кортизоновая проба, наоборот, не меняет экскрецию 17-КС (отрицательная).
● генотипирование мутации гена 21-гидроксилазы (CYP21A2), позволяющее выявить дефицит этого фермента, приводящий к развитию врожденной патологии надпочечников;
● тест с синактеном; повышение уровня 17-ОП и кортизола в ходе данного теста свидетельствует о патологии коры надпочечников; при СПКЯ он отрицательный.
При выявлении у пациентки гиперплазии коры надпочечников, обусловленной дефицитом фермента 21-гидроксилаза, назначаются глюкокортикоиды (дексаметазон) с целью компенсации надпочечниковой недостаточности и подавления избыточной секреции андрогенов. Беременность у таких пациенток возможна!
Важно: дексаметазон при СПКЯ не назначают!
Определяем резерв фолликулов в яичнике
Овуляция при поликистозе возможна?
Оцениваем толерантность к глюкозе
Современный подход в лечении
Тем не менее СПКЯ лечить нужно, и чем раньше это сделать, тем больше шансов на сохранение репродуктивного здоровья.
Женщинам с поликистозом и избыточным весом рекомендуется изменить образ жизни и питания. Необходимо соблюдать диету, заниматься фитнесом и спортом.
Нормализация веса и физическая активность способствуют снижению уровня андрогенов, восстановлению овуляции. При снижении веса не менее чем на 10 % менструальный цикл восстанавливается у каждой третьей пациентки.
Также необходимо медикаментозное лечение. При этом назначают лекарственные препараты, способствующие росту фолликулов и запускающие механизм овуляции.
Медикаментозное лечение бесплодия оптимально в течение 6 месяцев. Своевременно начатое лечение предупреждает возникновение гиперпластических процессов эндометрия, а также сахарного диабета и сердечно-сосудистых заболеваний.
Следует заметить, что даже у абсолютно здоровой женщины не всегда происходит овуляция. Особое внимание необходимо обращать на обследование тем женщинам, у которых большинство циклов являются неовуляторными либо овуляции нет вообще (ановуляция).
Овуляция исчезла навсегда?
Женская половая система – это достаточно сложный механизм, который находится под влиянием множества как внутренних, так и внешних факторов. Овуляция как результат этой работы может отсутствовать, если тонкие связи нарушаются по каким-либо причинам.
Овуляцию могут подавлять:
1. Жесткие диеты и голодание вызывают снижение уровня женских половых гормонов (эстрогенов), которые вырабатываются в том числе и в жировой ткани. Менструации становятся нерегулярными или прекращаются вовсе – наступает аменорея.
2. Стрессы губительно воздействует на резерв яичников, вызывая преждевременный климакс.
3. Прием некоторых гормональных препаратов, например оральных контрацептивов.
4. Химио– или лучевая терапия, хронические интоксикации (курение, алкоголизм, употребление наркотических средств) «убивают» яйцеклетки.
Если овуляция исчезла под воздействием какого-либо из перечисленных внешних факторов, то не исключено, что после его исчезновения функция яичников восстановится и овуляция вернется.
Все мы живые люди и находимся под воздействием стрессов. Если вы еще не научились избегать их влияния, то надо научиться хотя бы грамотно преодолевать вызванные ими последствия.
Наиболее эффективными при стрессовом торможении яичников являются седативная терапия, физическая активность и медитативные практики. Главное – терпение и релакс! Я абсолютно уверена, вернутся и овуляции, и менструации!
Однако не всегда удается наладить функцию женской половой системы одними медитациями. Исчезновение овуляции вызывают некоторые женские болезни.
Овуляцию могут подавлять:
1. Жесткие диеты и голодание вызывают снижение уровня женских половых гормонов (эстрогенов), которые вырабатываются в том числе и в жировой ткани. Менструации становятся нерегулярными или прекращаются вовсе – наступает аменорея.
2. Стрессы губительно воздействует на резерв яичников, вызывая преждевременный климакс.
3. Прием некоторых гормональных препаратов, например оральных контрацептивов.
4. Химио– или лучевая терапия, хронические интоксикации (курение, алкоголизм, употребление наркотических средств) «убивают» яйцеклетки.
Если овуляция исчезла под воздействием какого-либо из перечисленных внешних факторов, то не исключено, что после его исчезновения функция яичников восстановится и овуляция вернется.
ВОПРОС: У меня на фоне сильного стресса исчезли менструации. Скажите, можно ли их вернуть? Может, чем-то вызвать менструации?Гинекологи очень часто вызывают менструации назначением чистых гестагенов – так называемый гормональный кюретаж. Лично я против таких жестких методов. Если у женщины нарушается менструальный цикл на фоне стресса, то назначение гормонов – не самое лучшее решение проблемы, стресс они не уберут.
Все мы живые люди и находимся под воздействием стрессов. Если вы еще не научились избегать их влияния, то надо научиться хотя бы грамотно преодолевать вызванные ими последствия.
Наиболее эффективными при стрессовом торможении яичников являются седативная терапия, физическая активность и медитативные практики. Главное – терпение и релакс! Я абсолютно уверена, вернутся и овуляции, и менструации!
Однако не всегда удается наладить функцию женской половой системы одними медитациями. Исчезновение овуляции вызывают некоторые женские болезни.
Когда бить тревогу?
ВОПРОС: У меня нерегулярный менструальный цикл. Очень часто бывают задержки. Мерила базальную температуру – овуляции нет. Стрессам я не подвержена. Скажите, что делать? Как забеременеть?Если все ваши циклы проходят без овуляции, возможно, это вызвано более серьезной патологией.
● «Синдром поликистозных яичников» (СПКЯ) – это дисгормональное заболевание, приводящее к образованию плотной оболочки вокруг яичников, препятствующей выходу яйцеклетки (овуляции). Для СПКЯ характерно отсутствие менструации (аменорея) или наличие редких либо нерегулярных месячных, избыточный рост волос на теле, ожирение. При данном заболевании повышается уровень мужских половых гормонов, атимюллерова гормона.
● Повышенный уровень пролактина (гиперпролактинемия) отмечается при опухолях гипофиза (макро– или микроаденоме), а также функциональных его нарушениях.
● Эндометриоз является гормонально зависимым заболеванием, при котором слизистая оболочка матки (эндометрий) разрастается в нетипичных местах. Наиболее распространенным является эндометриоз половых органов: матки (внутренний эндометриоз – аденомиоз), влагалища, шейки матки, яичников, маточных труб, брюшины (наружный эндометриоз), клетчатки позади матки (ретроцервикальный эндометриоз). При эндометриозе нарушается функция яичников и страдает качество зреющих фолликулов.
● Гипотиреоз – это заболевание, проявляющееся снижением функции щитовидной железы и уменьшением содержания в сыворотке крови гормонов, которые она вырабатывает. При гипотиреозе нарушается процесс овуляции.
● Синдром «истощенных» яичников часто развивается при аутоиммунных процессах. При этом собственные защитные антитела атакуют клетки своего собственного организма, в том числе яичников, нарушается созревание фолликулов и, как результат, прекращается менструация.
Все перечисленные заболевания вызывают нарушение овуляции и бесплодие у женщины. Поэтому о каждом из них мы будем говорить отдельно.
ВОПРОС: Я не могу забеременеть 1,5 года. Сегодня была у врача. Она сказала, что это бесплодие. Но ведь у меня уже есть один ребенок! Это разве бесплодие? Ну, подумаешь, не получается забеременеть. Может, мало времени прошло?Брак считается бесплодным, если беременность не наступает при регулярной половой жизни (не реже 4 раз в месяц) в течение года без использования контрацепции. Бесплодие может быть:
1) первичным, если беременность ни разу не наступала;
2) вторичным, если беременности ранее были.
Бесплодие является одной из самых актуальных проблем современной медицины. Невозможность зачатия отмечается у 15–20 % супружеских пар.
И как бы вам ни был неприятен этот термин, главное заключается не в названии, а в том, что если у вас не получается зачать ребенка больше года, значит, есть проблемы, которые надо выявлять и устранять.
Также это означает, что не стоит подобно страусу «прятать голову в песок» – терять драгоценное время, а следует предпринимать все попытки, чтобы установить причины бесплодия. Лишь в этом случае у вас будут все шансы встретиться с вашим малышом!
Итак, что препятствует зачатию? Как обследоваться, чтобы установить эти причины? Начнем с самого популярного заболевания.
Синдром поликистозных яичников
Несмотря на почти вековую историю изучения проблемы, синдром поликистозных яичников (СПКЯ) до сих пор остается самым загадочным и сложным заболеванием среди тех, с которыми приходится сталкиваться гинекологу.
Сегодня эта патология встречается достаточно часто, составляя 11 % от общего количества женских недугов. Самым неприятным последствием поликистоза является бесплодие (около 94 % случаев). В связи с этим СПКЯ становится социально значимым явлением.
Диагноз «синдром поликистозных яичников» устанавливают в настоящее время почти всем женщинам, которые не могут зачать ребенка. Давайте разбираться, так ли часто встречается это заболевание? Как его обнаружить и как лечить, чтобы потом забеременеть?
Сегодня эта патология встречается достаточно часто, составляя 11 % от общего количества женских недугов. Самым неприятным последствием поликистоза является бесплодие (около 94 % случаев). В связи с этим СПКЯ становится социально значимым явлением.
Диагноз «синдром поликистозных яичников» устанавливают в настоящее время почти всем женщинам, которые не могут зачать ребенка. Давайте разбираться, так ли часто встречается это заболевание? Как его обнаружить и как лечить, чтобы потом забеременеть?
Почему возникает?
СПКЯ – это дисгормональное заболевание, приводящее к образованию вокруг яичников плотной оболочки, препятствующей выходу яйцеклетки (овуляции). Впервые клиническую картину заболевания описали Штейн и Левенталь в прошлом веке. В связи с этим СПКЯ также называют синдромом Штейна – Левенталя.
При СПКЯ нарушается синтез женских половых гормонов из мужских, в крови появляется избыток андрогенов, который оказывает негативное влияние на организм.
В основе этих нарушений лежит повышенная активность инсулина, который призван во время полового созревания девочки активировать процессы роста. При этом имеется низкая восприимчивость тканей к инсулину.
Воздействие повышенного уровня инсулина на яичники опосредуется через главный регулирующий центр – гипофиз и его гормоны: ФСГ и ЛГ.
Имеющийся при поликистозе повышенный уровень ЛГ стимулирует образование андрогенов в фолликулах яичника (рис. 6). Под действием андрогенов рост фолликулов быстро прекращается. При этом заметно повышается активность их внутренней выстилки и клеток стромы, что и приводит к возникновению множества кист, утолщению белочной оболочки и склерозированию стромы яичников.
 Рисунок 6. Формирование поликистозных яичников
Рисунок 6. Формирование поликистозных яичников
Андрогены, активно синтезирующиеся под воздействием ЛГ в незрелых фолликулах, не могут превратиться в эстрогены, так как имеется недостаток ФСГ, отвечающего за этот процесс.
Нарушение продукции половых гормонов в яичниках ведет к уменьшению содержания эстрогенов и увеличению содержания андрогенов. Вследствие этого нарушаются менструальный цикл и овуляция. Яичники постепенно увеличиваются в размерах. Так как эстрогенов вырабатывается очень мало, матка отстает в развитии и остается маленькой. Избыток тестостерона в организме ведет к развитию гирсутизма[2].
Важно: поликистозные изменения в яичниках могут возникать вторично, например, при заболеваниях гипоталамо-гипофизарной системы, у больных с болезнью Иценко – Кушинга[3], врожденной дисфункцией коры надпочечников и ряде других состояний. Эти заболевания следует отличать от истинного синдрома Штейна – Левенталя.
ВОПРОС: Скажите, пожалуйста, поликистоз – это врожденное состояние? У меня уже есть двое детей. Проблем забеременеть не было. А со вторым мужем не могу никак. Врач говорит, что и не смогу, потому что у меня поликистоз.Механизмы развития до конца не изучены. В настоящее время доказана роль наследственных факторов в возникновении СПКЯ. Он передается через комбинацию нескольких генов.
При СПКЯ нарушается синтез женских половых гормонов из мужских, в крови появляется избыток андрогенов, который оказывает негативное влияние на организм.
В основе этих нарушений лежит повышенная активность инсулина, который призван во время полового созревания девочки активировать процессы роста. При этом имеется низкая восприимчивость тканей к инсулину.
Воздействие повышенного уровня инсулина на яичники опосредуется через главный регулирующий центр – гипофиз и его гормоны: ФСГ и ЛГ.
Имеющийся при поликистозе повышенный уровень ЛГ стимулирует образование андрогенов в фолликулах яичника (рис. 6). Под действием андрогенов рост фолликулов быстро прекращается. При этом заметно повышается активность их внутренней выстилки и клеток стромы, что и приводит к возникновению множества кист, утолщению белочной оболочки и склерозированию стромы яичников.

Андрогены, активно синтезирующиеся под воздействием ЛГ в незрелых фолликулах, не могут превратиться в эстрогены, так как имеется недостаток ФСГ, отвечающего за этот процесс.
Нарушение продукции половых гормонов в яичниках ведет к уменьшению содержания эстрогенов и увеличению содержания андрогенов. Вследствие этого нарушаются менструальный цикл и овуляция. Яичники постепенно увеличиваются в размерах. Так как эстрогенов вырабатывается очень мало, матка отстает в развитии и остается маленькой. Избыток тестостерона в организме ведет к развитию гирсутизма[2].
Важно: поликистозные изменения в яичниках могут возникать вторично, например, при заболеваниях гипоталамо-гипофизарной системы, у больных с болезнью Иценко – Кушинга[3], врожденной дисфункцией коры надпочечников и ряде других состояний. Эти заболевания следует отличать от истинного синдрома Штейна – Левенталя.
Как проявляется?
ВОПРОС: Мне поставили диагноз «поликистоз яичников». Но у меня нет никаких жалоб, кроме нерегулярных месячных и бесплодия первичного. Еще я полная, но не знаю, это из-за поликистоза? Может, мне неправильно поставили диагноз? Как уточнить?Одной из основных причин обращения к врачу пациенток с СПКЯ является бесплодие. Для данного заболевания характерно отсутствие менструации или наличие редких и/или скудных нерегулярных месячных. В ряде других случаев, наоборот, могут появляться маточные кровотечения из-за сформировавшегося гиперпластического процесса эндометрия.
При СПКЯ отмечается нарушение функции не только яичников, но и других органов: надпочечников, гипоталамуса, щитовидной железы, гипофиза. Поэтому клиническая картина и выраженность проявлений могут быть разнообразными.
Главным симптомом поликистоза яичников является ожирение по мужскому типу, при котором основная масса жировой ткани концентрируется внизу живота и в брюшной полости.
В результате быстрой прибавки массы тела на фоне гормонального дисбаланса на коже живота, бедер, ягодиц возникают полосы растяжения – стрии.
Оценить выраженность нарушений жирового обмена поможет расчет индекса массы тела (ИМТ). Для этого вес в килограммах делят на возведенный в квадрат рост в метрах. ИМТ до 25 считается нормой, от 25 до 30 говорит об избыточном весе, более 30 – о наличии ожирения.
В связи с повышенным уровнем мужских половых гормонов при СПКЯ нередко отмечается гирсутизм или, наоборот, облысение или выпадение волос по мужскому типу с залысинами по бокам лба и на макушке. У многих появляется угревая сыпь, себорея, кожа становится жирной.
Пациенткам с СПКЯ свойственны депрессии, снижение либидо, раздражительность, нервозность, агрессивность, нередко – сонливость, вялость, апатия, жалобы на «туман в голове».
Консультируя на форумах, я очень часто сталкиваюсь с тем, что врачи выявляют поликистоз яичников «на глазок», не прибегая к помощи каких-либо анализов.
ВОПРОС: Я не могу забеременеть. Мне врач поставила диагноз «поликистоз яичников». Сказала, что она его «видит» на расстоянии – без всяких анализов. Но я очень сомневаюсь, что так можно поставить диагноз.Для установления диагноза СПКЯ одного лишь внешнего осмотра недостаточно. Если у вас имеются какие-либо жалобы, то необходимо пройти комплексное обследование для установления диагноза и подбора лечения.
Что покажет УЗИ?
В первую очередь необходимо проведение УЗИ. У пациенток с СПКЯ оно поможет выявить двустороннее увеличение яичников в 1,5–3 раза (более 9 см 3 в объеме) по сравнению с нормой за счет возникновения множества мелких кист (более 10), которые могут выглядеть как «жемчужное ожерелье», скопление белесых пузырьков или «косточки фрукта», расположенные под капсулой по периферии яичника.
При поликистозе утолщается капсула яичника (до 5 мм и более), которая препятствует выходу из него яйцеклетки. Утолщение хорошо различимо при УЗИ. Возможно уменьшение размера матки.
Увеличение стромы (более 25 % от объема яичника) помогает дифференцировать поликистозные яичники от нормальных или мультифолликулярных.
УЗИ является высокоинформативным методом выявления СПКЯ. Однако на основании данных одного лишь УЗИ диагноз будет установить сложно. Обследование должно быть комплексным.
При поликистозе утолщается капсула яичника (до 5 мм и более), которая препятствует выходу из него яйцеклетки. Утолщение хорошо различимо при УЗИ. Возможно уменьшение размера матки.
ВОПРОС: Скажите, пожалуйста, что это значит: кистозная трансформация левого яичника. Как это лечится? Врач ничего не назначил, сказал приходить на прием через три месяца.Иногда у здоровых женщин детородного возраста в яичниках формируется множество кист. Это состояние не является патологией, и очень важно отличать его от поликистоза. При мультифолликулярных яичниках (МФЯ) фолликулы размером 4–10 мм расположены по всему яичнику, а не только по периферии, как при СПКЯ. Строма и объем яичников при МФЯ неизменны в отличие от поликистоза, при котором яичники резко увеличены в размерах и склерозированы.
Увеличение стромы (более 25 % от объема яичника) помогает дифференцировать поликистозные яичники от нормальных или мультифолликулярных.
УЗИ является высокоинформативным методом выявления СПКЯ. Однако на основании данных одного лишь УЗИ диагноз будет установить сложно. Обследование должно быть комплексным.
Нарушения гормонального профиля
ВОПРОС: Я прохожу обследование по поводу бесплодия. По данным УЗИ, у меня выявили большие поликистозные яичники. Направили на анализы на гормоны. Скажите, пожалуйста, какие гормоны нужно сдавать и когда? Что поможет выявить это исследование?Важным этапом является изучение гормонального профиля, который проводится на 2–4-й день менструального цикла.
В крови при СПКЯ отмечается повышение ЛГ, нормальный или пониженный ФСГ, увеличение соотношения ЛГ и ФСГ (более 2,5), повышение уровня андрогенов.
Практически у всех пациенток отмечается пониженное содержание прогестерона. Верхняя граница нормы либо повышение уровня пролактина характерно для трети пациенток. Возможен дефицит эстрадиола.
Также не стоит забывать о возможном нарушении функции щитовидной железы при СПКЯ. Поэтому следует обращать внимание на концентрацию тиреотропного гормона (ТТГ) и тироксина (Т 4), которая может быть изменена.
Самым важным критерием СПКЯ является гиперандрогения – повышение количества мужских половых гормонов. Об этом я расскажу подробнее.
Повышение мужских половых гормонов
ВОПРОС: Подскажите, пожалуйста, у моей дочери стали выпадать и быстро жирнеть волосы и появились прыщи на лице. Ей 20 лет. Врач рекомендовал сдать анализы на гормоны и в случае НЕ нормы обратиться к врачу гинекологу-эндокринологу. Так как быстро попасть на прием к врачу нет возможности, не могли бы проконсультировать нас по гормональным показателям (ФГС – 6,6, ЛГ – 5,9, пролактин – 557, ТТГ – 10,300, эстрадиол – 12, тестостерон – 5, ДГЭФ – 7,820, 17-ОП прогестерон – 6,50). Я так понимаю, что у нее повышены показатели мужских гормонов? Не могли бы подсказать, чем это грозит и насколько это серьезно. И самое главное: поддается ли это лечению? Надеюсь на вашу помощь!!! С большим уважением.В данном случае действительно несколько повышен уровень мужских половых гормонов. Это может быть проявлением поликистоза яичников, характерным признаком которого являются редкие менструации, избыточная масса тела, гирсутизм. Кроме того, имеется повышенный уровень ТТГ. Это говорит о наличии проблем со щитовидной железой, часто сопутствующих поликистозу.
Однако следует помнить, что повышенный уровень мужских половых гормонов (гиперандрогения) и гирсутизм могут присутствовать не только при СПКЯ, но и при ряде других заболеваний, например при гиперплазии коры надпочечников[4].
Для того чтобы выявить источник гиперандрогении, необходимо дообследоваться, сдав анализы на:
● 17-кетостероиды (17-КС) – продукты метаболизма андрогенов (мужских половых гормонов), выводящихся с мочой;
● 17-ОП (гидроксипрогестерон) – промежуточный продукт синтеза кортизола в надпочечниках.
Если при гиперплазии коры надпочечников содержание 17-КС в суточном количестве мочи будет увеличенным, то при СПКЯ оно должно быть нормальным или слегка повышенным. В последнем случае для уточнения диагноза может потребоваться проведение функциональной пробы с дексаметазоном. При синдроме Штейна – Левенталя она не выявит значительного снижения 17-КС (менее 25 % от исходного уровня).
Для того чтобы отличить СПКЯ от патологии надпочечников, используют кортизоновую или преднизолоновую пробы. В течение 8 дней больной дают от 50 до 100 мг кортизона в сутки (или по 20 мг преднизолона в течение 5 дней). До и после пробы (блокады экскреции кортикотропина) определяют количество 17-КС.
Если корковое вещество надпочечных желез гиперплазировано, то проведение пробы уменьшает как минимум вдвое выделение 17-КС. В этом случае проба считается положительной. При СПКЯ кортизоновая проба, наоборот, не меняет экскрецию 17-КС (отрицательная).
ВОПРОС: У меня увеличен 17-ОП: в первую фазу – 8 (при норме 1) и во вторую фазу – 17 (при норме 2). Все остальные гормоны в норме. Месячные в норме. По данным УЗИ, мультифолликулярные яичники. Ничего пока не принимаю. Может ли это являться причиной бесплодия? Нужно ли мне лечиться дексаметазоном?При повышенном 17-ОП необходимо в первую очередь исключать врожденную гиперплазию коры надпочечников. Для уточнения диагноза проводят дополнительные исследования:
● генотипирование мутации гена 21-гидроксилазы (CYP21A2), позволяющее выявить дефицит этого фермента, приводящий к развитию врожденной патологии надпочечников;
● тест с синактеном; повышение уровня 17-ОП и кортизола в ходе данного теста свидетельствует о патологии коры надпочечников; при СПКЯ он отрицательный.
При выявлении у пациентки гиперплазии коры надпочечников, обусловленной дефицитом фермента 21-гидроксилаза, назначаются глюкокортикоиды (дексаметазон) с целью компенсации надпочечниковой недостаточности и подавления избыточной секреции андрогенов. Беременность у таких пациенток возможна!
Важно: дексаметазон при СПКЯ не назначают!
Определяем резерв фолликулов в яичнике
Важную роль в выявлении СПКЯ играет анализ на антимюллеров гормон (АМГ). У женщин он вырабатывается гранулёзными клетками фолликулов с самого момента рождения и до наступления менопаузы.
В норме уровень этого гормона составляет 1–2,5 нг/мл. Если АМГ ниже нормы, значит, в яичниках запас фолликулов истощен и может «нагрянуть» климакс. При поликистозе он повышен.
ВОПРОС: Какой анализ нужно сделать, чтобы проверить яичники? Мой врач твердит, что у меня может быть ранний климакс. Но в районной больнице мне сказали, что у меня не будет раннего климакса. Кому верить, не знаю. Спасибо.Особенностью АМГ является то, что он не контролируется гонадотропинами, не зависит от фазы менструального цикла, отражает лишь резерв фолликулов в яичнике.
В норме уровень этого гормона составляет 1–2,5 нг/мл. Если АМГ ниже нормы, значит, в яичниках запас фолликулов истощен и может «нагрянуть» климакс. При поликистозе он повышен.
Овуляция при поликистозе возможна?
При СПКЯ процесс первоначального роста фолликулов не нарушен. Но дальнейшее их развитие останавливается из-за повышенного уровня андрогенов. Начинается обратное развитие фолликулов (атрезия). Формируется плотная капсула, препятствующая выходу яйцеклетки из яичника.
Поэтому при измерении базальной температуры на фоне поликистоза яичников график имеет монотонный характер, нет типичной двухфазности и перепада между первой и второй фазами, характерного для овуляции.
Выход яйцеклетки из яичника также невозможно «поймать» по тестам. Тем более эта задача усложняется тем фактом, что у женщин с СПКЯ редкие менструации.
Поэтому при измерении базальной температуры на фоне поликистоза яичников график имеет монотонный характер, нет типичной двухфазности и перепада между первой и второй фазами, характерного для овуляции.
Выход яйцеклетки из яичника также невозможно «поймать» по тестам. Тем более эта задача усложняется тем фактом, что у женщин с СПКЯ редкие менструации.
ВОПРОС: У меня выявлен поликистоз яичников. Я пока не лечилась. Мне сказали, что при этом заболевании невозможно зачать ребенка. Как же я забеременела в первый раз?Крайне редко, но спонтанная овуляция все же возможна. Так что небольшой шанс на естественную беременность имеется.
Оцениваем толерантность к глюкозе
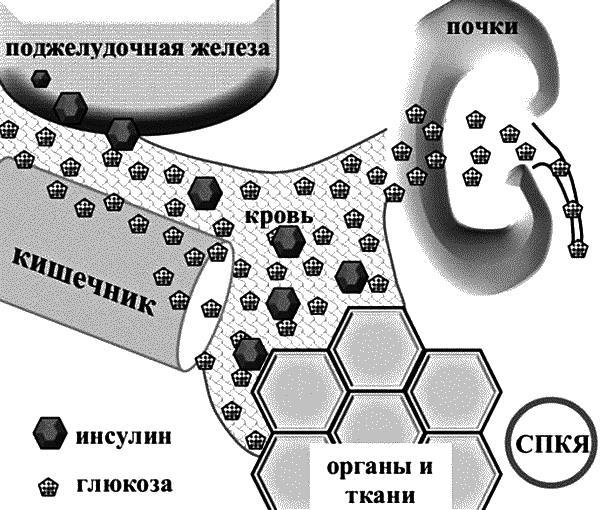
Отличительной особенностью СПКЯ является инсулинрезистентность – нарушение восприимчивости инсулина тканями (устойчивость к инсулину) аналогично тому, как это бывает при сахарном диабете II типа.
Инсулин – это гормон, образующийся в бета-клетках поджелудочной железы. Он оказывает многогранное влияние на обмен практически во всех тканях. Основное действие инсулина заключается в снижении концентрации глюкозы в крови.
Инсулин подходит к клетке, взаимодействует с ее рецепторами, как «ключ», и открывает «замок». Глюкоза поступает внутрь клетки и участвует в синтезе необходимых веществ (рис. 7, А).
 А
А
 Б
Б
Рисунок 7. Обмен глюкозы: А – норма, Б – инсулинрезистентность
Почти все ткани и органы (печень, мышцы, жировая ткань и др.) способны получать свое питание (глюкозу) только при помощи инсулина. Эти органы называются инсулинзависимыми. Другие ткани, например мозговая, не нуждаются в инсулине для переработки глюкозы и поэтому называются инсулиннезависимыми.
Клетки организма при инсулинрезистентности не способны усваивать инсулин (рис. 7, Б). Они испытывают дефицит инсулина, в то время как в крови его уровень повышается. При этом организм не может в полной мере использовать глюкозу, поступающую с пищей, ее уровень увеличивается, что неблагоприятно влияет на все органы и ткани. Все эти процессы могут привести к возникновению сахарного диабета. Избыток глюкозы частично выводится с мочой.
Поэтому пациенткам с СПКЯ необходим контроль уровня глюкозы. Для этого целесообразно сдавать анализ утром перед завтраком после предварительного голодания не менее 8 часов (рис. 8).
 А
А
 Б
Б
 В
В
Рисунок 8. Диагностические критерии сахарного диабета. Уровень глюкозы (ммоль/л): А – натощак из пальца; Б – натощак из вены; В – через 2 часа после еды
В норме через 2 часа после еды уровень глюкозы должен быть не выше 7,8 ммоль/л (рис. 8, В). Если натощак сахар крови нормальный, а через 2 часа – высокий, то устанавливается диагноз «нарушение толерантности к глюкозе».
В сомнительных случаях для уточнения диагноза проводится тест на глюкозотолерантность (ГТТ). При этом гликемия определяется до и через 2 ч. после приема 75 г глюкозы, растворенной в 300 мл воды. Результат оценивается аналогично тесту после еды (рис. 8, В). Диагноз СД должен быть подтвержден повторным обнаружением гипергликемии в другие дни.
При СПКЯ может также отмечаться изменение липидного спектра крови с преобладанием атерогенных компонентов: холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности (ЛПНП и ЛПОНП).
Инсулин – это гормон, образующийся в бета-клетках поджелудочной железы. Он оказывает многогранное влияние на обмен практически во всех тканях. Основное действие инсулина заключается в снижении концентрации глюкозы в крови.
Инсулин подходит к клетке, взаимодействует с ее рецепторами, как «ключ», и открывает «замок». Глюкоза поступает внутрь клетки и участвует в синтезе необходимых веществ (рис. 7, А).


Рисунок 7. Обмен глюкозы: А – норма, Б – инсулинрезистентность
Почти все ткани и органы (печень, мышцы, жировая ткань и др.) способны получать свое питание (глюкозу) только при помощи инсулина. Эти органы называются инсулинзависимыми. Другие ткани, например мозговая, не нуждаются в инсулине для переработки глюкозы и поэтому называются инсулиннезависимыми.
Клетки организма при инсулинрезистентности не способны усваивать инсулин (рис. 7, Б). Они испытывают дефицит инсулина, в то время как в крови его уровень повышается. При этом организм не может в полной мере использовать глюкозу, поступающую с пищей, ее уровень увеличивается, что неблагоприятно влияет на все органы и ткани. Все эти процессы могут привести к возникновению сахарного диабета. Избыток глюкозы частично выводится с мочой.
Поэтому пациенткам с СПКЯ необходим контроль уровня глюкозы. Для этого целесообразно сдавать анализ утром перед завтраком после предварительного голодания не менее 8 часов (рис. 8).



Рисунок 8. Диагностические критерии сахарного диабета. Уровень глюкозы (ммоль/л): А – натощак из пальца; Б – натощак из вены; В – через 2 часа после еды
В норме через 2 часа после еды уровень глюкозы должен быть не выше 7,8 ммоль/л (рис. 8, В). Если натощак сахар крови нормальный, а через 2 часа – высокий, то устанавливается диагноз «нарушение толерантности к глюкозе».
В сомнительных случаях для уточнения диагноза проводится тест на глюкозотолерантность (ГТТ). При этом гликемия определяется до и через 2 ч. после приема 75 г глюкозы, растворенной в 300 мл воды. Результат оценивается аналогично тесту после еды (рис. 8, В). Диагноз СД должен быть подтвержден повторным обнаружением гипергликемии в другие дни.
При СПКЯ может также отмечаться изменение липидного спектра крови с преобладанием атерогенных компонентов: холестерина, триглицеридов, липопротеидов низкой и очень низкой плотности (ЛПНП и ЛПОНП).
Современный подход в лечении
ВОПРОС: У меня поликистоз яичников. Я долго лечилась, делала операцию. И так каждый раз, чтобы родить ребенка. У меня двое детей. Сейчас хочу третьего. Неужели нельзя избавиться от этой болячки раз и навсегда? Как представлю, опять ходить по кругу!На сегодняшний день не существует метода лечения, который бы избавил от СПКЯ навсегда. Любая терапия обладает лишь временным эффектом. Спустя какое-то время симптомы возвращаются.
Тем не менее СПКЯ лечить нужно, и чем раньше это сделать, тем больше шансов на сохранение репродуктивного здоровья.
Женщинам с поликистозом и избыточным весом рекомендуется изменить образ жизни и питания. Необходимо соблюдать диету, заниматься фитнесом и спортом.
Нормализация веса и физическая активность способствуют снижению уровня андрогенов, восстановлению овуляции. При снижении веса не менее чем на 10 % менструальный цикл восстанавливается у каждой третьей пациентки.
Также необходимо медикаментозное лечение. При этом назначают лекарственные препараты, способствующие росту фолликулов и запускающие механизм овуляции.
Медикаментозное лечение бесплодия оптимально в течение 6 месяцев. Своевременно начатое лечение предупреждает возникновение гиперпластических процессов эндометрия, а также сахарного диабета и сердечно-сосудистых заболеваний.
