Страница:
Промывание желудка – обязательная часть первой медицинской помощи, оно непременно должно производиться медицинским работником (врачом, фельдшером, медсестрой), с учетом показаний и противопоказаний.
Методика промывания желудка: толстый зонд выбирается максимального диаметра для данного возраста. Глубина введения – расстояние от уха до уха + ширина ладони пациента. Больной лежит на спине с повернутой набок головой, желательно со слегка опущенным головным концом (для профилактики попадания в дыхательные пути рвотных масс, промывных вод и т.п.).
Объем вводимой жидкости – 5–10 мл/кг на одно промывание или рассчитывается с учетом возраста пациента (табл. 6).
Таблица 6
Объем вводимой жидкости при промывании желудка

Состав вводимой жидкости при промывании желудка: если токсическое вещество неизвестно, то используется теплая вода или изотонический раствор хлорида натрия; если яд известен, то можно использовать специальные растворы, инактивирующие или связывающие токсины.
После промывания желудка назначаются энтеросорбенты, слабительные средства и ставится клизма.
Энтеросорбенты – это вещества, которые поглощают в просвете кишечника излишки воды, бактерии и вирусы, токсические вещества. К энтеросорбентам относятся следующие лекарственные препараты.
1. Углеродные:
• активированные угли (карболен);
• гранулированные угли (марки СКН и др.);
• углеволокнистые (ваулен).
2. На основе ионообменных материалов (колестирамин).
3. На основе лигнина (полифепан, лигносорб).
4. На основе поливинилпирролидона (энтеродез).
5. На основе белой глины (каолин).
6. На основе диоктаэдрического смектита (смекта).
7. На основе аттапульгита (коопектат, неоинтестопан, реабан).
Наиболее известный энтеросорбент – активированный уголь. Его можно дать ребенку при отравлениях в количестве 10–20 таблеток, не боясь передозировать его, так как он не всасывается в кровь и действует только местно, в желудочно-кишечном тракте. Доза активированного угля 0,2–0,5–1 г/кг массы тела. Препарат разводят в 250 мл воды, дают после вызванной рвоты или после промывания желудка. Активированный уголь противопоказан больным с отравлением агрессивными жидкостями (кислотами, щелочами, перманганатом калия и др.).
Активированный уголь повторно в дозе 1 г/кг веса ребенка внутрь каждые 2–4 часа – хорошее средство при отравлении ядами с энтеральной циркуляцией (дигоксин, салицилаты, фенобарбитал, диазепам).
Замедление всасывания ядов из желудочно-кишечного тракта достигается также применением обволакивающих и связывающих средств: взбитый яичный белок, белковая вода 3-х яичных белков на 1 л воды; яичное молоко (4 сырых яйца, взбитых в 0,5 л молока); растительные слизи, желе. Обволакивающие средства образуют нерастворимые альбуминаты с солями тяжелых металлов. Особые случаи, когда даже этот безобидный препарат следует использовать с осторожностью, будут оговорены ниже, в соответствующих разделах, посвященных отравлению конкретными веществами.
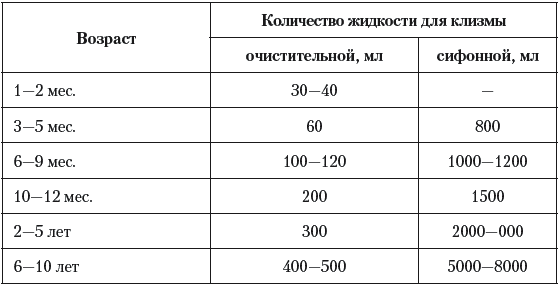
Клизмы показаны практически при всех отравлениях, так как способствуют увеличению перистальтики кишечника и ускоряют выведение яда из желудочно-кишечного тракта. Можно ставить обычную очистительную клизму, в условиях стационара – лучше сифонную. Количество жидкости, необходимое для клизмы, зависит от возраста ребенка (табл. 7).
Таблица 7
Объем жидкости для клизмы
В группу слабительных входят препараты, отличающиеся друг от друга по механизму их воздействия на двигательную функцию кишечника. При отравлениях назначают обычно солевые слабительные, способствующие притоку и удержанию воды в просвете кишечника и размягчению каловых масс, – сульфаты магния, натрия, кальция, калия и их комплексы.
Сульфат магния, сульфат натрия детям назначают из расчета 1 г на каждый год жизни ребенка, однократно, в ¼ – ½ стакана воды, запить 1–2 стаканами кипяченой воды. Эффект сказывается через 4–6 часов.
Удаление всосавшегося яда
Антидотная терапия
Симптоматическая терапия
Глава IV
Как отличить бессознательное состояние от клинической смерти
Искусственное дыхание
Массаж сердца
Методика промывания желудка: толстый зонд выбирается максимального диаметра для данного возраста. Глубина введения – расстояние от уха до уха + ширина ладони пациента. Больной лежит на спине с повернутой набок головой, желательно со слегка опущенным головным концом (для профилактики попадания в дыхательные пути рвотных масс, промывных вод и т.п.).
Объем вводимой жидкости – 5–10 мл/кг на одно промывание или рассчитывается с учетом возраста пациента (табл. 6).
Таблица 6
Объем вводимой жидкости при промывании желудка

Состав вводимой жидкости при промывании желудка: если токсическое вещество неизвестно, то используется теплая вода или изотонический раствор хлорида натрия; если яд известен, то можно использовать специальные растворы, инактивирующие или связывающие токсины.
После промывания желудка назначаются энтеросорбенты, слабительные средства и ставится клизма.
Энтеросорбенты – это вещества, которые поглощают в просвете кишечника излишки воды, бактерии и вирусы, токсические вещества. К энтеросорбентам относятся следующие лекарственные препараты.
1. Углеродные:
• активированные угли (карболен);
• гранулированные угли (марки СКН и др.);
• углеволокнистые (ваулен).
2. На основе ионообменных материалов (колестирамин).
3. На основе лигнина (полифепан, лигносорб).
4. На основе поливинилпирролидона (энтеродез).
5. На основе белой глины (каолин).
6. На основе диоктаэдрического смектита (смекта).
7. На основе аттапульгита (коопектат, неоинтестопан, реабан).
Наиболее известный энтеросорбент – активированный уголь. Его можно дать ребенку при отравлениях в количестве 10–20 таблеток, не боясь передозировать его, так как он не всасывается в кровь и действует только местно, в желудочно-кишечном тракте. Доза активированного угля 0,2–0,5–1 г/кг массы тела. Препарат разводят в 250 мл воды, дают после вызванной рвоты или после промывания желудка. Активированный уголь противопоказан больным с отравлением агрессивными жидкостями (кислотами, щелочами, перманганатом калия и др.).
Активированный уголь повторно в дозе 1 г/кг веса ребенка внутрь каждые 2–4 часа – хорошее средство при отравлении ядами с энтеральной циркуляцией (дигоксин, салицилаты, фенобарбитал, диазепам).
Замедление всасывания ядов из желудочно-кишечного тракта достигается также применением обволакивающих и связывающих средств: взбитый яичный белок, белковая вода 3-х яичных белков на 1 л воды; яичное молоко (4 сырых яйца, взбитых в 0,5 л молока); растительные слизи, желе. Обволакивающие средства образуют нерастворимые альбуминаты с солями тяжелых металлов. Особые случаи, когда даже этот безобидный препарат следует использовать с осторожностью, будут оговорены ниже, в соответствующих разделах, посвященных отравлению конкретными веществами.
Клизмы показаны практически при всех отравлениях, так как способствуют увеличению перистальтики кишечника и ускоряют выведение яда из желудочно-кишечного тракта. Можно ставить обычную очистительную клизму, в условиях стационара – лучше сифонную. Количество жидкости, необходимое для клизмы, зависит от возраста ребенка (табл. 7).
Таблица 7
Объем жидкости для клизмы

В группу слабительных входят препараты, отличающиеся друг от друга по механизму их воздействия на двигательную функцию кишечника. При отравлениях назначают обычно солевые слабительные, способствующие притоку и удержанию воды в просвете кишечника и размягчению каловых масс, – сульфаты магния, натрия, кальция, калия и их комплексы.
Сульфат магния, сульфат натрия детям назначают из расчета 1 г на каждый год жизни ребенка, однократно, в ¼ – ½ стакана воды, запить 1–2 стаканами кипяченой воды. Эффект сказывается через 4–6 часов.
При возникновении спонтанной рвоты у пострадавшего, особенно если он находится без сознания, необходимо очистить полость рта от рвотных масс. Для этого нужно пальцем, обвернутым влажной салфеткой, удалить рвотные массы из ротовой полости.Нельзя назначать в качестве слабительного касторовое масло!
Удаление всосавшегося яда
Все лечебные мероприятия по удалению всосавшегося яда из организма может проводить только врач в условиях стационара. Для удаления всосавшегося яда применяются:
1. Стимуляция естественных путей выведения токсинов из организма – используется форсированный диурез и применяются препараты, ускоряющие биотрансформацию (превращение, «обезвреживание») токсинов в печени в неактивные продукты их распада (метаболиты).
2. Экстракорпоральные методы удаления токсинов – гемодиализ, гемосорбция, плазмаферез, гемофильтрация.
1. Стимуляция естественных путей выведения токсинов из организма – используется форсированный диурез и применяются препараты, ускоряющие биотрансформацию (превращение, «обезвреживание») токсинов в печени в неактивные продукты их распада (метаболиты).
2. Экстракорпоральные методы удаления токсинов – гемодиализ, гемосорбция, плазмаферез, гемофильтрация.
Антидотная терапия
Антидоты (от греч. anti — против, dotos – данный) – противоядия – вещества, способствующие обезвреживанию яда и удалению его из организма, ускоряющие превращение яда в нетоксические вещества. Применение антидотов целесообразно, только если токсический агент, вызвавший отравление, известен (например: назначение натрия тиосульфата при отравлении цианидами; церукала при отравлении клофелином; рибоксина при отравлении эуфиллином; налоксона при отравлении опиатами и т.д.). Кроме того, антидотная терапия может быть полезной только в том случае, если яд еще не выведен из организма, – а это может определить только врач!
Симптоматическая терапия
Применение симптоматической терапии определяется наличием тех или иных нарушений функций органов и тканей, возникших под действием токсических веществ, не имеет никакой специфичности, и ее объем зависит только от тяжести состояния больного. Симптоматическая терапия – это, например, снятие боли, спазма, лечение ожога и т.п. Необходимые процедуры и лекарства для уменьшения симптомов при отравлениях может назначать только врач!
Глава IV
Приемы реанимации
Чем бы ни отравился ребенок, необходимо вызвать «Скорую помощь». Но может случиться так, что еще до приезда «Скорой» придется самостоятельно начать peaнимационные мероприятия – если пострадавший не дышит, если произошла остановка сердца. Реанимация означает «возвращение к жизни», от латинских слов re – вновь и anima – душа. Истинная смерть и необратимые изменения в мозге наступают через 3–7 минут после прекращения поступления кислорода в мозг, поэтому выжидать больше этого времени опасно.
Как отличить бессознательное состояние от клинической смерти
1. Попробуйте прощупать пульс – на сонной артерии (на боковой поверхности шеи), на запястье, в паховой складке.
2. Приложив ухо или руку к груди пострадавшего (ниже левого соска), определите, есть ли сердцебиение.
3. Положите руки на грудь и живот пострадавшего, приложите ухо к губам, прислушайтесь к дыханию.
Если пульс не прощупывается (или резко замедлен), если дыхания нет (или оно очень редкое), если отсутствует сердцебиение, начинайте спасение немедленно и не прекращайте реанимацию до устойчивого восстановления частоты пульса и дыхания, или до прибытия врачей, или до появления несомненных признаков истинной смерти.
В процессе реанимации можно проверить наличие глазных рефлексов.
Мигательный рефлекс: осторожно потрогайте пальцем роговицу глаза. Если пострадавший жив, то он моргнет глазом.
Реакция зрачка на свет: в темноте или в сумерках посветите в глаз фонариком или зажигалкой, на свету на 5 секунд прикройте глаз рукой и быстро уберите ее. Если человек жив, зрачок от света сузится.
Отсутствие сердцебиения, дыхания, глазных рефлексов еще не свидетельствует о том, что пострадавший мертв. Главное – обеспечить снабжение мозга кислородом. В этом случае клиническая смерть еще обратима. Даже если признаки жизни (глазные рефлексы, самостоятельное дыхание и сердцебиение) появятся через час работы спасателей и врачей, у пострадавшего есть 50% вероятности остаться в живых.
Если реанимацию начать через 2 минуты после наступления клинической смерти, оживить удается 90% пострадавших. Через 20 минут оживление практически исключено (кроме случаев, когда у пострадавшего значительно понижена температура тела – например, вследствие долгого пребывания в очень холодной воде).
2. Приложив ухо или руку к груди пострадавшего (ниже левого соска), определите, есть ли сердцебиение.
3. Положите руки на грудь и живот пострадавшего, приложите ухо к губам, прислушайтесь к дыханию.
Если пульс не прощупывается (или резко замедлен), если дыхания нет (или оно очень редкое), если отсутствует сердцебиение, начинайте спасение немедленно и не прекращайте реанимацию до устойчивого восстановления частоты пульса и дыхания, или до прибытия врачей, или до появления несомненных признаков истинной смерти.
В процессе реанимации можно проверить наличие глазных рефлексов.
Мигательный рефлекс: осторожно потрогайте пальцем роговицу глаза. Если пострадавший жив, то он моргнет глазом.
Реакция зрачка на свет: в темноте или в сумерках посветите в глаз фонариком или зажигалкой, на свету на 5 секунд прикройте глаз рукой и быстро уберите ее. Если человек жив, зрачок от света сузится.
Отсутствие сердцебиения, дыхания, глазных рефлексов еще не свидетельствует о том, что пострадавший мертв. Главное – обеспечить снабжение мозга кислородом. В этом случае клиническая смерть еще обратима. Даже если признаки жизни (глазные рефлексы, самостоятельное дыхание и сердцебиение) появятся через час работы спасателей и врачей, у пострадавшего есть 50% вероятности остаться в живых.
Если реанимацию начать через 2 минуты после наступления клинической смерти, оживить удается 90% пострадавших. Через 20 минут оживление практически исключено (кроме случаев, когда у пострадавшего значительно понижена температура тела – например, вследствие долгого пребывания в очень холодной воде).
Реанимация – и искусственное дыхание, и закрытый массаж сердца – это тяжелый физический труд, который для одного человека может оказаться непосильным. Поэтому, если возникла необходимость в реанимационных мероприятиях, зовите на помощь любого, кто окажется рядом!
Искусственное дыхание
1. Уложите больного на спину на ровную жесткую поверхность (на землю, на пол). Встаньте на колени сбоку от его головы.
2. Откройте рот пострадавшего, проверьте, свободны ли его дыхательные пути. При необходимости поверните его голову набок, удалите пальцем, обмотанным тканью, рвотные массы.
4. Освободите шею и грудную клетку пострадавшего от стягивающей одежды (расстегните ворот и т.п.).
5. Возьмите пострадавшего за нижнюю челюсть, откройте его рот, сместите челюсть вперед и вниз.
6. Одной рукой зажмите ноздри пострадавшего и придержите его лоб, другой удерживайте подбородок или шею.
7. Приложите губы ко рту пострадавшего (если под рукой есть чистый носовой платок – то через него, если нет – воспользуйтесь любой тряпкой, например полой одежды и пр.).
8. Теперь – самый важный момент. Классическое описание самого приема искусственного дыхания, когда речь идет о взрослых, выглядит так.
Глубоко вдохните. Очень плотно прижмите губы ко рту пострадавшего, быстро и резко вдуйте воздух в его легкие. Скосив глаза, смотрите, поднимается ли при этом его грудная клетка.
Во многих пособиях рекомендуется следующим образом научиться делать искусственное дыхание ВЗРОСЛОМУ: поместить надувной шарик в двухлитровую банку и резко, за секунду, надуть его, затем сделать трехсекундную паузу (на массаж сердца, который должен проводить второй спасатель) и снова надуть – и так 15–20 раз в минуту. Однако, делая искусственное дыхание ребенку, необходимо учитывать, что объем легких у него очень небольшой. Чтобы представить, как делают искусственное дыхание ребенку, повторите опыт с воздушным шариком, засунутым в пол-литровую банку или баночку из-под майонеза. У новорожденного объем легких еще меньше – 30–40 мл, с небольшую рюмку.
9. Дайте воздуху выйти из легких пострадавшего. Время вдувания воздуха должно быть раза в два короче пассивного выдоха.
Искусственное дыхание обязательно следует сочетать с одновременным закрытым массажем сердца.
2. Откройте рот пострадавшего, проверьте, свободны ли его дыхательные пути. При необходимости поверните его голову набок, удалите пальцем, обмотанным тканью, рвотные массы.
3. Подложите под шею пострадавшего валик, свернутый из одежды, чтобы голова максимально запрокинулась назад. Если подложить нечего, обязательно поддерживайте шею рукой. При запрокинутой назад голове воздух проходит через гортань без сопротивления; при прижатом к груди подбородке дыхательные пути перекрываются.Нельзя начинать искусственное дыхание, не освободив дыхательные пути! (Иногда бывает достаточно освободить дыхательные пути от запавшего языка, чтобы дыхание восстановилось.)
4. Освободите шею и грудную клетку пострадавшего от стягивающей одежды (расстегните ворот и т.п.).
5. Возьмите пострадавшего за нижнюю челюсть, откройте его рот, сместите челюсть вперед и вниз.
6. Одной рукой зажмите ноздри пострадавшего и придержите его лоб, другой удерживайте подбородок или шею.
7. Приложите губы ко рту пострадавшего (если под рукой есть чистый носовой платок – то через него, если нет – воспользуйтесь любой тряпкой, например полой одежды и пр.).
8. Теперь – самый важный момент. Классическое описание самого приема искусственного дыхания, когда речь идет о взрослых, выглядит так.
Глубоко вдохните. Очень плотно прижмите губы ко рту пострадавшего, быстро и резко вдуйте воздух в его легкие. Скосив глаза, смотрите, поднимается ли при этом его грудная клетка.
Во многих пособиях рекомендуется следующим образом научиться делать искусственное дыхание ВЗРОСЛОМУ: поместить надувной шарик в двухлитровую банку и резко, за секунду, надуть его, затем сделать трехсекундную паузу (на массаж сердца, который должен проводить второй спасатель) и снова надуть – и так 15–20 раз в минуту. Однако, делая искусственное дыхание ребенку, необходимо учитывать, что объем легких у него очень небольшой. Чтобы представить, как делают искусственное дыхание ребенку, повторите опыт с воздушным шариком, засунутым в пол-литровую банку или баночку из-под майонеза. У новорожденного объем легких еще меньше – 30–40 мл, с небольшую рюмку.
Вдувать воздух ребенку надо 16–20 раз в минуту, накрыв своим ртом его нос и рот.Если ребенку вдувать слишком большой объем воздуха, то это может привести к разрыву легких!
9. Дайте воздуху выйти из легких пострадавшего. Время вдувания воздуха должно быть раза в два короче пассивного выдоха.
Искусственное дыхание обязательно следует сочетать с одновременным закрытым массажем сердца.
Массаж сердца
1. Встаньте на колени сбоку от пострадавшего, на уровне его груди.
2. Обязательно расстегните на пострадавшем пояс, иначе повышенное давление в момент надавливания на грудную клетку может порвать внутренние органы.
3. Зона приложения силы рук реаниматолога располагается на нижней трети грудины, строго по средней линии. Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 5–7 – 10 см выше места прикрепления к грудине мечевидного отростка (его легко прощупать у себя – это часть грудины, выступающая вниз между ребрами). Руки массирующего должны быть выпрямлены в локтевых суставах, давление производят только запястья. Компрессия (сжатие) грудной клетки производится за счет тяжести тела проводящего массаж. Глубина прогиба грудной клетки должна составлять 4–6 см.
4. Если пострадавший старше 10–12 лет – расположите основание второй ладони сверху, пальцы направлены вдоль грудины, к голове пострадавшего. Опираясь на грудь пострадавшего прямыми руками, 70–80 раз в минуту с усилием надавливайте на грудь пострадавшего (на грудину, а не на ребра!). Руки держите вертикально, чтобы давить вниз, а не наискось.
Детям до 10–12 лет можно давить на грудину одной рукой, 70–80 раз в минуту, на глубину около 3 см.
Детям до 1 года давят на грудину указательным и средним пальцами одной руки или большими пальцами обеих рук, 90–100 раз в минуту. Грудная клетка должна прогибаться на 1,5–2 см.
Если реанимацию осуществляют двое спасателей – тот, кто делает искусственное дыхание, после каждых 3–5 вдохов проверяет пульс на сонной артерии. Если сердце забилось, искусственное дыхание продолжают до улучшения состояния больного: пульс должен стать постоянным, зрачки – сузиться, кожа и губы – порозоветь.
Если реанимацию вы проводите в одиночку, делайте 2 искусственных вдоха, потом 15 надавливаний на грудину, еще 2 вдоха, еще 15 надавливаний, и так до тех пор, пока пострадавший не начнет дышать сам или пока не подоспеет помощь.
2. Обязательно расстегните на пострадавшем пояс, иначе повышенное давление в момент надавливания на грудную клетку может порвать внутренние органы.
3. Зона приложения силы рук реаниматолога располагается на нижней трети грудины, строго по средней линии. Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 5–7 – 10 см выше места прикрепления к грудине мечевидного отростка (его легко прощупать у себя – это часть грудины, выступающая вниз между ребрами). Руки массирующего должны быть выпрямлены в локтевых суставах, давление производят только запястья. Компрессия (сжатие) грудной клетки производится за счет тяжести тела проводящего массаж. Глубина прогиба грудной клетки должна составлять 4–6 см.
4. Если пострадавший старше 10–12 лет – расположите основание второй ладони сверху, пальцы направлены вдоль грудины, к голове пострадавшего. Опираясь на грудь пострадавшего прямыми руками, 70–80 раз в минуту с усилием надавливайте на грудь пострадавшего (на грудину, а не на ребра!). Руки держите вертикально, чтобы давить вниз, а не наискось.
Детям до 10–12 лет можно давить на грудину одной рукой, 70–80 раз в минуту, на глубину около 3 см.
Детям до 1 года давят на грудину указательным и средним пальцами одной руки или большими пальцами обеих рук, 90–100 раз в минуту. Грудная клетка должна прогибаться на 1,5–2 см.
Если реанимацию осуществляют двое спасателей – тот, кто делает искусственное дыхание, после каждых 3–5 вдохов проверяет пульс на сонной артерии. Если сердце забилось, искусственное дыхание продолжают до улучшения состояния больного: пульс должен стать постоянным, зрачки – сузиться, кожа и губы – порозоветь.
Если реанимацию вы проводите в одиночку, делайте 2 искусственных вдоха, потом 15 надавливаний на грудину, еще 2 вдоха, еще 15 надавливаний, и так до тех пор, пока пострадавший не начнет дышать сам или пока не подоспеет помощь.
Конец бесплатного ознакомительного фрагмента
