Страница:
На основе сведений об уровне заболеваемости, травматизма и инвалидности, в соответствии с классификацией Минздрава РФ [168], выделяются следующие группы здоровья.
Первая группа – Д-I (здоровые) – лица, которые не предъявляют никаких жалоб и у которых в анамнезе и во время осмотра не выявлены хронические заболевания или нарушения функций отдельных органов и систем; среди них лица с так называемыми «пограничными состояниями», нуждающиеся в наблюдении (т. е. лица, у которых выявлены незначительные отклонения от установленных границ нормы в величинах АД и от прочих физиологических характеристик, не влияющие на функциональную деятельность организма).
Вторая группа – Д-II (практически здоровые) – лица, в анамнезе которых наличествует острое или хроническое заболевание, но которые не имеют обострений в течение нескольких лет и болеют острыми простудными заболеваниями не чаще четырех раз в году.
Третья группа – Д-III (больные, нуждающиеся в лечении) – лица с компенсированным течением заболевания, редкими обострениями, непродолжительными потерями трудоспособности; лица с субкомпенсированным течением заболевания, частыми и продолжительными потерями трудоспособности; лица с декомпенсированным течением заболевания, устойчивыми патологическими изменениями, ведущими к стойкой утрате трудоспособности.
В каждой из вышеуказанных групп следует учитывать лиц с факторами риска (производственного, бытового, генетического характера) возникновения определенных заболеваний.
Подобная же классификация, предложенная Институтом гигиены детей и подростков МЗ СССР в 1965 г. [84], используется и для комплексной оценки здоровья детей на основе данных медицинского наблюдения. В соответствии с ней дети распределяются по пяти группам: 1 – здоровые; 2 – здоровые с некоторыми функциональными отклонениями; 3 – больные хроническими заболеваниями в компенсированном состоянии; 4 – больные хроническими заболеваниями в состоянии субкомпенсации; 5 – больные хроническими заболеваниями в состоянии декомпенсации.
В период раннего детства (от момента рождения до 3 лет) для более точной дифференциации в определении уровней состояния здоровья детей используется дифференциация второй группы здоровья.
В ней выделяют подгруппы 2А и 2Б. Группа 2А – здоровые дети с минимальной степенью риска формирования хронических заболеваний, они ближе по уровню состояния здоровья к детям первой группы. К группе 2Б относят здоровых детей, но имеющих функциональные и некоторые морфологические отклонения, а также сниженную сопротивляемость острым и хроническим заболеваниям. Распределение детей по указанным группам в некоторой степени условно, однако достаточно информативно и целесообразно при однократном и длительном наблюдении.
На наш взгляд, вышеперечисленные классификации отражают не столько состояние здоровья индивида или группы людей, сколько их адаптивные возможности и особенности в зависимости от перенесенного заболевания. Эти классификации носят медицинский характер и в социально-экономической оценке здоровья могут быть использованы в сочетании с результатами социологических опросов, дающих субъективную оценку состояния индивида, самооценку здоровья, характеристику социальных и экономических факторов жизни.
Социологические показатели здоровья (3 группа методов) стали разрабатываться, когда в теории большее внимание стало уделяться продолжительности здоровой жизни. Оценка здоровья проводится посредством соотнесения негативных и позитивных показателей. К негативным относятся частота и распространенность заболеваний и смертей, а к позитивным – доля в популяции физически и психически здоровых, а также социально благополучных лиц, при ведущей роли самооценки.
К данной группе относится, например, методика А.Е. Ивановой [121], в которой основными показателями здоровья являются функциональные способности людей решать жизненные проблемы (комплексы проблем). Предлагается общая модель оценки здоровья, состоящая из четырех этапов. Первый – это определение классификации функционального статуса через три основных аспекта ежедневных функций (подвижность – 3 уровня, физическая активность – 3 уровня, социальная активность – 5 уровней). Второй этап – это классификация симптомов и проблем (субъективное здоровье). Третий этап – назначение весов предпочтений для создания шкалы качества благополучия. На четвертом этапе оценивается ожидаемая продолжительность благополучной жизни (жизни в отсутствие помех, связанных с нарушением здоровья, без нарушения здоровья). Данная характеристика позволяет дать оценку здоровья, функционирования человека в течение жизни, во времени.
В 90-х гг. прошлого века с формированием понятия «качество здоровья» был разработан ряд методик по его оценке. Одна из первых методик принадлежит английскому социологу A. Williams [356; 374]. Индикаторами качества здоровья в ней выступают мобильность, самообслуживание, повседневная деятельность, боль/дискомфорт, беспокойство/депрессия, составляющие 5 разделов, которые позволяют описать проблемы, связанные с выбранными индикаторами. На основании этих индикаторов A. Williams [394, с. 199–208] составил шкалу по измерению качества здоровья – индивидуальный термометр здоровья.
На наш взгляд, измерение качества здоровья и качества жизни очень продуктивно для дальнейших исследований, т. к. помогает оценить собственно здоровье, а не болезнь. Вместе с тем в представленных методиках сделан излишне большой акцент на физиологических параметрах, недооценена роль субъективного восприятия. Исследования качества жизни и качества здоровья должны быть продолжены в направлении изучения качества социального, психического и репродуктивного здоровья.
Субъективные характеристики здоровья населения, полученные в ходе социологических обследований, все чаще применяются отечественными и зарубежными учеными. Несмотря на некоторые ограничения метода самооценок, он признан достаточно надежным и рекомендован Всемирной организацией здравоохранения для мониторинга здоровья и внутри отдельных стран, и для межстрановых сравнений. Поэтому использование социологической информации о состоянии здоровья населения вполне оправданно и полезно в качестве дополнительного инструмента оценки общественного здоровья и результативности политики здравоохранения.
Интеграция субъективных представлений о здоровье с объективными показателями (4 группа методов) успешно осуществляется учеными Института социально-экономических проблем народонаселения РАН. Комплексная оценка была предпринята в многоэтапном проекте «Таганрог», осуществленном под руководством Н.М. Римашевской. В серии обследований в г. Таганроге индекс здоровья строился на микроуровне, что позволило сделать выводы о состоянии и динамике здоровья на основании оценки состояния отдельных индивидуумов, то есть переходя от частного к общему [102, с. 225]. Одним из основных достоинств данной методики является попытка объединения субъективных и объективных оценок.
В качестве главного измерителя уровня здоровья была использована его самооценка респондентами по пятибалльной шкале – от 5 баллов (отличное) до 1 балла (очень плохое). В обследовании 1981 г. была проведена работа по выведению интегральной оценки здоровья путем комбинирования оценок субъективных (самооценки здоровья респондентами) и объективных (оценки здоровья этих же респондентов медицинскими работниками на основе осмотров и медицинской документации). В итоге обработки экспертами всего объема информации выставлялись интегральные оценки здоровья [102, с. 225].
Методом, интегрировавшим субъективные показатели здоровья и параметры, носящие медико-социальный характер, стала система ЭДИФАР (экспертный диалог, исследование факторов риска). Мониторинг-система ЭДИФАР предназначена для сбора и обработки информации от взрослого населения, касающейся образа жизни, жалоб на здоровье и социальное неблагополучие, а также для учета потребностей, оценок и мнений людей относительно действий властей в сфере здравоохранения и социальной защиты на местах. Вопросники в ней были составлены с учетом предложений Европейского регионального бюро ВОЗ [76; 218].
В конце 1990-х гг. в некоторых поликлинических учреждениях Санкт-Петербурга была внедрена автоматизированная система профилактических осмотров детского населения – АСПОНД. Эта система предназначена для профилактических осмотров детей от 3 до 17 лет и количественной оценки их состояния по 24 профилям патологии, с направлением по показаниям к врачам-специалистам [54].
Автоматизированные системы позволяют во многом сократить объем работы, особенно ручной, на стадиях сбора и обработки информации. Однако низкая обеспеченность медицинских учреждений компьютерами, отсутствие обученных специалистов для проведения консультаций пациентов в период работы с диалоговой системой, а также нищета бюджетов затрудняют широкое распространение, а значит, и жизнеспособность данной системы в медицинских учреждениях.
В то же время ее существенным недостатком является привлечение к обследованию лишь той части населения, которая нуждается в медицинской помощи, т. е. больных людей. Те же группы населения, которые не обращаются за помощью врачей, остаются за рамками обследования. Не включены в обследование и дети младшего возраста – от рождения до 3 лет.
Таким образом, учитывая сложность и многогранность здоровья, подчеркнем, что более глубокое его изучение достигается при комплексном использовании источников информации и статистических данных, позволяющих проводить сравнения, характеризовать здоровье на макроуровне (мир, страна, регион), и социологических данных, дающих возможность изучить «здоровье здоровых», понять закономерности формирования здоровья на микроуровне (рис. 1.1).
 Рис. 1.1. Показатели, характеризующие общественное здоровье
Рис. 1.1. Показатели, характеризующие общественное здоровье
Несмотря на обширность государственной статистики и многочисленных социально-гигиенических и социологических исследований, требуется много дополнительных источников, так как нужны более дифференцированные причинно-следственные характеристики, глубокое отражение связей между условиями жизни и здоровьем населения в количественном выражении.
Пятая группа объединяет методики, позволяющие установить количественные закономерности и взаимосвязи между здоровьем и социально-экономическим развитием.
В монографии ВОЗ «Инвестиции в здоровье: ключевое условие успешного экономического развития стран Восточной Европы и Центральной Азии» [382, с. 138] представляется ряд исследований, проведенных экспертами ВОЗ в различных странах мира и показывающих неоспоримое влияние качества здоровья на поступательное экономическое развитие государства, рост ВВП и т. д. Состояние здоровья влияет на сбережения [347, с. 319–338], вложения в человеческий капитал [368, с. 1–23], прямые иностранные инвестиции [338, с. 25] и производительность труда [346].
К этой же группе методов относятся и расчеты экономического ущерба, наносимые утратой здоровья. Проведенные Ю.П. Лисицыным [161, с. 5–9] исследования показывают весьма значительные масштабы экономического урона, наносимого заболеваемостью, инвалидностью и смертностью.
Одно из наиболее полных исследований по определению экономических потерь, наносимых экономике вследствие утраты здоровья, проведено в Институте прогнозирования народонаселения Б.Б. Прохоровым и Д.И. Шмаковым и др. В ряде работ авторы представляют расчеты экономического ущерба как на текущий год, так и с учетом потерянных лет предстоящей жизни [324, с. 527–539].
Не менее важными среди применяемых представляются методы оценки эффективности средств, затраченных на лечение различных недугов. Например, анализ «затраты – эффективность» используется в тех случаях, когда для измерения эффекта применяется только один количественный показатель (например, число сохраненных человеко-лет жизни) [96, с. 31–36].
Анализ «затраты – эффективность» – весьма действенный метод экономической оценки использования лекарственных средств и лечения в целом. Но при этом он имеет два основных недостатка, ограничивающих его применение в определенных условиях: 1) из-за своей одномерности он не может быть использован для сравнения различных видов врачебного вмешательства, которые оказали разное воздействие на состояние здоровья; 2) метод не позволяет определить его общественную полезность, хотя он указывает наиболее эффективный путь действия [172].
Анализ «затраты – выгода» используется в тех случаях, когда последствия применения лекарственного препарата измеряются с помощью более чем одного показателя либо когда последствия реализации различных программ сопоставляются по разным критериям. В основе метода лежит приведение всех последствий к единому денежному эквиваленту с последующим сопоставлением вариантов по критерию наибольшего денежного эффекта на единицу затрат [99, с. 14]. Такой способ представляется логичным, однако существуют трудности в оценке подобных результатов: например, сложно представить сохраненную жизнь или дополнительные годы жизни в денежном выражении. В силу этих и многих других трудностей анализ «затраты – выгода» используют редко.
Анализ полной экономической оценки «затраты – полезность» используется в тех случаях, когда все последствия альтернативных программ измеряются посредством корректировки с учетом специального свойства этих программ для потребителей – полезности, в качестве которой могут выступать такие величины, как годы жизни, скорректированные по качеству (QALY – quality-adjusted life years), либо эквивалент лет здоровья (HYE – healthy-years-equivalent) [99, с. 14]. Анализ «затраты – полезность» позволяет провести всеобъемлющую оценку результатов лечения с позиций пациента и его ближайшего окружения, включая их предпочтения, показатели восстановления (улучшения) социального функционирования и качества жизни как общего итога и «сверхзадачу» медицинских мероприятий [74].
Влияние лечения на физическое, психологическое, когнитивное и социальное функционирование пациента, его благополучие измеряются в неспецифических единицах (количество продленных лет жизни с поправкой на качество жизни пациента – QALY). Для расчета показателя QALY (связанные с качеством жизни годы) каждый год предстоящей жизни умножается на ожидаемое качество жизни, представленное в виде баллов от 0 до 1, где 0 – это смерть, а 1 – это состояние полного физического и психического здоровья. Существуют попытки стандартизировать подходы к оценке QALY, поскольку оценка качества жизни – параметр субъективный и разные пациенты по-разному оценивают качество своей жизни. Некоторые авторы рекомендуют использовать таблицу коэффициентов Роснера и Ватса (Матрица Роснера и Ватса) [331].
Концепция DALY является другой стандартизированной формой QALY. Она была разработана К. Мюрреем и А.Д. Лопесом в 1993–1994 гг. для количественного определения потерь вследствие болезни в исследовании, проведенном Всемирным Банком совместно с ВОЗ [331]. Метод расчета DALY отражает популяционные эффекты как от применения медицинских технологий, так и от результатов воздействия на население экономических, социальных, экологических, урбанистических и других неблагоприятных факторов.
К преимуществам данной методики можно отнести возможность проведения непосредственного сопоставления социального бремени болезней; наличие объективного доказательства выбора финансовых приоритетов в здравоохранении; возможность непосредственного сопоставления терапевтических результатов в различных странах (регионах). Причем не промежуточных показателей эффективности лечения (определяемых объемом прямых затрат, длительностью госпитализации и др.), а конечных результатов, выражающихся в улучшении социального функционирования больных; количественной оценки качества; возможности сравнения ресоциализирующего вклада различных терапевтических (медикаментозных) программ в снижение бремени болезни.
Однако существенным недостатком метода является то, что если количество единиц DALY, приобретенных вследствие лечения, одинаково, то для пациента равно предпочтительны длительная жизнь низкого качества или короткая продуктивная, что ставит под сомнение затратно-эффективное доминирование программы с большим количеством DALY.
Таким образом, исследователями используются разнообразные методы экономического анализа для установления взаимосвязи здоровья и социально-экономического развития, полезности и эффективности медицинского вмешательства. Приоритет использования каждого из них определяется поставленными целями и задачами. Конечной целью, как правило, является снижение социально-экономического бремени болезни и улучшение качества жизни населения.
Для всестороннего изучения роли социально-экономических факторов в формировании здоровья населения необходимо комплексное исследование проблемы на разных уровнях. Такой подход позволяет перейти от изучения здоровья населения на макроуровне (страна, экономический район, регион) к конкретному исследованию человека, изучению его отношения к собственному здоровью на микроуровне (отдельные домохозяйства, конкретные люди). Взгляд на проблему на каждом уровне детализации дает возможность выявить закономерности и особенности, «невидимые» на других уровнях:
1. Для отражения состояния здоровья на разных уровнях обобщения используются различные показатели: так, например, для больших групп населения одним из важнейших показателей является ожидаемая продолжительность жизни, уровни заболеваемости, инвалидизации, младенческой и детской смертности, общей смертности. Данные показатели позволяют, прежде всего, выявить динамику здоровья. При исследовании на микроуровне большую роль играют самооценки здоровья.
2. Некоторые факторы воздействия могут быть изучены только на определенном уровне обобщения: например, дифференциацию доходов населения (индекс Джинни, коэффициент фондов, индекс Кейтца), экологическое состояние среды целесообразно изучать на страновом и региональном уровнях. Выявить и ранжировать факторы, воздействующие на здоровье индивида или семьи (изменение доходов в связи с рождением ребенка, медицинская активность), возможно отследить только на микроуровне [186, с. 117–123].
В монографии использовалось сочетание выделенных подходов. Последовательность и комплексность исследования общественного и индивидуального здоровья обеспечивалась этапами, соответствующими поставленным задачам (рис. 1.2).
 Рис. 1.2. Этапы исследования
Рис. 1.2. Этапы исследования
Общественное здоровье на макроуровне оценивалось на основе данных Федеральной службы государственной статистики РФ, Территориального органа государственной статистики по Вологодской области, данных Департамента здравоохранения Вологодской области и ведомственной статистики. В анализе использовалась информация по следующим направлениям: демографическое развитие, характеристика клинико-эпидемиологической ситуации, характеристика социальных аномалий (рис. 1.3).
Анализ исследования общественного здоровья на микроуровне опирался на данные социологических и медико-социологических исследований взаимосвязанных компонентов здоровья: физического здоровья, психического здоровья и социального самочувствия взрослого населения, репродуктивного здоровья и репродуктивного поведения, здоровья детского населения. Исследования проводились на территории Вологодской области, как одного из типичных регионов Российской Федерации, для которого характерны все тенденции в изменении здоровья и демографического развития, присущие стране в целом.
 Рис. 1.3. Система анализа общественного здоровья на макроуровне
Рис. 1.3. Система анализа общественного здоровья на макроуровне
Эмпирическая часть настоящей работы опирается на следующие исследования, проведенные нами:
1. Мониторинг здоровья населения Вологодской области и условий его охраны и укрепления. Обследование проходило ежегодно в период с 1999 по 2008 г. на базе Института социально-экономического развития территорий РАН (ИСЭРТ РАН) в форме стандартизованного интервью в городах Вологде и Череповце, а также в восьми районах Вологодской области (Бабаевский, Великоустюгский, Вожегодский, Грязовецкий, Кирилловский, Никольский, Тарногский, Шекснинский). Объем ежегодной выборки – 1500 респондентов. Тип выборки: районирование с пропорциональным размещением единиц наблюдения, квотная по полу и возрасту в соответствии с генеральной совокупностью. Репрезентативность выборки обеспечивалась соблюдением следующих условий: пропорций между городским и сельским населением; пропорций между жителями населенных пунктов различных типов (сельские населенные пункты, малые и средние города); половозрастной структуры взрослого населения области. Величина случайной ошибки выборки составляет 3 % при доверительном интервале 4–5 %. Техническая обработка информации производилась в программах SPSS и Excel.
Анкета для исследования, разработанная нами, включала следующие основные блоки вопросов: самооценка здоровья респондентом, с выявлением изменений в здоровье за последний год и наличия хронических заболеваний; оценка условий и образа жизни (жилищные условия, условия труда, питание, курение, потребление алкоголя, физическая активность); информированность населения в вопросах сохранения здоровья; оценка доступности и качества медицинской помощи; оплата медицинских услуг; социально-демографический блок, включающий вопросы о доходах.
В отдельные годы в анкету добавлялись некоторые вопросы исходя из задач этапов исследования, но основная часть вопросника оставалась неизменной. Это позволило выстраивать динамические ряды по большинству вопросов. В приложении 2 приведена анкета, использованная в 2008 г.
В качестве основных задач исследования на данном этапе нами выделены: измерение индивидуального здоровья жителей Вологодской области на основе самооценок; построение индексов здоровья; выявление зависимости здоровья от социально-демографических характеристик населения; определение прямых и обратных связей между состоянием здоровья и основными показателями уровня и образа жизни; построение типологической дифференциации населения по сочетанию параметров уровня и образа жизни и состояния здоровья.
Для оценки здоровья вычислялась не только балльная оценка (1 балл – очень плохое, 2 – плохое, 3 – удовлетворительное, 4 – довольно хорошее, 5 – очень хорошее), но и индекс здоровья (ИЗ) населения региона на основе субъективных оценок по нашей методике. Рассчитанный нами индекс здоровья позволяет перейти от качественных характеристик здоровья индивидов (микроуровень) к количественной оценке здоровья популяции (макроуровень).
Индекс здоровья рассчитывался как среднее от суммы произведений баллов (используемых при балльной оценке здоровья) и их удельного веса в совокупности опрошенных:
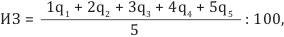
где q1 – доля респондентов, выбравших при оценке здоровья вариант ответа «очень плохое»;
q2 – доля респондентов, выбравших при оценке здоровья вариант ответа «плохое»;
q3 – доля респондентов, выбравших при оценке здоровья вариант ответа «удовлетворительное»;
q4 – доля респондентов, выбравших при оценке здоровья вариант ответа «хорошее»;
q5 – доля респондентов, выбравших при оценке здоровья вариант ответа «очень хорошее».
В полученной шкале колебания индекса здоровья составляют от 0,2 до 1,0. При интерпретации данных ИЗ следует учитывать, что его значение до 0,6 соответствует низкой самооценке здоровья; 0,61 – 0,8 – средней; 0,81 – 1,0 – высокой самооценке здоровья.
2. Мониторинг психического здоровья и социального самочувствия населения Вологодской области. Социологические опросы проводились на базе ИСЭРТ РАН под нашим руководством и при нашем участии.
Была разработана анкета для социологических опросов. Их периодичность была различной (в 2000–2001 гг. – два раза в год, в последующем – один раз в год). Объем ежегодной выборки – 1500 респондентов. Методика организации и проведения опроса аналогична методике, использованной в исследовании «Мониторинг здоровья населения Вологодской области и условий его охраны и укрепления».
Анкета для исследования включала следующие основные блоки вопросов: оценка социального самочувствия и настроения, степени удовлетворенности жизнью; вопросы специальных методик; информированность населения в вопросах сохранения здоровья; оценка востребованности и доступности психологической помощи; социально-демографический блок, включающий вопросы о доходах (прил. 3).
С целью выявления в регионе за период 2000–2008 гг. неучтенных пограничных психических расстройств, различных предболезненных состояний использовались следующие тесты, включенные в анкету для социологического опроса:
1. Методика экспресс-диагностики невроза К. Хека и X. Хесса.
Первая группа – Д-I (здоровые) – лица, которые не предъявляют никаких жалоб и у которых в анамнезе и во время осмотра не выявлены хронические заболевания или нарушения функций отдельных органов и систем; среди них лица с так называемыми «пограничными состояниями», нуждающиеся в наблюдении (т. е. лица, у которых выявлены незначительные отклонения от установленных границ нормы в величинах АД и от прочих физиологических характеристик, не влияющие на функциональную деятельность организма).
Вторая группа – Д-II (практически здоровые) – лица, в анамнезе которых наличествует острое или хроническое заболевание, но которые не имеют обострений в течение нескольких лет и болеют острыми простудными заболеваниями не чаще четырех раз в году.
Третья группа – Д-III (больные, нуждающиеся в лечении) – лица с компенсированным течением заболевания, редкими обострениями, непродолжительными потерями трудоспособности; лица с субкомпенсированным течением заболевания, частыми и продолжительными потерями трудоспособности; лица с декомпенсированным течением заболевания, устойчивыми патологическими изменениями, ведущими к стойкой утрате трудоспособности.
В каждой из вышеуказанных групп следует учитывать лиц с факторами риска (производственного, бытового, генетического характера) возникновения определенных заболеваний.
Подобная же классификация, предложенная Институтом гигиены детей и подростков МЗ СССР в 1965 г. [84], используется и для комплексной оценки здоровья детей на основе данных медицинского наблюдения. В соответствии с ней дети распределяются по пяти группам: 1 – здоровые; 2 – здоровые с некоторыми функциональными отклонениями; 3 – больные хроническими заболеваниями в компенсированном состоянии; 4 – больные хроническими заболеваниями в состоянии субкомпенсации; 5 – больные хроническими заболеваниями в состоянии декомпенсации.
В период раннего детства (от момента рождения до 3 лет) для более точной дифференциации в определении уровней состояния здоровья детей используется дифференциация второй группы здоровья.
В ней выделяют подгруппы 2А и 2Б. Группа 2А – здоровые дети с минимальной степенью риска формирования хронических заболеваний, они ближе по уровню состояния здоровья к детям первой группы. К группе 2Б относят здоровых детей, но имеющих функциональные и некоторые морфологические отклонения, а также сниженную сопротивляемость острым и хроническим заболеваниям. Распределение детей по указанным группам в некоторой степени условно, однако достаточно информативно и целесообразно при однократном и длительном наблюдении.
На наш взгляд, вышеперечисленные классификации отражают не столько состояние здоровья индивида или группы людей, сколько их адаптивные возможности и особенности в зависимости от перенесенного заболевания. Эти классификации носят медицинский характер и в социально-экономической оценке здоровья могут быть использованы в сочетании с результатами социологических опросов, дающих субъективную оценку состояния индивида, самооценку здоровья, характеристику социальных и экономических факторов жизни.
Социологические показатели здоровья (3 группа методов) стали разрабатываться, когда в теории большее внимание стало уделяться продолжительности здоровой жизни. Оценка здоровья проводится посредством соотнесения негативных и позитивных показателей. К негативным относятся частота и распространенность заболеваний и смертей, а к позитивным – доля в популяции физически и психически здоровых, а также социально благополучных лиц, при ведущей роли самооценки.
К данной группе относится, например, методика А.Е. Ивановой [121], в которой основными показателями здоровья являются функциональные способности людей решать жизненные проблемы (комплексы проблем). Предлагается общая модель оценки здоровья, состоящая из четырех этапов. Первый – это определение классификации функционального статуса через три основных аспекта ежедневных функций (подвижность – 3 уровня, физическая активность – 3 уровня, социальная активность – 5 уровней). Второй этап – это классификация симптомов и проблем (субъективное здоровье). Третий этап – назначение весов предпочтений для создания шкалы качества благополучия. На четвертом этапе оценивается ожидаемая продолжительность благополучной жизни (жизни в отсутствие помех, связанных с нарушением здоровья, без нарушения здоровья). Данная характеристика позволяет дать оценку здоровья, функционирования человека в течение жизни, во времени.
В 90-х гг. прошлого века с формированием понятия «качество здоровья» был разработан ряд методик по его оценке. Одна из первых методик принадлежит английскому социологу A. Williams [356; 374]. Индикаторами качества здоровья в ней выступают мобильность, самообслуживание, повседневная деятельность, боль/дискомфорт, беспокойство/депрессия, составляющие 5 разделов, которые позволяют описать проблемы, связанные с выбранными индикаторами. На основании этих индикаторов A. Williams [394, с. 199–208] составил шкалу по измерению качества здоровья – индивидуальный термометр здоровья.
На наш взгляд, измерение качества здоровья и качества жизни очень продуктивно для дальнейших исследований, т. к. помогает оценить собственно здоровье, а не болезнь. Вместе с тем в представленных методиках сделан излишне большой акцент на физиологических параметрах, недооценена роль субъективного восприятия. Исследования качества жизни и качества здоровья должны быть продолжены в направлении изучения качества социального, психического и репродуктивного здоровья.
Субъективные характеристики здоровья населения, полученные в ходе социологических обследований, все чаще применяются отечественными и зарубежными учеными. Несмотря на некоторые ограничения метода самооценок, он признан достаточно надежным и рекомендован Всемирной организацией здравоохранения для мониторинга здоровья и внутри отдельных стран, и для межстрановых сравнений. Поэтому использование социологической информации о состоянии здоровья населения вполне оправданно и полезно в качестве дополнительного инструмента оценки общественного здоровья и результативности политики здравоохранения.
Интеграция субъективных представлений о здоровье с объективными показателями (4 группа методов) успешно осуществляется учеными Института социально-экономических проблем народонаселения РАН. Комплексная оценка была предпринята в многоэтапном проекте «Таганрог», осуществленном под руководством Н.М. Римашевской. В серии обследований в г. Таганроге индекс здоровья строился на микроуровне, что позволило сделать выводы о состоянии и динамике здоровья на основании оценки состояния отдельных индивидуумов, то есть переходя от частного к общему [102, с. 225]. Одним из основных достоинств данной методики является попытка объединения субъективных и объективных оценок.
В качестве главного измерителя уровня здоровья была использована его самооценка респондентами по пятибалльной шкале – от 5 баллов (отличное) до 1 балла (очень плохое). В обследовании 1981 г. была проведена работа по выведению интегральной оценки здоровья путем комбинирования оценок субъективных (самооценки здоровья респондентами) и объективных (оценки здоровья этих же респондентов медицинскими работниками на основе осмотров и медицинской документации). В итоге обработки экспертами всего объема информации выставлялись интегральные оценки здоровья [102, с. 225].
Методом, интегрировавшим субъективные показатели здоровья и параметры, носящие медико-социальный характер, стала система ЭДИФАР (экспертный диалог, исследование факторов риска). Мониторинг-система ЭДИФАР предназначена для сбора и обработки информации от взрослого населения, касающейся образа жизни, жалоб на здоровье и социальное неблагополучие, а также для учета потребностей, оценок и мнений людей относительно действий властей в сфере здравоохранения и социальной защиты на местах. Вопросники в ней были составлены с учетом предложений Европейского регионального бюро ВОЗ [76; 218].
В конце 1990-х гг. в некоторых поликлинических учреждениях Санкт-Петербурга была внедрена автоматизированная система профилактических осмотров детского населения – АСПОНД. Эта система предназначена для профилактических осмотров детей от 3 до 17 лет и количественной оценки их состояния по 24 профилям патологии, с направлением по показаниям к врачам-специалистам [54].
Автоматизированные системы позволяют во многом сократить объем работы, особенно ручной, на стадиях сбора и обработки информации. Однако низкая обеспеченность медицинских учреждений компьютерами, отсутствие обученных специалистов для проведения консультаций пациентов в период работы с диалоговой системой, а также нищета бюджетов затрудняют широкое распространение, а значит, и жизнеспособность данной системы в медицинских учреждениях.
В то же время ее существенным недостатком является привлечение к обследованию лишь той части населения, которая нуждается в медицинской помощи, т. е. больных людей. Те же группы населения, которые не обращаются за помощью врачей, остаются за рамками обследования. Не включены в обследование и дети младшего возраста – от рождения до 3 лет.
Таким образом, учитывая сложность и многогранность здоровья, подчеркнем, что более глубокое его изучение достигается при комплексном использовании источников информации и статистических данных, позволяющих проводить сравнения, характеризовать здоровье на макроуровне (мир, страна, регион), и социологических данных, дающих возможность изучить «здоровье здоровых», понять закономерности формирования здоровья на микроуровне (рис. 1.1).

Несмотря на обширность государственной статистики и многочисленных социально-гигиенических и социологических исследований, требуется много дополнительных источников, так как нужны более дифференцированные причинно-следственные характеристики, глубокое отражение связей между условиями жизни и здоровьем населения в количественном выражении.
Пятая группа объединяет методики, позволяющие установить количественные закономерности и взаимосвязи между здоровьем и социально-экономическим развитием.
В монографии ВОЗ «Инвестиции в здоровье: ключевое условие успешного экономического развития стран Восточной Европы и Центральной Азии» [382, с. 138] представляется ряд исследований, проведенных экспертами ВОЗ в различных странах мира и показывающих неоспоримое влияние качества здоровья на поступательное экономическое развитие государства, рост ВВП и т. д. Состояние здоровья влияет на сбережения [347, с. 319–338], вложения в человеческий капитал [368, с. 1–23], прямые иностранные инвестиции [338, с. 25] и производительность труда [346].
К этой же группе методов относятся и расчеты экономического ущерба, наносимые утратой здоровья. Проведенные Ю.П. Лисицыным [161, с. 5–9] исследования показывают весьма значительные масштабы экономического урона, наносимого заболеваемостью, инвалидностью и смертностью.
Одно из наиболее полных исследований по определению экономических потерь, наносимых экономике вследствие утраты здоровья, проведено в Институте прогнозирования народонаселения Б.Б. Прохоровым и Д.И. Шмаковым и др. В ряде работ авторы представляют расчеты экономического ущерба как на текущий год, так и с учетом потерянных лет предстоящей жизни [324, с. 527–539].
Не менее важными среди применяемых представляются методы оценки эффективности средств, затраченных на лечение различных недугов. Например, анализ «затраты – эффективность» используется в тех случаях, когда для измерения эффекта применяется только один количественный показатель (например, число сохраненных человеко-лет жизни) [96, с. 31–36].
Анализ «затраты – эффективность» – весьма действенный метод экономической оценки использования лекарственных средств и лечения в целом. Но при этом он имеет два основных недостатка, ограничивающих его применение в определенных условиях: 1) из-за своей одномерности он не может быть использован для сравнения различных видов врачебного вмешательства, которые оказали разное воздействие на состояние здоровья; 2) метод не позволяет определить его общественную полезность, хотя он указывает наиболее эффективный путь действия [172].
Анализ «затраты – выгода» используется в тех случаях, когда последствия применения лекарственного препарата измеряются с помощью более чем одного показателя либо когда последствия реализации различных программ сопоставляются по разным критериям. В основе метода лежит приведение всех последствий к единому денежному эквиваленту с последующим сопоставлением вариантов по критерию наибольшего денежного эффекта на единицу затрат [99, с. 14]. Такой способ представляется логичным, однако существуют трудности в оценке подобных результатов: например, сложно представить сохраненную жизнь или дополнительные годы жизни в денежном выражении. В силу этих и многих других трудностей анализ «затраты – выгода» используют редко.
Анализ полной экономической оценки «затраты – полезность» используется в тех случаях, когда все последствия альтернативных программ измеряются посредством корректировки с учетом специального свойства этих программ для потребителей – полезности, в качестве которой могут выступать такие величины, как годы жизни, скорректированные по качеству (QALY – quality-adjusted life years), либо эквивалент лет здоровья (HYE – healthy-years-equivalent) [99, с. 14]. Анализ «затраты – полезность» позволяет провести всеобъемлющую оценку результатов лечения с позиций пациента и его ближайшего окружения, включая их предпочтения, показатели восстановления (улучшения) социального функционирования и качества жизни как общего итога и «сверхзадачу» медицинских мероприятий [74].
Влияние лечения на физическое, психологическое, когнитивное и социальное функционирование пациента, его благополучие измеряются в неспецифических единицах (количество продленных лет жизни с поправкой на качество жизни пациента – QALY). Для расчета показателя QALY (связанные с качеством жизни годы) каждый год предстоящей жизни умножается на ожидаемое качество жизни, представленное в виде баллов от 0 до 1, где 0 – это смерть, а 1 – это состояние полного физического и психического здоровья. Существуют попытки стандартизировать подходы к оценке QALY, поскольку оценка качества жизни – параметр субъективный и разные пациенты по-разному оценивают качество своей жизни. Некоторые авторы рекомендуют использовать таблицу коэффициентов Роснера и Ватса (Матрица Роснера и Ватса) [331].
Концепция DALY является другой стандартизированной формой QALY. Она была разработана К. Мюрреем и А.Д. Лопесом в 1993–1994 гг. для количественного определения потерь вследствие болезни в исследовании, проведенном Всемирным Банком совместно с ВОЗ [331]. Метод расчета DALY отражает популяционные эффекты как от применения медицинских технологий, так и от результатов воздействия на население экономических, социальных, экологических, урбанистических и других неблагоприятных факторов.
К преимуществам данной методики можно отнести возможность проведения непосредственного сопоставления социального бремени болезней; наличие объективного доказательства выбора финансовых приоритетов в здравоохранении; возможность непосредственного сопоставления терапевтических результатов в различных странах (регионах). Причем не промежуточных показателей эффективности лечения (определяемых объемом прямых затрат, длительностью госпитализации и др.), а конечных результатов, выражающихся в улучшении социального функционирования больных; количественной оценки качества; возможности сравнения ресоциализирующего вклада различных терапевтических (медикаментозных) программ в снижение бремени болезни.
Однако существенным недостатком метода является то, что если количество единиц DALY, приобретенных вследствие лечения, одинаково, то для пациента равно предпочтительны длительная жизнь низкого качества или короткая продуктивная, что ставит под сомнение затратно-эффективное доминирование программы с большим количеством DALY.
Таким образом, исследователями используются разнообразные методы экономического анализа для установления взаимосвязи здоровья и социально-экономического развития, полезности и эффективности медицинского вмешательства. Приоритет использования каждого из них определяется поставленными целями и задачами. Конечной целью, как правило, является снижение социально-экономического бремени болезни и улучшение качества жизни населения.
Для всестороннего изучения роли социально-экономических факторов в формировании здоровья населения необходимо комплексное исследование проблемы на разных уровнях. Такой подход позволяет перейти от изучения здоровья населения на макроуровне (страна, экономический район, регион) к конкретному исследованию человека, изучению его отношения к собственному здоровью на микроуровне (отдельные домохозяйства, конкретные люди). Взгляд на проблему на каждом уровне детализации дает возможность выявить закономерности и особенности, «невидимые» на других уровнях:
1. Для отражения состояния здоровья на разных уровнях обобщения используются различные показатели: так, например, для больших групп населения одним из важнейших показателей является ожидаемая продолжительность жизни, уровни заболеваемости, инвалидизации, младенческой и детской смертности, общей смертности. Данные показатели позволяют, прежде всего, выявить динамику здоровья. При исследовании на микроуровне большую роль играют самооценки здоровья.
2. Некоторые факторы воздействия могут быть изучены только на определенном уровне обобщения: например, дифференциацию доходов населения (индекс Джинни, коэффициент фондов, индекс Кейтца), экологическое состояние среды целесообразно изучать на страновом и региональном уровнях. Выявить и ранжировать факторы, воздействующие на здоровье индивида или семьи (изменение доходов в связи с рождением ребенка, медицинская активность), возможно отследить только на микроуровне [186, с. 117–123].
В монографии использовалось сочетание выделенных подходов. Последовательность и комплексность исследования общественного и индивидуального здоровья обеспечивалась этапами, соответствующими поставленным задачам (рис. 1.2).

Общественное здоровье на макроуровне оценивалось на основе данных Федеральной службы государственной статистики РФ, Территориального органа государственной статистики по Вологодской области, данных Департамента здравоохранения Вологодской области и ведомственной статистики. В анализе использовалась информация по следующим направлениям: демографическое развитие, характеристика клинико-эпидемиологической ситуации, характеристика социальных аномалий (рис. 1.3).
Анализ исследования общественного здоровья на микроуровне опирался на данные социологических и медико-социологических исследований взаимосвязанных компонентов здоровья: физического здоровья, психического здоровья и социального самочувствия взрослого населения, репродуктивного здоровья и репродуктивного поведения, здоровья детского населения. Исследования проводились на территории Вологодской области, как одного из типичных регионов Российской Федерации, для которого характерны все тенденции в изменении здоровья и демографического развития, присущие стране в целом.

Эмпирическая часть настоящей работы опирается на следующие исследования, проведенные нами:
1. Мониторинг здоровья населения Вологодской области и условий его охраны и укрепления. Обследование проходило ежегодно в период с 1999 по 2008 г. на базе Института социально-экономического развития территорий РАН (ИСЭРТ РАН) в форме стандартизованного интервью в городах Вологде и Череповце, а также в восьми районах Вологодской области (Бабаевский, Великоустюгский, Вожегодский, Грязовецкий, Кирилловский, Никольский, Тарногский, Шекснинский). Объем ежегодной выборки – 1500 респондентов. Тип выборки: районирование с пропорциональным размещением единиц наблюдения, квотная по полу и возрасту в соответствии с генеральной совокупностью. Репрезентативность выборки обеспечивалась соблюдением следующих условий: пропорций между городским и сельским населением; пропорций между жителями населенных пунктов различных типов (сельские населенные пункты, малые и средние города); половозрастной структуры взрослого населения области. Величина случайной ошибки выборки составляет 3 % при доверительном интервале 4–5 %. Техническая обработка информации производилась в программах SPSS и Excel.
Анкета для исследования, разработанная нами, включала следующие основные блоки вопросов: самооценка здоровья респондентом, с выявлением изменений в здоровье за последний год и наличия хронических заболеваний; оценка условий и образа жизни (жилищные условия, условия труда, питание, курение, потребление алкоголя, физическая активность); информированность населения в вопросах сохранения здоровья; оценка доступности и качества медицинской помощи; оплата медицинских услуг; социально-демографический блок, включающий вопросы о доходах.
В отдельные годы в анкету добавлялись некоторые вопросы исходя из задач этапов исследования, но основная часть вопросника оставалась неизменной. Это позволило выстраивать динамические ряды по большинству вопросов. В приложении 2 приведена анкета, использованная в 2008 г.
В качестве основных задач исследования на данном этапе нами выделены: измерение индивидуального здоровья жителей Вологодской области на основе самооценок; построение индексов здоровья; выявление зависимости здоровья от социально-демографических характеристик населения; определение прямых и обратных связей между состоянием здоровья и основными показателями уровня и образа жизни; построение типологической дифференциации населения по сочетанию параметров уровня и образа жизни и состояния здоровья.
Для оценки здоровья вычислялась не только балльная оценка (1 балл – очень плохое, 2 – плохое, 3 – удовлетворительное, 4 – довольно хорошее, 5 – очень хорошее), но и индекс здоровья (ИЗ) населения региона на основе субъективных оценок по нашей методике. Рассчитанный нами индекс здоровья позволяет перейти от качественных характеристик здоровья индивидов (микроуровень) к количественной оценке здоровья популяции (макроуровень).
Индекс здоровья рассчитывался как среднее от суммы произведений баллов (используемых при балльной оценке здоровья) и их удельного веса в совокупности опрошенных:
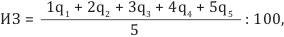
где q1 – доля респондентов, выбравших при оценке здоровья вариант ответа «очень плохое»;
q2 – доля респондентов, выбравших при оценке здоровья вариант ответа «плохое»;
q3 – доля респондентов, выбравших при оценке здоровья вариант ответа «удовлетворительное»;
q4 – доля респондентов, выбравших при оценке здоровья вариант ответа «хорошее»;
q5 – доля респондентов, выбравших при оценке здоровья вариант ответа «очень хорошее».
В полученной шкале колебания индекса здоровья составляют от 0,2 до 1,0. При интерпретации данных ИЗ следует учитывать, что его значение до 0,6 соответствует низкой самооценке здоровья; 0,61 – 0,8 – средней; 0,81 – 1,0 – высокой самооценке здоровья.
2. Мониторинг психического здоровья и социального самочувствия населения Вологодской области. Социологические опросы проводились на базе ИСЭРТ РАН под нашим руководством и при нашем участии.
Была разработана анкета для социологических опросов. Их периодичность была различной (в 2000–2001 гг. – два раза в год, в последующем – один раз в год). Объем ежегодной выборки – 1500 респондентов. Методика организации и проведения опроса аналогична методике, использованной в исследовании «Мониторинг здоровья населения Вологодской области и условий его охраны и укрепления».
Анкета для исследования включала следующие основные блоки вопросов: оценка социального самочувствия и настроения, степени удовлетворенности жизнью; вопросы специальных методик; информированность населения в вопросах сохранения здоровья; оценка востребованности и доступности психологической помощи; социально-демографический блок, включающий вопросы о доходах (прил. 3).
С целью выявления в регионе за период 2000–2008 гг. неучтенных пограничных психических расстройств, различных предболезненных состояний использовались следующие тесты, включенные в анкету для социологического опроса:
1. Методика экспресс-диагностики невроза К. Хека и X. Хесса.
