• Обязательно снимите 12-канальную ЭКГ.
• Подготовьте пациента к катетеризации центральной вены.
• Измерьте ЦВД.
• Проведите термометрию.
• Мониторируйте насыщенность крови кислородом.
• Проведите контроль водно-электролитного баланса.
• При необходимости зафиксируйте и успокойте пациента.
• Подготовьте пациента к интубации и ИВЛ.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Каждые четыре часа проверяйте уровень гемоглобина и гематокрита у пациента.
• Установите пациенту мочевой катетер.
• Выполняйте лекарственную терапию, назначенную врачом.
• Следите за возможными признаками рецидива кровотечения (уровень АД, тахикардия, обморок).
• Ежечасно контролируйте уровень глюкозы крови.
• Контролируйте уровень калия плазмы.
• По назначению врача введите антибиотики, водно-солевые растворы, маннитол, плазму, гепатопротекторы.
• При неконтролируемом возбуждении пациента по назначению врача введите седативные препараты.
• По назначению врача проведите оксигенотерапию.
• Мониторируйте насыщение крови пациента кислородом.
• Следите за частотой дыхания пациента.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Ежечасно контролируйте диурез пациента.
Превентивные меры
• Необходимо своевременное лечение заболеваний печени, которые могут послужить причиной острой печеночной недостаточности.
• Борьба с алкоголизмом.
4.3. Острая желтуха
4.4. Острая диарея
Глава 5
5.1. Аневризма головного мозга и субарахноидальное кровоизлияние
5.2. Контузия мозга
5.3. Сотрясение мозга
5.4. Эпидуральная гематома
5.5. Субдуральная гематома
• Подготовьте пациента к катетеризации центральной вены.
• Измерьте ЦВД.
• Проведите термометрию.
• Мониторируйте насыщенность крови кислородом.
• Проведите контроль водно-электролитного баланса.
• При необходимости зафиксируйте и успокойте пациента.
• Подготовьте пациента к интубации и ИВЛ.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Каждые четыре часа проверяйте уровень гемоглобина и гематокрита у пациента.
• Установите пациенту мочевой катетер.
• Выполняйте лекарственную терапию, назначенную врачом.
• Следите за возможными признаками рецидива кровотечения (уровень АД, тахикардия, обморок).
• Ежечасно контролируйте уровень глюкозы крови.
• Контролируйте уровень калия плазмы.
• По назначению врача введите антибиотики, водно-солевые растворы, маннитол, плазму, гепатопротекторы.
• При неконтролируемом возбуждении пациента по назначению врача введите седативные препараты.
• По назначению врача проведите оксигенотерапию.
• Мониторируйте насыщение крови пациента кислородом.
• Следите за частотой дыхания пациента.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Ежечасно контролируйте диурез пациента.
Превентивные меры
• Необходимо своевременное лечение заболеваний печени, которые могут послужить причиной острой печеночной недостаточности.
• Борьба с алкоголизмом.
4.3. Острая желтуха
Желтуха – синдромы различного происхождения, характеризующиеся желтушным окрашиванием кожи и слизистых оболочек, обусловленные накоплением в тканях и крови билирубина.
Патофизиология
Желтуха развивается при накоплении в организме желтого пигмента билирубина – продукта распада гемоглобина и связанных с ним белков, метаболизм и выведение которого в норме осуществляет печень. Причинами желтухи у пациентов отделения неотложной терапии являются либо острое повреждение печени при вирусном или токсическом (обычно алкогольном) гепатите, либо закупорка желчных протоков конкрементами или опухолью.
Для дебюта острого гепатита характерны так называемые «летучие» симптомы: боли в суставах, тошнота, дискомфорт в правом верхнем квадранте живота. Большинство симптомов проходят одновременно с внезапным появлением желтухи, хотя тошнота и рвота могут даже усилиться. В редких случаях острый гепатит может стать причиной острой печеночной недостаточности, однако у большинства больных постельный режим, легкая с ограничением жиров диета и прекращение приема алкоголя приводят к полному выздоровлению.
В половине случаев инфекционного гепатита причиной заболевания является вирус гепатита А. Этот гепатит передается фекально-оральным путем при тесном бытовом контакте и может быть предотвращен путем вакцинации. Гепатит В встречается реже, его распространение происходит через передачу физиологических жидкостей: при гемотрансфузии, использовании зараженных инъекционных игл, образе жизни с высоким риском заражения. При тесном контакте с больным гепатитом В от заражения может защитить вакцинация.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов, отметьте возможную их желтушность.
• Оцените уровень сознания пациента.
• Уточните, имело ли место кровотечение
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать развитие желтухи.
• Уточните, какие лекарственные препараты принимает пациент.
• Выясните, не принимал ли пациент накануне алкоголь.
• Расспросите о количестве выделяемой мочи.
• Осмотрите больного на предмет выявления асцита.
Первая помощь
• Возьмите кровь на анализ (уровень гемоглобина, гематокрита).
• Возьмите анализ крови на свертываемость (коагулограмму) и печеночные пробы.
• Установите катетер в периферическую вену.
• Подготовьте пациента к катетеризации центральной вены.
• Проведите термометрию.
• Проведите контроль водно-электролитного баланса.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Контролируйте уровень билирубина плазмы и печеночных ферментов.
• По назначению врача проведите инфузионную и антибактериальную терапию.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Контролируйте диурез пациента.
Патофизиология
Желтуха развивается при накоплении в организме желтого пигмента билирубина – продукта распада гемоглобина и связанных с ним белков, метаболизм и выведение которого в норме осуществляет печень. Причинами желтухи у пациентов отделения неотложной терапии являются либо острое повреждение печени при вирусном или токсическом (обычно алкогольном) гепатите, либо закупорка желчных протоков конкрементами или опухолью.
Для дебюта острого гепатита характерны так называемые «летучие» симптомы: боли в суставах, тошнота, дискомфорт в правом верхнем квадранте живота. Большинство симптомов проходят одновременно с внезапным появлением желтухи, хотя тошнота и рвота могут даже усилиться. В редких случаях острый гепатит может стать причиной острой печеночной недостаточности, однако у большинства больных постельный режим, легкая с ограничением жиров диета и прекращение приема алкоголя приводят к полному выздоровлению.
В половине случаев инфекционного гепатита причиной заболевания является вирус гепатита А. Этот гепатит передается фекально-оральным путем при тесном бытовом контакте и может быть предотвращен путем вакцинации. Гепатит В встречается реже, его распространение происходит через передачу физиологических жидкостей: при гемотрансфузии, использовании зараженных инъекционных игл, образе жизни с высоким риском заражения. При тесном контакте с больным гепатитом В от заражения может защитить вакцинация.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов, отметьте возможную их желтушность.
• Оцените уровень сознания пациента.
• Уточните, имело ли место кровотечение
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать развитие желтухи.
• Уточните, какие лекарственные препараты принимает пациент.
• Выясните, не принимал ли пациент накануне алкоголь.
• Расспросите о количестве выделяемой мочи.
• Осмотрите больного на предмет выявления асцита.
Первая помощь
• Возьмите кровь на анализ (уровень гемоглобина, гематокрита).
• Возьмите анализ крови на свертываемость (коагулограмму) и печеночные пробы.
• Установите катетер в периферическую вену.
• Подготовьте пациента к катетеризации центральной вены.
• Проведите термометрию.
• Проведите контроль водно-электролитного баланса.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Контролируйте уровень билирубина плазмы и печеночных ферментов.
• По назначению врача проведите инфузионную и антибактериальную терапию.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Контролируйте диурез пациента.
4.4. Острая диарея
Диарея, или понос – учащение дефекации более двух раз в сутки, при котором кал имеет жидкую консистенцию. Сама по себе диарея не является болезнью, она лишь признак неполадки в организме, чаще всего в пищеварительной системе. Диарея может быть острой (возникает неожиданно и прекращается в течение в 1 – 2 недель) и хронической (продолжается более 2 недель).
Патофизиология
Патофизиологические механизмы инфекционной диареи включают в себя выработку энтеротоксина, повышающего активность аденилатциклазы и стимулирующего таким образом секрецию воды и электролитов энтероцитами или же непосредственную инвазию бактерий в эпителиальные клетки слизистой оболочки кишечника с их последующим повреждением и развитием воспалительной реакции.
Инфекционная диарея
Инфекционную диарею чаще всего вызывают шесть нижеследующих возбудителей:
• кампилобактер (Campуlocater);
• сальмонелла (Salmonella);
• кишечная палочка (E. сoli);
• клостридиум диффициле (Clostridium difficile, после энтеральной антибактериальной терапии преимущественно – цефалоспорины);
• небольшие вирусы сферической структуры (SRSV);
• ротавирусы (Rotavirus).
Основные признаки острой инфекционной диареи различной этиологии изложены в таблице.
Таблица 3
Основные признаки острой инфекционной диарии
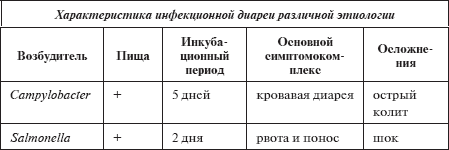
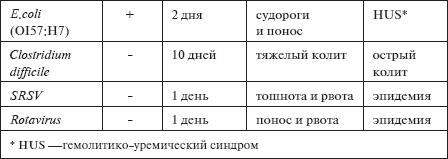
Больных с диареей обычно госпитализируют для того, чтобы обеспечить адекватное возмещение жидкости, которая теряется как в верхних, так и в нижних отделах ЖКТ. Вторая по значимости проблема заключается в необходимости дифференцировать острую инфекционную диарею от воспалительной при системных заболеваниях кишечника – неспецифическом язвенном колите и болезни Крона.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов и слизистых оболочек.
• Оцените уровень сознания пациента.
• Уточните характер стула.
• Выясните, не отмечалось ли рвоты.
• Отметьте степень обезвоживания пациента.
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать появление диареи.
• Отметьте характер питания пациента.
• Выясните эпидемиологический анамнез.
• Выясните факторы возможного неблагоприятного течения диареи (пожилой возраст, сахарный диабет, неполноценность иммунитета, заболевания сердца и почек).
• Уточните, какие лекарственные препараты принимает пациент.
• Расспросите о количестве выделяемой мочи.
Первая помощь
• Возьмите кровь на анализ ( уровень гемоглобина, гематокрита).
• Установите катетер в периферическую вену.
• Обязательно снимите 12-канальную ЭКГ.
• Подготовьте пациента к катетеризации центральной вены.
• Измерьте ЦВД.
• Проведите термометрию.
• Мониторируйте насыщенность крови кислородом.
• Проведите контроль водно-электролитного баланса.
• Отправьте фекалии пациента на бактериологическое исследование.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Выполняйте лекарственную терапию, назначенную врачом.
• Контролируйте уровень калия и натрия плазмы.
• По назначению врача введите водно-солевые растворы.
• Мониторируйте насыщение крови пациента кислородом.
• Следите за частотой дыхания пациента.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Ежечасно контролируйте диурез пациента.
Превентивные меры
Обязательное соблюдение правил гигиены, тщательное мытье рук.
Патофизиология
Патофизиологические механизмы инфекционной диареи включают в себя выработку энтеротоксина, повышающего активность аденилатциклазы и стимулирующего таким образом секрецию воды и электролитов энтероцитами или же непосредственную инвазию бактерий в эпителиальные клетки слизистой оболочки кишечника с их последующим повреждением и развитием воспалительной реакции.
Инфекционная диарея
Инфекционную диарею чаще всего вызывают шесть нижеследующих возбудителей:
• кампилобактер (Campуlocater);
• сальмонелла (Salmonella);
• кишечная палочка (E. сoli);
• клостридиум диффициле (Clostridium difficile, после энтеральной антибактериальной терапии преимущественно – цефалоспорины);
• небольшие вирусы сферической структуры (SRSV);
• ротавирусы (Rotavirus).
Основные признаки острой инфекционной диареи различной этиологии изложены в таблице.
Таблица 3
Основные признаки острой инфекционной диарии


Больных с диареей обычно госпитализируют для того, чтобы обеспечить адекватное возмещение жидкости, которая теряется как в верхних, так и в нижних отделах ЖКТ. Вторая по значимости проблема заключается в необходимости дифференцировать острую инфекционную диарею от воспалительной при системных заболеваниях кишечника – неспецифическом язвенном колите и болезни Крона.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов и слизистых оболочек.
• Оцените уровень сознания пациента.
• Уточните характер стула.
• Выясните, не отмечалось ли рвоты.
• Отметьте степень обезвоживания пациента.
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать появление диареи.
• Отметьте характер питания пациента.
• Выясните эпидемиологический анамнез.
• Выясните факторы возможного неблагоприятного течения диареи (пожилой возраст, сахарный диабет, неполноценность иммунитета, заболевания сердца и почек).
• Уточните, какие лекарственные препараты принимает пациент.
• Расспросите о количестве выделяемой мочи.
Первая помощь
• Возьмите кровь на анализ ( уровень гемоглобина, гематокрита).
• Установите катетер в периферическую вену.
• Обязательно снимите 12-канальную ЭКГ.
• Подготовьте пациента к катетеризации центральной вены.
• Измерьте ЦВД.
• Проведите термометрию.
• Мониторируйте насыщенность крови кислородом.
• Проведите контроль водно-электролитного баланса.
• Отправьте фекалии пациента на бактериологическое исследование.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Выполняйте лекарственную терапию, назначенную врачом.
• Контролируйте уровень калия и натрия плазмы.
• По назначению врача введите водно-солевые растворы.
• Мониторируйте насыщение крови пациента кислородом.
• Следите за частотой дыхания пациента.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Ежечасно контролируйте диурез пациента.
Превентивные меры
Обязательное соблюдение правил гигиены, тщательное мытье рук.
Глава 5
Неврологические синдромы и неотложные неврологические состояния
5.1. Аневризма головного мозга и субарахноидальное кровоизлияние
Аневризмой называют местное расширение просвета артерии вследствие изменения или повреждения ее стенки. Аневризмы являются главной причиной нетравматического субарахноидального кровоизлияния.
Патофизиология
• Факторы риска субарахноидального кровоизлияния:
– курение;
– хронический алкоголизм и однократное употребление алкоголя в больших количествах;
– артериальная гипертония (АГ);
– избыточная масса тела;
– прием наркотических средств.
• При субарахноидальном кровоизлиянии кровь поступает под паутинную оболочку и распространяется по базальным цистернам, бороздам и щелям мозга.
• Кровоизлияние может быть локальным или заполнять все субарахноидальное пространство с образованием сгустков.
• К клиническим проявлениям кровоизлияния относят:
– сильную внезапную головную боль «жгучего» или «распирающего» характера;
– утрату сознания (от нескольких секунд до нескольких дней и более);
– менингеальный синдром, который проявляется ригидностью мышц затылка, симптомом Кернига, светобоязнью, гиперакузией (болезненно острым слухом);
– гипертермию;
– психомоторное возбуждение.
По клиническому течению аневризмы разделяют на три основные группы:
• разорвавшиеся (апоплексическая форма), которые приводят к субарахноидальным или другим видам кровоизлияния;
• неразорвавшиеся (паралитическая форма);
• случайно обнаруживаемые (бессимптомные).
Первичный осмотр
• Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии, тахипноэ, брадипноэ, признаков гипоксии.
• Изучите историю болезни пациента, особое внимание обратите на жалобы о внезапной сильной головной боли, тошноте, рвоте.
• Отметьте наличие/отсутствие у пациента лихорадки, беспокойства, раздражительности; расспросите, нет ли у него пятен перед глазами.
• Проверьте наличие визуальных дефектов.
Первая помощь
• Уложите пациента в постель в положение Фавлера, затемните комнату, следите за соблюдением пациентом постельного режима.
• Обеспечьте дополнительный доступ кислорода.
• Установите внутривенный катетер.
• По назначению врача начните внутривенные вливания (коллоиды, кристаллоиды).
• Отправьте кровь на анализ ее газового состава.
• Подготовьте пациента к диагностическим мероприятиям, в том числе к компьютерной томографии.
• По назначению врача начните лечение:
– вазоконстрикторами, чтобы нормализовать кровяное давление;
– кортикостероидами, чтобы уменьшить отек головного мозга;
– фенобарбиталом или другими успокоительными средствами;
– умеренными слабительными, чтобы предотвратить напряжение при дефекации, которое в данной ситуации может сказаться крайне отрицательно.
• Подготовьте пациента к хирургической операции.
• Постоянно контролируйте жизненно важные параметры пациента, немедленно сообщайте врачу о существенных изменениях, особенно о повышении или снижении давления.
• Не давайте образоваться у пациента пролежням – переворачивайте пациента с одного бока на другой, показывайте, как выполнять несложные упражнения.
• Следите за появлением признаков увеличения аневризмы, усиления кровотечения или других осложнений – усиления головной боли, давления, замедления пульса и т.д.
• Если у пациента парализована половина лица, кормите его с ложки со здоровой стороны.
Превентивные меры
Необходимо следить за массой тела, контролировать АД, избегать стрессов, приема алкоголя.
Патофизиология
• Факторы риска субарахноидального кровоизлияния:
– курение;
– хронический алкоголизм и однократное употребление алкоголя в больших количествах;
– артериальная гипертония (АГ);
– избыточная масса тела;
– прием наркотических средств.
• При субарахноидальном кровоизлиянии кровь поступает под паутинную оболочку и распространяется по базальным цистернам, бороздам и щелям мозга.
• Кровоизлияние может быть локальным или заполнять все субарахноидальное пространство с образованием сгустков.
• К клиническим проявлениям кровоизлияния относят:
– сильную внезапную головную боль «жгучего» или «распирающего» характера;
– утрату сознания (от нескольких секунд до нескольких дней и более);
– менингеальный синдром, который проявляется ригидностью мышц затылка, симптомом Кернига, светобоязнью, гиперакузией (болезненно острым слухом);
– гипертермию;
– психомоторное возбуждение.
По клиническому течению аневризмы разделяют на три основные группы:
• разорвавшиеся (апоплексическая форма), которые приводят к субарахноидальным или другим видам кровоизлияния;
• неразорвавшиеся (паралитическая форма);
• случайно обнаруживаемые (бессимптомные).
Первичный осмотр
• Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии, тахипноэ, брадипноэ, признаков гипоксии.
• Изучите историю болезни пациента, особое внимание обратите на жалобы о внезапной сильной головной боли, тошноте, рвоте.
Диагноз субарахноидального кровоизлияния• Оцените уровень сознания пациента.
Диагноз субарахноидального кровоизлияния обычно не вызывает серьезных затруднений – внезапное развитие выраженной головной боли, появление менингеальных симптомов, нарушение сознания. Однако небольшие по объему кровоизлияния могут проявляться лишь умеренной головной болью с поздним (на 2–3-й день заболевания) присоединением менингеальных симптомов, что иногда приводит к ошибкам в диагностике и неправильной тактике ведения больного. Поэтому при подозрении на субарахноидальное кровоизлияние необходима экстренная госпитализация больного и проведение КТ или МРТ головы, а при их недоступности – люмбальной пункции.
Во всех случаях субарахноидального кровоизлияния, при которых планируется хирургическое лечение, показано проведение ангиографии сосудов головного мозга для выявления аневризмы. В настоящее время это самый информативный метод исследования.
В план обследования больного субарахноидальным кровоизлиянием, как и при других инсультах, входят клинический анализ крови и мочи, биохимический анализ крови, ЭКГ, рентген грудной клетки. В случаях неясной причины субарахноидального кровоизлияния необходимо исключить геморрагический диатез и другие гипокоагуляционные состояния.
• Отметьте наличие/отсутствие у пациента лихорадки, беспокойства, раздражительности; расспросите, нет ли у него пятен перед глазами.
• Проверьте наличие визуальных дефектов.
Первая помощь
• Уложите пациента в постель в положение Фавлера, затемните комнату, следите за соблюдением пациентом постельного режима.
• Обеспечьте дополнительный доступ кислорода.
• Установите внутривенный катетер.
• По назначению врача начните внутривенные вливания (коллоиды, кристаллоиды).
• Отправьте кровь на анализ ее газового состава.
• Подготовьте пациента к диагностическим мероприятиям, в том числе к компьютерной томографии.
• По назначению врача начните лечение:
– вазоконстрикторами, чтобы нормализовать кровяное давление;
– кортикостероидами, чтобы уменьшить отек головного мозга;
– фенобарбиталом или другими успокоительными средствами;
– умеренными слабительными, чтобы предотвратить напряжение при дефекации, которое в данной ситуации может сказаться крайне отрицательно.
Тяжесть состояния пациента при субарахноидальных кровоизлиянияхПоследующие действия
Тяжесть состояния пациента при нетравматических субарахноидальных кровоизлияниях принято оценивать по шкале ханта.
I степень – бессимптомное течение.
II степень – головная боль, менингеальный синдром, очаговая симптоматика отсутствует.
III степень – оглушение, менингеальный синдром, очаговая симптоматика умеренно выражена.
IV степень – сопор, выраженная очаговая симптоматика, имеются признаки нарушений витальных функций.
V степень – кома.
• Подготовьте пациента к хирургической операции.
• Постоянно контролируйте жизненно важные параметры пациента, немедленно сообщайте врачу о существенных изменениях, особенно о повышении или снижении давления.
• Не давайте образоваться у пациента пролежням – переворачивайте пациента с одного бока на другой, показывайте, как выполнять несложные упражнения.
• Следите за появлением признаков увеличения аневризмы, усиления кровотечения или других осложнений – усиления головной боли, давления, замедления пульса и т.д.
• Если у пациента парализована половина лица, кормите его с ложки со здоровой стороны.
Превентивные меры
Необходимо следить за массой тела, контролировать АД, избегать стрессов, приема алкоголя.
5.2. Контузия мозга
Контузия головного мозга – травматическое повреждение вещества головного мозга, при котором обязательно страдает тот или иной участок мозга большей или меньшей величины, что вызывает, кроме коммоционных (см. ниже) симптомов, и нарушения функции мозга. К нарушениям функции головного мозга, наблюдаемым при контузии, относятся парезы (ослабление движений) или параличи (отсутствие движений) в руке или ноге, речевые нарушения, зрительные расстройства. В ряде случаев контузия мозга вызывает эмоциональные расстройства (вспыльчивость, неуравновешенность, повышенную реактивность), что обусловлено повреждением эмоциональных структур (лимбический мозг). Коммоционные симптомы (головная боль, тошнота, головокружение и пр.) беспокоят больного с контузией мозга сильнее, нарушения сознания глубже и продолжительнее. При контузии мозга может наблюдаться и субарахноидальное кровоизлияние, когда под влиянием травмы происходит разрыв сосуда и кровь поступает в подоболочечное пространство. При травматическом субарахноидальном кровоизлиянии развиваются те же симптомы, что при разрыве аневризмы, однако при травме повреждаются более мелкие сосуды и кровотечение часто бывает менее массивным.
Патофизиология
• Контузия мозга обусловлена частичным повреждением мозгового вещества, сосудистыми нарушениями с кровоизлияниями из мелких сосудов и ликвородинамическими нарушениями с отеком мозга и острой гидроцефалией.
• Возможна контузия при завалах большими массами сыпучих тел – песка, гравия, мелких камней (при обвалах) или ушибах массами воды (при подводном взрыве).
• При контузии развиваются общие расстройства, связанные с охранительным торможением в центральной нервной системе, как ответ на исключительно сильное раздражение многочисленных нервных окончаний в коже и мягких тканях (рефлекторные поля).
Первичный осмотр
• Оцените уровень сознания пациента, отметьте, сколько времени длилась потеря сознания. Если пациент в сознании, он может быть взволнован, раздражителен, дезориентирован.
• Оцените качество дыхания пациента.
• Проверьте показатели жизненно важных параметров пациента, отметьте, есть ли у пациента затруднение дыхания.
• Уложите пациента в кровать.
• Отправьте кровь на анализ ее газового состава.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии.
• В связи с тем, что при контузии мозга обязательно развивается отек мозга, в первую очередь мероприятия лечебного характера должны быть направлены на его ликвидацию.
Последующие действия
• Установите мочевой катетер.
• Если пациент без сознания, введите назогастральный зонд.
• При необходимости подготовьте пациента к краниотомии.
• Обеспечьте пациенту покой.
Превентивные меры
• Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д.
Патофизиология
• Контузия мозга обусловлена частичным повреждением мозгового вещества, сосудистыми нарушениями с кровоизлияниями из мелких сосудов и ликвородинамическими нарушениями с отеком мозга и острой гидроцефалией.
• Возможна контузия при завалах большими массами сыпучих тел – песка, гравия, мелких камней (при обвалах) или ушибах массами воды (при подводном взрыве).
• При контузии развиваются общие расстройства, связанные с охранительным торможением в центральной нервной системе, как ответ на исключительно сильное раздражение многочисленных нервных окончаний в коже и мягких тканях (рефлекторные поля).
Первичный осмотр
• Оцените уровень сознания пациента, отметьте, сколько времени длилась потеря сознания. Если пациент в сознании, он может быть взволнован, раздражителен, дезориентирован.
• Оцените качество дыхания пациента.
• Проверьте показатели жизненно важных параметров пациента, отметьте, есть ли у пациента затруднение дыхания.
Если состояние пациента быстро ухудшается, это может говорить о развитии перидуральной гематомы.Первая помощь
• Уложите пациента в кровать.
• Отправьте кровь на анализ ее газового состава.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии.
• В связи с тем, что при контузии мозга обязательно развивается отек мозга, в первую очередь мероприятия лечебного характера должны быть направлены на его ликвидацию.
Последующие действия
• Установите мочевой катетер.
• Если пациент без сознания, введите назогастральный зонд.
• При необходимости подготовьте пациента к краниотомии.
• Обеспечьте пациенту покой.
Превентивные меры
• Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д.
5.3. Сотрясение мозга
Сотрясение головного мозга представляет травму, при которой не отмечается стойких нарушений в работе мозга. Все симптомы, возникающие после сотрясения, обычно со временем (причем довольно быстро – в течение нескольких дней) исчезают. Стойкое сохранение симптоматики может быть признаком более серьезного повреждения головного мозга.
К типичным признакам сотрясения головного мозга относятся:
• кратковременная (в течение нескольких секунд или минут) потеря сознания, после которой может возникнуть потеря памяти на события, непосредственно предшествовавшие травме;
• тошнота, рвота;
• головокружение;
• головная боль;
• слабость, разбитость, затруднения в мыслительной деятельности.
Дольше всего держится обычно головная боль, связанная с отеком мозга легкой степени. С ним же связаны и остальные симптомы.
Патофизиология
Сотрясение мозга вызывает сильный удар по голове.
Первичный осмотр
• Оцените уровень сознания пациента.
• Проверьте показатели жизненно важных параметров пациента.
• Узнайте, при каких обстоятельствах произошло сотрясение. Если пациент не помнит, попробуйте узнать об этом у родственников, свидетелей, тех, кто доставил пострадавшего в больницу.
• Узнайте, терял ли пациент сознание при ушибе.
• Отметьте, испытывает ли пациент головокружение, тошноту, сильную головную боль.
• Спросите у родственников, изменилось ли поведение пациента, стал ли он раздражительным и т.п.
• Осмотрите пациента на наличие других повреждений.
• Пропальпируйте голову на наличие гематом.
• Отметьте, есть ли у пациента амнезия.
• Проследите, чтобы пациент соблюдал постельный режим. Голову пациента можно чуть приподнять.
• Обеспечьте покой.
• Медикаментозное лечение при сотрясении мозга направлено главным образом на нормализацию функционального состояния головного мозга, снятие головной боли, головокружения, беспокойства, бессонницы и других жалоб. Обычно спектр назначаемых при поступлении лекарств включает обезболивающие, успокаивающие и снотворные, преимущественно в виде таблеток, а при необходимости и в инъекциях, а также сосудистой и метаболической терапии для более быстрого и полного восстановления нарушений мозговых функций.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента, сообщайте о всех изменениях врачу.
• При необходимости подготовьте пациента к томографии.
• Выполняйте неврологическую экспертизу каждый час, об изменениях сообщайте врачу.
• Объясните пациенту и родственникам, что головокружения, головная боль, беспокойство, усталость могут сохраняться в течение нескольких недель после сотрясения.
Превентивные меры
• Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д.
К типичным признакам сотрясения головного мозга относятся:
• кратковременная (в течение нескольких секунд или минут) потеря сознания, после которой может возникнуть потеря памяти на события, непосредственно предшествовавшие травме;
• тошнота, рвота;
• головокружение;
• головная боль;
• слабость, разбитость, затруднения в мыслительной деятельности.
Дольше всего держится обычно головная боль, связанная с отеком мозга легкой степени. С ним же связаны и остальные симптомы.
Патофизиология
Сотрясение мозга вызывает сильный удар по голове.
Первичный осмотр
• Оцените уровень сознания пациента.
• Проверьте показатели жизненно важных параметров пациента.
• Узнайте, при каких обстоятельствах произошло сотрясение. Если пациент не помнит, попробуйте узнать об этом у родственников, свидетелей, тех, кто доставил пострадавшего в больницу.
• Узнайте, терял ли пациент сознание при ушибе.
• Отметьте, испытывает ли пациент головокружение, тошноту, сильную головную боль.
• Спросите у родственников, изменилось ли поведение пациента, стал ли он раздражительным и т.п.
• Осмотрите пациента на наличие других повреждений.
• Пропальпируйте голову на наличие гематом.
• Отметьте, есть ли у пациента амнезия.
Вначале симптомы сотрясения и более тяжелых травм мозга (например, ушиб мозга или внутричерепное кровоизлияние) могут быть одинаковы. Только врач может определить, какая конкретно травма была получена.Первая помощь
• Проследите, чтобы пациент соблюдал постельный режим. Голову пациента можно чуть приподнять.
• Обеспечьте покой.
• Медикаментозное лечение при сотрясении мозга направлено главным образом на нормализацию функционального состояния головного мозга, снятие головной боли, головокружения, беспокойства, бессонницы и других жалоб. Обычно спектр назначаемых при поступлении лекарств включает обезболивающие, успокаивающие и снотворные, преимущественно в виде таблеток, а при необходимости и в инъекциях, а также сосудистой и метаболической терапии для более быстрого и полного восстановления нарушений мозговых функций.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента, сообщайте о всех изменениях врачу.
• При необходимости подготовьте пациента к томографии.
• Выполняйте неврологическую экспертизу каждый час, об изменениях сообщайте врачу.
• Объясните пациенту и родственникам, что головокружения, головная боль, беспокойство, усталость могут сохраняться в течение нескольких недель после сотрясения.
Превентивные меры
• Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д.
5.4. Эпидуральная гематома
Гематома эпидуральная – локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твердой мозговой оболочки (эпидуральное пространство).
Патофизиология
Эпидуральная гематома является следствием травмы, например перелома черепа.
Первичный осмотр
• Оцените уровень сознания пациента.
• Выполните неврологическую оценку его состояния.
• Оцените качество дыхания пациента.
• Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Больному показан строгий постельный режим.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии.
• Если есть раны, обработайте их (возможно, понадобится прививка от столбняка).
• Подготовьте пациента к томографии.
• Подготовьте пациента к хирургической операции.
• По назначению врача пациенту вводят:
– антиконвульсанты;
– гиперосмотические мочегонные средства, чтобы уменьшить отек головного мозга;
– жаропонижающие;
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента и его неврологический статус. Если состояние пациента ухудшается, немедленно вызовите врача.
• Следите за возможным появлением выделений из носа и ушей. Проверьте простыни на наличие пятен от крови.
Превентивные меры
Необходимо соблюдать правила безопасности – пристегиваться ремнем безопасности в машине, носить шлем при езде на велосипеде, каску при строительных работах и т.д.
Патофизиология
Эпидуральная гематома является следствием травмы, например перелома черепа.
Первичный осмотр
• Оцените уровень сознания пациента.
• Выполните неврологическую оценку его состояния.
• Оцените качество дыхания пациента.
• Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
Как правило, необходимо срочное хирургическое вмешательство.Первая помощь
• Больному показан строгий постельный режим.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии.
Нарушения дыхания могут свидетельствовать о тяжелой неврологической ситуации.• Обеспечьте пациенту покой.
• Если есть раны, обработайте их (возможно, понадобится прививка от столбняка).
• Подготовьте пациента к томографии.
• Подготовьте пациента к хирургической операции.
• По назначению врача пациенту вводят:
– антиконвульсанты;
– гиперосмотические мочегонные средства, чтобы уменьшить отек головного мозга;
– жаропонижающие;
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента и его неврологический статус. Если состояние пациента ухудшается, немедленно вызовите врача.
• Следите за возможным появлением выделений из носа и ушей. Проверьте простыни на наличие пятен от крови.
Превентивные меры
Необходимо соблюдать правила безопасности – пристегиваться ремнем безопасности в машине, носить шлем при езде на велосипеде, каску при строительных работах и т.д.
5.5. Субдуральная гематома
Острая травматическая субдуральная гематома – скопление крови в пространстве между внутренним листком твердой мозговой оболочки и сосудистой оболочкой головного мозга. У пациентов с острой травматической субдуральной гематомой обычно обнаруживают значительно большее первичное повреждение головного мозга, чем у пациентов с эпидуральной гематомой, поэтому результаты лечения этой группы больных значительно хуже.
Конец бесплатного ознакомительного фрагмента
