Страница:
Следует также иметь в виду, что при потере сознания вы не в состоянии принимать пищу, глотать жидкость. А уровень глюкозы в крови нужно повысить немедленно. В этом случае необходимо, чтобы кто-то повернул вашу голову набок и за щеку ввел желеобразную сладкую пищу, лучше всего – мед. В этом случае глюкоза начинает всасываться из ротовой полости, что повышает уровень глюкозы в крови. Медицинский персонал, который обучен внутривенному введению лекарств, в таких случаях вводит внутривенно 40 %-ный раствор глюкозы. Эту процедуру можно выполнить и в домашних условиях, если ей кто-то обучен из близких, то есть имеет медицинское образование.
Но наиболее подходящим средством выведения из комы в домашних условиях является глюкагон, который можно приобрести, например, через сайт www. aptekaonline.ru в виде лекарственного препарата фирмы «Ново Нордиск» – ГлюкаГен 1 мг. Это тоже инъекция, но подкожная или внутримышечная, что существенно проще внутривенной. Но и этой манипуляцией кто-то должен владеть из близких, хотя для нее и не нужно специального медицинского образования, а лишь небольшой навык, обычно приобретаемый с помощью апельсина в качестве подопытного. Но следует иметь в виду, что глюкагон не работает при истощении запасов глюкозы в печени (недостаток гликогена), так как его действие заключается в принудительном выбросе глюкозы из печени, несмотря на то, что инсулина в организме много (передозировка инсулина вызвала гипогликемию). Инсулин, как было указано ранее, препятствует выбросу глюкозы из печени. Недостаток запаса глюкозы в печени (гликогена) наблюдается, например, при голодании или злоупотреблении алкоголем, а также при некоторых воспалительных болезнях печени.
 Рис. 4. Набор для инъекции ГлюкаГена
Рис. 4. Набор для инъекции ГлюкаГена
Инъекция глюкагона:
1. Обычно набор для введения Глюкагена ярко окрашен и содержит пошаговую инструкцию.
2. Набор для введения ГлюкаГена содержит шприц, наполненный жидкостью для разведения препарата и бутылочку с порошком ГлюкаГена. Вам необходимо растворить порошок раствором непосредственно перед инъекцией. Инструкция по смешиванию прилагается к препарату:
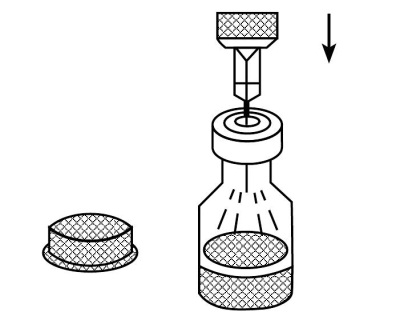 Рис. 5а. Снять оранжевый колпачек с флакона и защитный наконечник иглы со шприца.
Рис. 5а. Снять оранжевый колпачек с флакона и защитный наконечник иглы со шприца.
Проколоть иглой резиновую пробку флакона, содержащего лиофилизат ГлюкаГен, и ввести во флакон всю жидкость, находящуюся в шприце
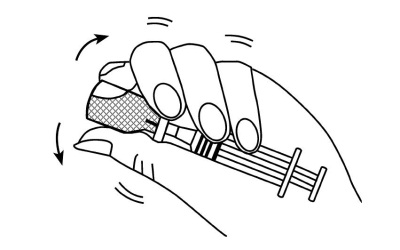 Рис. 5б. Не вынимая иглы из флакона, осторожно встряхивать флакон до полного растворения препарата ГлюкаГен и образования прозрачного раствора
Рис. 5б. Не вынимая иглы из флакона, осторожно встряхивать флакон до полного растворения препарата ГлюкаГен и образования прозрачного раствора
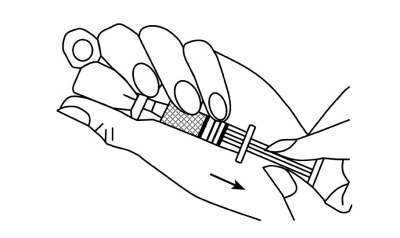 Рис. 5 в. Необходимо убедиться, что поршень полностью задвинут вперед. Набрать весь раствор в шприц. Следует следить затем, чтобы поршень не вышел из шприца
Рис. 5 в. Необходимо убедиться, что поршень полностью задвинут вперед. Набрать весь раствор в шприц. Следует следить затем, чтобы поршень не вышел из шприца
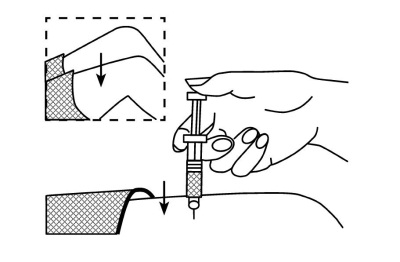 Рис. 5 г. Введите раствор в мышцу
Рис. 5 г. Введите раствор в мышцу
3. ГлюкаГен можно вводить в руку, бедро или ягодицу.
4. В случае рвоты необходимо человека, находящегося в гипогликемической коме, повернуть на бок, чтобы он не захлебнулся.
5. После выхода из комы и при возможности глотания нужно немедленно поесть – еда должна обязательно содержать углеводы. Вначале употребляется жидкая или желеобразная пища (недиетическая кола, сок, чай с сахаром, мед, варенье и т. п.), а затем можно перейти и на твердую (бутерброд, печенье и т. п.). Если своевременно не поесть – кома может тут же повториться.
6. Проверьте уровень глюкозы в крови. Если в течение 15 мин человек не пришел в себя, вызывайте «Скорую помощь». Доза глюкагона может введена повторно через 20 мин.
7. Желательно в случае тяжелой гипогликемии позвонить лечащему врачу, чтобы под его контролем были сделаны необходимые лечебные мероприятия. Желательно получить от лечащего врача инструкцию о выведении из гипогликемии, когда он выписывает сахароснижающий препарат, особенно, инсулин. Внимательно ознакомьтесь с инструкцией к ГлюкаГену, а также дайте ее прочитать вашим близким, членам семьи и сотрудникам на работе, чтобы и они были в курсе того, что нужно делать в случае тяжелой гипогликемии.
8. Срок хранения ампулы с порошком ГлюкаГена – год, но если его развести в растворе, то не более 48 часов даже в холодильнике.
Ставьте в известность своего врача о введении Глюка-Гена во время приступа гипогликемии. Также сообщайте ему о том, как часто возникает гипогликемия, даже умеренно выраженная. Работая с ним в тесном контакте, вы всегда подберете такую дозу инсулина, режима питания и физической активности, что гипогликемии вас беспокоить не будут.
Во время беременности рекомендуется особенно тщательно контролировать уровень глюкозы в крови, вводя такую дозу инсулина, которая поддерживает глюкозу в крови максимально близко к нормальным значениям. Это может спровоцировать гипогликемии, которых не было до беременности. Чаще всего они легкие или средней выраженности. Для предотвращения гипогликемии беременным рекомендуется исследовать уровень глюкозы в крови в наиболее вероятных для нее точках, например, перед очередным приемом пищи и в середине ночи (3–4 часа утра). Если уровень глюкозы в крови оказался ниже 4,0 ммоль/л, то нужно принимать меры профилактики развития гипогликемии, даже если ее симптомы отсутствуют. При беременности для устранения гипогликемии рекомендуется вводить половину обычной дозы глюкагона, то есть вводится не весь раствор ГлюкаГена, а половина, особенно на ранней стадии развития гипогликемии. Но если через 15 мин сознание остается все еще замутненным, то рекомендуется ввести остаток глюкагона и вызывать скорую помощь. Те, кто вам помогает во время беременности, должны знать, во-первых, что вы беременны, и, во-вторых, что делать во время возникновения у вас гипогликемии. Уточните у вашего лечащего врача относительно допустимой для вас дозы ГлюкаГена.
Раздел 2. Гипергликемия
2.1. Диабет 1-го типа и диабетический кетоацидоз
2.2. Диабет 2-го типа и гиперосмолярный гипергликемический синдром
Но наиболее подходящим средством выведения из комы в домашних условиях является глюкагон, который можно приобрести, например, через сайт www. aptekaonline.ru в виде лекарственного препарата фирмы «Ново Нордиск» – ГлюкаГен 1 мг. Это тоже инъекция, но подкожная или внутримышечная, что существенно проще внутривенной. Но и этой манипуляцией кто-то должен владеть из близких, хотя для нее и не нужно специального медицинского образования, а лишь небольшой навык, обычно приобретаемый с помощью апельсина в качестве подопытного. Но следует иметь в виду, что глюкагон не работает при истощении запасов глюкозы в печени (недостаток гликогена), так как его действие заключается в принудительном выбросе глюкозы из печени, несмотря на то, что инсулина в организме много (передозировка инсулина вызвала гипогликемию). Инсулин, как было указано ранее, препятствует выбросу глюкозы из печени. Недостаток запаса глюкозы в печени (гликогена) наблюдается, например, при голодании или злоупотреблении алкоголем, а также при некоторых воспалительных болезнях печени.

Инъекция глюкагона:
1. Обычно набор для введения Глюкагена ярко окрашен и содержит пошаговую инструкцию.
2. Набор для введения ГлюкаГена содержит шприц, наполненный жидкостью для разведения препарата и бутылочку с порошком ГлюкаГена. Вам необходимо растворить порошок раствором непосредственно перед инъекцией. Инструкция по смешиванию прилагается к препарату:

Проколоть иглой резиновую пробку флакона, содержащего лиофилизат ГлюкаГен, и ввести во флакон всю жидкость, находящуюся в шприце



3. ГлюкаГен можно вводить в руку, бедро или ягодицу.
4. В случае рвоты необходимо человека, находящегося в гипогликемической коме, повернуть на бок, чтобы он не захлебнулся.
5. После выхода из комы и при возможности глотания нужно немедленно поесть – еда должна обязательно содержать углеводы. Вначале употребляется жидкая или желеобразная пища (недиетическая кола, сок, чай с сахаром, мед, варенье и т. п.), а затем можно перейти и на твердую (бутерброд, печенье и т. п.). Если своевременно не поесть – кома может тут же повториться.
6. Проверьте уровень глюкозы в крови. Если в течение 15 мин человек не пришел в себя, вызывайте «Скорую помощь». Доза глюкагона может введена повторно через 20 мин.
7. Желательно в случае тяжелой гипогликемии позвонить лечащему врачу, чтобы под его контролем были сделаны необходимые лечебные мероприятия. Желательно получить от лечащего врача инструкцию о выведении из гипогликемии, когда он выписывает сахароснижающий препарат, особенно, инсулин. Внимательно ознакомьтесь с инструкцией к ГлюкаГену, а также дайте ее прочитать вашим близким, членам семьи и сотрудникам на работе, чтобы и они были в курсе того, что нужно делать в случае тяжелой гипогликемии.
8. Срок хранения ампулы с порошком ГлюкаГена – год, но если его развести в растворе, то не более 48 часов даже в холодильнике.
Ставьте в известность своего врача о введении Глюка-Гена во время приступа гипогликемии. Также сообщайте ему о том, как часто возникает гипогликемия, даже умеренно выраженная. Работая с ним в тесном контакте, вы всегда подберете такую дозу инсулина, режима питания и физической активности, что гипогликемии вас беспокоить не будут.
Во время беременности рекомендуется особенно тщательно контролировать уровень глюкозы в крови, вводя такую дозу инсулина, которая поддерживает глюкозу в крови максимально близко к нормальным значениям. Это может спровоцировать гипогликемии, которых не было до беременности. Чаще всего они легкие или средней выраженности. Для предотвращения гипогликемии беременным рекомендуется исследовать уровень глюкозы в крови в наиболее вероятных для нее точках, например, перед очередным приемом пищи и в середине ночи (3–4 часа утра). Если уровень глюкозы в крови оказался ниже 4,0 ммоль/л, то нужно принимать меры профилактики развития гипогликемии, даже если ее симптомы отсутствуют. При беременности для устранения гипогликемии рекомендуется вводить половину обычной дозы глюкагона, то есть вводится не весь раствор ГлюкаГена, а половина, особенно на ранней стадии развития гипогликемии. Но если через 15 мин сознание остается все еще замутненным, то рекомендуется ввести остаток глюкагона и вызывать скорую помощь. Те, кто вам помогает во время беременности, должны знать, во-первых, что вы беременны, и, во-вторых, что делать во время возникновения у вас гипогликемии. Уточните у вашего лечащего врача относительно допустимой для вас дозы ГлюкаГена.
Раздел 2. Гипергликемия
Повышенный уровень глюкозы в крови называется гипергликемией, и так как медицинские работники для краткости используют именно этот термин, то полагаю, будет полезным к нему привыкнуть. Следует заметить, что при диабете уровень глюкозы в крови скорее повышен, чем нормален и, более того, целевые значения глюкозы крови при диабете несколько выше нормы. Например, если в норме уровень гликированного гемоглобина (А1с), который прямо связан с уровнем глюкозы крови, не превышает 6 %, то целевое его значение при диабете меньше 7 %. Так что нужно отличать очень высокую гипергликемию от незначительной и, в каком-то смысле, допустимой. Вам, прежде всего, нужно знать симптомы высокой гипергликемии, точно так же, как описанные ранее симптомы гипогликемии. Это нужно для того, чтобы в случае высокой гипергликемии принять срочные меры для ее снижения, иначе может развиться так называемая диабетическая кома (син. гипергликемическая кома, диабетический кетоацидоз) – потеря сознания из-за очень высокого уровня глюкозы крови. К развитию гипергликемической комы ведут следующие причины:
• инфекционные заболевания, сопровождающиеся повышением температуры (чаще всего инфекция верхних дыхательных или мочевых путей);
• стресс;
• необоснованный отказ от введения инсулина;
• неправильное питание;
• прием некоторых лекарств (например, преднизолона или мочегонных препаратов).
• инфекционные заболевания, сопровождающиеся повышением температуры (чаще всего инфекция верхних дыхательных или мочевых путей);
• стресс;
• необоснованный отказ от введения инсулина;
• неправильное питание;
• прием некоторых лекарств (например, преднизолона или мочегонных препаратов).
2.1. Диабет 1-го типа и диабетический кетоацидоз
Как мы уже разбирали ранее, недостаток выработки инсулина поджелудочной железой при диабете 1-го типа ведет к повышению уровня глюкозы крови. В редких случаях чрезмерное повышение уровня глюкозы крови может вызвать серьезное, но вполне предотвратимое состояние – диабетический кетоацидоз. Он возникает при очень выраженном недостатке инсулина в организме, который более характерен для диабета 1-го типа, чем второго. Именно поэтому диабетический кетоацидоз существенно чаще возникает при диабете 1-го типа.
Выраженный недостаток инсулина приводит не только к повышенной продукции глюкозы печенью, но и кетоновых тел. Резкий дефицит инсулина возникает при острых заболеваниях или стрессе, так как в этом случае вырабатываются гормоны, мешающие действию инсулина. Именно по этой причине диабетический кетоацидоз нередко возникает при невыявленном диабете 1-го типа на фоне инфекции или стресса.
Диабетический кетоацидоз может быть вызван, казалось бы, безобидной причиной: вы пропустили очередную инъекцию инсулина или не проконтролировали срок годности препарата инсулина, или же заблокировалась подача инсулина дозатором инсулина. Но этот временный дефицит инсулина может привести к запредельному для глюкометра уровню глюкозы крови (глюкометр в этом случае выдает на экран сообщение «высокий уровень глюкозы крови», без цифры), а далее – к диабетической коме, нарушению дыхания и даже смерти.
Диабетический кетоацидоз может возникнуть во время острой болезни или стресса, когда вырабатываются гормоны, стимулирующие выработку глюкозы печенью и препятствующие действию инсулина. Возможно, когда вы остро заболеете (простуда, например, с температурой) и у вас пропадет аппетит, вы можете подумать: «Раз я не ем, то пропущу и инъекцию инсулина». Но ваш организм нуждается в инсулине даже когда вы ничего не едите. Более того, во время простуды потребность в нем даже возрастает как минимум на треть. Кроме инсулина повышенное потребление жидкости тоже полезно при острых болезнях. С лечащим врачом вы должны обсудить ваши действия в случае резкого повышения глюкозы крови и как предотвратить эти состояния при острых болезнях и стрессе.
• Выражены классические симптомы сахарного диабета: частое и обильное мочеиспускание, жажда, сухость во рту.
• Потеря аппетита и/или боль в животе.
• Быстрая, в течение суток, потеря веса (за счет обезвоживания и распада жировой ткани).
• Судороги икроножных мышц и мышечная слабость (в результате потери с мочой минеральных солей).
• Зуд кожи и в области гениталий.
• Тошнота и/или рвота.
• Нечеткое зрение.
• Повышение температуры.
• Теплая, сухая или румяная кожа.
• Затруднение дыхания.
• Чувство слабости
• Бессонница
• Запах ацетона изо рта (такой же запах, как и у растворителя для снятия лака с ногтей).
• Потеря сознания (кома как таковая).
Итак, когда при диабете развивается недомогание, а также тошнота, рвота и боли в животе, необходимо предполагать не только «расстройство желудка», но и первые признаки диабетической комы. Исследование, которое позволяет убедиться в наличии диабетического кетоацидоза – определение кетоновых тел в моче. Тест-полоски для этого исследовании можно приобрести в аптеке. Некоторые глюкометры кроме глюкозы крови определяют в крови и кетоновые тела. Вам желательно определять уровень кетоновых тел не только когда глюкоза крови превышает 13–15 ммоль/л, но и при острых болезнях. Если на фоне высокого уровня глюкозы крови в моче появляются следы кетоновых тел, то это означает, что доза инсулина недостаточна. Кетоновые тела рекомендуется определять в следующих случаях:
• Если уровень глюкозы крови превышает 13–15 ммоль/д.
• Когда у вас острое заболевание, особенно, сопровождающееся высокой температурой, приступами рвоты или поносом.
• Когда у вас выраженная усталость, запах ацетона изо рта, затрудненное дыхание или заторможенность.
• Во время беременности, когда уровень глюкозы крови превышает 11,0 ммоль/л.
• Стакан или любая другая чистая посуда (емкость) для сбора мочи, но не обязательно, так как исследование можно провести и без сбора мочи.
• Часы или любой другой таймер.
 Рис. 6. Тест-полоски для определения кетоновых тел в моче «Урикет-1», которые содержатся в пенале
Рис. 6. Тест-полоски для определения кетоновых тел в моче «Урикет-1», которые содержатся в пенале
Последовательность действий:
1. Для анализа используется свежесобранная в чистую посуду моча – не более чем за 2 часа до анализа. Мочу собирать не обязательно, так как можно помочиться на тест-полоску. В последнем случае сразу переходите к пункту 2.
2. Открыть пенал, извлечь из него полоску и немедленно плотно закрыть пенал крышкой.
3. На 3–5 сек поместить полоску в собранную мочу или помочиться на тест-полоску. Избыток мочи на тест полоске удалить встряхиванием или осторожным прикосновением ребром полоски к чистой фильтровальной бумаге на 2–3 сек. Или осторожным прикоснуться ребром полоски к стенке посуды с мочой.
4. Положите тест-полоску на ровную чистую сухую поверхность сенсорным элементом вверх.
5. Через 2 мин с момента погружения сенсорного элемента в мочу сравнить окраску сенсорного элемента с цветной шкалой (рис. 7) на этикетке упаковки комплекта при хорошем освещении.
6. Изменение окраски сенсорного элемента свидетельствует о наличии кетоновых тел в моче (качественное определение). Полуколичественное определение можно провести путем сопоставления цвета тест-полоски и цифр под цветовой шкалой.
7. Кетоновые тела появляются в моче только в случае кетоза (кетоацидоза). Если кетоновые тела в моче есть, свяжитесь со своим лечащим врачом и сообщите ему результат. Он даст рекомендации по лечению.
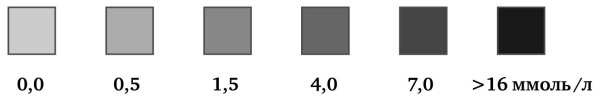 Рис. 7. Цветовая шкала для определения содержания кетоновых тел в моче для «Урикет-1». Под шкалой дана примерная концентрация кетоновых тел в ммоль/л.
Рис. 7. Цветовая шкала для определения содержания кетоновых тел в моче для «Урикет-1». Под шкалой дана примерная концентрация кетоновых тел в ммоль/л.
ВНИМАНИЕ: эту шкалу нельзя использовать для оценки ваших результатов – она дана только в качестве примера. Сопоставлять нужно только со шкалой, прилагаемой к набору тест-полосок.
• Возможно, вам понадобится немедленно ввести дополнительно короткий (простой) инсулин.
• Нужно пить много жидкости, чтобы предотвратить обезвоживание организма.
• Срочно вызывайте «скорую помощь», если кетоновые тела быстро не снижаются или у вас непрекращающаяся рвота.
• В этой ситуации дома с вами должны быть те, кто знает, что делать, если ваше состояние станет ухудшаться и у вас разовьется диабетический кетоацидоз, несмотря на предпринимаемые меры.
Возникшее острое заболевание требует более частого исследования глюкозы крови и определения кетоновых тел. Оба эти исследования следует проводить каждые 4 часа до тех пор, пока вам не станет заметно лучше. Кроме того, моча на ацетон должна исследоваться дополнительно, если ваше состояние начнет ухудшаться или появится рвота, даже в тех случаях, когда уровень глюкозы крови невысок. Именно повышение кетоновых тел вызывает рвоту!
Беременные также должны часто исследовать мочу на кетоновые тела. Ежедневное исследование кетоновых тел позволяет вовремя заметить ухудшение и предотвратить развитие диабетического кетоацидоза, который очень опасен для развития плода.
Возможно, ваш врач порекомендует вам исследовать кетоновые тела не в моче, а в крови. В этом случае кетоновые тела крови исследуются с помощью специального глюкометра, оснащенного и тест-полосками для определения кетоновых тел. Производитель глюкометра фирма Эббот и он называется «Глюкометр ОптиумЭксид». Подробную информацию о нем можно получить на русскоязычном Сайте http://www.abbottdiabetescare.ru/optium-xceed Точность определения кетоза этим глюкометром выше, чем по моче.
Предлагается несколько методов, которые позволяют устранить выраженные нарушения обмена веществ. Из них выберите тот, который вас больше устраивает. Вместе с тем, если вы используете простой инсулин только от случая к случаю, то вам больше подойдет первый метод, а если вы овладели методом самоконтроля диабета на фоне инсулинотерапии, то лучше использовать второй метод корректировки. Третий метод по своим возможностям аналогичен второму.
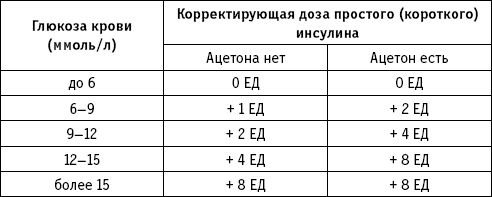
1 – й вариант расчета корректирующей дозы (табл. 2):
• обычная доза инсулина длительного действия (пролонгированного) не меняется, он вводится, как обычно;
• через каждые 2 часа определяется глюкометромглюкоза крови;
• если ацетона в моче нет и если спустя 2 часа после введения очередной дозы простого инсулина (допустим, 8 ед.) уровень глюкозы в крови продолжает нарастать (допустим, он вырос до 15 ммоль/л), то следует снова ввести простой инсулин, но большей, откорректированной дозе (в нашем примере 8+4=12 ед. Согласно правилу, представленному в табл. 2). И так далее, пока не будет устранена опасность развития гипергликемической комы, т. е. фактически пока не будут устранены начальные признаки этой комы и не нормализуется глюкоза крови.
• Если уровень глюкозы крови через два часа после введения простого инсулина не нарастает, то простой инсулин не вводится и глюкоза крови исследуется еще через два часа. На этом этапе доза инсулина снова рассчитывается в зависимости от динамики глюкозы крови. Если гликемия не повышается, доза инсулина определяется в зависимости от объема предстоящего приема углеводов и уровня глюкозы крови. Если повышается, то кроме рассчитанной дозы добавляется корректирующая в соответствии с табл. IV.1.
• Если в моче определяется ацетон, то корректирующая доза инсулина удваивается (табл. 2), так как в этом случае потребность в инсулине существенно повышается.
• Корректирующая доза не должна превышать 8 ед, то есть не рекомендуется увеличивать очередную дозу инсулина более чем на 8 ед по отношению к предыдущей, введенной за два часа до этого.
Таблица 2. Расчет дополнительной дозы простого инсулина в случае диабетической прекомы
 2-й вариант расчета корректирующей дозы
2-й вариант расчета корректирующей дозы
Расчет необходимой дозы простого инсулина при нарастающей гипергликемии можно вести и по другому методу: на каждые 1,5 или 2,5 ммоль/л повышения сахара крови вводится дополнительно 1 ед. простого инсулина. Но если в моче появляется ацетон, то рассчитываемую в этом методе дозу инсулина необходимо удвоить.
3-й вариант коррекции обмена веществ
При выраженном нарушении обмена веществ, сопровождающемся появлением ацетона в моче, с самого начала вводится подкожно простой инсулин в дозе, составляющей 20 % общей суточной дозы инсулина (т. е. от суммарной суточной дозы обычного и продленного инсулинов), и через три часа проверяется глюкоза крови и ацетон в моче. Если не произошло снижения глюкозы крови, то снова подкожно вводится 20 % общей суточной дозы инсулина.
Инъекции с указанной частотой и дозой повторяются до тех пор, пока глюкоза крови не станет явно снижаться, т. е. пока он не снизится после очередной инъекции более чем 2,5 ммоль/л. Только в этом случае очередная доза простого инсулина снижается до 10 % общей суточной дозы и следующее исследование глюкозы крови и ацетона мочи проводится снова через 3 часа (даже ночью). Пока уровень глюкозы крови не снизится менее 10 ммоль/л, исследование глюкозы крови и мочи на ацетон повторяются каждые 3 часа и каждые 3 часа вводится необходимая доза инсулина. После снижения глюкозы крови ниже 10 ммоль/л возвращаются к обычной инсулинотерапии.
Прием углеводов. Как только глюкоза крови окажется ниже 10 ммоль/л, необходимо начать прием углеводов. В этом состоянии лучше всего подходят, например, бананы из-за высокого содержания в них не только углеводов, но и калия. Сладкий чай рекомендуется при тошноте и позывах к рвоте. Для предотвращения развития «голодного кетоза» суточное количество принимаемых с пищей углеводов должно составлять, по меньшей мере, 6 ХЕ (72 г), и их прием равномерно распределяется в течении дня.
Выраженный недостаток инсулина приводит не только к повышенной продукции глюкозы печенью, но и кетоновых тел. Резкий дефицит инсулина возникает при острых заболеваниях или стрессе, так как в этом случае вырабатываются гормоны, мешающие действию инсулина. Именно по этой причине диабетический кетоацидоз нередко возникает при невыявленном диабете 1-го типа на фоне инфекции или стресса.
Диабетический кетоацидоз может быть вызван, казалось бы, безобидной причиной: вы пропустили очередную инъекцию инсулина или не проконтролировали срок годности препарата инсулина, или же заблокировалась подача инсулина дозатором инсулина. Но этот временный дефицит инсулина может привести к запредельному для глюкометра уровню глюкозы крови (глюкометр в этом случае выдает на экран сообщение «высокий уровень глюкозы крови», без цифры), а далее – к диабетической коме, нарушению дыхания и даже смерти.
Диабетический кетоацидоз может возникнуть во время острой болезни или стресса, когда вырабатываются гормоны, стимулирующие выработку глюкозы печенью и препятствующие действию инсулина. Возможно, когда вы остро заболеете (простуда, например, с температурой) и у вас пропадет аппетит, вы можете подумать: «Раз я не ем, то пропущу и инъекцию инсулина». Но ваш организм нуждается в инсулине даже когда вы ничего не едите. Более того, во время простуды потребность в нем даже возрастает как минимум на треть. Кроме инсулина повышенное потребление жидкости тоже полезно при острых болезнях. С лечащим врачом вы должны обсудить ваши действия в случае резкого повышения глюкозы крови и как предотвратить эти состояния при острых болезнях и стрессе.
Симптомы высокой гипергликемии и диабетического кетоацидоза
• Уровень глюкозы крови превышает 13–15 ммоль/л и не снижается.• Выражены классические симптомы сахарного диабета: частое и обильное мочеиспускание, жажда, сухость во рту.
• Потеря аппетита и/или боль в животе.
• Быстрая, в течение суток, потеря веса (за счет обезвоживания и распада жировой ткани).
• Судороги икроножных мышц и мышечная слабость (в результате потери с мочой минеральных солей).
• Зуд кожи и в области гениталий.
• Тошнота и/или рвота.
• Нечеткое зрение.
• Повышение температуры.
• Теплая, сухая или румяная кожа.
• Затруднение дыхания.
• Чувство слабости
• Бессонница
• Запах ацетона изо рта (такой же запах, как и у растворителя для снятия лака с ногтей).
• Потеря сознания (кома как таковая).
Итак, когда при диабете развивается недомогание, а также тошнота, рвота и боли в животе, необходимо предполагать не только «расстройство желудка», но и первые признаки диабетической комы. Исследование, которое позволяет убедиться в наличии диабетического кетоацидоза – определение кетоновых тел в моче. Тест-полоски для этого исследовании можно приобрести в аптеке. Некоторые глюкометры кроме глюкозы крови определяют в крови и кетоновые тела. Вам желательно определять уровень кетоновых тел не только когда глюкоза крови превышает 13–15 ммоль/л, но и при острых болезнях. Если на фоне высокого уровня глюкозы крови в моче появляются следы кетоновых тел, то это означает, что доза инсулина недостаточна. Кетоновые тела рекомендуется определять в следующих случаях:
• Если уровень глюкозы крови превышает 13–15 ммоль/д.
• Когда у вас острое заболевание, особенно, сопровождающееся высокой температурой, приступами рвоты или поносом.
• Когда у вас выраженная усталость, запах ацетона изо рта, затрудненное дыхание или заторможенность.
• Во время беременности, когда уровень глюкозы крови превышает 11,0 ммоль/л.
Необходимые средства для определения кетоновых тел в моче
• Тест-полоски для определения глюкозы в моче («Урикет-1», например).• Стакан или любая другая чистая посуда (емкость) для сбора мочи, но не обязательно, так как исследование можно провести и без сбора мочи.
• Часы или любой другой таймер.
Последовательность определения кетоновых тел в моче
Для исследовании кетоновых тел в моче можно использовать тест-полоски российского производства «Урикет-1» (рис. 6), срок годности которых до двух лет. Их можно приобрести не только в аптеке, но и через сайт производителя http://www.biosensoran.ru/Bios_an/uriket-l.htm. Описание методики определения кетоновых тел в моче основано на инструкции к этим тест-полоскам.
Последовательность действий:
1. Для анализа используется свежесобранная в чистую посуду моча – не более чем за 2 часа до анализа. Мочу собирать не обязательно, так как можно помочиться на тест-полоску. В последнем случае сразу переходите к пункту 2.
2. Открыть пенал, извлечь из него полоску и немедленно плотно закрыть пенал крышкой.
3. На 3–5 сек поместить полоску в собранную мочу или помочиться на тест-полоску. Избыток мочи на тест полоске удалить встряхиванием или осторожным прикосновением ребром полоски к чистой фильтровальной бумаге на 2–3 сек. Или осторожным прикоснуться ребром полоски к стенке посуды с мочой.
4. Положите тест-полоску на ровную чистую сухую поверхность сенсорным элементом вверх.
5. Через 2 мин с момента погружения сенсорного элемента в мочу сравнить окраску сенсорного элемента с цветной шкалой (рис. 7) на этикетке упаковки комплекта при хорошем освещении.
6. Изменение окраски сенсорного элемента свидетельствует о наличии кетоновых тел в моче (качественное определение). Полуколичественное определение можно провести путем сопоставления цвета тест-полоски и цифр под цветовой шкалой.
7. Кетоновые тела появляются в моче только в случае кетоза (кетоацидоза). Если кетоновые тела в моче есть, свяжитесь со своим лечащим врачом и сообщите ему результат. Он даст рекомендации по лечению.

ВНИМАНИЕ: эту шкалу нельзя использовать для оценки ваших результатов – она дана только в качестве примера. Сопоставлять нужно только со шкалой, прилагаемой к набору тест-полосок.
Если в моче уровень кетоновых тел средний или высокий
• Свяжитесь со своим лечащим врачом или воспользуйтесь инструкцией, которую вы ранее с ним выработали для таких ситуаций.• Возможно, вам понадобится немедленно ввести дополнительно короткий (простой) инсулин.
• Нужно пить много жидкости, чтобы предотвратить обезвоживание организма.
• Срочно вызывайте «скорую помощь», если кетоновые тела быстро не снижаются или у вас непрекращающаяся рвота.
• В этой ситуации дома с вами должны быть те, кто знает, что делать, если ваше состояние станет ухудшаться и у вас разовьется диабетический кетоацидоз, несмотря на предпринимаемые меры.
Возникшее острое заболевание требует более частого исследования глюкозы крови и определения кетоновых тел. Оба эти исследования следует проводить каждые 4 часа до тех пор, пока вам не станет заметно лучше. Кроме того, моча на ацетон должна исследоваться дополнительно, если ваше состояние начнет ухудшаться или появится рвота, даже в тех случаях, когда уровень глюкозы крови невысок. Именно повышение кетоновых тел вызывает рвоту!
Беременные также должны часто исследовать мочу на кетоновые тела. Ежедневное исследование кетоновых тел позволяет вовремя заметить ухудшение и предотвратить развитие диабетического кетоацидоза, который очень опасен для развития плода.
Возможно, ваш врач порекомендует вам исследовать кетоновые тела не в моче, а в крови. В этом случае кетоновые тела крови исследуются с помощью специального глюкометра, оснащенного и тест-полосками для определения кетоновых тел. Производитель глюкометра фирма Эббот и он называется «Глюкометр ОптиумЭксид». Подробную информацию о нем можно получить на русскоязычном Сайте http://www.abbottdiabetescare.ru/optium-xceed Точность определения кетоза этим глюкометром выше, чем по моче.
Лечение начинающейся диабетической комы (прекомы)
Когда при диабете развивается недомогание, а также тошнота, рвота и боли в животе, необходимо предполагать не только «расстройство желудка», но и первые признаки гипергликемической комы. Начало комы легко определяется по результатам исследования крови на сахар и мочи на ацетон. Если, несмотря на высокий уровень глюкозы крови и ацетон (кетоновые тела), сознание сохранено, можно попытаться быстро нормализовать нарушенный обмен веществ самостоятельно. Основной принцип – частое, каждые 2–3 часа, введение подкожно короткого инсулина в зависимости от уровня глюкозы крови и ацетона в моче. После двух безуспешных попыток самостоятельной корректировки гипергликемии и/или ухудшении общего самочувствия – срочно обратиться к врачу! Режим частого введения простого инсулина отменяется только после исчезновения ацетона в моче и достижения целевого значения глюкозы крови!Предлагается несколько методов, которые позволяют устранить выраженные нарушения обмена веществ. Из них выберите тот, который вас больше устраивает. Вместе с тем, если вы используете простой инсулин только от случая к случаю, то вам больше подойдет первый метод, а если вы овладели методом самоконтроля диабета на фоне инсулинотерапии, то лучше использовать второй метод корректировки. Третий метод по своим возможностям аналогичен второму.
1 – й вариант расчета корректирующей дозы (табл. 2):
• обычная доза инсулина длительного действия (пролонгированного) не меняется, он вводится, как обычно;
• через каждые 2 часа определяется глюкометромглюкоза крови;
• если ацетона в моче нет и если спустя 2 часа после введения очередной дозы простого инсулина (допустим, 8 ед.) уровень глюкозы в крови продолжает нарастать (допустим, он вырос до 15 ммоль/л), то следует снова ввести простой инсулин, но большей, откорректированной дозе (в нашем примере 8+4=12 ед. Согласно правилу, представленному в табл. 2). И так далее, пока не будет устранена опасность развития гипергликемической комы, т. е. фактически пока не будут устранены начальные признаки этой комы и не нормализуется глюкоза крови.
• Если уровень глюкозы крови через два часа после введения простого инсулина не нарастает, то простой инсулин не вводится и глюкоза крови исследуется еще через два часа. На этом этапе доза инсулина снова рассчитывается в зависимости от динамики глюкозы крови. Если гликемия не повышается, доза инсулина определяется в зависимости от объема предстоящего приема углеводов и уровня глюкозы крови. Если повышается, то кроме рассчитанной дозы добавляется корректирующая в соответствии с табл. IV.1.
• Если в моче определяется ацетон, то корректирующая доза инсулина удваивается (табл. 2), так как в этом случае потребность в инсулине существенно повышается.
• Корректирующая доза не должна превышать 8 ед, то есть не рекомендуется увеличивать очередную дозу инсулина более чем на 8 ед по отношению к предыдущей, введенной за два часа до этого.
Таблица 2. Расчет дополнительной дозы простого инсулина в случае диабетической прекомы

Расчет необходимой дозы простого инсулина при нарастающей гипергликемии можно вести и по другому методу: на каждые 1,5 или 2,5 ммоль/л повышения сахара крови вводится дополнительно 1 ед. простого инсулина. Но если в моче появляется ацетон, то рассчитываемую в этом методе дозу инсулина необходимо удвоить.
3-й вариант коррекции обмена веществ
При выраженном нарушении обмена веществ, сопровождающемся появлением ацетона в моче, с самого начала вводится подкожно простой инсулин в дозе, составляющей 20 % общей суточной дозы инсулина (т. е. от суммарной суточной дозы обычного и продленного инсулинов), и через три часа проверяется глюкоза крови и ацетон в моче. Если не произошло снижения глюкозы крови, то снова подкожно вводится 20 % общей суточной дозы инсулина.
Инъекции с указанной частотой и дозой повторяются до тех пор, пока глюкоза крови не станет явно снижаться, т. е. пока он не снизится после очередной инъекции более чем 2,5 ммоль/л. Только в этом случае очередная доза простого инсулина снижается до 10 % общей суточной дозы и следующее исследование глюкозы крови и ацетона мочи проводится снова через 3 часа (даже ночью). Пока уровень глюкозы крови не снизится менее 10 ммоль/л, исследование глюкозы крови и мочи на ацетон повторяются каждые 3 часа и каждые 3 часа вводится необходимая доза инсулина. После снижения глюкозы крови ниже 10 ммоль/л возвращаются к обычной инсулинотерапии.
Прием углеводов. Как только глюкоза крови окажется ниже 10 ммоль/л, необходимо начать прием углеводов. В этом состоянии лучше всего подходят, например, бананы из-за высокого содержания в них не только углеводов, но и калия. Сладкий чай рекомендуется при тошноте и позывах к рвоте. Для предотвращения развития «голодного кетоза» суточное количество принимаемых с пищей углеводов должно составлять, по меньшей мере, 6 ХЕ (72 г), и их прием равномерно распределяется в течении дня.
2.2. Диабет 2-го типа и гиперосмолярный гипергликемический синдром
При диабете 2-го типа, когда для снижения глюкозы крови используется не инсулин, а другие сахароснижающие средства, уровень глюкозы крови не так сильно и быстро меняется, как при 1-м типе. Вместе с тем острое и значительное повышение глюкозы крови может наблюдаться и при диабете 2-го типа, угрожая здоровью и жизни. Отличительной особенностью значительного повышения глюкозы крови при диабете 2-го типа является частое отсутствие при этом кетоновых тел. Хотя глюкоза крови может достигать чрезвычайно высоких значений – 30 ммоль/л и даже 55 ммоль/л. Нередко это состояние возникает при длительно текущем скрытом диабете, о котором человек и не подозревает. Очень высокий уровень глюкозы крови вызывает потерю сознания (кому).
Итак, гиперосмолярным гипергликемическим синдромом (ГГС) называют острое состояние, при котором глюкоза крови очень высока, а кетоновые тела отсутствуют в крови и моче. Если его не лечить, то развивается кома, а затем смерть. ГГС возникает только при диабете 2-го типа, причем как у тех, кто старается нормализовать уровень глюкозы крови только диетой и физическими упражнениями, так и у тех, кто получает сахароснижающие препараты.
В трети случаев это состояние возникает при скрыто протекающем диабете, то есть ранее не диагностированном. ГГС могут также вызывать стресс, острые инфекции, сердечный приступ, инсульт, прием кортикостероидных гормонов и даже мочегонных. Чаще ГСС развивается у людей с ограниченной подвижностью, например, у пожилых или у тех, кто не в состоянии себя обслуживать. Кроме того с возрастом ощущение жажды притупляется, и недостаток потребления жидкости может спровоцировать это состояние, так как при дефиците жидкости в организме Сдегидратации) концентрация глюкозы крови нарастает.
В принципе, ведущим признаком ГГС является дегидратация, которая развивается при диабете 2-го типа следующим образом. Повышение глюкозы крови приводит к появлению глюкозы в моче, которая «тянет» за собой воду и мочи начинает выделяться много. Если эту потерю воды с мочой не компенсировать адекватным приемом жидкости, то в организме все больше и больше не хватает воды. Дефицит воды настает постепенно, в течение дней и даже недель. Чем меньше воды в организме, тем «гуще» становится кровь, и в ней поэтому повышается концентрация глюкозы крови. Таким образом, глюкоза в крови при ГГС повышается, прежде всего, из-за сгущения крови, а не дефицита инсулина. Именно поэтому при ГГС нет кетоновых тел – главного признака выраженного дефицита инсулина. При критически высокой степени дегидратации человек теряет сознание, развивается кома, а затем наступает смерть.
• Выраженная жажда, которая может постепенно исчезнуть;
• Бессонница или спутанное сознание;
• Теплая, сухая кожа без признаков потливости;
• Высокий уровень глюкозы крови. Если ее уровень превышает 15 ммоль/л в двух подряд исследованиях, свяжитесь с вашим лечащим врачом. Если он превышает 25–30 ммоль/л и не снижается, необходимо срочно доставить вас в больницу.
Если у вас возник один из вышеописанных признаков ГГС, вам нужно срочно связаться с лечащим врачом. В этом случае рядом с вами должен быть кто-то, кто осведомлен, что нужно делать, так как вы можете потерять сознание. Если вы определяете глюкозу крови хотя бы один раз в день, то этого достаточно, чтобы предотвратить развитие ГГС. В случае плохого самочувствия глюкоза крови должна исследоваться как минимум три раза в день. Также важно принимать достаточное количество безалкогольной и не содержащей сахар жидкости – в норме в день человек должен выпивать не менее 1,5–2 литров жидкости. В случае нарастания глюкозы крови, возможно, придется вводить инсулин, даже если ранее вам его не назначали.
Итак, гиперосмолярным гипергликемическим синдромом (ГГС) называют острое состояние, при котором глюкоза крови очень высока, а кетоновые тела отсутствуют в крови и моче. Если его не лечить, то развивается кома, а затем смерть. ГГС возникает только при диабете 2-го типа, причем как у тех, кто старается нормализовать уровень глюкозы крови только диетой и физическими упражнениями, так и у тех, кто получает сахароснижающие препараты.
В трети случаев это состояние возникает при скрыто протекающем диабете, то есть ранее не диагностированном. ГГС могут также вызывать стресс, острые инфекции, сердечный приступ, инсульт, прием кортикостероидных гормонов и даже мочегонных. Чаще ГСС развивается у людей с ограниченной подвижностью, например, у пожилых или у тех, кто не в состоянии себя обслуживать. Кроме того с возрастом ощущение жажды притупляется, и недостаток потребления жидкости может спровоцировать это состояние, так как при дефиците жидкости в организме Сдегидратации) концентрация глюкозы крови нарастает.
В принципе, ведущим признаком ГГС является дегидратация, которая развивается при диабете 2-го типа следующим образом. Повышение глюкозы крови приводит к появлению глюкозы в моче, которая «тянет» за собой воду и мочи начинает выделяться много. Если эту потерю воды с мочой не компенсировать адекватным приемом жидкости, то в организме все больше и больше не хватает воды. Дефицит воды настает постепенно, в течение дней и даже недель. Чем меньше воды в организме, тем «гуще» становится кровь, и в ней поэтому повышается концентрация глюкозы крови. Таким образом, глюкоза в крови при ГГС повышается, прежде всего, из-за сгущения крови, а не дефицита инсулина. Именно поэтому при ГГС нет кетоновых тел – главного признака выраженного дефицита инсулина. При критически высокой степени дегидратации человек теряет сознание, развивается кома, а затем наступает смерть.
Симптомы ГГС
• Сухие в трещинах губы;• Выраженная жажда, которая может постепенно исчезнуть;
• Бессонница или спутанное сознание;
• Теплая, сухая кожа без признаков потливости;
• Высокий уровень глюкозы крови. Если ее уровень превышает 15 ммоль/л в двух подряд исследованиях, свяжитесь с вашим лечащим врачом. Если он превышает 25–30 ммоль/л и не снижается, необходимо срочно доставить вас в больницу.
Если у вас возник один из вышеописанных признаков ГГС, вам нужно срочно связаться с лечащим врачом. В этом случае рядом с вами должен быть кто-то, кто осведомлен, что нужно делать, так как вы можете потерять сознание. Если вы определяете глюкозу крови хотя бы один раз в день, то этого достаточно, чтобы предотвратить развитие ГГС. В случае плохого самочувствия глюкоза крови должна исследоваться как минимум три раза в день. Также важно принимать достаточное количество безалкогольной и не содержащей сахар жидкости – в норме в день человек должен выпивать не менее 1,5–2 литров жидкости. В случае нарастания глюкозы крови, возможно, придется вводить инсулин, даже если ранее вам его не назначали.
