Страница:
Александр Георгиевич Швецов
Формирование здоровья детей в дошкольных учреждениях
Введение
Здоровье человека – одна из наиболее сложных комплексных проблем современной науки. Оно определяет состояние и благополучие государства в целом. Потенциал здоровья закладывается в генофонде человека и передается по наследству, но полнота реализации этого потенциала – дело рук самого человека, так как зависит не только от природной, но и социальной среды обитания. Это объективная составляющая здоровья, а субъективная – это здоровый образ жизни, который закладывается еще в утробе матери, а в детстве формируются начала большинства хронических болезней взрослых.
С момента становления отечественной медицины было заявлено о необходимости уделить основное внимание профилактическому направлению, а на деле в первую очередь решались задачи клинической медицины. Позиция советского и российского здравоохранения, когда в центр внимания ставится больной человек, показала малоперспективность этого направления. Состояние здоровья населения Российской Федерации из года в год ухудшается. В настоящее время положение усугубляется снижением качества медицинского обслуживания, так как материальная база здравоохранения требует срочного укрепления и модернизации.
Молодое поколение «хиреет» на глазах. По данным Всероссийской диспансеризации детского населения 2002 г., за прошедшее десятилетие отмечено снижение доли здоровых детей с 46 до 32 %, одновременно вдвое увеличилось количество детей с низким удельным весом, 16 % обследованных детей имеют хроническую патологию и инвалидность. Военкоматы не могут обеспечить призыва в армию здорового пополнения. Все напасти начинаются с детского сада, где 52 % так называемых «практически здоровых детей» имеют различные функциональные отклонения, еще не закрепившиеся в форме конкретного заболевания.
Говорить сегодня о существовании полноценной системы дошкольно-школьного здравоохранения некорректно. Закон «Об охране здоровья граждан РФ» предусматривает оказание плановой медицинской помощи детям в организованных детских коллективах силами педиатров дошкольно-школьных отделений детских поликлиник, которые влачат жалкое существование по причине прочно установившегося отношения к ним как выразителям второстепенного, профилактического направления педиатрии. В основном они представлены заведующими, выполняющими функции медицинских статистиков, собирающих информацию о здоровье детей из детских садов и школ, и отдельными врачами, в большинстве пенсионерами.
Физиологическая педиатрия, где главным объектом внимания является здоровый ребенок, разрушена. Функции дошкольного врача принудительно возложены на участковых педиатров как дополнительная нагрузка. Необходимо отметить, что они очень неуютно чувствуют себя в ДОУ, так как не знают, как приспособить себя к медицинскому обслуживанию здоровых детей. Они этому не обучены, они этого не изучали, когда получали педиатрическое образование. В вузе им усиленно прививалось клиническое, а не гигиеническое мышление. Их учили квалифицированной работе с больным ребенком, но не со здоровым (за исключением педиатрии развития раннего возраста, не имеющей отношения к ДОУ). Поэтому максимум, в чем смогли себя найти участковые педиатры в детских учреждениях – это провести 1–2 раза в год осмотр детей для определения группы здоровья и обязательно провести текущий осмотр детей для медицинского отвода от прививок. Больше они ничем не интересуются, хотя все остальное – это и есть их основная деятельность.
Эффективность работы участкового педиатра в ДОУ практически нулевая, если исходить из того, что дошкольный врач должен охранять здоровье здоровых детей.
Не лучше обстоят дела и с другими кадрами в детском саду: медицинскими сестрами и воспитателями.
В нашей стране система среднего медицинского образования не готовит медсестер для физиологической педиатрии. Принято считать, что методологии первичной профилактики обучать не надо. В итоге на работу в ДОУ (как и в школу) приходят и врач, и медицинская сестра лечебного профиля, обученные уходу за больным ребенком, первичной диагностике недуга и оказанию ему доврачебной помощи (врач в ДОУ не лечит), проведению лечебно-профилактических процедур (инъекций, компрессов, массажа и пр.). Наличие диплома врача-педиатра и медицинской сестры дает им право самостоятельно начинать постигать азы профилактического обслуживания детей в детском учреждении: осуществлять плановый гигиенический контроль за режимом дня, обучением, питанием, двигательным режимом, закаливанием и пр., управлять процессом здоровья детей.
Медицинские работники ДОУ управляют процессами роста и развития ребенка, воспитатели непосредственно исполняют эту работу. Чтобы грамотно осуществлять этот процесс, воспитателям, по сути педагогам, необходим определенный объем медицинских, в первую очередь гигиенических, знаний. А они не получают их в период своей профессиональной подготовки, поэтому вынуждены приобретать эти знания самостоятельно в процессе работы.
В настоящее время в России в системе подготовки специалистов для детских учреждений не уделяется должного внимания такому важному направлению, как профилактическая оздоровительная работа. Процесс самообучения специалистов может быть эффективным лишь при хорошем информационном обеспечении обучающегося.
Надеемся, что этот скромный труд – обобщение опыта обслуживания детей в дошкольных учреждениях – будет интересен и полезен всем, кто принимает непосредственное участие в воспитании детей дошкольного возраста.
С момента становления отечественной медицины было заявлено о необходимости уделить основное внимание профилактическому направлению, а на деле в первую очередь решались задачи клинической медицины. Позиция советского и российского здравоохранения, когда в центр внимания ставится больной человек, показала малоперспективность этого направления. Состояние здоровья населения Российской Федерации из года в год ухудшается. В настоящее время положение усугубляется снижением качества медицинского обслуживания, так как материальная база здравоохранения требует срочного укрепления и модернизации.
Молодое поколение «хиреет» на глазах. По данным Всероссийской диспансеризации детского населения 2002 г., за прошедшее десятилетие отмечено снижение доли здоровых детей с 46 до 32 %, одновременно вдвое увеличилось количество детей с низким удельным весом, 16 % обследованных детей имеют хроническую патологию и инвалидность. Военкоматы не могут обеспечить призыва в армию здорового пополнения. Все напасти начинаются с детского сада, где 52 % так называемых «практически здоровых детей» имеют различные функциональные отклонения, еще не закрепившиеся в форме конкретного заболевания.
Говорить сегодня о существовании полноценной системы дошкольно-школьного здравоохранения некорректно. Закон «Об охране здоровья граждан РФ» предусматривает оказание плановой медицинской помощи детям в организованных детских коллективах силами педиатров дошкольно-школьных отделений детских поликлиник, которые влачат жалкое существование по причине прочно установившегося отношения к ним как выразителям второстепенного, профилактического направления педиатрии. В основном они представлены заведующими, выполняющими функции медицинских статистиков, собирающих информацию о здоровье детей из детских садов и школ, и отдельными врачами, в большинстве пенсионерами.
Физиологическая педиатрия, где главным объектом внимания является здоровый ребенок, разрушена. Функции дошкольного врача принудительно возложены на участковых педиатров как дополнительная нагрузка. Необходимо отметить, что они очень неуютно чувствуют себя в ДОУ, так как не знают, как приспособить себя к медицинскому обслуживанию здоровых детей. Они этому не обучены, они этого не изучали, когда получали педиатрическое образование. В вузе им усиленно прививалось клиническое, а не гигиеническое мышление. Их учили квалифицированной работе с больным ребенком, но не со здоровым (за исключением педиатрии развития раннего возраста, не имеющей отношения к ДОУ). Поэтому максимум, в чем смогли себя найти участковые педиатры в детских учреждениях – это провести 1–2 раза в год осмотр детей для определения группы здоровья и обязательно провести текущий осмотр детей для медицинского отвода от прививок. Больше они ничем не интересуются, хотя все остальное – это и есть их основная деятельность.
Эффективность работы участкового педиатра в ДОУ практически нулевая, если исходить из того, что дошкольный врач должен охранять здоровье здоровых детей.
Не лучше обстоят дела и с другими кадрами в детском саду: медицинскими сестрами и воспитателями.
В нашей стране система среднего медицинского образования не готовит медсестер для физиологической педиатрии. Принято считать, что методологии первичной профилактики обучать не надо. В итоге на работу в ДОУ (как и в школу) приходят и врач, и медицинская сестра лечебного профиля, обученные уходу за больным ребенком, первичной диагностике недуга и оказанию ему доврачебной помощи (врач в ДОУ не лечит), проведению лечебно-профилактических процедур (инъекций, компрессов, массажа и пр.). Наличие диплома врача-педиатра и медицинской сестры дает им право самостоятельно начинать постигать азы профилактического обслуживания детей в детском учреждении: осуществлять плановый гигиенический контроль за режимом дня, обучением, питанием, двигательным режимом, закаливанием и пр., управлять процессом здоровья детей.
Медицинские работники ДОУ управляют процессами роста и развития ребенка, воспитатели непосредственно исполняют эту работу. Чтобы грамотно осуществлять этот процесс, воспитателям, по сути педагогам, необходим определенный объем медицинских, в первую очередь гигиенических, знаний. А они не получают их в период своей профессиональной подготовки, поэтому вынуждены приобретать эти знания самостоятельно в процессе работы.
В настоящее время в России в системе подготовки специалистов для детских учреждений не уделяется должного внимания такому важному направлению, как профилактическая оздоровительная работа. Процесс самообучения специалистов может быть эффективным лишь при хорошем информационном обеспечении обучающегося.
Надеемся, что этот скромный труд – обобщение опыта обслуживания детей в дошкольных учреждениях – будет интересен и полезен всем, кто принимает непосредственное участие в воспитании детей дошкольного возраста.
УПРАВЛЕНИЕ ЗДОРОВЬЕМ ДЕТЕЙ В В ДОШКОЛЬНЫХ УЧРЕЖДЕНИЯХ
Медицинское обслуживание детей в детских дошкольных учреждениях – компетенция медицинского персонала и врачей базовых детских поликлиник. Оно также подконтрольно органам санитарного надзора и народного образования. Средства и методы решения проблем медицинского обеспечения детей в дошкольных образовательных учреждениях разнообразны, динамичны во времени и изменчивы. Разрабатываются они различными ведомствами и отдельными специалистами. Подходы к одной и той же проблеме часто трактуются с прямо противоположных позиций. Эффективность избранного медико-профилактического воздействия на детей проявляется в конечном результате – состоянии их здоровья.
Что включает в себя это понятие, наиболее четко отражено в следующем определении. Здоровье – это способность противостоять воздействиям инфекции, физических, химических и психических факторов окружающей среды.
Современное определение здоровья ребенка содержит пять признаков:
• адаптируемость – приспособляемость к окружающей среде;
• равновесие – способность организма функционировать во внешней среде, сохраняя гомеостаз (постоянство внутренней среды);
• благополучие – состояние душевного и физического покоя, вызванное благоприятным протеканием всех жизненных процессов ребенка;
• гармоничность – уравновешенность всех функций, обеспечивающих наиболее успешное протекание роста и развития организма;
• способность функционировать – главная составляющая практического понимания здоровья, отражающая степень согласованности всех вышеперечисленных признаков, обеспечивающих высокий уровень биологической и социальной активности и трудоспособности человека.
На основе этих признаков здоровье можно рассматривать как способность организма выполнять биологические и социальные функции, как свойство, присущее любому состоянию организма – от оптимального «благополучного» до экстремального (болезнь). Сегодня уже признано, что рассматривать здоровье через его противоположность – болезнь, некорректно, так как ее наличие или отсутствие свидетельствует лишь об утрате или не утрате части здоровья.
Физическое состояние человека подразумевает степень его готовности выполнять различные нагрузки в данный отрезок времени, зависящую от уровня физических (двигательных) качеств, особенностей физического развития, функциональных возможностей отдельных систем организма, наличия или отсутствия заболеваний и травм.
Таким образом, физическое состояние человека зависит от:
• уровня развития физических качеств (силы, быстроты, гибкости, ловкости);
• морфологических и функциональных особенностей физического развития, соответствия или несоответствия биологического возраста календарному;
• функциональных показателей отдельных систем организма, характеризующих физическую работоспособность организма; их резервных возможностей;
• состояния здоровья, определяемого уровнем неспецифической резистентности иммунной защиты.
Каждый из этих элементов может позитивно или негативно влиять на здоровье.
Гармоничное взаимоотношение ребенка с окружающей средой формирует гармонично развитого, здорового ребенка, способного выполнять свои общественные функции.
До сих пор нет точного объяснения, что входит в понятие «здоровый ребенок». Это связано с широтой индивидуальных колебаний важнейших показателей жизнедеятельности организма, а также с многообразием факторов, влияющих на здоровье человека. Не установлена окончательно и соподчиненность факторов, определяющих здоровье ребенка.
Что же влияет на здоровье и физическое состояние воспитанников детских дошкольных учреждений? В качестве ведущих можно выделить следующие факторы:
• среда обитания, в том числе психологический микроклимат в детском дошкольном учреждении и дома. В понятие «среда обитания» вкладываются жилищно-бытовые условия, пребывание в ДОУ (площадь на одного ребенка, набор помещений, коммунальные условия, тип застройки, степень озеленения участка и т. д.), квалификация обслуживающего персонала, определяющая морально-психологический климат в коллективе, влияние антропогенных факторов (загрязнение окружающей среды и т. д.);
• питание в детском дошкольном учреждении, которое покрывает 90 % суточной потребности ребенка в еде, определяется полноценностью, сбалансированностью суточного рациона, правильным распределением пищи в течение дня, обеспечивающим наиболее полное ее потребление и усвоение;
• двигательный режим, с которым связаны гиподинамия и гипокинезия, имеющие место в детских дошкольных учреждениях, либо вследствие пребывания большого количества детей в замкнутых помещениях, либо в результате малоподвижного образа жизни (нарушение режима дня: искусственное ограничение подвижности, отсутствие организованных игровых прогулок и т. д.), что приводит к развитию в организме детей функциональных и морфологических изменений (разновидность явления дизадаптации: атрофия от бездействия). Специфические ее проявления – уменьшение энергообмена и потребности в пище, отрицательный азотистый баланс, перестройка жирового обмена с тенденцией к увеличению доли жирового компонента в массе тела, деминерализация костной ткани. В результате изменяется общая способность организма реагировать на воздействие извне, снижается его сопротивляемость заболеваниям, развивается астения, падает физическая работоспособность и устойчивость к стрессовым воздействиям;
• специфический иммунитет ребенка, формирующийся в результате плановой иммунопрофилактической работы в детском дошкольном учреждении. Иммунопрофилактика является единственным средством предупреждения массовых инфекций, передающихся воздушно-капельным путем. Особенно важна иммунопрофилактика в предупреждении таких заболеваний, как туберкулез, дифтерия, коклюш, скарлатина, полиомиелит;
• уровень неспецифической резистентности (сопротивляемости заболеваниям) организма ребенка. К нему относятся нарушения обмена веществ, дефицит по отдельным питательным веществам (белкам, витаминам, микроэлементам), избыточное питание, гиподинамия и гипокинезия, нарушения нормального течения психических и физиологических процессов. При этом особое значение имеет закаливание;
• уровень санитарной культуры детей, родителей и обслуживающего персонала детского дошкольного учреждения, который определяет стереотип «здорового» поведения в быту и в детском учреждении. Санитарная грамотность – составная часть санитарной культуры, хотя на практике широко распространен вариант поведения – «знать, но не делать». Санитарная культура предполагает наличие обеих составляющих – «знать и делать». Формирование санитарной культуры детей состоит в их повседневном гигиеническом воспитании, родителей – в целенаправленной санитарно-просветительной работе, обслуживающего персонала – в повышении уровня санитарной грамотности и совершенствовании контроля за выполнением санитарно-гигиенических, эстетических и этических норм и правил;
• уровень медицинского обслуживания детей в детском дошкольном учреждении зависит от качества специальной подготовки медицинского персонала. К сожалению, в настоящее время подготовка медработников для ДОУ оставляет желать лучшего. Единственным критерием, отражающим профессиональную компетентность и врача, и среднего медицинского работника детского учреждения, является стаж работы.
На сегодня при всем многообразии публикаций по вопросам организации медицинского обслуживания детей в ДОУ нет единой комплексной системы по этому вопросу. А она должна быть стержнем всей работы медперсонала, педагогического и младшего обслуживающего персонала детских учреждений для достижения конечной цели – высоких показателей физического развития и здоровья детей. Залогом успеха медицинского обслуживания детей в дошкольных образовательных учреждениях является эффективное информационное обеспечение. В этом вопросе сегодня ощущается «информационный голод». В этих условиях важное значение приобретают региональные методические материалы по различным вопросам деятельности детских дошкольных учреждений.
Эффективность медицинского обслуживания детей в ДОУ зависит также от медицинской оснащенности и медицинского снабжения медпунктов детских учреждений, а их в настоящее время явно не достает;
биологические (наследственные) факторы как степень риска нарушения здоровья детей связаны, главным образом, с вредными привычками матери и отца, инфекционными заболеваниями, перенесенными матерью во время беременности, недоношенностью, асфиксией в родах и т. д. Они в значительной степени влияют на процессы жизнедеятельности детского организма, повышают возможность развития патологии. Такие дети «группы риска» требуют повышенного внимания к себе со стороны медработников ДОУ, разработки индивидуальных оздоровительных мероприятий. В полном объеме индивидуальная оздоровительная и профилактическая работа в отношении всего контингента детей практически невозможна. Поэтому вся система оздоровительной и профилактической работы в ДОУ разрабатывается в расчете на среднестатистического ребенка. Таким образом, окружающая среда, воздействующая на ребенка в условиях детского дошкольного учреждения, определяет уровень его здоровья. Большой диапазон колебаний функционального состояния органов и систем, поддерживающих жизнеспособность организма в пределах нормы, получил название адаптации. Основой здоровья, отражающего физиологическое состояние организма в окружающей среде, является степень его адаптации к этой среде. Взаимосвязь понятий «здоровье-болезнь» определяет «болезнь» как состояние дизадаптации, проявляющееся в различных формах.
Общий дисбаланс организма с окружающей средой проявляется в отклонении от нормы физического развития. Не случайно физическое развитие в статистике здоровья относится к прямым показателям здоровья.
Болезнь – это форма частного дисбаланса организма с окружающей средой, выявляющаяся по принципу «где тонко, там и рвется». В статистике заболеваемость во всех ее формах относится к косвенным показателям здоровья.
Выраженное отклонение в физическом развитии и особенно возникшее заболевание представляют собой крайние формы дизадаптации организма, в которых медицинское вмешательство носит уже не профилактический, а лечебный или оздоровительный характер. Оздоровительные программы включают в себя комплекс мер, направленных на предупреждение обострения и тяжести течения заболеваний у детей или донозологических состояний с высоким риском развития. Реализация этих программ осуществляется, главным образом, среди детей диспансерной группы и часто болеющих детей.
Профилактические программы направлены не на предупреждение конкретных заболеваний, а на снижение вероятности их развития (дети в период адаптации к ДОУ, в восстановительном периоде после перенесенных заболеваний и т. д.).
Такое уточнение изложенных, на первый взгляд общеизвестных, понятий необходимо для обоснования правильного методического подхода к разработке профилактических и оздоровительных программ в детских организованных коллективах.
При формировании здоровья детей в детских дошкольных учреждениях ведущую роль играет диагностика донозологических (предболезненных) состояний у детей, таких, которые уже не могут быть оценены как норма и в то же время еще не являются заболеванием. Активное профилактическое вмешательство именно на этой стадии состояния организма дает наибольший эффект при наименьших материальных затратах.
Разработка комплексной системы медицинского обслуживания в детских дошкольных учреждениях – цель этого пособия. Систематизация накопленного опыта и знаний помогла разработать такую систему теоретических и практических положений, когда с одной стороны, определена деятельность медицинского и педагогического персонала детских дошкольных учреждений, а с другой – не подавляется личная инициатива работников.
Предлагаемая комплексная система медицинского обслуживания детей в детских дошкольных учреждениях включает в себя:
• организацию и проверку состояния здоровья детей в динамике;
• разработку плановой профилактической и оздоровительной работы с детьми;
• режим питания детей в ДОУ;
• введение в режим дня обязательного ежедневного оздоровительно-игрового часа;
• совершенствование системы закаливания детей;
• повышение квалификации средних медицинских работников дошкольных образовательных учреждений.
Наибольший объем профилактической работы ложится на плечи педагогического и младшего обслуживающего персонала ДОУ, а медицинские работники выступают в роли методистов, планирующих, обучающих и контролирующих проведение этой работы. К сожалению, это не всегда адекватно воспринимается воспитателями и их помощниками, которые часто отказываются выполнять некоторые оздоровительные мероприятия (раздача детям поливитаминов, индукторов кальция, элеутерококка, проведение точечного массажа, отдельных закаливающих процедур и т. д.).
Конечный результат позволяет мобилизовать весь коллектив учреждения на борьбу за здоровье детей. От показателя заболеваемости и посещаемости детей должно зависеть и материальное поощрение работников ДОУ.
Что включает в себя это понятие, наиболее четко отражено в следующем определении. Здоровье – это способность противостоять воздействиям инфекции, физических, химических и психических факторов окружающей среды.
Современное определение здоровья ребенка содержит пять признаков:
• адаптируемость – приспособляемость к окружающей среде;
• равновесие – способность организма функционировать во внешней среде, сохраняя гомеостаз (постоянство внутренней среды);
• благополучие – состояние душевного и физического покоя, вызванное благоприятным протеканием всех жизненных процессов ребенка;
• гармоничность – уравновешенность всех функций, обеспечивающих наиболее успешное протекание роста и развития организма;
• способность функционировать – главная составляющая практического понимания здоровья, отражающая степень согласованности всех вышеперечисленных признаков, обеспечивающих высокий уровень биологической и социальной активности и трудоспособности человека.
На основе этих признаков здоровье можно рассматривать как способность организма выполнять биологические и социальные функции, как свойство, присущее любому состоянию организма – от оптимального «благополучного» до экстремального (болезнь). Сегодня уже признано, что рассматривать здоровье через его противоположность – болезнь, некорректно, так как ее наличие или отсутствие свидетельствует лишь об утрате или не утрате части здоровья.
Физическое состояние человека подразумевает степень его готовности выполнять различные нагрузки в данный отрезок времени, зависящую от уровня физических (двигательных) качеств, особенностей физического развития, функциональных возможностей отдельных систем организма, наличия или отсутствия заболеваний и травм.
Таким образом, физическое состояние человека зависит от:
• уровня развития физических качеств (силы, быстроты, гибкости, ловкости);
• морфологических и функциональных особенностей физического развития, соответствия или несоответствия биологического возраста календарному;
• функциональных показателей отдельных систем организма, характеризующих физическую работоспособность организма; их резервных возможностей;
• состояния здоровья, определяемого уровнем неспецифической резистентности иммунной защиты.
Каждый из этих элементов может позитивно или негативно влиять на здоровье.
Гармоничное взаимоотношение ребенка с окружающей средой формирует гармонично развитого, здорового ребенка, способного выполнять свои общественные функции.
До сих пор нет точного объяснения, что входит в понятие «здоровый ребенок». Это связано с широтой индивидуальных колебаний важнейших показателей жизнедеятельности организма, а также с многообразием факторов, влияющих на здоровье человека. Не установлена окончательно и соподчиненность факторов, определяющих здоровье ребенка.
Что же влияет на здоровье и физическое состояние воспитанников детских дошкольных учреждений? В качестве ведущих можно выделить следующие факторы:
• среда обитания, в том числе психологический микроклимат в детском дошкольном учреждении и дома. В понятие «среда обитания» вкладываются жилищно-бытовые условия, пребывание в ДОУ (площадь на одного ребенка, набор помещений, коммунальные условия, тип застройки, степень озеленения участка и т. д.), квалификация обслуживающего персонала, определяющая морально-психологический климат в коллективе, влияние антропогенных факторов (загрязнение окружающей среды и т. д.);
• питание в детском дошкольном учреждении, которое покрывает 90 % суточной потребности ребенка в еде, определяется полноценностью, сбалансированностью суточного рациона, правильным распределением пищи в течение дня, обеспечивающим наиболее полное ее потребление и усвоение;
• двигательный режим, с которым связаны гиподинамия и гипокинезия, имеющие место в детских дошкольных учреждениях, либо вследствие пребывания большого количества детей в замкнутых помещениях, либо в результате малоподвижного образа жизни (нарушение режима дня: искусственное ограничение подвижности, отсутствие организованных игровых прогулок и т. д.), что приводит к развитию в организме детей функциональных и морфологических изменений (разновидность явления дизадаптации: атрофия от бездействия). Специфические ее проявления – уменьшение энергообмена и потребности в пище, отрицательный азотистый баланс, перестройка жирового обмена с тенденцией к увеличению доли жирового компонента в массе тела, деминерализация костной ткани. В результате изменяется общая способность организма реагировать на воздействие извне, снижается его сопротивляемость заболеваниям, развивается астения, падает физическая работоспособность и устойчивость к стрессовым воздействиям;
• специфический иммунитет ребенка, формирующийся в результате плановой иммунопрофилактической работы в детском дошкольном учреждении. Иммунопрофилактика является единственным средством предупреждения массовых инфекций, передающихся воздушно-капельным путем. Особенно важна иммунопрофилактика в предупреждении таких заболеваний, как туберкулез, дифтерия, коклюш, скарлатина, полиомиелит;
• уровень неспецифической резистентности (сопротивляемости заболеваниям) организма ребенка. К нему относятся нарушения обмена веществ, дефицит по отдельным питательным веществам (белкам, витаминам, микроэлементам), избыточное питание, гиподинамия и гипокинезия, нарушения нормального течения психических и физиологических процессов. При этом особое значение имеет закаливание;
• уровень санитарной культуры детей, родителей и обслуживающего персонала детского дошкольного учреждения, который определяет стереотип «здорового» поведения в быту и в детском учреждении. Санитарная грамотность – составная часть санитарной культуры, хотя на практике широко распространен вариант поведения – «знать, но не делать». Санитарная культура предполагает наличие обеих составляющих – «знать и делать». Формирование санитарной культуры детей состоит в их повседневном гигиеническом воспитании, родителей – в целенаправленной санитарно-просветительной работе, обслуживающего персонала – в повышении уровня санитарной грамотности и совершенствовании контроля за выполнением санитарно-гигиенических, эстетических и этических норм и правил;
• уровень медицинского обслуживания детей в детском дошкольном учреждении зависит от качества специальной подготовки медицинского персонала. К сожалению, в настоящее время подготовка медработников для ДОУ оставляет желать лучшего. Единственным критерием, отражающим профессиональную компетентность и врача, и среднего медицинского работника детского учреждения, является стаж работы.
На сегодня при всем многообразии публикаций по вопросам организации медицинского обслуживания детей в ДОУ нет единой комплексной системы по этому вопросу. А она должна быть стержнем всей работы медперсонала, педагогического и младшего обслуживающего персонала детских учреждений для достижения конечной цели – высоких показателей физического развития и здоровья детей. Залогом успеха медицинского обслуживания детей в дошкольных образовательных учреждениях является эффективное информационное обеспечение. В этом вопросе сегодня ощущается «информационный голод». В этих условиях важное значение приобретают региональные методические материалы по различным вопросам деятельности детских дошкольных учреждений.
Эффективность медицинского обслуживания детей в ДОУ зависит также от медицинской оснащенности и медицинского снабжения медпунктов детских учреждений, а их в настоящее время явно не достает;
биологические (наследственные) факторы как степень риска нарушения здоровья детей связаны, главным образом, с вредными привычками матери и отца, инфекционными заболеваниями, перенесенными матерью во время беременности, недоношенностью, асфиксией в родах и т. д. Они в значительной степени влияют на процессы жизнедеятельности детского организма, повышают возможность развития патологии. Такие дети «группы риска» требуют повышенного внимания к себе со стороны медработников ДОУ, разработки индивидуальных оздоровительных мероприятий. В полном объеме индивидуальная оздоровительная и профилактическая работа в отношении всего контингента детей практически невозможна. Поэтому вся система оздоровительной и профилактической работы в ДОУ разрабатывается в расчете на среднестатистического ребенка. Таким образом, окружающая среда, воздействующая на ребенка в условиях детского дошкольного учреждения, определяет уровень его здоровья. Большой диапазон колебаний функционального состояния органов и систем, поддерживающих жизнеспособность организма в пределах нормы, получил название адаптации. Основой здоровья, отражающего физиологическое состояние организма в окружающей среде, является степень его адаптации к этой среде. Взаимосвязь понятий «здоровье-болезнь» определяет «болезнь» как состояние дизадаптации, проявляющееся в различных формах.
Общий дисбаланс организма с окружающей средой проявляется в отклонении от нормы физического развития. Не случайно физическое развитие в статистике здоровья относится к прямым показателям здоровья.
Болезнь – это форма частного дисбаланса организма с окружающей средой, выявляющаяся по принципу «где тонко, там и рвется». В статистике заболеваемость во всех ее формах относится к косвенным показателям здоровья.
Выраженное отклонение в физическом развитии и особенно возникшее заболевание представляют собой крайние формы дизадаптации организма, в которых медицинское вмешательство носит уже не профилактический, а лечебный или оздоровительный характер. Оздоровительные программы включают в себя комплекс мер, направленных на предупреждение обострения и тяжести течения заболеваний у детей или донозологических состояний с высоким риском развития. Реализация этих программ осуществляется, главным образом, среди детей диспансерной группы и часто болеющих детей.
Профилактические программы направлены не на предупреждение конкретных заболеваний, а на снижение вероятности их развития (дети в период адаптации к ДОУ, в восстановительном периоде после перенесенных заболеваний и т. д.).
Такое уточнение изложенных, на первый взгляд общеизвестных, понятий необходимо для обоснования правильного методического подхода к разработке профилактических и оздоровительных программ в детских организованных коллективах.
При формировании здоровья детей в детских дошкольных учреждениях ведущую роль играет диагностика донозологических (предболезненных) состояний у детей, таких, которые уже не могут быть оценены как норма и в то же время еще не являются заболеванием. Активное профилактическое вмешательство именно на этой стадии состояния организма дает наибольший эффект при наименьших материальных затратах.
Разработка комплексной системы медицинского обслуживания в детских дошкольных учреждениях – цель этого пособия. Систематизация накопленного опыта и знаний помогла разработать такую систему теоретических и практических положений, когда с одной стороны, определена деятельность медицинского и педагогического персонала детских дошкольных учреждений, а с другой – не подавляется личная инициатива работников.
Предлагаемая комплексная система медицинского обслуживания детей в детских дошкольных учреждениях включает в себя:
• организацию и проверку состояния здоровья детей в динамике;
• разработку плановой профилактической и оздоровительной работы с детьми;
• режим питания детей в ДОУ;
• введение в режим дня обязательного ежедневного оздоровительно-игрового часа;
• совершенствование системы закаливания детей;
• повышение квалификации средних медицинских работников дошкольных образовательных учреждений.
Наибольший объем профилактической работы ложится на плечи педагогического и младшего обслуживающего персонала ДОУ, а медицинские работники выступают в роли методистов, планирующих, обучающих и контролирующих проведение этой работы. К сожалению, это не всегда адекватно воспринимается воспитателями и их помощниками, которые часто отказываются выполнять некоторые оздоровительные мероприятия (раздача детям поливитаминов, индукторов кальция, элеутерококка, проведение точечного массажа, отдельных закаливающих процедур и т. д.).
Конечный результат позволяет мобилизовать весь коллектив учреждения на борьбу за здоровье детей. От показателя заболеваемости и посещаемости детей должно зависеть и материальное поощрение работников ДОУ.
ОРГАНИЗАЦИЯ И ПРОВЕДЕНИЕ НАБЛЮДЕНИЯ ЗА СОСТОЯНИЕМ ЗДОРОВЬЯ ДЕТЕЙ В ДОШКОЛЬНЫХ ОБРАЗОВАТЕЛЬНЫХ УЧРЕЖДЕНИЯХ
Методика исследования физического развития детей
Антропометрическое обследование и определение степени физического развития по его оценочным таблицам (стандартам) входит в обязанности среднего медицинского работника и воспитателя, а их интерпретация – в обязанности врача учреждения. Исследование физического развития детей проводится по единой унифицированной методике, в первую половину дня и на обнаженных детях. Это неотъемлемая часть медицинского осмотра. Периодичность и рекомендуемые единые сроки проведения антропометрических исследований зависят от возраста обследуемых:
• от 1 года до 3 лет – ежеквартально, с 20 по 30 марта, июня, сентября и декабря;
• от 3 до 7 лет – 2 раза в год, с 20 по 30 мая и ноября.
Как правило, оценка физического развития обследованных детей ограничивается сопоставлением их размеров тела со стандартами физического развития (соматометрия). В этом случае ведущими антропометрическими признаками являются рост, вес и окружность грудной клетки в паузе (т. е. при свободном дыхании). У детей до 3 лет в программу антропометрического обследования включается исследование окружности головы, но оно несет лишь терапевтическую информацию и к оценке физического развития отношения не имеет.
Определение массы тела проводится натощак или не ранее 1,5 ч после приема пищи на рычажных медицинских или электронных бытовых весах с точностью до 100 г.
Окружность грудной клетки измеряется прорезиненной сантиметровой лентой, которая должна время от времени заменяться новой, так как быстро изнашивается и вытягивается (рекомендуется заменять ее через 450–500 исследований). Лента накладывается сзади по нижним углам лопаток (они хорошо выявляются при поднятии рук вверх), спереди прикрывает нижние сегменты околососковых кружков. При измерении необходимо натянуть ленту, слегка прижав мягкие ткани. Конец ленты с началом отсчета должен находиться справа. При измерении грудного периметра паузы исследуемому предлагают громко считать или разговаривать. Точность измерения 0,5 см.
Возрастная группировка проводится на основании периодичности антропометрических обследований детей в различном возрасте.
От 1 года до 3 лет (поквартально)
– за / год 3 мес. считать от 1 г. 1 мес. 15 дней до 1 г. 4 мес. 14 дней;
– за / год 6 мес. считать от 1 г. 4 мес. 15 дней до 1 г. 7 мес. 14 дней и т. д.
От 3 до 7 лет (по полугодиям)
– за 3 года 6 мес. считать от 3 лет 3 мес. до 3 лет 8 мес. 29 дней;
– за 4 года считать от 3 лет 9 мес. до 4 лет 2 мес. 29 дней и т. д.
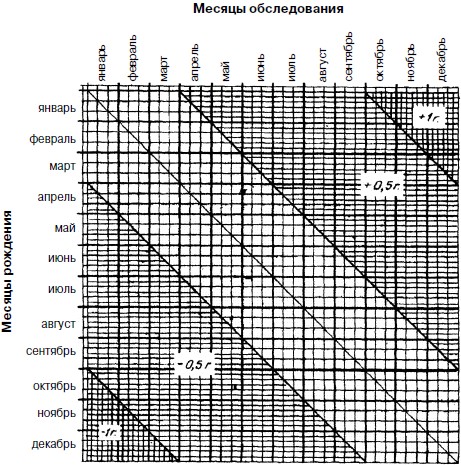
Определение возрастной группы значительно облегчается при пользовании графиками (рис. 1, 2), предложенными И.А. Соколовой.

• от 1 года до 3 лет – ежеквартально, с 20 по 30 марта, июня, сентября и декабря;
• от 3 до 7 лет – 2 раза в год, с 20 по 30 мая и ноября.
Как правило, оценка физического развития обследованных детей ограничивается сопоставлением их размеров тела со стандартами физического развития (соматометрия). В этом случае ведущими антропометрическими признаками являются рост, вес и окружность грудной клетки в паузе (т. е. при свободном дыхании). У детей до 3 лет в программу антропометрического обследования включается исследование окружности головы, но оно несет лишь терапевтическую информацию и к оценке физического развития отношения не имеет.
Одним из основных требований при проведении антропометрических исследований является их строгая унификация. Лишь единообразие приемов, использование точного, предварительно выверенного инструментария могут обеспечить достоверность полученных результатов. Все обследования производят на обнаженном ребенке, в светлом, теплом помещении, в первую половину дня, так как длина тела к концу дня уменьшается на 1–2 см в связи с уплощением свода стопы, межпозвонковых хрящей, снижения тонуса мускулатуры, а вес увеличивается в среднем на 1 кг. Температура воздуха в смотровых помещениях ДОУ должна быть не менее 20 °C[1], а число освидетельствованных должно составлять не более 60–80 человек в сутки.Измерение длины тела производят с помощью вертикального деревянного ростомера. Ребенок устанавливается спиной к его вертикальной стойке, касаясь последней пятками, ягодицами и межлопаточной областью (но не затылком!); голова ребенка находится в положении, при котором нижний край глазницы и козелок уха расположены в одной горизонтальной плоскости, перпендикулярной стойке ростомера. Подвижная планка ростомера опускается до полного соприкосновения с верхушечной точкой головы (без надавливания) и затем снимаются показания с точность до 1 см.
Определение массы тела проводится натощак или не ранее 1,5 ч после приема пищи на рычажных медицинских или электронных бытовых весах с точностью до 100 г.
Окружность грудной клетки измеряется прорезиненной сантиметровой лентой, которая должна время от времени заменяться новой, так как быстро изнашивается и вытягивается (рекомендуется заменять ее через 450–500 исследований). Лента накладывается сзади по нижним углам лопаток (они хорошо выявляются при поднятии рук вверх), спереди прикрывает нижние сегменты околососковых кружков. При измерении необходимо натянуть ленту, слегка прижав мягкие ткани. Конец ленты с началом отсчета должен находиться справа. При измерении грудного периметра паузы исследуемому предлагают громко считать или разговаривать. Точность измерения 0,5 см.
Возрастная группировка проводится на основании периодичности антропометрических обследований детей в различном возрасте.
От 1 года до 3 лет (поквартально)
– за / год 3 мес. считать от 1 г. 1 мес. 15 дней до 1 г. 4 мес. 14 дней;
– за / год 6 мес. считать от 1 г. 4 мес. 15 дней до 1 г. 7 мес. 14 дней и т. д.
От 3 до 7 лет (по полугодиям)
– за 3 года 6 мес. считать от 3 лет 3 мес. до 3 лет 8 мес. 29 дней;
– за 4 года считать от 3 лет 9 мес. до 4 лет 2 мес. 29 дней и т. д.
Определение возрастной группы значительно облегчается при пользовании графиками (рис. 1, 2), предложенными И.А. Соколовой.

Рис. 1. График для возрастной группировки детей от 1 года до 3 лет

Рис. 2. График для возрастной группировки детей от 3 до 7 летКаждый из графиков представляет собой координатную сетку, связывающую дату рождения с датой обследования. На вертикальной оси слева в выбранном масштабе наносят месяцы рождения, а на горизонтальной оси сверху – месяцы обследования, с подекадной разбивкой тех и других. Возраст отмечают в месте пересечения горизонтальной линии, проходящей через точку, обозначающую на вертикальной шкале дату рождения, и вертикальной линии, проходящей через точку, обозначающую на горизонтальной линии дату обследования. Если точка пересечения этих проводимых линий лежит в белом (незаштрихованном) поле графика, то возрастная группа равна разности между годом обследования и годом рождения. Если же точка пересечения оказывается на заштрихованных полях, то к разности между годом обследования и годом рождения надо прибавить или отнять указанное на штриховке количество месяцев.
Например: возраст ребенка, родившегося 17 ноября 1998 г. и обследованного 25 июня 2000 г., равен 2000 – 1998 = 2 г. – 6 мес. = 1 г. 6 мес, а при обследовании 20 ноября 2000 г. – 2000 – 1998 = 2 г., поскольку точка пересечения лежит в незаштрихованном поле графика.
Методика оценки физического развития детей
В настоящее время наиболее распространенным способом оценки физического развития является метод взаимосвязи антропометрических признаков (по шкалам регрессии), которые обеспечивают гармоничность, пропорциональность их сочетаний, определяют понятие «физическая красота».
