Страница:
Сухой кашель возникает при раздражении слизистой оболочки трахеи, бронхов без значительного количества секрета.
Влажный кашель сопровождается выделением мокроты – секрета слизистой оболочки дыхательных путей, в котором могут содержаться микробы, гной, кровь и другие включения. После отделения мокроты кашель обычно прекращается.
Коклюшеподобный кашель – навязчивый, кашлевые толчки следуют один за другим, но, в отличие от коклюшного кашля, не сопровождается репризами, возникает при наличии вязкой мокроты.
Битональный кашель – первый кашлевой толчок низкий, второй имеет высокий тон, наблюдается при сдавлении бронха, наличии инородных тел в крупных бронхах.
Перкуссия грудной клетки позволяет определить границы легких, подвижность легочных краев, уровень стояния диафрагмы, а также уплотнение легочной ткани и наличие эмфиземы.
Нижняя граница легких располагается на следующем уровне: справа по сосковой линии – VI ребро, по среднеподмышечной линии – VIII ребро, по лопаточной линии – IX и X ребра. Слева легкое огибает сердце, отходит от грудины на уровне IV ребра; по среднеподмышечной линии – IX ребро, по лопаточной – X ребро. По околопозвоночной линии граница справа и слева на уровне остистого отростка XI грудного позвонка.
Для диагностики поражения легких большое значение имеет определение границ долей легкого, которые проецируются на грудную клетку следующим образом: сзади справа и слева над spina scapule проецируется верхняя доля, ниже ее – нижняя, спереди справа выше IV ребра – верхняя, ниже – средняя, слева под IV ребром – нижняя. В аксиллярной области справа определяются все три доли: до IV ребра – верхняя, между IV и VI ребрами – средняя, ниже VI ребра – нижняя.
О подвижности легочных краев можно судить, определяя нижнюю границу легких на вдохе и на выдохе. Уменьшение подвижности легочных краев наблюдается при эмфиземе, отеке легких, пневмотораксе и др.
Для определения локализации легочных поражений наряду с делением легких на доли важно знать сегментарное строение легких. Бронхолегочным сегментом называется участок легочной паренхимы, более или менее полно отделенный от соседних сегментов соединительно-тканными перегородками и снабженный самостоятельным бронхом и ветвью легочной артерии. В правом легком различают 10 сегментов, в левом легком – 9.
Верхние левая и правая доли делятся на три сегмента: верхневерхушечный – 1; верхнезадний – 2; верхнепередний – 3. Средняя доля справа делится на два сегмента: среднебоковой – 4; среднепередний – 5. В левом легком средней доле соответствует язычковая, также состоящая из двух сегментов: верхнеязычкового – 4; нижнеязычкового – 5. Нижняя доля правого легкого делится на пять сегментов: базально-верхушечный – 6; базально-медиальный – 7; базально-передний – 8; базально-боковой – 9; базально-задний – 10. Нижняя доля левого легкого делится на четыре сегмента: базально-верхушечный – 6; базально-передний – 8; базально-боковой – 9; базально-задний – 10 (рис. 1).
 Рис. 1. Сегментарное строение легких: а – правое легкое (вид сбоку); б – левое легкое (вид сбоку); в – правое и левое легкие (вид спереди)
Рис. 1. Сегментарное строение легких: а – правое легкое (вид сбоку); б – левое легкое (вид сбоку); в – правое и левое легкие (вид спереди)
В норме при перкуссии определяется ясный легочный звук. Притупление или тупой легочный звук свидетельствует о наличии уплотненной легочной ткани (при крупозной, сегментарной пневмониях, ателектазе и др.) или о накоплении жидкости в плевральной полости. Коробочный оттенок перкуторного звука (тимпанит) возникает при повышении воздушности легких и наблюдается при эмфиземе. Ограниченные участки тимпанического звука определяются над полостью абсцесса, каверны.
Аускультация. При выслушивании легких определяются дыхательные шумы, обусловленные колебаниями альвеолярных стенок, голосовых связок и воздухоносных путей при прохождении по ним воздуха. У детей в зависимости от анатомо-физиологических особенностей органов дыхания в разные возрастные периоды характер дыхательных шумов меняется. У детей до 3–5 лет дыхание пуэрильное – при нем хорошо прослушиваются дыхательные шумы на вдохе и на выдохе. У более старших детей дыхание везикулярное – дыхательный шум мягкий, хорошо выслушивается на вдохе и быстро затухает на выдохе.
Ослабленное вазикулярное дыхание возникает при уменьшении или прекращении расправления легочных альвеол во время вдоха. Оно выслушивается при резком сужении воздухоносных путей в результате выраженного отека слизистой оболочки гортани, трахеи, при прекращении доступа воздуха в долю или сегмент легкого из-за наличия инородного тела в бронхе, сдавления бронха опухолью или воспалительным инфильтратом в начальной фазе бронхопневмонии, при нарушении эластичности легочной ткани в начале крупозной пневмонии, при выраженной эмфиземе легких (при астматическом статусе), при большом скоплении жидкости в плевральной полости.
Жесткое дыхание – дыхательные шумы хорошо прослушиваются на вдохе и на выдохе (при бронхитах, бронхопневмонии).
Бронхиальное дыхание – при нем выдох слышен всегда сильнее и продолжительнее, чем вдох. У здоровых детей оно выслушивается над гортанью, трахеей. При патологических состояниях оно появляется при выраженном уплотнении легочной ткани (лобарные пневмонии в стадии инфильтрации и др.).
Амфорическое дыхание – своеобразный характер бронхиального дыхания над крупными полостями в легких.
Хрипы – дыхательные шумы, возникающие в бронхах при наличии в них экссудата, выслушиваются в фазу вдоха и выдоха. Различают сухие и влажные хрипы. Сухие свистящие хрипы образуются в мелких и средних бронхах, сухие жужжащие хрипы возникают в крупных бронхах. Причинами сухих хрипов являются неравномерное сужение бронхов, шероховатости в воздухоносных путях, наличие в просвете бронха вязкого секрета.
Влажные хрипы возникают при наличии в бронхах большого количества слизи, отечной жидкости или крови. В зависимости от места образования их делят на крупно-, средне– и мелкопузырчатые.
Самые мелкие хрипы, образующиеся в бронхиолах, называются крепитирующими. Крепитация возникает только во время вдоха и зависит от разлипания альвеол, когда в них наряду с воздухом содержится небольшое количество жидкости. Крепитация характерна для начальной стадии лобарной пневмонии, начинающегося отека легкого и др.
Шум трения плевры появляется при патологических изменениях плевры – шероховатости поверхности, фибринозных наложениях. Он имеет характерное звучание, напоминающее шорох бумаги или скрип снега под ногами, выслушивается при сухом плеврите, выпотном плеврите в периоде рассасывания жидкости.
При аускультации легких необходимо соблюдать следующие правила: прослушивание предпочтительно проводить в положении сидя или стоя, так как эти положения обеспечивают равномерное участие легких в акте дыхания; проводить сравнительное выслушивание правого и левого легкого над симметрично расположенными участками; на одном месте совершенно необходимо выслушивать вдох и выдох.
Исследование органов пищеварения начинается с расспроса ребенка (родителей) о жалобах на боли в животе, нарушение аппетита, различные диспепсические расстройства (отрыжка, изжога, тошнота, рвота, характер и частота стула).
Осмотр живота в положении лежа дает возможность увидеть участие брюшной стенки в акте дыхания. При разлитом перитоните передняя брюшная стенка не участвует в дыхании.
В норме передняя брюшная стенка и грудь составляют одну плоскость. Увеличение живота в объеме наблюдается при ожирении, метеоризме, асците, значительном увеличении печени, селезенки, аномалии развития кишечника, западение брюшной стенки – при остром перитоните, туберкулезном менингите. Выраженная венозная сеть на передней брюшной стенке у детей старше 1 года свидетельствует о портальной гипертензии (внутрипеченочной – при циррозе печени, внепеченочной – при тромбозе в системе v. porte).
Пальпация живота начинается с поверхностной пальпации брюшной стенки, при этом определяется напряжение живота (defans muskulaire) – мышечная защита, которая является висцеромоторным рефлексом при воспалении брюшины (перитоните, аппендиците, прободной язве).
При глубокой пальпации в левой подвздошной области обычно удается прощупать сигмовидную кишку, в правой подвздошной области – слепую кишку. Поперечную ободочную кишку можно пропальпировать по обе стороны от срединной линии живота на 2–3 см выше или ниже пупка. У здоровых детей она прощупывается в виде мягкого цилиндра. Глубокой пальпацией иногда удается прощупать большую кривизну желудка слева на уровне или несколько выше пупка.
Печень у детей, особенно младшего возраста, относительно велика. До 5–7-летнего возраста печень выступает из-под края реберной дуги по среднеключичной линии на 1–2 см, нижний край ее безболезненный, острый и мягкоэластичный. Увеличение печени наблюдается при гепатитах, циррозах, недостаточности кровообращения (застойная печень), интоксикациях. Уменьшение размеров печени, особенно острое – при острой дистрофии печени (вирусном гепатите).
Резкая болезненность, возникшая при пальпации печени, свидетельствует о перегепатите (при переходе воспалительного процесса на капсулу) или о быстром растяжении капсулы печени (при острой сердечной недостаточности, вирусном гепатите).
Желчный пузырь у здоровых детей не пальпируется, но при холецистите, холангите обнаруживается значительная болезненность в области его проекции (нижний край печени кнаружи от латерального края правой прямой мышцы живота).
Аускультация брюшной полости применяется при подозрении на непроходимость кишечника. Усиление кишечных шумов наблюдается при инвагинации, отсутствие кишечных шумов (полное отсутствие перистальтики) – при атонии кишечника при перитоните.
У здоровых детей дошкольного и школьного возраста почка нормальных размеров не прощупывается. Если при пальпации живота удается определить почку – это указывает на ее увеличение или смещение (гидронефроз, подвижная почка и др.).
Характер стула у детей первого года жизни зависит от вида вскармливания. При грудном вскармливании кал золотисто-желтого цвета с кисловатым запахом; число испражнений у детей первого полугодия может доходить до 5, после 6 месяцев – 2–3 раза в день. При искусственном вскармливании кал светло-желтого цвета, имеет гнилостный запах; число испражнений в первом полугодии – 3–4 раза, во втором полугодии – 1–2 раза. Стул детей более старшего возраста всегда оформленный, темно-коричневый, не содержит патологических примесей, 1–2 раза в день.
Диарея – частое или однократное опорожнение кишечника с выделением жидких каловых масс. Острая диарея продолжается не более 2–3 недель, хроническая – более 3 недель.
Вода и электролиты в кишечнике всасываются и секретируются энтероцитами и колоноцитами. В эпителии ворсинок происходит всасывание ионов натрия, хлора, воды, в эпителии крипт – их секреция.
В патогенезе диареи участвуют четыре механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого, кишечная гиперэкссудация. При отдельных заболеваниях может преобладать тот или иной механизм.
Секреторная диарея развивается вследствие усиления секреции натрия и воды в просвет кишки, обусловленной воздействием бактериальных эндотоксинов (холера), энтеропатогенных вирусов, некоторых лекарств (лист сенны, кора крушины, ревень, касторовое масло). Она характеризуется безболезненной водяной диареей. При вирусных инфекциях стул жидкий, частый, без патологических примесей. Может быстро развиться обезвоживание организма.
Гиперосмолярная диарея развивается при повышенном поступлении в кишечник осмотически активных веществ (при синдроме нарушенного всасывания, приеме солевых слабительных, сорбита и др.). Среди синдромов мальабсорбции выделяют дисахаридную недостаточность (лактозную и сахарозную), целиакию (непереносимость глютена-глиадина), непереносимость белков коровьего молока. При этой форме диареи стул обильный, может содержать остатки полупереваренной пищи.
Гипер– и гипокинетическая диарея возникает в результате повышения моторной активности кишечника при неврогенной диарее, приеме слабительных, содержащих магний, и др. Стул жидкий или кашицеобразный, необильный, без патологических примесей.
Гиперэкссудативная диарея возникает вследствие «сброса» воды и электролитов в просвет кишки через поврежденную слизистую оболочку и сопровождается экссудацией белка. Наблюдается при воспалительных заболеваниях кишечника: сальмонеллезе (стул жидкий со слизью), дизентерии (стул частый, скудный, содержит слизь, гной, прожилки крови, дефекация сопровождается тенезмами) и др.
У детей раннего возраста при простой диспепсии наблюдается диспепсический стул: жидкий, с примесью зелени (из-за быстрого прохождения по кишечнику биливердина) и белых комочков (кальциевых мыл), кисловатого запаха. При гепатите стул ахоличный, серо-глинистого цвета, без патологических примесей.
Запор (задержка стула более чем на 48 часов) характеризуется скудностью и твердостью испражнений, может быть органического или функционального происхождения. Привычные запоры могут возникнуть у ребенка при неправильном приучении его к горшку (нарушается выработка рефлекса «проситься на горшок»), нарушении диеты (однообразное питание, отсутствие в рационе грубой клетчатки), систематическом употреблении слабительных средств и частых клизм. Органические запоры возникают при болезни Гиршпрунга и других аномалиях развития кишечника.
Рвота – сложный рефлекторный акт, обусловленный возбуждением рвотного центра, во время которого происходит непроизвольное выбрасывание содержимого желудка через рот. При различных инфекциях, интоксикациях, травмах черепа рвота появляется внезапно. При заболеваниях желудочно-кишечного тракта рвоте обычно предшествует тошнота.
У детей первого года жизни разновидностью рвоты являются срыгивания, которые возникают без напряжения брюшного пресса. Они могут наблюдаться у практически здоровых детей при перекорме, аэрофагии или быть симптомом начала заболевания (кишечной инфекции, ОРЗ и др.).
Боли в животе наблюдаются у детей довольно часто. Боль в животе у грудных детей может быть заподозрена на основании беспокойства, плача, импульсивных движений ногами («сучение» ножками).
Абдоминальная колика – приступ болей в животе от нескольких минут до часов возникает в результате спазма желудка, различных отделов кишечника при переедании, кормлении ребенка неадекватной по возрасту пищей, пищевой аллергии, дисбактериозе.
Кишечная инвагинация – остро возникающая сильная боль в животе, рвота, нарастают симптомы интоксикации. Живот напряжен.
Аппендицит – боли в животе, локализующиеся внизу живота справа. Дети младшего возраста не могут оценить локализацию боли и обычно указывают на боль вокруг пупка. Боль сильная, приступообразная либо постоянная, ноющая, затем присоединяются тошнота, рвота, повышение температуры. При пальпации живота наблюдаются напряжение мышц в правой подвздошной области, положительные симптомы Блюмберга – Щеткина и др.
Острый панкреатит – опоясывающие боли с преимущественной локализацией слева, выше пупка.
У детей старше 5 лет боли в животе могут наблюдаться при гастрите, язвенной болезни желудка и двенадцатиперстной кишки, холецистите и др. У девочек боли в животе могут возникнуть при кисте яичников, кровоизлияниях в них.
Кишечная инвагинация, аппендицит, ущемленная грыжа и другие заболевания могут быть причиной развития перитонита, при котором боль становится разлитой, усиливается при глубоком вдохе, кашле. Нарастают явления интоксикации.
Лабораторные методы исследования
Анализ крови
Анализ мочи
Влажный кашель сопровождается выделением мокроты – секрета слизистой оболочки дыхательных путей, в котором могут содержаться микробы, гной, кровь и другие включения. После отделения мокроты кашель обычно прекращается.
Коклюшеподобный кашель – навязчивый, кашлевые толчки следуют один за другим, но, в отличие от коклюшного кашля, не сопровождается репризами, возникает при наличии вязкой мокроты.
Битональный кашель – первый кашлевой толчок низкий, второй имеет высокий тон, наблюдается при сдавлении бронха, наличии инородных тел в крупных бронхах.
Перкуссия грудной клетки позволяет определить границы легких, подвижность легочных краев, уровень стояния диафрагмы, а также уплотнение легочной ткани и наличие эмфиземы.
Нижняя граница легких располагается на следующем уровне: справа по сосковой линии – VI ребро, по среднеподмышечной линии – VIII ребро, по лопаточной линии – IX и X ребра. Слева легкое огибает сердце, отходит от грудины на уровне IV ребра; по среднеподмышечной линии – IX ребро, по лопаточной – X ребро. По околопозвоночной линии граница справа и слева на уровне остистого отростка XI грудного позвонка.
Для диагностики поражения легких большое значение имеет определение границ долей легкого, которые проецируются на грудную клетку следующим образом: сзади справа и слева над spina scapule проецируется верхняя доля, ниже ее – нижняя, спереди справа выше IV ребра – верхняя, ниже – средняя, слева под IV ребром – нижняя. В аксиллярной области справа определяются все три доли: до IV ребра – верхняя, между IV и VI ребрами – средняя, ниже VI ребра – нижняя.
О подвижности легочных краев можно судить, определяя нижнюю границу легких на вдохе и на выдохе. Уменьшение подвижности легочных краев наблюдается при эмфиземе, отеке легких, пневмотораксе и др.
Для определения локализации легочных поражений наряду с делением легких на доли важно знать сегментарное строение легких. Бронхолегочным сегментом называется участок легочной паренхимы, более или менее полно отделенный от соседних сегментов соединительно-тканными перегородками и снабженный самостоятельным бронхом и ветвью легочной артерии. В правом легком различают 10 сегментов, в левом легком – 9.
Верхние левая и правая доли делятся на три сегмента: верхневерхушечный – 1; верхнезадний – 2; верхнепередний – 3. Средняя доля справа делится на два сегмента: среднебоковой – 4; среднепередний – 5. В левом легком средней доле соответствует язычковая, также состоящая из двух сегментов: верхнеязычкового – 4; нижнеязычкового – 5. Нижняя доля правого легкого делится на пять сегментов: базально-верхушечный – 6; базально-медиальный – 7; базально-передний – 8; базально-боковой – 9; базально-задний – 10. Нижняя доля левого легкого делится на четыре сегмента: базально-верхушечный – 6; базально-передний – 8; базально-боковой – 9; базально-задний – 10 (рис. 1).

В норме при перкуссии определяется ясный легочный звук. Притупление или тупой легочный звук свидетельствует о наличии уплотненной легочной ткани (при крупозной, сегментарной пневмониях, ателектазе и др.) или о накоплении жидкости в плевральной полости. Коробочный оттенок перкуторного звука (тимпанит) возникает при повышении воздушности легких и наблюдается при эмфиземе. Ограниченные участки тимпанического звука определяются над полостью абсцесса, каверны.
Аускультация. При выслушивании легких определяются дыхательные шумы, обусловленные колебаниями альвеолярных стенок, голосовых связок и воздухоносных путей при прохождении по ним воздуха. У детей в зависимости от анатомо-физиологических особенностей органов дыхания в разные возрастные периоды характер дыхательных шумов меняется. У детей до 3–5 лет дыхание пуэрильное – при нем хорошо прослушиваются дыхательные шумы на вдохе и на выдохе. У более старших детей дыхание везикулярное – дыхательный шум мягкий, хорошо выслушивается на вдохе и быстро затухает на выдохе.
Ослабленное вазикулярное дыхание возникает при уменьшении или прекращении расправления легочных альвеол во время вдоха. Оно выслушивается при резком сужении воздухоносных путей в результате выраженного отека слизистой оболочки гортани, трахеи, при прекращении доступа воздуха в долю или сегмент легкого из-за наличия инородного тела в бронхе, сдавления бронха опухолью или воспалительным инфильтратом в начальной фазе бронхопневмонии, при нарушении эластичности легочной ткани в начале крупозной пневмонии, при выраженной эмфиземе легких (при астматическом статусе), при большом скоплении жидкости в плевральной полости.
Жесткое дыхание – дыхательные шумы хорошо прослушиваются на вдохе и на выдохе (при бронхитах, бронхопневмонии).
Бронхиальное дыхание – при нем выдох слышен всегда сильнее и продолжительнее, чем вдох. У здоровых детей оно выслушивается над гортанью, трахеей. При патологических состояниях оно появляется при выраженном уплотнении легочной ткани (лобарные пневмонии в стадии инфильтрации и др.).
Амфорическое дыхание – своеобразный характер бронхиального дыхания над крупными полостями в легких.
Хрипы – дыхательные шумы, возникающие в бронхах при наличии в них экссудата, выслушиваются в фазу вдоха и выдоха. Различают сухие и влажные хрипы. Сухие свистящие хрипы образуются в мелких и средних бронхах, сухие жужжащие хрипы возникают в крупных бронхах. Причинами сухих хрипов являются неравномерное сужение бронхов, шероховатости в воздухоносных путях, наличие в просвете бронха вязкого секрета.
Влажные хрипы возникают при наличии в бронхах большого количества слизи, отечной жидкости или крови. В зависимости от места образования их делят на крупно-, средне– и мелкопузырчатые.
Самые мелкие хрипы, образующиеся в бронхиолах, называются крепитирующими. Крепитация возникает только во время вдоха и зависит от разлипания альвеол, когда в них наряду с воздухом содержится небольшое количество жидкости. Крепитация характерна для начальной стадии лобарной пневмонии, начинающегося отека легкого и др.
Шум трения плевры появляется при патологических изменениях плевры – шероховатости поверхности, фибринозных наложениях. Он имеет характерное звучание, напоминающее шорох бумаги или скрип снега под ногами, выслушивается при сухом плеврите, выпотном плеврите в периоде рассасывания жидкости.
При аускультации легких необходимо соблюдать следующие правила: прослушивание предпочтительно проводить в положении сидя или стоя, так как эти положения обеспечивают равномерное участие легких в акте дыхания; проводить сравнительное выслушивание правого и левого легкого над симметрично расположенными участками; на одном месте совершенно необходимо выслушивать вдох и выдох.
Исследование органов пищеварения начинается с расспроса ребенка (родителей) о жалобах на боли в животе, нарушение аппетита, различные диспепсические расстройства (отрыжка, изжога, тошнота, рвота, характер и частота стула).
Осмотр живота в положении лежа дает возможность увидеть участие брюшной стенки в акте дыхания. При разлитом перитоните передняя брюшная стенка не участвует в дыхании.
В норме передняя брюшная стенка и грудь составляют одну плоскость. Увеличение живота в объеме наблюдается при ожирении, метеоризме, асците, значительном увеличении печени, селезенки, аномалии развития кишечника, западение брюшной стенки – при остром перитоните, туберкулезном менингите. Выраженная венозная сеть на передней брюшной стенке у детей старше 1 года свидетельствует о портальной гипертензии (внутрипеченочной – при циррозе печени, внепеченочной – при тромбозе в системе v. porte).
Пальпация живота начинается с поверхностной пальпации брюшной стенки, при этом определяется напряжение живота (defans muskulaire) – мышечная защита, которая является висцеромоторным рефлексом при воспалении брюшины (перитоните, аппендиците, прободной язве).
При глубокой пальпации в левой подвздошной области обычно удается прощупать сигмовидную кишку, в правой подвздошной области – слепую кишку. Поперечную ободочную кишку можно пропальпировать по обе стороны от срединной линии живота на 2–3 см выше или ниже пупка. У здоровых детей она прощупывается в виде мягкого цилиндра. Глубокой пальпацией иногда удается прощупать большую кривизну желудка слева на уровне или несколько выше пупка.
Печень у детей, особенно младшего возраста, относительно велика. До 5–7-летнего возраста печень выступает из-под края реберной дуги по среднеключичной линии на 1–2 см, нижний край ее безболезненный, острый и мягкоэластичный. Увеличение печени наблюдается при гепатитах, циррозах, недостаточности кровообращения (застойная печень), интоксикациях. Уменьшение размеров печени, особенно острое – при острой дистрофии печени (вирусном гепатите).
Резкая болезненность, возникшая при пальпации печени, свидетельствует о перегепатите (при переходе воспалительного процесса на капсулу) или о быстром растяжении капсулы печени (при острой сердечной недостаточности, вирусном гепатите).
Желчный пузырь у здоровых детей не пальпируется, но при холецистите, холангите обнаруживается значительная болезненность в области его проекции (нижний край печени кнаружи от латерального края правой прямой мышцы живота).
Аускультация брюшной полости применяется при подозрении на непроходимость кишечника. Усиление кишечных шумов наблюдается при инвагинации, отсутствие кишечных шумов (полное отсутствие перистальтики) – при атонии кишечника при перитоните.
У здоровых детей дошкольного и школьного возраста почка нормальных размеров не прощупывается. Если при пальпации живота удается определить почку – это указывает на ее увеличение или смещение (гидронефроз, подвижная почка и др.).
Характер стула у детей первого года жизни зависит от вида вскармливания. При грудном вскармливании кал золотисто-желтого цвета с кисловатым запахом; число испражнений у детей первого полугодия может доходить до 5, после 6 месяцев – 2–3 раза в день. При искусственном вскармливании кал светло-желтого цвета, имеет гнилостный запах; число испражнений в первом полугодии – 3–4 раза, во втором полугодии – 1–2 раза. Стул детей более старшего возраста всегда оформленный, темно-коричневый, не содержит патологических примесей, 1–2 раза в день.
Диарея – частое или однократное опорожнение кишечника с выделением жидких каловых масс. Острая диарея продолжается не более 2–3 недель, хроническая – более 3 недель.
Вода и электролиты в кишечнике всасываются и секретируются энтероцитами и колоноцитами. В эпителии ворсинок происходит всасывание ионов натрия, хлора, воды, в эпителии крипт – их секреция.
В патогенезе диареи участвуют четыре механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого, кишечная гиперэкссудация. При отдельных заболеваниях может преобладать тот или иной механизм.
Секреторная диарея развивается вследствие усиления секреции натрия и воды в просвет кишки, обусловленной воздействием бактериальных эндотоксинов (холера), энтеропатогенных вирусов, некоторых лекарств (лист сенны, кора крушины, ревень, касторовое масло). Она характеризуется безболезненной водяной диареей. При вирусных инфекциях стул жидкий, частый, без патологических примесей. Может быстро развиться обезвоживание организма.
Гиперосмолярная диарея развивается при повышенном поступлении в кишечник осмотически активных веществ (при синдроме нарушенного всасывания, приеме солевых слабительных, сорбита и др.). Среди синдромов мальабсорбции выделяют дисахаридную недостаточность (лактозную и сахарозную), целиакию (непереносимость глютена-глиадина), непереносимость белков коровьего молока. При этой форме диареи стул обильный, может содержать остатки полупереваренной пищи.
Гипер– и гипокинетическая диарея возникает в результате повышения моторной активности кишечника при неврогенной диарее, приеме слабительных, содержащих магний, и др. Стул жидкий или кашицеобразный, необильный, без патологических примесей.
Гиперэкссудативная диарея возникает вследствие «сброса» воды и электролитов в просвет кишки через поврежденную слизистую оболочку и сопровождается экссудацией белка. Наблюдается при воспалительных заболеваниях кишечника: сальмонеллезе (стул жидкий со слизью), дизентерии (стул частый, скудный, содержит слизь, гной, прожилки крови, дефекация сопровождается тенезмами) и др.
У детей раннего возраста при простой диспепсии наблюдается диспепсический стул: жидкий, с примесью зелени (из-за быстрого прохождения по кишечнику биливердина) и белых комочков (кальциевых мыл), кисловатого запаха. При гепатите стул ахоличный, серо-глинистого цвета, без патологических примесей.
Запор (задержка стула более чем на 48 часов) характеризуется скудностью и твердостью испражнений, может быть органического или функционального происхождения. Привычные запоры могут возникнуть у ребенка при неправильном приучении его к горшку (нарушается выработка рефлекса «проситься на горшок»), нарушении диеты (однообразное питание, отсутствие в рационе грубой клетчатки), систематическом употреблении слабительных средств и частых клизм. Органические запоры возникают при болезни Гиршпрунга и других аномалиях развития кишечника.
Рвота – сложный рефлекторный акт, обусловленный возбуждением рвотного центра, во время которого происходит непроизвольное выбрасывание содержимого желудка через рот. При различных инфекциях, интоксикациях, травмах черепа рвота появляется внезапно. При заболеваниях желудочно-кишечного тракта рвоте обычно предшествует тошнота.
У детей первого года жизни разновидностью рвоты являются срыгивания, которые возникают без напряжения брюшного пресса. Они могут наблюдаться у практически здоровых детей при перекорме, аэрофагии или быть симптомом начала заболевания (кишечной инфекции, ОРЗ и др.).
Боли в животе наблюдаются у детей довольно часто. Боль в животе у грудных детей может быть заподозрена на основании беспокойства, плача, импульсивных движений ногами («сучение» ножками).
Абдоминальная колика – приступ болей в животе от нескольких минут до часов возникает в результате спазма желудка, различных отделов кишечника при переедании, кормлении ребенка неадекватной по возрасту пищей, пищевой аллергии, дисбактериозе.
Кишечная инвагинация – остро возникающая сильная боль в животе, рвота, нарастают симптомы интоксикации. Живот напряжен.
Аппендицит – боли в животе, локализующиеся внизу живота справа. Дети младшего возраста не могут оценить локализацию боли и обычно указывают на боль вокруг пупка. Боль сильная, приступообразная либо постоянная, ноющая, затем присоединяются тошнота, рвота, повышение температуры. При пальпации живота наблюдаются напряжение мышц в правой подвздошной области, положительные симптомы Блюмберга – Щеткина и др.
Острый панкреатит – опоясывающие боли с преимущественной локализацией слева, выше пупка.
У детей старше 5 лет боли в животе могут наблюдаться при гастрите, язвенной болезни желудка и двенадцатиперстной кишки, холецистите и др. У девочек боли в животе могут возникнуть при кисте яичников, кровоизлияниях в них.
Кишечная инвагинация, аппендицит, ущемленная грыжа и другие заболевания могут быть причиной развития перитонита, при котором боль становится разлитой, усиливается при глубоком вдохе, кашле. Нарастают явления интоксикации.
Лабораторные методы исследования
Анализ крови
Кровь составляет 6–11 % общей массы тела, является внутренней средой организма, обеспечивающей нормальное функционирование всех органов и тканей. Физиологические функции крови следующие: дыхательная – перенос кислорода от легких к тканям и углекислоты от тканей к легким; питательная – транспорт питательных материалов от пищеварительного тракта к тканям; экскреторная – удаление продуктов обмена веществ от тканей к органам выделения (мочевина, креатинин и др.); терморегулирующая; поддержание водного баланса; защитная – в крови содержатся антитоксины, антитела, белые форменные элементы, участвующие в поглощении микробов и осуществляющие иммунную защиту; регулирующая – кровь является связующим звеном между нервной системой, гормонами, медиаторами.
Состав форменных элементов крови зависит от функции органов кроветворения, органов разрушения форменных элементов и состояния депонирующих систем.
В норме кровь сохраняет относительное постоянство количественного и качественного состава, но в то же время она является одним из наиболее чувствительных показателей изменений, происходящих в организме под влиянием различных физиологических состояний (мышечная работа, пищеварение и др.) и патологических процессов.
На протяжении периода детства наблюдаются значительные изменения морфологического состава крови (табл. 5, 6).
В крови новорожденного ребенка большое количество эритроцитов, гемоглобина, лейкоцитов. Имеются и качественные отличия крови новорожденных от крови детей более старшего возраста: выражены анизоцитоз, макроцитоз, большее количество ретикулоцитов (8–20 ‰).
Таблица 5
Нормальные показатели крови у детей (B. Levin, 1987, в модификации)
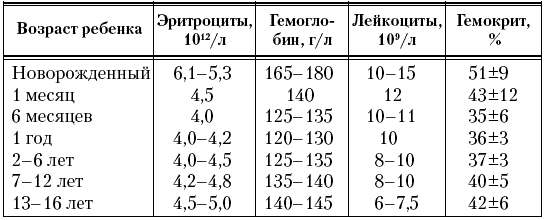
Таблица 6
Показатели биохимического исследования крови у детей 3–14 лет (М. С. Игнатова, Ю. Е. Вельтищев, 1982)

В течение первого года жизни количество эритроцитов и гемоглобина снижается, затем вновь возрастает (табл. 5). Количество лейкоцитов у детей грудного возраста колеблется от 9 · 109/л до 12 · 109/л, после года оно снижается до 6 · 109–9 · 109/л.
В лейкоцитарной формуле крови детей раннего возраста преобладают лимфоциты. У детей в возрасте от 1 месяца до 1 года количество лимфоцитов в среднем составляет 60 %, нейтрофилов – 27–30 %. После 1 года отмечается увеличение в крови нейтрофилов и уменьшение лимфоцитов, к 5–6 годам количество их сравнивается и составляет по 45 % (второй перекрест кривой нейтрофилов и лимфоцитов). После 6 лет количество нейтрофилов продолжает возрастать и к 9–11 годам составляет 60 %, а количество лимфоцитов снижается до 30 %. Количество эозинофилов у детей составляет 1–3 %, моноцитов – около 10 %, тромбоцитов – 200–300 · 109/л, СОЭ – 6–10 мм/ч. Число ретикулоцитов на первом году жизни в среднем 5–6 ‰, после года – 1–2 ‰.
Состав форменных элементов крови зависит от функции органов кроветворения, органов разрушения форменных элементов и состояния депонирующих систем.
В норме кровь сохраняет относительное постоянство количественного и качественного состава, но в то же время она является одним из наиболее чувствительных показателей изменений, происходящих в организме под влиянием различных физиологических состояний (мышечная работа, пищеварение и др.) и патологических процессов.
На протяжении периода детства наблюдаются значительные изменения морфологического состава крови (табл. 5, 6).
В крови новорожденного ребенка большое количество эритроцитов, гемоглобина, лейкоцитов. Имеются и качественные отличия крови новорожденных от крови детей более старшего возраста: выражены анизоцитоз, макроцитоз, большее количество ретикулоцитов (8–20 ‰).
Таблица 5
Нормальные показатели крови у детей (B. Levin, 1987, в модификации)

Таблица 6
Показатели биохимического исследования крови у детей 3–14 лет (М. С. Игнатова, Ю. Е. Вельтищев, 1982)

В течение первого года жизни количество эритроцитов и гемоглобина снижается, затем вновь возрастает (табл. 5). Количество лейкоцитов у детей грудного возраста колеблется от 9 · 109/л до 12 · 109/л, после года оно снижается до 6 · 109–9 · 109/л.
В лейкоцитарной формуле крови детей раннего возраста преобладают лимфоциты. У детей в возрасте от 1 месяца до 1 года количество лимфоцитов в среднем составляет 60 %, нейтрофилов – 27–30 %. После 1 года отмечается увеличение в крови нейтрофилов и уменьшение лимфоцитов, к 5–6 годам количество их сравнивается и составляет по 45 % (второй перекрест кривой нейтрофилов и лимфоцитов). После 6 лет количество нейтрофилов продолжает возрастать и к 9–11 годам составляет 60 %, а количество лимфоцитов снижается до 30 %. Количество эозинофилов у детей составляет 1–3 %, моноцитов – около 10 %, тромбоцитов – 200–300 · 109/л, СОЭ – 6–10 мм/ч. Число ретикулоцитов на первом году жизни в среднем 5–6 ‰, после года – 1–2 ‰.
Анализ мочи
Анализ мочи относится к абсолютно обязательным исследованиям, проводимым при диспансерном обследовании здоровых детей и детей с различными заболеваниями.
Мочеобразование является результатом процессов фильтрации, реабсорбции и секреции, происходящих в нефронах. Нефрон состоит из клубочка, окруженного капсулой (мальпигиево тело), и почечных канальцев.
Процесс фильтрации происходит через полупроницаемый клубочковый фильтр, в результате образуется первичная моча, которая по своему химическому составу является ультрафильтратом плазмы, не содержащим белок и клеточные элементы.
Объем фильтрации зависит от количества функционирующих клубочков, скорости гломерулярного кровотока, градиента гидростатического давления между кровью в капилляре клубочка и жидкостью в бауменовой капсуле.
В канальцах происходят процессы реабсорбции, секреции и синтеза веществ. Через стенку канальцев реабсорбируются вода, глюкоза, аминокислоты, витамин С, диффундируют мочевина, углекислота и некоторые другие вещества. Клетки канальцев обладают системами активного транспорта, обеспечивающими перенос веществ против градиента концентрации из просвета канальцев в кровь и из внеклеточной жидкости в мочу.
В клетках канальцев синтезируется ряд соединений, поступающих в кровь или мочу.
Регуляция процессов мочеобразования осуществляется нервным и гуморальным путем через гипофиз, надпочечники и др.
Дети грудного возраста выделяют относительно большее количество мочи, чем дети старшего возраста. Суточный диурез у детей 1 года – 400–450 мл, в 10 лет – 1100–1500 мл.
Цвет мочи в норме – желтый, интенсивность окраски зависит от концентрации мочевых пигментов. Длительное выделение бледной мочи характерно для несахарного и сахарного диабета, хронической почечной недостаточности. Примесь свежей крови окрашивает мочу в розово-красный цвет. Моча, содержащая билирубин, имеет желто-бурую окраску. Изменение окраски мочи наблюдается при приеме ряда лекарств (метиленовая синь, рибофлавин и др.) и употреблении продуктов, содержащих пигменты (свекла).
Свежевыпущенная моча прозрачна. Мутность мочи при отстаивании обусловлена солями. Выделение мутной мочи является признаком патологии и зависит от присутствия большого количества солей, клеточных элементов, бактерий, слизи, жира.
Моча обычно имеет слабокислую реакцию, но ее кислотность может колебаться в широких пределах (рН от 4,5 до 8,5) в зависимости от характера пищи и принимаемых лекарств.
Относительная плотность мочи пропорциональна концентрации в ней осмотически активных частиц и в основном характеризует реабсорбционную функцию канальцев. Снижение относительной плотности мочи – гипостенурия (1002–1005 г/л) – наблюдается при обильном питье, в период схождения отеков, при несахарном диабете и др.
Изостенурия – фиксированная относительная плотность мочи, равная плотности плазмы крови (1010–1012 г/л), появляется при тяжелой почечной недостаточности. Повышение относительной плотности мочи может быть при больших потерях жидкости (лихорадка, понос, рвота), сахарном диабете, нефрозе и др.
Элементы осадка мочи – органические (клеточные элементы, цилиндры) и неорганические (различные соли) – определяются при микроскопическом исследовании.
Органические элементы осадка:
1) клетки плоского эпителия в нормальной моче – 1–2 клетки в поле зрения; увеличение их количества свидетельствует о слущивании эпителиального покрова мочевыводящих путей (воспаление, гиповитаминоз А и др.);
2) клетки цилиндрического эпителия, единичные в препарате;
3) клетки почечного канальцевого эпителия; увеличение их количества наблюдается при нефротическом синдроме, хроническом гломерулонефрите;
4) эритроциты могут быть единичные (0–1 в поле зрения). Выделение эритроцитов с мочой – гематурия. Макрогематурия определяется по изменению цвета мочи. Микрогематурия – увеличение количества эритроцитов в моче до 100 в поле зрения, не отражается на цвете мочи. Гематурия – частый симптом заболеваний мочевыделительной системы, может также наблюдаться при различных нарушениях свертывания крови (ДВС-синдром, гемофилия, тромбоцитопения и др.);
5) в нормальной моче присутствуют единичные лейкоциты (0–2 в поле зрения у мальчиков, 5–6 – у девочек). Увеличение выделения лейкоцитов с мочой – лейкоцитурия. Массивная лейкоцитурия – пиурия – всегда является инфекционной и характерна для пиелонефрита. Умеренная лейкоцитурия (до 30–40 в поле зрения) может быть и асептической;
6) цилиндры – белковые (гиалиновые и восковидные) и содержащие в белковой основе различные включения (клетки, соли, жир);
7) бактериурия.
Химическое исследование мочи заключается в определении в ней содержания белка, сахара, желчных пигментов, ацетона и др.
Наряду с разовым исследованием мочи производят количественное определение эритроцитов, лейкоцитов, цилиндров либо в моче, собранной в течение суток (проба Каковского – Аддиса), либо собранной за 2 часа (проба Амбурже), либо в 1 мл мочи (проба Нечипоренко).
При пробе Каковского – Аддиса в норме количество эритроцитов до 1 000 000, лейкоцитов – до 2 000 000, цилиндров – до 10 000. При пробах Амбурже и Нечипоренко количество эритроцитов до 1000, лейкоцитов – 200, цилиндров – до 70.
Для оценки колебаний в течение суток количества выделенной мочи и ее относительной плотности используют пробу Зимницкого, которую проводят при обычном пищевом и водном режимах и обычной двигательной активности. Мочу собирают за трехчасовые периоды. Учитывают количество жидкости, которое получил ребенок (питье и пища). В норме суточный диурез составляет 2/3 от принятой жидкости, из них 2/3 – дневной диурез и 1/3 – ночной. Относительная плотность мочи колеблется в широких пределах: 1005–1025.
Проба Райзельмана аналогична пробе Зимницкого, но мочу собирают в те часы, когда у больного имеется естественная потребность диуреза.
Олигурия – уменьшение суточного количества мочи – наблюдается при лихорадке, обезвоживании, острой почечной недостаточности, в период образования отеков.
Мочеобразование является результатом процессов фильтрации, реабсорбции и секреции, происходящих в нефронах. Нефрон состоит из клубочка, окруженного капсулой (мальпигиево тело), и почечных канальцев.
Процесс фильтрации происходит через полупроницаемый клубочковый фильтр, в результате образуется первичная моча, которая по своему химическому составу является ультрафильтратом плазмы, не содержащим белок и клеточные элементы.
Объем фильтрации зависит от количества функционирующих клубочков, скорости гломерулярного кровотока, градиента гидростатического давления между кровью в капилляре клубочка и жидкостью в бауменовой капсуле.
В канальцах происходят процессы реабсорбции, секреции и синтеза веществ. Через стенку канальцев реабсорбируются вода, глюкоза, аминокислоты, витамин С, диффундируют мочевина, углекислота и некоторые другие вещества. Клетки канальцев обладают системами активного транспорта, обеспечивающими перенос веществ против градиента концентрации из просвета канальцев в кровь и из внеклеточной жидкости в мочу.
В клетках канальцев синтезируется ряд соединений, поступающих в кровь или мочу.
Регуляция процессов мочеобразования осуществляется нервным и гуморальным путем через гипофиз, надпочечники и др.
Дети грудного возраста выделяют относительно большее количество мочи, чем дети старшего возраста. Суточный диурез у детей 1 года – 400–450 мл, в 10 лет – 1100–1500 мл.
Цвет мочи в норме – желтый, интенсивность окраски зависит от концентрации мочевых пигментов. Длительное выделение бледной мочи характерно для несахарного и сахарного диабета, хронической почечной недостаточности. Примесь свежей крови окрашивает мочу в розово-красный цвет. Моча, содержащая билирубин, имеет желто-бурую окраску. Изменение окраски мочи наблюдается при приеме ряда лекарств (метиленовая синь, рибофлавин и др.) и употреблении продуктов, содержащих пигменты (свекла).
Свежевыпущенная моча прозрачна. Мутность мочи при отстаивании обусловлена солями. Выделение мутной мочи является признаком патологии и зависит от присутствия большого количества солей, клеточных элементов, бактерий, слизи, жира.
Моча обычно имеет слабокислую реакцию, но ее кислотность может колебаться в широких пределах (рН от 4,5 до 8,5) в зависимости от характера пищи и принимаемых лекарств.
Относительная плотность мочи пропорциональна концентрации в ней осмотически активных частиц и в основном характеризует реабсорбционную функцию канальцев. Снижение относительной плотности мочи – гипостенурия (1002–1005 г/л) – наблюдается при обильном питье, в период схождения отеков, при несахарном диабете и др.
Изостенурия – фиксированная относительная плотность мочи, равная плотности плазмы крови (1010–1012 г/л), появляется при тяжелой почечной недостаточности. Повышение относительной плотности мочи может быть при больших потерях жидкости (лихорадка, понос, рвота), сахарном диабете, нефрозе и др.
Элементы осадка мочи – органические (клеточные элементы, цилиндры) и неорганические (различные соли) – определяются при микроскопическом исследовании.
Органические элементы осадка:
1) клетки плоского эпителия в нормальной моче – 1–2 клетки в поле зрения; увеличение их количества свидетельствует о слущивании эпителиального покрова мочевыводящих путей (воспаление, гиповитаминоз А и др.);
2) клетки цилиндрического эпителия, единичные в препарате;
3) клетки почечного канальцевого эпителия; увеличение их количества наблюдается при нефротическом синдроме, хроническом гломерулонефрите;
4) эритроциты могут быть единичные (0–1 в поле зрения). Выделение эритроцитов с мочой – гематурия. Макрогематурия определяется по изменению цвета мочи. Микрогематурия – увеличение количества эритроцитов в моче до 100 в поле зрения, не отражается на цвете мочи. Гематурия – частый симптом заболеваний мочевыделительной системы, может также наблюдаться при различных нарушениях свертывания крови (ДВС-синдром, гемофилия, тромбоцитопения и др.);
5) в нормальной моче присутствуют единичные лейкоциты (0–2 в поле зрения у мальчиков, 5–6 – у девочек). Увеличение выделения лейкоцитов с мочой – лейкоцитурия. Массивная лейкоцитурия – пиурия – всегда является инфекционной и характерна для пиелонефрита. Умеренная лейкоцитурия (до 30–40 в поле зрения) может быть и асептической;
6) цилиндры – белковые (гиалиновые и восковидные) и содержащие в белковой основе различные включения (клетки, соли, жир);
7) бактериурия.
Химическое исследование мочи заключается в определении в ней содержания белка, сахара, желчных пигментов, ацетона и др.
Наряду с разовым исследованием мочи производят количественное определение эритроцитов, лейкоцитов, цилиндров либо в моче, собранной в течение суток (проба Каковского – Аддиса), либо собранной за 2 часа (проба Амбурже), либо в 1 мл мочи (проба Нечипоренко).
При пробе Каковского – Аддиса в норме количество эритроцитов до 1 000 000, лейкоцитов – до 2 000 000, цилиндров – до 10 000. При пробах Амбурже и Нечипоренко количество эритроцитов до 1000, лейкоцитов – 200, цилиндров – до 70.
Для оценки колебаний в течение суток количества выделенной мочи и ее относительной плотности используют пробу Зимницкого, которую проводят при обычном пищевом и водном режимах и обычной двигательной активности. Мочу собирают за трехчасовые периоды. Учитывают количество жидкости, которое получил ребенок (питье и пища). В норме суточный диурез составляет 2/3 от принятой жидкости, из них 2/3 – дневной диурез и 1/3 – ночной. Относительная плотность мочи колеблется в широких пределах: 1005–1025.
Проба Райзельмана аналогична пробе Зимницкого, но мочу собирают в те часы, когда у больного имеется естественная потребность диуреза.
Олигурия – уменьшение суточного количества мочи – наблюдается при лихорадке, обезвоживании, острой почечной недостаточности, в период образования отеков.
