Страница:
– использование гормональных препаратов. У женщин, регулярно на протяжении 5 и более лет получавших заместительную гормональную терапию эстрогенами или комбинированными эстроген-гестагенными препаратами, отмечено увеличение относительного риска в 1,3–1,6 раза. У пациенток, получавших гормональные препараты нерегулярно, даже после 5 лет их приема увеличение риска РМЖ не наблюдалось.
Продолжительное применение противозачаточных средств до первой беременности или в возрасте до 25 лет, по мнению ряда исследователей, может увеличить риск РМЖ. Однако использование комбинированных контрацептивных средств оказывает защитное действие в отношении рака тела матки и яичников. Перед приемом гормональных препаратов необходимо посоветоваться с врачом, особенно женщинам, имеющим эндогенные факторы риска развития рака молочной железы.
Перечисленные факторы риска возникновения РМЖ играют разную роль в различных возрастных группах. У женщин моложе 35 лет наиболее значимы:
– заболевания щитовидной железы с угнетением ее функций;
– поздние (после 28 лет) первые роды;
– рак молочной железы у родственников;
– предшествующая или сопутствующая дисгормональная гиперплазия молочных желез (увеличение числа структурных элементов ткани молочной железы).
В возрасте 35–49 лет наиболее существенными факторами риска развития заболевания являются:
– раннее – до 12 лет – начало менструаций;
– нарушение менструальных функций (нерегулярность, обильные менструальные кровотечения, болезненные месячные);
– нарушение половой функции (отсутствие оргазма, фригидизм);
– нарушение детородной функции (первичное, вторичное бесплодие, поздние первые или последние роды);
– воспалительные и гиперпластические процессы придатков матки;
– хронические заболевания печени;
– рак молочной железы в семейном анамнезе;
– дисгормональная гиперплазия молочных желез.
У пациенток 50–59 лет, находящихся в пре– или менопаузе, увеличение риска развития РМЖ связывается со стойким повышением функции надпочечников. Здесь имеют значение следующие признаки:
– гипертоническая болезнь (10 и более лет);
– ожирение III степени (5 лет и более);
– атеросклероз (5 лет и более);
– сахарный диабет;
– рождение крупного (4 кг и более) плода;
– позднее (после 50 лет) наступление менопаузы;
– фибромиома матки.
Для женщин 60 лет и старше факторами риска являются:
– сочетание раннего (до 12 лет) начала месячных и позднего их окончания (после 50 лет);
– поздние первые и последние роды (после 40 лет);
– длительное (более 10 лет) отсутствие половой жизни в детородном возрасте;
– сочетание гипертонической болезни, ожирения, сахарного диабета и атеросклероза;
– злокачественные опухоли женских половых органов, толстой кишки в семье.
К «группе риска» относятся женщины, имеющие три признака соответствующей возрастной группы. Экзогенные факторы являются общими для всех перечисленных групп.
Знание факторов, способствующих развитию РМЖ, позволяет выделить женщин с повышенной вероятностью развития заболевания и сформировать группу высокого риска. Сюда относятся лица с генетической предрасположенностью, раком без инфильтрации окружающих тканей (дольковой карциномой in situ), раком молочной железы в анамнезе, а также с высоким риском по совокупности возрастных факторов риска.
Эти пациентки наряду с самообследованием молочных желез должны регулярно наблюдаться у онколога и ежегодно после 35 лет проходить маммографию.
Факторы прогноза
Глава 3
Клинические симптомы заболевания
Рак молочной железы и беременность
Рак мужской грудной железы
Глава 4
Техника самообследования
Рентгенологические методы
Продолжительное применение противозачаточных средств до первой беременности или в возрасте до 25 лет, по мнению ряда исследователей, может увеличить риск РМЖ. Однако использование комбинированных контрацептивных средств оказывает защитное действие в отношении рака тела матки и яичников. Перед приемом гормональных препаратов необходимо посоветоваться с врачом, особенно женщинам, имеющим эндогенные факторы риска развития рака молочной железы.
Перечисленные факторы риска возникновения РМЖ играют разную роль в различных возрастных группах. У женщин моложе 35 лет наиболее значимы:
– заболевания щитовидной железы с угнетением ее функций;
– поздние (после 28 лет) первые роды;
– рак молочной железы у родственников;
– предшествующая или сопутствующая дисгормональная гиперплазия молочных желез (увеличение числа структурных элементов ткани молочной железы).
В возрасте 35–49 лет наиболее существенными факторами риска развития заболевания являются:
– раннее – до 12 лет – начало менструаций;
– нарушение менструальных функций (нерегулярность, обильные менструальные кровотечения, болезненные месячные);
– нарушение половой функции (отсутствие оргазма, фригидизм);
– нарушение детородной функции (первичное, вторичное бесплодие, поздние первые или последние роды);
– воспалительные и гиперпластические процессы придатков матки;
– хронические заболевания печени;
– рак молочной железы в семейном анамнезе;
– дисгормональная гиперплазия молочных желез.
У пациенток 50–59 лет, находящихся в пре– или менопаузе, увеличение риска развития РМЖ связывается со стойким повышением функции надпочечников. Здесь имеют значение следующие признаки:
– гипертоническая болезнь (10 и более лет);
– ожирение III степени (5 лет и более);
– атеросклероз (5 лет и более);
– сахарный диабет;
– рождение крупного (4 кг и более) плода;
– позднее (после 50 лет) наступление менопаузы;
– фибромиома матки.
Для женщин 60 лет и старше факторами риска являются:
– сочетание раннего (до 12 лет) начала месячных и позднего их окончания (после 50 лет);
– поздние первые и последние роды (после 40 лет);
– длительное (более 10 лет) отсутствие половой жизни в детородном возрасте;
– сочетание гипертонической болезни, ожирения, сахарного диабета и атеросклероза;
– злокачественные опухоли женских половых органов, толстой кишки в семье.
К «группе риска» относятся женщины, имеющие три признака соответствующей возрастной группы. Экзогенные факторы являются общими для всех перечисленных групп.
Знание факторов, способствующих развитию РМЖ, позволяет выделить женщин с повышенной вероятностью развития заболевания и сформировать группу высокого риска. Сюда относятся лица с генетической предрасположенностью, раком без инфильтрации окружающих тканей (дольковой карциномой in situ), раком молочной железы в анамнезе, а также с высоким риском по совокупности возрастных факторов риска.
Эти пациентки наряду с самообследованием молочных желез должны регулярно наблюдаться у онколога и ежегодно после 35 лет проходить маммографию.
Факторы прогноза
В настоящее время выделен ряд факторов, коррелирующих с выживаемостью и/или позволяющих предсказать ответ на проводимую терапию. Условно их можно разделить на две группы:
– факторы, характеризующие больную. Важнейшим из них является репродуктивный статус (сохранение или отсутствие менструального цикла) или, чаще, возраст женщины;
– факторы, характеризующие опухоль:
• морфологические – размер новообразования, тип роста (отграниченный или диффузный), количество регионарных лимфоузлов, пораженных метастазами, гистологический тип опухоли, степень ее злокачественности, наличие малигнизированных клеток в кровеносных и лимфатических сосудах;
• молекулярные – группа маркеров, определяющих пролиферативную активность опухоли, чувствительность к химио-гормонотерапии, способность клеток к инвазии (внедрению в ткани) и метастазированию, к формированию внутри опухоли собственной сосудистой сети.
Наиболее часто определяемыми в клинической практике маркерами, относящимися к этой группе являются рецепторы эстрогенов и прогестерона и рецепторы HER-2/neu. Подробнее о них рассказано в главе 4. Знание перечисленных факторов позволяет врачу-онкологу прогнозировать течение заболевания, индивидуализировать подход к лечению больных, подобрать наиболее эффективные для вас схемы химио-гормонотерапии.
– факторы, характеризующие больную. Важнейшим из них является репродуктивный статус (сохранение или отсутствие менструального цикла) или, чаще, возраст женщины;
– факторы, характеризующие опухоль:
• морфологические – размер новообразования, тип роста (отграниченный или диффузный), количество регионарных лимфоузлов, пораженных метастазами, гистологический тип опухоли, степень ее злокачественности, наличие малигнизированных клеток в кровеносных и лимфатических сосудах;
• молекулярные – группа маркеров, определяющих пролиферативную активность опухоли, чувствительность к химио-гормонотерапии, способность клеток к инвазии (внедрению в ткани) и метастазированию, к формированию внутри опухоли собственной сосудистой сети.
Наиболее часто определяемыми в клинической практике маркерами, относящимися к этой группе являются рецепторы эстрогенов и прогестерона и рецепторы HER-2/neu. Подробнее о них рассказано в главе 4. Знание перечисленных факторов позволяет врачу-онкологу прогнозировать течение заболевания, индивидуализировать подход к лечению больных, подобрать наиболее эффективные для вас схемы химио-гормонотерапии.
Глава 3
Лицо рака
Клинические симптомы заболевания
Клинические симптомы РМЖ в большинстве случаев достаточно характерны и позволяют своевременно распознать наличие заболевания. Наиболее часто встречающейся формой РМЖ является узловая (75–80 % случаев). Основной ее признак – наличие в молочной железе опухолевого очага. Новообразование может располагаться в любой части железы, в центре или на периферии, непосредственно под кожей или в глубине тканей. Чаще всего опухоль локализуется в верхнем наружном квадранте или в центральной зоне. Узел обычно без четких контуров, ограничено подвижен, плотной консистенции, безболезненный при ощупывании. Над ним может определяться патологическая морщинистость или втяжение кожи.
У больных с центрально расположенной опухолью отмечается отклонение соска в сторону или его фиксация. Довольно часто опухолевые узлы имеют краевое расположение в молочной железе или могут развиваться в области субмаммарной складки. Такие узлы можно обнаружить только при тщательном ощупывании соответствующих отделов железы. В ряде случаев в подмышечной впадине с той же стороны могут пальпироваться (прощупываться) один или несколько плотных лимфатических узлов. Иногда первым проявлением и первой жалобой женщин, страдающих РМЖ, являются серозные или кровянистые выделения из соска молочной железы.
По мере роста опухоли клинические проявления заболевания нарастают. Может появиться диффузный или локальный отек ткани молочной железы, различного рода деформации органа (подтянутость кверху или напротив увеличение и опущение книзу), уплощение или втяжение соска, изъязвление кожи над опухолью. Присоединяются боли в молочной железе.
Раковые язвы при отсутствии противоопухолевой терапии имеют тенденцию к неуклонному росту. При вовлечении в процесс крупных сосудов может возникнуть обильное кровотечение. В подмышечной области нередко появляется конгломерат плотных неподвижных узлов. Могут определяться дополнительные образования в одной или обеих подключичных и надключичных областях.
Другую группу составляют диффузные формы РМЖ, характеризующиеся первичным поражением всей ткани органа, когда отдельный опухолевый узел отсутствует. Эти формы проявляются быстрым местным распространением, агрессивным течением заболевания. Выделяют:
– инфильтративно-отечную форму, характеризующуюся увеличением молочной железы в объеме, ее отечностью, пастозностью (уменьшением эластичности, тестоватостью при ощупывании). Кожа молочной железы может быть гиперемирована;
– панцирную форму, когда железа уплотняется, уменьшается в объеме, подтягивается кверху, сморщивается, становится плохо смещаемой по отношению к передней грудной стенке. Кожа молочной железы пигментируется, становится плотной. Появляется множество внутрикожных опухолевых узлов. В процесс быстро вовлекаются окружающие ткани и противоположная железа. Опухолевая инфильтрация сдавливает грудную стенку в виде панциря;
– рожеподобную форму, сопровождающуюся яркой гиперемией (покраснением) кожи с неровными, но четкими границами в виде «языков пламени», как при рожистом воспалении. Заболевание может протекать довольно остро с повышением температуры тела больной до 39–40 °C;
– маститоподобную форму, при которой молочная железа значительно увеличена, напряжена, уплотнена, ограниченно подвижна, выражена гиперемия кожи. На фоне диффузного уплотнения ткани железы пальпаторно определяются более плотные участки и очаги размягчения, соответствующие зонам распада опухоли.
Местнораспространенная форма рака молочной железы может быть причиной появления общих симптомов – повышения температуры тела, анемии (малокровия), похудения, потери аппетита, повышенной утомляемости.
Особую форму заболевания представляет собой скрытый (оккультный) рак, клинически проявляющийся метастазами в подмышечные лимфатические узлы, при этом первичная опухоль не определяется. Выделен также непальпируемый вариант РМЖ, выявляемый только с помощью маммографии (см. раздел «Как диагностировать опухоль»). Обычно это опухоль малых размеров, располагающаяся в глубоких отделах железистой ткани.
Еще одной своеобразной клинической формой РМЖ, относящейся к редким, является рак Педасета. Клиническое начало этой формы заболевания в этих случаях напоминает экзему соска молочной железы, поэтому часто лечение начинается не у специалиста-онколога, а у дерматолога, терапевта, нередко и самолечение. Единственным признаком заболевания на протяжении нескольких месяцев могут быть небольшие, длительно незаживающие эрозии (поверхностные изъязвления) в области соска, мокнутие и корочки.
Эрозия соска постепенно увеличивается в размерах, поражая более глубокие ткани молочной железы. Довольно часто больные жалуются на покалывание, зуд, боли в области соска. Постепенно сосок деформируется, втягивается и распадается. Процесс распространяется на окружающую кожу молочной железы. Наряду с поражением соска при раке Педжета нередко наблюдается наличие опухоли в ткани паренхимы молочной железы. Клинические формы заболевания, при которых поражен только сосок, отличаются относительно доброкачественным течением.
Достаточно часто родственники больных задают вопрос о том, как будет протекать заболевание в случае его прогрессирования.
Метастазирование (появление вторичных отдаленных очагов опухолевого роста) при РМЖ возможно в различные органы. Клиническая картина поражения каждого из них имеет свои особенности. Патологические изменения в костной ткани чаще всего локализуются в позвоночнике, верхней трети плечевой и бедренной костей, костях таза, ребрах, грудине. Появляется выраженный болевой синдром.
Может наблюдаться деформация костей, патологические переломы. Присоединяются нарушения обмена кальция, проявляющиеся рвотой, слабостью, потерей аппетита, запорами, снижением артериального давления, нарушением сердечного ритма, депрессией. При отсутствии своевременной корригирующей терапии быстро развивается почечная недостаточность с летальным исходом. Однако иногда метастазы в кости проявляются малосимптомно.
Наиболее частым признаком опухолевого поражения головного мозга является головная боль. Как правило, она появляется утром, до подъема с кровати и постепенно уменьшается или исчезает полностью днем. Со временем боль нарастает по продолжительности и интенсивности, становится постоянной. Появляются и другие симптомы: вялость, сонливость, тошнота, рвота. Могут наблюдаться обмороки, нарушения зрения, изменения сознания.
Компрессия (сдавление) спинного мозга, чаще на уровне грудного отдела, обычно наблюдается при метастатическом поражении позвонков. Появляются жалобы на боли, усиливающиеся при кашле, чихании, потягивании, в положении лежа на спине, слабость, потеря чувствительности и ощущения холода в ногах, нарушение функции тазовых органов (мочеиспускания и дефекации – испражнения).
Вторичные (метастатические) поражения печени сопровождаются потерей веса, анорексией, болями в правом подреберье, повышением температуры, желтушностью кожных покровов, склер (непрозрачная часть наружной оболочки глазных яблок).
Возможно скопление жидкости в плевральной полости (пространстве между двумя листами плевры – тонкой оболочки, покрывающей легкие и выстилающей внутреннюю поверхность грудной клетки, образуя вокруг каждого легкого замкнутый мешок), сопровождающееся отдышкой, кашлем, болями в грудной клетке.
Скопление жидкости в брюшной полости (асцит) проявляется чувством распирания, потерей аппетита, нарушением дыхания.
Клиническое течение рака молочной железы может быть бурным с быстрым нарастанием симптомов заболевания и обширным метастазированием опухоли, а может, в силу биологических особенностей новообразования и/или организма-опухоленосителя, достаточно благоприятным.
Не старайтесь выявить у себя или своих родственниц признаки прогрессирования заболевания. Однако, если вам поставлен диагноз РМЖ, не отказывайтесь от предложенного лечения и не забывайте проходить контрольное обследование после окончания противоопухолевой терапии. Помните, что во многих случаях удается остановить развитие опухолевого процесса и продлить жизнь, а при наличии распространенного заболевания – улучшить качество жизни, уменьшить тяжесть имеющихся симптомов.
У больных с центрально расположенной опухолью отмечается отклонение соска в сторону или его фиксация. Довольно часто опухолевые узлы имеют краевое расположение в молочной железе или могут развиваться в области субмаммарной складки. Такие узлы можно обнаружить только при тщательном ощупывании соответствующих отделов железы. В ряде случаев в подмышечной впадине с той же стороны могут пальпироваться (прощупываться) один или несколько плотных лимфатических узлов. Иногда первым проявлением и первой жалобой женщин, страдающих РМЖ, являются серозные или кровянистые выделения из соска молочной железы.
По мере роста опухоли клинические проявления заболевания нарастают. Может появиться диффузный или локальный отек ткани молочной железы, различного рода деформации органа (подтянутость кверху или напротив увеличение и опущение книзу), уплощение или втяжение соска, изъязвление кожи над опухолью. Присоединяются боли в молочной железе.
Раковые язвы при отсутствии противоопухолевой терапии имеют тенденцию к неуклонному росту. При вовлечении в процесс крупных сосудов может возникнуть обильное кровотечение. В подмышечной области нередко появляется конгломерат плотных неподвижных узлов. Могут определяться дополнительные образования в одной или обеих подключичных и надключичных областях.
Другую группу составляют диффузные формы РМЖ, характеризующиеся первичным поражением всей ткани органа, когда отдельный опухолевый узел отсутствует. Эти формы проявляются быстрым местным распространением, агрессивным течением заболевания. Выделяют:
– инфильтративно-отечную форму, характеризующуюся увеличением молочной железы в объеме, ее отечностью, пастозностью (уменьшением эластичности, тестоватостью при ощупывании). Кожа молочной железы может быть гиперемирована;
– панцирную форму, когда железа уплотняется, уменьшается в объеме, подтягивается кверху, сморщивается, становится плохо смещаемой по отношению к передней грудной стенке. Кожа молочной железы пигментируется, становится плотной. Появляется множество внутрикожных опухолевых узлов. В процесс быстро вовлекаются окружающие ткани и противоположная железа. Опухолевая инфильтрация сдавливает грудную стенку в виде панциря;
– рожеподобную форму, сопровождающуюся яркой гиперемией (покраснением) кожи с неровными, но четкими границами в виде «языков пламени», как при рожистом воспалении. Заболевание может протекать довольно остро с повышением температуры тела больной до 39–40 °C;
– маститоподобную форму, при которой молочная железа значительно увеличена, напряжена, уплотнена, ограниченно подвижна, выражена гиперемия кожи. На фоне диффузного уплотнения ткани железы пальпаторно определяются более плотные участки и очаги размягчения, соответствующие зонам распада опухоли.
Местнораспространенная форма рака молочной железы может быть причиной появления общих симптомов – повышения температуры тела, анемии (малокровия), похудения, потери аппетита, повышенной утомляемости.
Особую форму заболевания представляет собой скрытый (оккультный) рак, клинически проявляющийся метастазами в подмышечные лимфатические узлы, при этом первичная опухоль не определяется. Выделен также непальпируемый вариант РМЖ, выявляемый только с помощью маммографии (см. раздел «Как диагностировать опухоль»). Обычно это опухоль малых размеров, располагающаяся в глубоких отделах железистой ткани.
Еще одной своеобразной клинической формой РМЖ, относящейся к редким, является рак Педасета. Клиническое начало этой формы заболевания в этих случаях напоминает экзему соска молочной железы, поэтому часто лечение начинается не у специалиста-онколога, а у дерматолога, терапевта, нередко и самолечение. Единственным признаком заболевания на протяжении нескольких месяцев могут быть небольшие, длительно незаживающие эрозии (поверхностные изъязвления) в области соска, мокнутие и корочки.
Эрозия соска постепенно увеличивается в размерах, поражая более глубокие ткани молочной железы. Довольно часто больные жалуются на покалывание, зуд, боли в области соска. Постепенно сосок деформируется, втягивается и распадается. Процесс распространяется на окружающую кожу молочной железы. Наряду с поражением соска при раке Педжета нередко наблюдается наличие опухоли в ткани паренхимы молочной железы. Клинические формы заболевания, при которых поражен только сосок, отличаются относительно доброкачественным течением.
Достаточно часто родственники больных задают вопрос о том, как будет протекать заболевание в случае его прогрессирования.
Метастазирование (появление вторичных отдаленных очагов опухолевого роста) при РМЖ возможно в различные органы. Клиническая картина поражения каждого из них имеет свои особенности. Патологические изменения в костной ткани чаще всего локализуются в позвоночнике, верхней трети плечевой и бедренной костей, костях таза, ребрах, грудине. Появляется выраженный болевой синдром.
Может наблюдаться деформация костей, патологические переломы. Присоединяются нарушения обмена кальция, проявляющиеся рвотой, слабостью, потерей аппетита, запорами, снижением артериального давления, нарушением сердечного ритма, депрессией. При отсутствии своевременной корригирующей терапии быстро развивается почечная недостаточность с летальным исходом. Однако иногда метастазы в кости проявляются малосимптомно.
Наиболее частым признаком опухолевого поражения головного мозга является головная боль. Как правило, она появляется утром, до подъема с кровати и постепенно уменьшается или исчезает полностью днем. Со временем боль нарастает по продолжительности и интенсивности, становится постоянной. Появляются и другие симптомы: вялость, сонливость, тошнота, рвота. Могут наблюдаться обмороки, нарушения зрения, изменения сознания.
Компрессия (сдавление) спинного мозга, чаще на уровне грудного отдела, обычно наблюдается при метастатическом поражении позвонков. Появляются жалобы на боли, усиливающиеся при кашле, чихании, потягивании, в положении лежа на спине, слабость, потеря чувствительности и ощущения холода в ногах, нарушение функции тазовых органов (мочеиспускания и дефекации – испражнения).
Вторичные (метастатические) поражения печени сопровождаются потерей веса, анорексией, болями в правом подреберье, повышением температуры, желтушностью кожных покровов, склер (непрозрачная часть наружной оболочки глазных яблок).
Возможно скопление жидкости в плевральной полости (пространстве между двумя листами плевры – тонкой оболочки, покрывающей легкие и выстилающей внутреннюю поверхность грудной клетки, образуя вокруг каждого легкого замкнутый мешок), сопровождающееся отдышкой, кашлем, болями в грудной клетке.
Скопление жидкости в брюшной полости (асцит) проявляется чувством распирания, потерей аппетита, нарушением дыхания.
Клиническое течение рака молочной железы может быть бурным с быстрым нарастанием симптомов заболевания и обширным метастазированием опухоли, а может, в силу биологических особенностей новообразования и/или организма-опухоленосителя, достаточно благоприятным.
Не старайтесь выявить у себя или своих родственниц признаки прогрессирования заболевания. Однако, если вам поставлен диагноз РМЖ, не отказывайтесь от предложенного лечения и не забывайте проходить контрольное обследование после окончания противоопухолевой терапии. Помните, что во многих случаях удается остановить развитие опухолевого процесса и продлить жизнь, а при наличии распространенного заболевания – улучшить качество жизни, уменьшить тяжесть имеющихся симптомов.
Рак молочной железы и беременность
К сожалению, счастье будущего материнства может омрачиться развитием на фоне беременности такого опасного заболевания, как РМЖ. По данным разных исследователей, частота РМЖ у беременных колеблется в пределах 1:1360–3200. Среди разнообразных сочетаний злокачественных опухолей и беременности на РМЖ приходится 17,8 %.
Основную группу больных, у которых РМЖ развивается на фоне беременности или лактации (кормлением грудью), составляют много беременевшие и много рожавшие женщины, имеющие значительный временной интервал после последней беременности и вновь беременеющие после 30 лет. Возможной причиной развития опухоли на фоне беременности, по-видимому, является не только гормональная перестройка организма женщины, но и формирование иммунологической толерантности (т. е. потеря организмом способности к выработке антител в ответ на антигенное раздражение), являющееся необходимым условием доя нормального внутриутробного развития плода.
Диагностирование РМЖ на фоне беременности представляет определенные трудности, поскольку увеличение размеров молочной железы, изменение ее консистенции, усиление васкуляризации в этот период затрудняют осмотр и маскируют опухоль. У кормящих матерей железа напряжена, упруга, ее глубокая пальпация (прощупывание) малоинформативна, что осложняет выявление новообразования на ранних стадиях.
В связи с вышеизложенным становится понятной необходимость выполнения у беременных женщин при подозрении на РМЖ таких же диагностических исследований, как и у небеременных. В любом случае, обнаружив участок уплотнения в молочной железе, появившийся на фоне беременности или лактации, обязательно обратитесь к онкологу-маммологу. Постарайтесь сделать это не откладывая. Не ставьте себе диагноз сами, а предоставьте возможность доктору решить вопрос о характере выявленной патологии.
Лечебная тактика при сочетании РМЖ и беременности зависит от степени распространенности опухолевого процесса, срока беременности, возраста и установки женщины в отношении беременности. Доказано, что при любом сроке беременности рациональнее начинать лечение РМЖ в соответствии со стадией, не прерывая беременности, поскольку течение рака, по времени совпадающее с абортом, становится более агрессивным. Толчком к быстрой прогрессии опухоли в подобной ситуации является резкий выброс в кровь пролактина и гормона роста.
Что касается допустимости беременности у женщин, перенесших радикальное лечение по поводу РМЖ, то в литературе имеются рекомендации о необходимости предохранения от беременности не менее 3–5 лет даже при условии полной ремиссии заболевания.
Основную группу больных, у которых РМЖ развивается на фоне беременности или лактации (кормлением грудью), составляют много беременевшие и много рожавшие женщины, имеющие значительный временной интервал после последней беременности и вновь беременеющие после 30 лет. Возможной причиной развития опухоли на фоне беременности, по-видимому, является не только гормональная перестройка организма женщины, но и формирование иммунологической толерантности (т. е. потеря организмом способности к выработке антител в ответ на антигенное раздражение), являющееся необходимым условием доя нормального внутриутробного развития плода.
Диагностирование РМЖ на фоне беременности представляет определенные трудности, поскольку увеличение размеров молочной железы, изменение ее консистенции, усиление васкуляризации в этот период затрудняют осмотр и маскируют опухоль. У кормящих матерей железа напряжена, упруга, ее глубокая пальпация (прощупывание) малоинформативна, что осложняет выявление новообразования на ранних стадиях.
В связи с вышеизложенным становится понятной необходимость выполнения у беременных женщин при подозрении на РМЖ таких же диагностических исследований, как и у небеременных. В любом случае, обнаружив участок уплотнения в молочной железе, появившийся на фоне беременности или лактации, обязательно обратитесь к онкологу-маммологу. Постарайтесь сделать это не откладывая. Не ставьте себе диагноз сами, а предоставьте возможность доктору решить вопрос о характере выявленной патологии.
Лечебная тактика при сочетании РМЖ и беременности зависит от степени распространенности опухолевого процесса, срока беременности, возраста и установки женщины в отношении беременности. Доказано, что при любом сроке беременности рациональнее начинать лечение РМЖ в соответствии со стадией, не прерывая беременности, поскольку течение рака, по времени совпадающее с абортом, становится более агрессивным. Толчком к быстрой прогрессии опухоли в подобной ситуации является резкий выброс в кровь пролактина и гормона роста.
Что касается допустимости беременности у женщин, перенесших радикальное лечение по поводу РМЖ, то в литературе имеются рекомендации о необходимости предохранения от беременности не менее 3–5 лет даже при условии полной ремиссии заболевания.
Рак мужской грудной железы
Данное заболевание является достаточно редким и составляет менее 1 % о числа этих опухолей у женщин. Однако в некоторых странах Африки частота рака грудной железы у мужчин достигает 10 %–27 % от общего числа аналогичных опухолей у женщин, что, по мнению некоторых исследователей, связано с инфекционным заболеванием – бильгарциозом, вызывающим значительное увеличение продукции эстрогенов. В мужском организме их основным источником являются яички.
У мужчин рак грудной железы развивается позднее, чем у женщин. Пик заболеваемости приходится на возраст 60–70 лет, т. е. на тот период, когда в организме совершается эндокринная перестройка – мужской климакс. Рак грудной железы у мужчин, как и у женщин, является гормонально-зависимой опухолью.
Выделены факторы риска развития данного заболевания. К ним относятся:
– гормональные нарушения, связанные с повышением уровня эстрогенов в мужском организме;
– заболевания мужских половых органов;
– опухоли надпочечников;
– гермафродитизм (наличие признаков мужского и женского пола);
– гинекомастия (увеличение у мужчин грудных желез подобно женским);
– нарушения хромосомного набора;
– длительный прием лекарств, содержащих женские половые гормоны;
– хронические заболевания печени;
– отягощенная наследственность – рак грудной железы у отца или братьев;
– одно– или многократные травмы грудной железы.
По мнению многих авторов, рак у мужчин развивается более медленно, чем у женщин. Почти все заболевшие сами случайно обнаруживают у себя опухоль грудной железы, но, не имея информации о возможном характере выявленного новообразования, обращаются к врачу-онкологу чрезвычайно поздно.
Наиболее частым симптомом болезни является опухолевый узел плотной консистенции, расположенный под соском или сбоку от него, нечетко отграниченный от окружающих тканей. Нередко имеют место выделения из соска, преимущественно кровянистого характера. Может наблюдаться изъязвление кожного покрова соска, втяжение соска, его фиксация.
В ряде случаев изменения в области соска грудной железы (шелушение, мокнутие и покраснение кожи, появление эрозий и трещин) являются первыми признаками опухолевого процесса. Присоединяется кожный зуд и болезненность. Отмечается увеличение подмышечных лимфатических узлов, они становятся плотными.
Для оценки степени распространенности заболевания используются также дополнительные методы.
Для диагностики рака мужской грудной железы и оценки степени распространенности опухолевого процесса используются те же методы, которые применяются у женщин (см. главу 4 «Как диагностировать болезнь»). Понятно, что за медицинской помощью следует обращаться как можно раньше, пока злокачественный процесс не зашел слишком далеко.
Подходы к лечению имеют также много общего с терапией рака молочной железы у женщин. В комплексе лечебных мероприятий широко используются хирургический, лучевой методы, химио-и гормонотерапия. Характер проводимого лечения зависит от стадии заболевания. Адекватная терапия ранних стадий рака грудной железы позволит обеспечить высокую 5– и 10-летнюю выживаемость и вернуть пациентов к полноценной жизни.
У мужчин рак грудной железы развивается позднее, чем у женщин. Пик заболеваемости приходится на возраст 60–70 лет, т. е. на тот период, когда в организме совершается эндокринная перестройка – мужской климакс. Рак грудной железы у мужчин, как и у женщин, является гормонально-зависимой опухолью.
Выделены факторы риска развития данного заболевания. К ним относятся:
– гормональные нарушения, связанные с повышением уровня эстрогенов в мужском организме;
– заболевания мужских половых органов;
– опухоли надпочечников;
– гермафродитизм (наличие признаков мужского и женского пола);
– гинекомастия (увеличение у мужчин грудных желез подобно женским);
– нарушения хромосомного набора;
– длительный прием лекарств, содержащих женские половые гормоны;
– хронические заболевания печени;
– отягощенная наследственность – рак грудной железы у отца или братьев;
– одно– или многократные травмы грудной железы.
По мнению многих авторов, рак у мужчин развивается более медленно, чем у женщин. Почти все заболевшие сами случайно обнаруживают у себя опухоль грудной железы, но, не имея информации о возможном характере выявленного новообразования, обращаются к врачу-онкологу чрезвычайно поздно.
Наиболее частым симптомом болезни является опухолевый узел плотной консистенции, расположенный под соском или сбоку от него, нечетко отграниченный от окружающих тканей. Нередко имеют место выделения из соска, преимущественно кровянистого характера. Может наблюдаться изъязвление кожного покрова соска, втяжение соска, его фиксация.
В ряде случаев изменения в области соска грудной железы (шелушение, мокнутие и покраснение кожи, появление эрозий и трещин) являются первыми признаками опухолевого процесса. Присоединяется кожный зуд и болезненность. Отмечается увеличение подмышечных лимфатических узлов, они становятся плотными.
Для оценки степени распространенности заболевания используются также дополнительные методы.
Для диагностики рака мужской грудной железы и оценки степени распространенности опухолевого процесса используются те же методы, которые применяются у женщин (см. главу 4 «Как диагностировать болезнь»). Понятно, что за медицинской помощью следует обращаться как можно раньше, пока злокачественный процесс не зашел слишком далеко.
Подходы к лечению имеют также много общего с терапией рака молочной железы у женщин. В комплексе лечебных мероприятий широко используются хирургический, лучевой методы, химио-и гормонотерапия. Характер проводимого лечения зависит от стадии заболевания. Адекватная терапия ранних стадий рака грудной железы позволит обеспечить высокую 5– и 10-летнюю выживаемость и вернуть пациентов к полноценной жизни.
Глава 4
Как диагностировать болезнь
Для того чтобы своевременно оказать квалифицированную медицинскую помощь, необходимо правильно и в возможно более ранние сроки выявить новообразование молочной железы. Возможно, оно окажется доброкачественным и все последующее лечение ограничится небольшим по объему операционным вмешательством, а если нет – то, чем раньше будет начата необходимая терапия, чем меньше будут размеры опухоли в момент ее диагностики, тем лучше окажутся результаты лечения. В настоящее время разработан комплекс диагностических мероприятий, позволяющих выявить патологические структурные изменения ткани молочной железы. Однако по-прежнему одним из наиболее важных методов остается самостоятельное обследование вами молочных желез.
Техника самообследования
Осмотр:
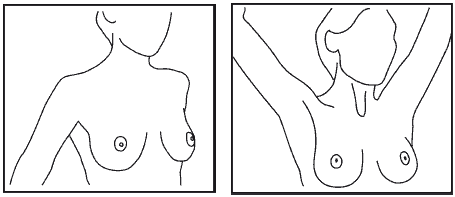
Становитесь перед зеркалом с опущенными, а затем с поднятыми кверху руками (рис. 2).
В каждом из этих положений необходимо обратить внимание на наличие следующих признаков:
– втяжение или выбухание участка кожи, изменение ее окраски;
– втяжение соска или укорочение радиуса ареолы (смещение соска);
– желтоватые или кровянистые выделения из соска или патологические изменения на соске (корочки, мокнутие);
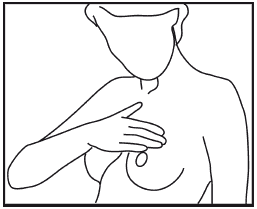
Пальпацию (ощупывание) молочных желез начинайте в положении стоя (рис. 3).
Затем ощупайте все участки внутренней половины молочной железы, начиная от соска и продвигаясь к грудине. Для удобства обследования мысленно разделите железу на 4 части (квадранты), ощупывание железы поводите всегда в одной и той же последовательности. Определите, нет ли узлов, уплотнений или изменений в структуре ткани железы. В норме ткань железы на ощупь кажется немного зернистой.
Помните, что излюбленным местом расположения злокачественной опухоли в железе является верхний наружный квадрант.
Затем при умеренном сдавлении между пальцами ареолы и соска проверить, нет ли выделений из соска.
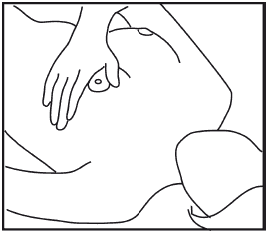
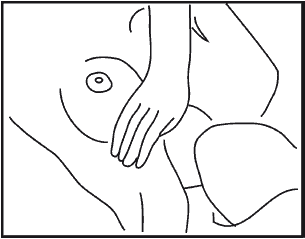
Теперь обследуйте молочные железы лежа на спине (рис. 4). Под лопатку обследуемой стороны подкладывается небольшой валик или подушечка, чтобы грудная клетка была слегка приподнята. Исследование проводится в трех положениях: рука (на стороне ощупываемой железы) «вверх за голову», рука в сторону, рука вдоль тела. Обследование желез выполняйте так же по квадрантам. Как можно более тщательно исследуйте нижние зоны железы.
При обнаружении хотя бы одного из перечисленных признаков немедленно обращайтесь к специалисту-онкологу, гинекологу или хирургу. Не бойтесь проявить излишнюю бдительность: если вы ошиблись, врач поправит и успокоит вас.
Помните, что ощупывание груди, проводимое самой женщиной, позволяет обнаружить до 90 % новообразований. Однако важнейшая цель самообследования заключается не столько в поиске каких-либо опухолей, сколько в подтверждении их отсутствия.
Как часто следует проводить самообследование?
Большинство специалистов считают, что эту процедуру следует выполнять не чаще, чем один раз в месяц, так как только в первую неделю после менструации в молочных железах «создаются наиболее благоприятные условия» для выявления уплотнений. Обычно обследование проводят на 5–7 день менструального цикла (1 день – начало месячных).
Женщинам в менопаузе следует выбрать один из дней месяца (например, первый) и также ежемесячно себя обследовать. Помните, что «женщина, ежемесячно занимающаяся самообследованием, знает свои молочные железы лучше любого специалиста» и легко может заметить малейшие изменения, которые в них произойдут.
Регулярное самообследование особенно важно женщинам из групп высокого риска, тем, чьи матери, бабушки или сестры болели раком молочной железы, женщинам, у которых первый менструальный цикл начался рано (до 12 лет), и тем, у кого поздно (после 50 лет) прекратилась менструальная функция, а также нерожавшим или впервые родившим после 30 лет, и женщинам, страдающим ожирением.
Становитесь перед зеркалом с опущенными, а затем с поднятыми кверху руками (рис. 2).
В каждом из этих положений необходимо обратить внимание на наличие следующих признаков:
– втяжение или выбухание участка кожи, изменение ее окраски;
– втяжение соска или укорочение радиуса ареолы (смещение соска);

Рис. 2. Начало осмотра– изменение обычной формы и размера одной из молочных желез;
– желтоватые или кровянистые выделения из соска или патологические изменения на соске (корочки, мокнутие);
Пальпацию (ощупывание) молочных желез начинайте в положении стоя (рис. 3).

Рис. 3Ощупывайте каждую молочную железу противоположной рукой: левой – правую, а правой – левую. Исследование должно проводится нежно с использованием всей длины пальцев и ладони. Избегайте грубого нажатия на ткани молочной железы, поскольку в этом случае может создаться впечатление уплотнения, которого на самом деле нет. Пальцами противоположной руки ощупывайте наружную половину молочной железы, начиная от ее соска и продвигаясь кнаружи и кверху, к боковой части грудной стенки.
Затем ощупайте все участки внутренней половины молочной железы, начиная от соска и продвигаясь к грудине. Для удобства обследования мысленно разделите железу на 4 части (квадранты), ощупывание железы поводите всегда в одной и той же последовательности. Определите, нет ли узлов, уплотнений или изменений в структуре ткани железы. В норме ткань железы на ощупь кажется немного зернистой.
Помните, что излюбленным местом расположения злокачественной опухоли в железе является верхний наружный квадрант.
Затем при умеренном сдавлении между пальцами ареолы и соска проверить, нет ли выделений из соска.
Теперь обследуйте молочные железы лежа на спине (рис. 4). Под лопатку обследуемой стороны подкладывается небольшой валик или подушечка, чтобы грудная клетка была слегка приподнята. Исследование проводится в трех положениях: рука (на стороне ощупываемой железы) «вверх за голову», рука в сторону, рука вдоль тела. Обследование желез выполняйте так же по квадрантам. Как можно более тщательно исследуйте нижние зоны железы.

Рис. 4Далее следует прощупать подмышечные и подключичные области (рис. 5).

Рис. 5Признаками предопухолевых и опухолевых заболеваний молочной железы являются: болезненное нагрубание железы за несколько дней до начала менструации, уплотненный узел в молочной железе, выделение из соска капелек желтоватого цвета или кровянистой жидкости (появление пятен на бюстгальтере), изменение формы железы, втяжение или выступание кожных покровов, втяжение соска, увеличение подмышечных и/или подключичных лимфоузлов.
При обнаружении хотя бы одного из перечисленных признаков немедленно обращайтесь к специалисту-онкологу, гинекологу или хирургу. Не бойтесь проявить излишнюю бдительность: если вы ошиблись, врач поправит и успокоит вас.
Помните, что ощупывание груди, проводимое самой женщиной, позволяет обнаружить до 90 % новообразований. Однако важнейшая цель самообследования заключается не столько в поиске каких-либо опухолей, сколько в подтверждении их отсутствия.
Как часто следует проводить самообследование?
Большинство специалистов считают, что эту процедуру следует выполнять не чаще, чем один раз в месяц, так как только в первую неделю после менструации в молочных железах «создаются наиболее благоприятные условия» для выявления уплотнений. Обычно обследование проводят на 5–7 день менструального цикла (1 день – начало месячных).
Женщинам в менопаузе следует выбрать один из дней месяца (например, первый) и также ежемесячно себя обследовать. Помните, что «женщина, ежемесячно занимающаяся самообследованием, знает свои молочные железы лучше любого специалиста» и легко может заметить малейшие изменения, которые в них произойдут.
Регулярное самообследование особенно важно женщинам из групп высокого риска, тем, чьи матери, бабушки или сестры болели раком молочной железы, женщинам, у которых первый менструальный цикл начался рано (до 12 лет), и тем, у кого поздно (после 50 лет) прекратилась менструальная функция, а также нерожавшим или впервые родившим после 30 лет, и женщинам, страдающим ожирением.
Рентгенологические методы
Маммография – основной метод – рентгенологическое исследование молочных желез.
Данный метод используется доя ранней диагностики патологии молочных желез, позволяет определить очаги опухоли от 0,3 см в диаметре и косвенные признаки начинающегося патологического процесса, а также дифференцировать злокачественные и доброкачественные новообразования. Маммография является незаменимым методом для выявления непальпируемых РМЖ, применяется как скрининговая методика.
Данный метод используется доя ранней диагностики патологии молочных желез, позволяет определить очаги опухоли от 0,3 см в диаметре и косвенные признаки начинающегося патологического процесса, а также дифференцировать злокачественные и доброкачественные новообразования. Маммография является незаменимым методом для выявления непальпируемых РМЖ, применяется как скрининговая методика.
