Страница:
Анна Валерьевна Алясова
Заболевания молочной железы. Профилактика и методы лечения
Список сокращений:
АСЗ – антиоксидантная система защиты
АФК – активные формы кислорода
ДКВ – дигидрокверцетин
ДНК – дезоксирибонуклеиновая кислота
ИА – ингибиторы ароматазы
ЛГ – лютеинизирующий гормон
МП – магнитное поле
ОТ – озоновые технологии
ОФР – озонированный физиологический раствор
ПОЛ – перекисное окисление липидов
РМЖ – рак молочной железы
CP – свободные радикалы
УЗИ – ультразвуковое исследование
ФСГ – фолликулостимулирующий гормон
ЦНС – центральная нервная система
ЭМ – эфирные масла
Введение
Рак молочной железы является самой частой злокачественной опухолью женского населения во всех экономически развитых странах мира. Однако в отличие от западных стран в России опухоль данной локализации по-прежнему чаще всего диагностируется в III–IV стадии. Причин такого явления несколько. Одной из них является страх населения перед злокачественными новообразованиями, недостаточная осведомленность женщин о возможных проявлениях заболевания, неумение своевременно позаботиться о себе, провести самообследование молочных желез.
Между тем важнейшим фактором, определяющим результаты лечения и прогноз заболевания является распространенность опухолевого процесса. Как своевременно распознать болезнь, как уменьшить риск ее возникновения, как предотвратить прогрессирование или развитие рецидива уже существующей опухоли? Эти вопросы задают многие женщины.
Не менее волнующей для пациенток онкодиспансеров является проблема того, как правильно вести себя во время химио-лучевой терапии, как ухаживать за рукой на стороне операции, если выполнена мастэктомия, существуют ли альтернативные или дополнительные методы лечебных воздействий и как их сочетать с традиционной терапией? Ответы на многие из перечисленных вопросов вы найдете в этой книге. Надеемся, что полученная информация поможет вам преодолеть непростой период жизни, связанный с проведением противоопухолевого лечения.
Книга будет также полезна родственникам и друзьям онкобольных, поскольку в ней вы найдете рекомендации, позволяющие улучшить состояние пациентки в период лечения после операции и при диссеминации опухолевого процесса. В то же время следует подчеркнуть, что данная книга только восполняет дефицит литературы по проблеме рака молочной железы для широкого круга читателей, но ни в коем случае не является учебником медицины. В любой ситуации решающее слово остается за лечащим врачом – вашим самым надежным союзником в борьбе с опухолью.
Между тем важнейшим фактором, определяющим результаты лечения и прогноз заболевания является распространенность опухолевого процесса. Как своевременно распознать болезнь, как уменьшить риск ее возникновения, как предотвратить прогрессирование или развитие рецидива уже существующей опухоли? Эти вопросы задают многие женщины.
Не менее волнующей для пациенток онкодиспансеров является проблема того, как правильно вести себя во время химио-лучевой терапии, как ухаживать за рукой на стороне операции, если выполнена мастэктомия, существуют ли альтернативные или дополнительные методы лечебных воздействий и как их сочетать с традиционной терапией? Ответы на многие из перечисленных вопросов вы найдете в этой книге. Надеемся, что полученная информация поможет вам преодолеть непростой период жизни, связанный с проведением противоопухолевого лечения.
Книга будет также полезна родственникам и друзьям онкобольных, поскольку в ней вы найдете рекомендации, позволяющие улучшить состояние пациентки в период лечения после операции и при диссеминации опухолевого процесса. В то же время следует подчеркнуть, что данная книга только восполняет дефицит литературы по проблеме рака молочной железы для широкого круга читателей, но ни в коем случае не является учебником медицины. В любой ситуации решающее слово остается за лечащим врачом – вашим самым надежным союзником в борьбе с опухолью.
Глава 1
Немного анатомии и физиологии
Строение молочной железы
Молочная железа – парный орган, функционально относящийся к женской репродуктивной системе. По происхождению представляет видоизмененную кожную потовую железу.
Молочные железы расположены на передней поверхности грудной клетки, между III–VII ребрами, ограничены краем грудины и передней подмышечной линией. Ткань молочной железы может распространяться за пределы ее видимых контуров, формируя «отростки» – подмышечный, ключичный, грудинный, заднебоковой.
Структурную основу, «скелет», молочной железы создает поверхностная фасция (соединительнотканная оболочка). Расщепляясь на два листа, она образует своеобразный мешок (фасциальный футляр), в котором заключена паренхима (собственно тело) железы. От листов капсулы в глубь железы отходят соединительно-тканные перегородки, разделяющие железу на 15–20 долек, из которых формируются крупные доли (рис. 1).
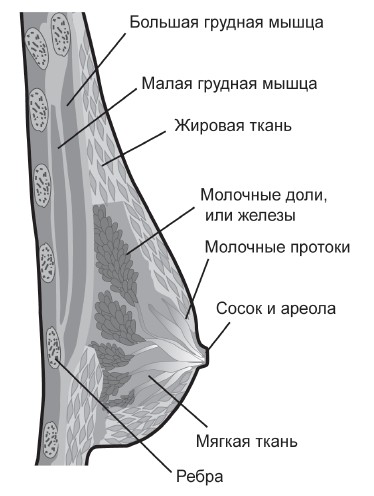
До периода лактации (периода кормления грудью) терминальные (конечные) отделы желез представляют собой слепо оканчивающиеся трубочки – альвеолярные молочные ходы. Последние в период беременности и лактации дают начало многочисленным альвеолам – особым структурам, состоящим из секреторных клеток (лактоцитов) и миоэпителиальных клеток, выполняющих функцию «выдавливания» молока из конечных отделов желез. Каждая долька имеет проток, переходящий в околососковой области в расширенный резервуар – «молочный синус», служащий для накопления молока. Перед выходом на поверхность соска иногда протоки соединяются между собой.
Каждая долька и вся молочная железа в целом, за исключением области соска, окружены жировой клетчаткой, более выраженной спереди, где она сливается с подкожной жировой клетчаткой. Клетчатка между задней поверхностью железы и мышцами грудной клетки, состоящая из рыхлой соединительной жировой ткани, обеспечивает железе подвижность.
В центре железы расположен сосок, окруженный относительно плоской областью пигментированной кожи (ареолой), содержащей многочисленные выступы, на вершинах которых открываются выводные протоки сальных желез. Их содержимое смазывает сосок во время грудного вскармливания. Под кожей ареолы располагается компактный слой мышечных волокон, обеспечивающих напряжение соска.
Условно, с помощью двух перпендикулярных линий (горизонтальной и вертикальной), проходящих через сосок, молочную железу принято делить на 4 квадранта: верхне-наружный (излюбленное место локализации опухолей), верхне-внутренний, нижне-наружный и нижне-внутренний. Отдельно выделяют центральную зону, включающую ареолу и сосок.
Молочная железа является органом с хорошо развитой системой кровоснабжения, особенно в верхней ее части. Кровоснабжение осуществляется из бассейна подмышечной артерии и задними III–VII межреберными артериями.
Глубокие вены сопровождают одновременные артерии, поверхностные вены, располагающиеся под кожей, формируют густую сеть. В околососковой области развита система анастомозов (соединений между двумя кровеносными сосудами), названная венозным околососковым кругом.
Отток лимфы от железы происходит по внутри– и внеорганной лимфатической системе. Первая представлена лимфатическими капиллярами (мелкими сосудами), берущими начало в междольковой соединительной ткани, и лимфатическими сосудами, образующими сети и сплетения, вторая – отводящими сосудами и регионарными лимфатическими узлами. К последним относятся подмышечные, подключичные, парастернальные лимфоузлы. Именно в них раньше всего появляются метастазы рака.
Иннервация молочной железы осуществляется из шейного сплетения (скопления нервных клеток), а также ветвями II–VI межреберных нервов, поэтому при появлении межреберной невралгии (приступа болей по ходу нервов), боль может распространяться на молочную железу.
Грудная железа мужчин является рудиментарным образованием, сходным по своему гистологическому (тканевому) строению с железами новорожденных.
У взрослого человека в боковой проекции она имеет форму усеченного конуса, обращенного основанием к грудной стенке и окруженного жировой клетчаткой.
Диаметр грудной железы обычно чуть больше 1 см, толщина 1–1,5 см. Тело железы состоит из рыхлой соединительной ткани, в которой располагаются слабо разветвленные млечные ходы, соединяющиеся у основания соска в более крупные выводные протоки. Кровоснабжение осуществляется за счет сети мелких кровеносных сосудов (капилляров).
Молочные железы расположены на передней поверхности грудной клетки, между III–VII ребрами, ограничены краем грудины и передней подмышечной линией. Ткань молочной железы может распространяться за пределы ее видимых контуров, формируя «отростки» – подмышечный, ключичный, грудинный, заднебоковой.
Структурную основу, «скелет», молочной железы создает поверхностная фасция (соединительнотканная оболочка). Расщепляясь на два листа, она образует своеобразный мешок (фасциальный футляр), в котором заключена паренхима (собственно тело) железы. От листов капсулы в глубь железы отходят соединительно-тканные перегородки, разделяющие железу на 15–20 долек, из которых формируются крупные доли (рис. 1).

Рис. 1. Строение молочной железыДольки паренхимы иногда лежат отдельно от ее основной массы, и тогда их называют добавочными. Именно добавочные дольки и отростки могут служить источником возникновения доброкачественных и злокачественных новообразований. Дольки железы являются скоплениями сложных альвеолярно-трубчатых желез.
До периода лактации (периода кормления грудью) терминальные (конечные) отделы желез представляют собой слепо оканчивающиеся трубочки – альвеолярные молочные ходы. Последние в период беременности и лактации дают начало многочисленным альвеолам – особым структурам, состоящим из секреторных клеток (лактоцитов) и миоэпителиальных клеток, выполняющих функцию «выдавливания» молока из конечных отделов желез. Каждая долька имеет проток, переходящий в околососковой области в расширенный резервуар – «молочный синус», служащий для накопления молока. Перед выходом на поверхность соска иногда протоки соединяются между собой.
Каждая долька и вся молочная железа в целом, за исключением области соска, окружены жировой клетчаткой, более выраженной спереди, где она сливается с подкожной жировой клетчаткой. Клетчатка между задней поверхностью железы и мышцами грудной клетки, состоящая из рыхлой соединительной жировой ткани, обеспечивает железе подвижность.
В центре железы расположен сосок, окруженный относительно плоской областью пигментированной кожи (ареолой), содержащей многочисленные выступы, на вершинах которых открываются выводные протоки сальных желез. Их содержимое смазывает сосок во время грудного вскармливания. Под кожей ареолы располагается компактный слой мышечных волокон, обеспечивающих напряжение соска.
Условно, с помощью двух перпендикулярных линий (горизонтальной и вертикальной), проходящих через сосок, молочную железу принято делить на 4 квадранта: верхне-наружный (излюбленное место локализации опухолей), верхне-внутренний, нижне-наружный и нижне-внутренний. Отдельно выделяют центральную зону, включающую ареолу и сосок.
Молочная железа является органом с хорошо развитой системой кровоснабжения, особенно в верхней ее части. Кровоснабжение осуществляется из бассейна подмышечной артерии и задними III–VII межреберными артериями.
Глубокие вены сопровождают одновременные артерии, поверхностные вены, располагающиеся под кожей, формируют густую сеть. В околососковой области развита система анастомозов (соединений между двумя кровеносными сосудами), названная венозным околососковым кругом.
Отток лимфы от железы происходит по внутри– и внеорганной лимфатической системе. Первая представлена лимфатическими капиллярами (мелкими сосудами), берущими начало в междольковой соединительной ткани, и лимфатическими сосудами, образующими сети и сплетения, вторая – отводящими сосудами и регионарными лимфатическими узлами. К последним относятся подмышечные, подключичные, парастернальные лимфоузлы. Именно в них раньше всего появляются метастазы рака.
Иннервация молочной железы осуществляется из шейного сплетения (скопления нервных клеток), а также ветвями II–VI межреберных нервов, поэтому при появлении межреберной невралгии (приступа болей по ходу нервов), боль может распространяться на молочную железу.
Грудная железа мужчин является рудиментарным образованием, сходным по своему гистологическому (тканевому) строению с железами новорожденных.
У взрослого человека в боковой проекции она имеет форму усеченного конуса, обращенного основанием к грудной стенке и окруженного жировой клетчаткой.
Диаметр грудной железы обычно чуть больше 1 см, толщина 1–1,5 см. Тело железы состоит из рыхлой соединительной ткани, в которой располагаются слабо разветвленные млечные ходы, соединяющиеся у основания соска в более крупные выводные протоки. Кровоснабжение осуществляется за счет сети мелких кровеносных сосудов (капилляров).
Этапы развития и становления функции молочных желез
Грудные железы мальчиков и девочек до периода полового созревания сохраняют одинаковое строение. Только к 10–12 годам в молочных железах девочек в связи с дифференцировкой фолликулярного аппарата яичников начинается незначительное увеличение количества протоков и разрастание окружающей их соединительной ткани.
В период появления у девочек менструаций на концах разветвляющихся протоков развиваются конечные железистые элементы – альвеолы, из которых формируются дольки. В детородном возрасте женская молочная железа является гормонально зависимым органом, что подтверждается изменениями строения железы в разные фазы менструального цикла.
В предменструальном периоде альвеолы долек и, следовательно, сами дольки увеличиваются в объеме, а клетки эпителия, выстилающего внутреннюю поверхность альвеол, начинают размножаться, расти, в них появляются секретообразующие структуры. Развивается отек внутридольковой ткани, в ней повышается количество клеточных элементов. Просветы желез становятся широкими, в них обнаруживаются слущенные клетки цилиндрического эпителия, слизь; железистые дольки увеличиваются.
Если половой цикл не заканчивается наступлением беременности, его повторение приводит к тому, что клетки молочной железы каждый месяц испытывают воздействие эстрогенов (разновидности половых гормонов), заставляющих их делиться, и каждый месяц вновь образовавшиеся клетки разрушаются под действием иммуно-компетентных клеток. При нарушениях этого процесса возрастает опасность неконтролируемого деления клеток молочной железы и увеличивается вероятность развития онкологической патологии.
После менструации эпителий утрачивает признаки секреции, а внутридольковая строма претерпевает обратные изменения.
Функциональная связь молочных желез и половой сферы также наглядно проявляется в период беременности и лактации (кормления грудью). К 8–12 неделям беременности начинается разрастание мелких протоков, на концах которых появляются множественные альвеолы. Идет процесс формирования новых долек. Внутридольковые соединительно-тканные перегородки утрачиваются.
В просветах альвеол и протоков скапливается гомогенная масса, содержащая жир, белок, витамины, клеточные элементы – молозиво. Молочные железы увеличиваются и становятся тяжелее, пигментация ареолы – более интенсивна, расширяются поверхностные вены.
К 7 месяцам нормально протекающего вскармливания в дольках железы развиваются атрофические процессы: объем альвеол становится меньше, их просветы спадаются, сами дольки уменьшаются в размерах.
После прекращения менструаций начинается следующий период структурной и функциональной перестройки молочных желез: постепенно исчезают альвеолы, деформируются протоки, происходят изменения в соединительной ткани желез, увеличивается качество жировых клеток.
В период появления у девочек менструаций на концах разветвляющихся протоков развиваются конечные железистые элементы – альвеолы, из которых формируются дольки. В детородном возрасте женская молочная железа является гормонально зависимым органом, что подтверждается изменениями строения железы в разные фазы менструального цикла.
В предменструальном периоде альвеолы долек и, следовательно, сами дольки увеличиваются в объеме, а клетки эпителия, выстилающего внутреннюю поверхность альвеол, начинают размножаться, расти, в них появляются секретообразующие структуры. Развивается отек внутридольковой ткани, в ней повышается количество клеточных элементов. Просветы желез становятся широкими, в них обнаруживаются слущенные клетки цилиндрического эпителия, слизь; железистые дольки увеличиваются.
Если половой цикл не заканчивается наступлением беременности, его повторение приводит к тому, что клетки молочной железы каждый месяц испытывают воздействие эстрогенов (разновидности половых гормонов), заставляющих их делиться, и каждый месяц вновь образовавшиеся клетки разрушаются под действием иммуно-компетентных клеток. При нарушениях этого процесса возрастает опасность неконтролируемого деления клеток молочной железы и увеличивается вероятность развития онкологической патологии.
После менструации эпителий утрачивает признаки секреции, а внутридольковая строма претерпевает обратные изменения.
Функциональная связь молочных желез и половой сферы также наглядно проявляется в период беременности и лактации (кормления грудью). К 8–12 неделям беременности начинается разрастание мелких протоков, на концах которых появляются множественные альвеолы. Идет процесс формирования новых долек. Внутридольковые соединительно-тканные перегородки утрачиваются.
В просветах альвеол и протоков скапливается гомогенная масса, содержащая жир, белок, витамины, клеточные элементы – молозиво. Молочные железы увеличиваются и становятся тяжелее, пигментация ареолы – более интенсивна, расширяются поверхностные вены.
К 7 месяцам нормально протекающего вскармливания в дольках железы развиваются атрофические процессы: объем альвеол становится меньше, их просветы спадаются, сами дольки уменьшаются в размерах.
После прекращения менструаций начинается следующий период структурной и функциональной перестройки молочных желез: постепенно исчезают альвеолы, деформируются протоки, происходят изменения в соединительной ткани желез, увеличивается качество жировых клеток.
Молочная железа и гормоны
Молочная железа является органом-мишенью для ряда гормонов, вырабатывающихся в организме. Изменения желез, происходящие в связи с менструальным циклом, беременностью, лактацией, возрастными инволютивными, процессами определяются выработкой гормонов гипоталамуса и гипофиза (особых небольших отделов головного мозга), яичников, надпочечников, щитовидной железы. В основе регуляции гормональных процессов лежит принцип обратной связи.
Функционирование эндокринной системы носит многоступенчатый иерархический характер. Высшим органом управления является гипоталамус, в особых центрах которого в определенные моменты менструального цикла вырабатываются так называемые релизинг-гормоны, регулирующие продукцию гормонов гипофиза (фолликул остимулирующего – ФСГ и лютеинизирующего – ЛГ). В свою очередь ФСГ вызывает рост фолликулов яичников (пузырьков, в которых образуются женские половые клетки – яйцеклетки), причем один из них развивается быстрее остальных, и совместно с ЛГ – секрецию эстрогенов.
Под влиянием последних происходит усиленное деление (пролиферация) клеток ткани молочной железы в первую фазу менструального цикла, чтобы орган был готов выполнить свою функцию в полном объеме, если наступит беременность. Чем выше уровень эстрогенов, тем интенсивнее в молочной железе протекают пролиферативные процессы.
Эти гормоны необходимы также для созревания яйцеклетки. Значительное их увеличение тормозит продукцию молока. Эстрогены усиливают обмен костной ткани и ускоряют формирование скелета. Они влияют также на обмен липидов, снижая уровень холестерина в крови. Достигнув определенной концентрации, эстрогены начинают угнетать выработку ФСГ гипофиза и соответствующего релизинг-гормона гипоталамуса.
В связи с торможением продукции этих гормонов прекращается рост и обеспечивается атрезия (заращение) остальных фолликулов. Одновременно дополнительно стимулируется выработка ЛГ. Происходит изменение секреции гонадотропных гормонов, наблюдается их волнообразный выброс, особенно на пике ЛГ, что способствует разрыву развившегося фолликула и овуляции (выходу женской половой клетки).
Далее на месте бывшего фолликула образуется желтое тело (новая эндокринная железа), которое под влиянием ЛГ и, возможно, пролактина (еще один гормон, секретируемый гипофизом) начинает продуцировать прогестерон. Этот гормон, вырабатывающийся во вторую фазу менструального цикла, ограничивает пролиферацию в тканях молочных желез, а также запускает комплекс мероприятий, направленных на обеспечение имплантации оплодотворенной яйцеклетки, на сохранение и поддержание беременности, если она наступила.
Прогестерон также участвует в подготовке молочных желез к лактации и в процессе секреции молока. Достигнув максимальной концентрации (при 28-дневном менструальном цикле это период соответствует 21–23 дням), прогестерон также начинает тормозить выработку стимулирующих его продукцию гормонов.
К 28 дню (при 28-дневном цикле) концентрация эстрогенов достигает минимума, одновременно снижается уровень прогестерона, что обусловливает начало менструации. Во время месячных наблюдается дальнейшее снижение уровня прогестерона и эстрадиола (наиболее биологически активного представителя эстрогенов) в крови, что приводит к стимуляции секреции ФСГ и ЛГ и началу нового цикла.
Повышение уровня ФСГ стимулирует развитие сразу нескольких первичных фолликулов (10–15), но посредством внутрияичникового саморегулирующегося механизма наступает созревание только одного и одновременная атрезия (заращение) других фолликулов. В том случае, если предовуляторное повышение эстрадиола не приводит к высвобождению релизинг-гормонов и последующей секреции ЛГ и ФСГ, происходит так называемый ановуляторный цикл. Необходимо отметить, что созревание фолликула и его трансформация в желтое тело осуществляется не только под влиянием ФСГ и ЛГ, но и при наличии определенной секреции некоторых других биологически активных веществ.
Поскольку мы раньше упоминали о пролактине, рассмотрим его функцию. Этот гормон вызывает усиление васкуляризации (развития мелких сосудов) и задержку жидкости в междольковой рыхлой соединительной ткани. Он стимулирует секреторные процессы в протоках железы и альвеолах, способствует формированию внутриклеточных механизмов синтеза основных компонентов женского молока.
Пролактин обладает свойством увеличивать количество рецепторов эстрадиола (один из женских половых гормонов) в тканях железы, что способствует развитию пролиферативных процессов. Он отвечает за рост и развитие альвеолярной ткани железы. Пролактин влияет на настроение и физическое состояние матери и считается решающим при формировании ее поведения в различных условиях. Его уровень в организме повышается во время беременности (в этот период пролактин вырабатывается плацентой), при развитии опухоли гипофиза – пролактиноме, недостаточности функции щитовидной железы.
Эстрогены и ФСГ обладают пролактин-стимулирующим действием, а прогестерон лишен подобной активности, поэтому во вторую фазу менструального цикла, в случае относительной недостаточности прогестерона, молочные железы несколько увеличены в размерах, отечны, в них появляется так называемое предменструальное нагрубание.
Кроме пролактина в гипофизе образуется окситоцин – гормон, вызывающий сокращение клеток, альвеол и млечных протоков, что обеспечивает выведение молока. Он также индуцирует сокращение матки, содействуя ее инволюции (обратному развитию) после родов.
Весьма важным гормоном, вырабатываемым гипофизом, является соматотропный гормон – регулятор роста организма. Именно он заставляет молочные железы дорасти до определенных размеров. Соматотропный гормон принимает участие в регуляции секреции молока. С прекращением выработки этого гормона некоторые специалисты связывают наступление климакса.
Слабым пролиферативным действием на эпителий железы обладают и андрогены (у женщин они секретируются в надпочечниках и яичниках). Эти гормоны, являясь антагонистами эстрогенов, не вызывают избыточного образования структурных элементов ткани железы (гиперплазию), а напротив, при избыточной концентрации могут приводить к уменьшению железистой ткани молочных желез.
На ткань молочной железы влияет также гормон инсулин, вырабатывающийся поджелудочной железой. Важную роль в развитии и функциональной дифференцировки клеток молочной железы играют гормоны щитовидной железы (трийодтиронин и тироксин). Их действие может реализовываться либо непосредственно, через влияние на рецепторы (белковые структуры на поверхности клетки или на внутриклеточных структурах) к другим гормонам, например к пролактину, либо путем влияния на выработку ряда гормона гипофиза. Недостаточная продукция гормонов щитовидной железы приводит к нарушениям менструального цикла и к различным кистозным изменениям в молочной железе и яичниках.
Наряду с участием гормонов в развитии и функционировании молочной железы несомненна и существенна роль нервной системы. Нарушение нервной трофики (воздействий нервной системы, непосредственно влияющих на обмен веществ и питание в органах и тканях) в области железы, возможно, является одной из причин аномалий ее развития.
Функционирование эндокринной системы носит многоступенчатый иерархический характер. Высшим органом управления является гипоталамус, в особых центрах которого в определенные моменты менструального цикла вырабатываются так называемые релизинг-гормоны, регулирующие продукцию гормонов гипофиза (фолликул остимулирующего – ФСГ и лютеинизирующего – ЛГ). В свою очередь ФСГ вызывает рост фолликулов яичников (пузырьков, в которых образуются женские половые клетки – яйцеклетки), причем один из них развивается быстрее остальных, и совместно с ЛГ – секрецию эстрогенов.
Под влиянием последних происходит усиленное деление (пролиферация) клеток ткани молочной железы в первую фазу менструального цикла, чтобы орган был готов выполнить свою функцию в полном объеме, если наступит беременность. Чем выше уровень эстрогенов, тем интенсивнее в молочной железе протекают пролиферативные процессы.
Эти гормоны необходимы также для созревания яйцеклетки. Значительное их увеличение тормозит продукцию молока. Эстрогены усиливают обмен костной ткани и ускоряют формирование скелета. Они влияют также на обмен липидов, снижая уровень холестерина в крови. Достигнув определенной концентрации, эстрогены начинают угнетать выработку ФСГ гипофиза и соответствующего релизинг-гормона гипоталамуса.
В связи с торможением продукции этих гормонов прекращается рост и обеспечивается атрезия (заращение) остальных фолликулов. Одновременно дополнительно стимулируется выработка ЛГ. Происходит изменение секреции гонадотропных гормонов, наблюдается их волнообразный выброс, особенно на пике ЛГ, что способствует разрыву развившегося фолликула и овуляции (выходу женской половой клетки).
Далее на месте бывшего фолликула образуется желтое тело (новая эндокринная железа), которое под влиянием ЛГ и, возможно, пролактина (еще один гормон, секретируемый гипофизом) начинает продуцировать прогестерон. Этот гормон, вырабатывающийся во вторую фазу менструального цикла, ограничивает пролиферацию в тканях молочных желез, а также запускает комплекс мероприятий, направленных на обеспечение имплантации оплодотворенной яйцеклетки, на сохранение и поддержание беременности, если она наступила.
Прогестерон также участвует в подготовке молочных желез к лактации и в процессе секреции молока. Достигнув максимальной концентрации (при 28-дневном менструальном цикле это период соответствует 21–23 дням), прогестерон также начинает тормозить выработку стимулирующих его продукцию гормонов.
К 28 дню (при 28-дневном цикле) концентрация эстрогенов достигает минимума, одновременно снижается уровень прогестерона, что обусловливает начало менструации. Во время месячных наблюдается дальнейшее снижение уровня прогестерона и эстрадиола (наиболее биологически активного представителя эстрогенов) в крови, что приводит к стимуляции секреции ФСГ и ЛГ и началу нового цикла.
Повышение уровня ФСГ стимулирует развитие сразу нескольких первичных фолликулов (10–15), но посредством внутрияичникового саморегулирующегося механизма наступает созревание только одного и одновременная атрезия (заращение) других фолликулов. В том случае, если предовуляторное повышение эстрадиола не приводит к высвобождению релизинг-гормонов и последующей секреции ЛГ и ФСГ, происходит так называемый ановуляторный цикл. Необходимо отметить, что созревание фолликула и его трансформация в желтое тело осуществляется не только под влиянием ФСГ и ЛГ, но и при наличии определенной секреции некоторых других биологически активных веществ.
Поскольку мы раньше упоминали о пролактине, рассмотрим его функцию. Этот гормон вызывает усиление васкуляризации (развития мелких сосудов) и задержку жидкости в междольковой рыхлой соединительной ткани. Он стимулирует секреторные процессы в протоках железы и альвеолах, способствует формированию внутриклеточных механизмов синтеза основных компонентов женского молока.
Пролактин обладает свойством увеличивать количество рецепторов эстрадиола (один из женских половых гормонов) в тканях железы, что способствует развитию пролиферативных процессов. Он отвечает за рост и развитие альвеолярной ткани железы. Пролактин влияет на настроение и физическое состояние матери и считается решающим при формировании ее поведения в различных условиях. Его уровень в организме повышается во время беременности (в этот период пролактин вырабатывается плацентой), при развитии опухоли гипофиза – пролактиноме, недостаточности функции щитовидной железы.
Эстрогены и ФСГ обладают пролактин-стимулирующим действием, а прогестерон лишен подобной активности, поэтому во вторую фазу менструального цикла, в случае относительной недостаточности прогестерона, молочные железы несколько увеличены в размерах, отечны, в них появляется так называемое предменструальное нагрубание.
Кроме пролактина в гипофизе образуется окситоцин – гормон, вызывающий сокращение клеток, альвеол и млечных протоков, что обеспечивает выведение молока. Он также индуцирует сокращение матки, содействуя ее инволюции (обратному развитию) после родов.
Весьма важным гормоном, вырабатываемым гипофизом, является соматотропный гормон – регулятор роста организма. Именно он заставляет молочные железы дорасти до определенных размеров. Соматотропный гормон принимает участие в регуляции секреции молока. С прекращением выработки этого гормона некоторые специалисты связывают наступление климакса.
Слабым пролиферативным действием на эпителий железы обладают и андрогены (у женщин они секретируются в надпочечниках и яичниках). Эти гормоны, являясь антагонистами эстрогенов, не вызывают избыточного образования структурных элементов ткани железы (гиперплазию), а напротив, при избыточной концентрации могут приводить к уменьшению железистой ткани молочных желез.
На ткань молочной железы влияет также гормон инсулин, вырабатывающийся поджелудочной железой. Важную роль в развитии и функциональной дифференцировки клеток молочной железы играют гормоны щитовидной железы (трийодтиронин и тироксин). Их действие может реализовываться либо непосредственно, через влияние на рецепторы (белковые структуры на поверхности клетки или на внутриклеточных структурах) к другим гормонам, например к пролактину, либо путем влияния на выработку ряда гормона гипофиза. Недостаточная продукция гормонов щитовидной железы приводит к нарушениям менструального цикла и к различным кистозным изменениям в молочной железе и яичниках.
Наряду с участием гормонов в развитии и функционировании молочной железы несомненна и существенна роль нервной системы. Нарушение нервной трофики (воздействий нервной системы, непосредственно влияющих на обмен веществ и питание в органах и тканях) в области железы, возможно, является одной из причин аномалий ее развития.
Глава 2
От клетки до опухоли
Неутешительная статистика
Злокачественные опухоли молочных желез у женщин известны с незапамятных времен. Сохранившиеся реликвии, древние кости, результаты исследования древних захоронений, письменные свидетельства, относящиеся ко времени Египетских пирамид (2,5–3 тысячи лет до н. э.), и более поздние рукописи (400 лет до н. э. – 200 г. н. э.) свидетельствуют, что рак и тогда был распространен повсеместно.
Найденные медицинские манускрипты показывают, что врачи древности пытались разрабатывать подходы к лечению опухолей. Однако поскольку средняя продолжительность жизни в те времена не превышала 18–25 лет, упоминания об опухолях молочных желез встречаются не так часто.
В последние годы отмечается стремительный рост заболеваемости раком молочной железы (РМЖ). Число случаев РМЖ в странах Европы, США, Латинской Америки, Австралии увеличивается на 1–2 % ежегодно. Заболеваемость в арабских странах в 6–10 раз ниже, чем в США и Европе. Подсчитано, что при длительности жизни до 80 лет одна из восьми женщин в США в какой-то период своей жизни рискует заболеть РМЖ.
В России с 1980 по 2000 гг. заболеваемость повысилась почти на 70 %. Ежедневно регистрируется 102 новых случая заболевания РМЖ. Подобные мировые тенденции, по мнению ряда ученых, свидетельствуют о высокой вероятности в XXI веке перевалить за магическую цифру 1000000 заболевших РМЖ в год.
Исключительно редко болезнь возникает у молодых женщин до 20 лет, редко – до 30 лет, но затем кривая заболеваемости в зависимости от возраста резко поднимается вверх, снижаясь в глубокой менопаузе после наступления 70 лет. Пик заболеваемости приходится на возраст 55–65 лет. Однако в течение последнего десятилетия РМЖ заметно помолодел.
Увеличилось количество случаев заболеваемости в возрасте до 40 лет. Но по-прежнему основная часть пациенток обращается за медицинской помощью поздно, под любым предлогом откладывая визит к онкологу. В 56 % случаев диагноз РМЖ впервые устанавливается при наличии III–IV стадии заболевания. Вместе с тем наилучшие результаты лечения и наибольшая продолжительность жизни отмечаются в случаях, когда опухоль обнаружена в возможно более ранние сроки. Однако и больным с распространенным процессом в настоящее время можно помочь благодаря достижениям современной медицины, позволяющим продлить жизнь и/или улучшить ее качество.
Найденные медицинские манускрипты показывают, что врачи древности пытались разрабатывать подходы к лечению опухолей. Однако поскольку средняя продолжительность жизни в те времена не превышала 18–25 лет, упоминания об опухолях молочных желез встречаются не так часто.
В последние годы отмечается стремительный рост заболеваемости раком молочной железы (РМЖ). Число случаев РМЖ в странах Европы, США, Латинской Америки, Австралии увеличивается на 1–2 % ежегодно. Заболеваемость в арабских странах в 6–10 раз ниже, чем в США и Европе. Подсчитано, что при длительности жизни до 80 лет одна из восьми женщин в США в какой-то период своей жизни рискует заболеть РМЖ.
В России с 1980 по 2000 гг. заболеваемость повысилась почти на 70 %. Ежедневно регистрируется 102 новых случая заболевания РМЖ. Подобные мировые тенденции, по мнению ряда ученых, свидетельствуют о высокой вероятности в XXI веке перевалить за магическую цифру 1000000 заболевших РМЖ в год.
Исключительно редко болезнь возникает у молодых женщин до 20 лет, редко – до 30 лет, но затем кривая заболеваемости в зависимости от возраста резко поднимается вверх, снижаясь в глубокой менопаузе после наступления 70 лет. Пик заболеваемости приходится на возраст 55–65 лет. Однако в течение последнего десятилетия РМЖ заметно помолодел.
Увеличилось количество случаев заболеваемости в возрасте до 40 лет. Но по-прежнему основная часть пациенток обращается за медицинской помощью поздно, под любым предлогом откладывая визит к онкологу. В 56 % случаев диагноз РМЖ впервые устанавливается при наличии III–IV стадии заболевания. Вместе с тем наилучшие результаты лечения и наибольшая продолжительность жизни отмечаются в случаях, когда опухоль обнаружена в возможно более ранние сроки. Однако и больным с распространенным процессом в настоящее время можно помочь благодаря достижениям современной медицины, позволяющим продлить жизнь и/или улучшить ее качество.
Почему возникает рак?
Поиск пускового механизма и факторов риска, приводящих к возникновению РМЖ, активно проводится многими научно-исследовательскими лабораториями, а эпидемиологические данные с каждым годом прибавляют к нашим знаниям новые факторы, которые способствуют развитию РМЖ. Однако до настоящего времени нет единого мнения о причинах этого заболевания.
Основу многих патологических процессов, в том числе и опухолей, составляет патология клетки. Если вы помните из школьного курса биологии – клетка является структурной и функциональной единицей живых организмов, осуществляющей рост, развитие, обмен веществ и энергии, хранящей, перерабатывающей и реализующей генетическую информацию. В нормальных условиях клетки органов и тканей определенным образом взаимодействуют между собой. Однако при опухолевом росте подобные взаимосвязи нарушаются, в результате чего опухолевые клетки почти не контактируют друг с другом и изолированы от окружающей их нормальной ткани. По-видимому, такое состояние приводит к освобождению злокачественных клеток из-под контроля координирующих клеточную пролиферацию (размножение) факторов, которые в нормальных условиях постоянно циркулируют через межклеточные мембраны.
Проведенные исследования позволили установить, что уровень пролиферации клеток в опухолях человека не только не превышает, а часто бывает значительно ниже соответствующего показателя для нормальных (неопухолевых) тканей. Полученные данные свидетельствуют, что опухоль растет не за счет сокращения продолжительности клеточного цикла, а благодаря тому, что воспроизводство клеток превышает клеточные потери, тогда как в нормальных тканях взрослого человека эти процессы сбалансированы. В осуществлении контроля за активностью деления клеток ведущая роль отводится особым группам генов – протоонкогенам (контролируют нормальное клеточное деление и дифференцировку – созревание – клеток) и антионкогенам (их продукты угнетают способность клеток к размножению).
В условиях патологии (при изменениях строения ДНК или увеличении количества генов) протоонкогены могут превращаться в онкогены – гены, вызывающие злокачественную трансформацию клетки. Таким образом может быть положено начало формирования опухолевого клона клеток. Среди антионкогенов наиболее известен ген р53. При нарушении его функции контроль над клеточным циклом утрачивается: клетки-мутанты, несмотря на повреждения ДНК, продолжают активно пролиферировать, что приводит к появлению опухолей.
Исходя из вышеизложенного, процесс развития новообразований в общем виде можно представить следующим образом: под влиянием какого-либо неблагоприятного фактора происходит нелетальное повреждение генома (генетического аппарата) клетки, в результате чего наблюдается активация онкогенов или подавление антионкогенов, приводящее к воспроизводству продуктов измененных генов и утрате продуктов регуляторных генов, способствующее формированию клона измененных (мутантных) клеток и возникновению опухоли.
Единого, общепринятого определения опухолевого процесса нет до настоящего времени, что, по-видимому, объясняется сложностью и многообразием злокачественных новообразований, а также отсутствием полных сведений о природе рака. Согласно современным представлениям, опухоль – это патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки.
Факторами, вызывающими генетические повреждения клеток и их злокачественную трансформацию, могут являться химические (полициклические углеводороды, нитрозосоединения, тяжелые металлы и др.) или физические (различные виды ионизирующей радиации, ультрафиолетовое излучение и др.) канцерогены и онкогенные (способствующие возникновению опухолей) вирусы.
Злокачественные (малигнизированные) клетки отличаются от нормальных, окружающих их клеток тем, что способны:
– вырабатывать вещества, обеспечивающие им автономность бесконечного роста, независимого от факторов, регулирующих в организме деление клеток;
– обеспечивать себе преимущества выживания за счет изменения в клетке обмена углеводов, белков, жиров, повышенного поглощения необходимых для роста соединений из здоровых тканей;
– накапливать воду и некоторые электролиты;
– утрачивать признаки внутриклеточной организации, свойственные здоровым клеткам данного органа или ткани;
– приобретать структурные комплексы (антигены), отсутствующие у нормальных клеток, или терять уже существующие (антигенное упрощение).
Биологическими особенностями злокачественной опухоли являются:
– инфильтративный рост – проникновение опухолевых клеток в окружающие ткани с их деструкцией (разрушением). В отличие от этого доброкачественные опухоли только сдавливают и отодвигают окружающие ткани, но не прорастают в них;
Основу многих патологических процессов, в том числе и опухолей, составляет патология клетки. Если вы помните из школьного курса биологии – клетка является структурной и функциональной единицей живых организмов, осуществляющей рост, развитие, обмен веществ и энергии, хранящей, перерабатывающей и реализующей генетическую информацию. В нормальных условиях клетки органов и тканей определенным образом взаимодействуют между собой. Однако при опухолевом росте подобные взаимосвязи нарушаются, в результате чего опухолевые клетки почти не контактируют друг с другом и изолированы от окружающей их нормальной ткани. По-видимому, такое состояние приводит к освобождению злокачественных клеток из-под контроля координирующих клеточную пролиферацию (размножение) факторов, которые в нормальных условиях постоянно циркулируют через межклеточные мембраны.
Проведенные исследования позволили установить, что уровень пролиферации клеток в опухолях человека не только не превышает, а часто бывает значительно ниже соответствующего показателя для нормальных (неопухолевых) тканей. Полученные данные свидетельствуют, что опухоль растет не за счет сокращения продолжительности клеточного цикла, а благодаря тому, что воспроизводство клеток превышает клеточные потери, тогда как в нормальных тканях взрослого человека эти процессы сбалансированы. В осуществлении контроля за активностью деления клеток ведущая роль отводится особым группам генов – протоонкогенам (контролируют нормальное клеточное деление и дифференцировку – созревание – клеток) и антионкогенам (их продукты угнетают способность клеток к размножению).
В условиях патологии (при изменениях строения ДНК или увеличении количества генов) протоонкогены могут превращаться в онкогены – гены, вызывающие злокачественную трансформацию клетки. Таким образом может быть положено начало формирования опухолевого клона клеток. Среди антионкогенов наиболее известен ген р53. При нарушении его функции контроль над клеточным циклом утрачивается: клетки-мутанты, несмотря на повреждения ДНК, продолжают активно пролиферировать, что приводит к появлению опухолей.
Исходя из вышеизложенного, процесс развития новообразований в общем виде можно представить следующим образом: под влиянием какого-либо неблагоприятного фактора происходит нелетальное повреждение генома (генетического аппарата) клетки, в результате чего наблюдается активация онкогенов или подавление антионкогенов, приводящее к воспроизводству продуктов измененных генов и утрате продуктов регуляторных генов, способствующее формированию клона измененных (мутантных) клеток и возникновению опухоли.
Единого, общепринятого определения опухолевого процесса нет до настоящего времени, что, по-видимому, объясняется сложностью и многообразием злокачественных новообразований, а также отсутствием полных сведений о природе рака. Согласно современным представлениям, опухоль – это патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки.
Факторами, вызывающими генетические повреждения клеток и их злокачественную трансформацию, могут являться химические (полициклические углеводороды, нитрозосоединения, тяжелые металлы и др.) или физические (различные виды ионизирующей радиации, ультрафиолетовое излучение и др.) канцерогены и онкогенные (способствующие возникновению опухолей) вирусы.
Злокачественные (малигнизированные) клетки отличаются от нормальных, окружающих их клеток тем, что способны:
– вырабатывать вещества, обеспечивающие им автономность бесконечного роста, независимого от факторов, регулирующих в организме деление клеток;
– обеспечивать себе преимущества выживания за счет изменения в клетке обмена углеводов, белков, жиров, повышенного поглощения необходимых для роста соединений из здоровых тканей;
– накапливать воду и некоторые электролиты;
– утрачивать признаки внутриклеточной организации, свойственные здоровым клеткам данного органа или ткани;
– приобретать структурные комплексы (антигены), отсутствующие у нормальных клеток, или терять уже существующие (антигенное упрощение).
Биологическими особенностями злокачественной опухоли являются:
– инфильтративный рост – проникновение опухолевых клеток в окружающие ткани с их деструкцией (разрушением). В отличие от этого доброкачественные опухоли только сдавливают и отодвигают окружающие ткани, но не прорастают в них;
