Страница:
Отвар из листьев земляники лесной
Измельченные листья земляники (20 г) залить кипятком (1 стакан) и кипятить в течение 5–10 мин. После этого полученный отвар настаивать в течение 2 ч, а затем процедить через марлю.
Принимать отвар ежедневно по 1 столовой ложке 3–4 раза в день.
Поскольку листья земляники лесной являются хорошим мочегонным средством, большое количество холестерина из организма пациента выводится вместе с мочой.
Отвар из корней синюхи голубой
Для отвара используются измельченные корни синюхи (2 столовые ложки), которые заливают кипятком (100 мл). Варить на слабом огне на водяной бане в течение 10 мин. После этого отвар следует процедить.
Его рекомендуется принимать по 1 столовой ложке 5 раз в день после еды. При этом последнюю порцию лекарственного средства следует принимать перед сном.
Этот отвар считается более сильным успокоительным средством, чем валериана (в 10 раз сильнее). Поэтому его рекомендуют использовать при повышенной возбудимости центральной нервной системы. Также снижает уровень холестерина в крови и улучшает состояние аорты благодаря уменьшению липоидных отложений.
Отвар из корня хрена
Взять 250 г хрена, промыть его и обсушить (но не держать в воде). Затем следует натереть его на крупной терке, залить кипяченой водой (3 л) и поставить на слабый огонь на 20 мин. После того, как отвар покипит, его нужно процедить через марлю и пить по 0,3 стакана 3 раза в день.
Морская капуста (ламинария сахарная)
Рекомендуется принимать морскую капусту в виде порошка по 0,5 чайной ложки в день.
Указание: средство нельзя использовать ламинарию сахарную в лечебных целях во время беременности, а также при диатезах, нефритах, крапивнице и хроническом рините.
Мелисса
Мелисса считается хорошим средством при сосудистых спазмах, головокружениях и шуме в ушах, также она способствует улучшению работы мозга.
В качестве лекарственного средства против атеросклероза мелиссу можно использовать как в свежем, так и в сушеном виде. Обычно ее добавляют в чай или готовят из нее отвар: на 200 мл кипяченой воды 1 столовую ложку мелиссы. Употребление мелиссы в лечебных целях не имеет никаких противопоказаний, поэтому ее можно принимать продолжительное время.
Лук с чесноком
Эти компоненты можно использовать в любом виде (тертые или целые, в виде сока). Рекомендуется их принимать вместе с медом (1 : 1 или 1 : 2). Сок нужно принимать по 1 столовую ложке перед приемом пищи 3–4 раза в день.
Сироп из репчатого лука
Существует два способа приготовления данного сиропа.
1. Натереть одну большую луковицу на мелкой терке и засыпать сахарным песком (0,5 стакана). Данную смесь следует настаивать в течение суток. Принимать этот сироп необходимо по 1 столовую ложке, спустя 1 ч после приема пищи (или за час перед едой) 3 раза в день.
2. Натереть одну большую луковицу и засыпать сахарным песком (1 стакан). Настаивать эту смесь в течение 3–4 ч. Принимать приготовленный сироп необходимо по 1 столовой ложке каждые 3 ч.
Курс лечения длится в течение 1 мес.
Хрен со сметаной
Тертый хрен (1 столовая ложка) смешать со сметаной (1 стакан). Приготовленную смесь принимать во время еды по 1 ст. ложке 3–4 раза в день.
Настойка из чеснока
Для лечения атеросклероза часто используется настойка из чеснока, которая готовится разными способами.
1. Истолченным чесноком наполовину заполнить бутылку и залить его водкой. Настаивать необходимо в течение 12 дней в темном прохладном месте. При этом следует каждый день бутылку встряхивать. После того как настойка будет готова, принимать ее по 5 капель, разведенных в кипяченой воде 3 раза в день за 15 мин до приема пищи.
2. Вымытый и очищенный чеснок (300 г) положить в бутылку и залить спиртом. Настаивать необходимо в течение 3 нед. После того как настойка будет готова к употреблению, принимать следует каждый день по 20 капель в 0,5 стакана молока.
3. Очищенный и истолченный чеснок (50 г) залить водкой (1 стакан). Настаивать необходимо в течение 3 дней. Принимать данный настой следует в течение 3 дней по 8–10 капель в чайной ложке холодной воды.
4. Бутылку наполнить на треть мелко нарезанным чесноком, затем залить спиртом или водкой и плотно ее закупорить. Настаивать необходимо в теплом (желательно в солнечном) месте в течение 2 нед. Принимать готовый настой 1 раз в день (желательно в обеденное время), начиная с 2 капель. При этом дозу каждый день нужно увеличивать на одну каплю. Когда доза дойдет до 25 капель, следует ее уменьшать в обратном порядке (до 2 капель). После этого лучше сделать перерыв на 2 нед и снова повторить курс лечения.
Настойка из корней и коры элеутерококка колючего
Регулярное использование элеутерококка колючего в качестве антисклеротического средства позволяет добиться хороших результатов, поскольку данное растение снижает уровень холестерина в крови, способствует повышению работоспособности, понижает утомляемость организма, повышает иммунитет.
Антисклеротическими свойствами обладает элеутерококк, собранный весной во время сокодвижения или же осенью после увядания листьев растений. Собранный элеутерококк следует настаивать на водке (в пропорции 1:1). Когда настойка потемнеет и приобретет специфический сладковатый запах, ее можно использовать в терапевтических целях. Принимать приготовленный настой необходимо по 30 капель 3 раза в день до приема пищи.
В народной медицине существует множество способов приготовления более сложных по составу лекарственных средств. Обычно для приготовления подобных сборов используют несколько компонентов. Ниже приведено несколько рецептов народной медицины, общая цель которых – снижение уровня холестерина в крови.
1. Смешать 1 головку чеснока посевного (50 г), цветки боярышника кроваво-красного (25 г), листья омелы белой (25 г). 1 чайную ложку смеси залить кипятком (1 стакан) и оставить настаиваться на ночь.
Пить этот настой по 1 стакану 3 раза в день.
2. Корни и листья лапчатки, корни одуванчика, траву тысячелистника, корневище пырея (по 10 г каждого компонента), смешать 1 столовую ложку данного сбора залить кипятком (1 стакан) и настаивать в течение 1 ч.
Готовый настой необходимо пить по 0,75 стакана перед завтраком.
3. Плоды земляники лесной, плоды боярышника кроваво-красного, плоды аронии черноплодной (по 15 г каждого компонента) смешать, 2 ст. л. данного сбора залить кипяченой водой (500 мл) и нагревать на водяной бане в течение 30 мин. Затем отвар охладить в течение 10 мин, процедить через марлю и долить кипяченой воды до первоначального объема (500 мл).
Приготовленный отвар пить по 0,5 стакана 3–4 раза в день.
4. Листья барвинка малого, плоды шиповника коричного, ягоды малины обыкновенной, траву донника лекарственного, цветки боярышника кроваво-красного, цветки каштана конского, листья крапивы двудомной (по 10 г каждого компонента) смешать, 1 столовую ложку данного сбора залить кипятком (1 стакан) и настаивать в течение 2 ч.
Принимать этот настой необходимо по 0,25 стакана 3 раза в день.
5. Смешать траву хвоща полевого (15 г), листья барвинка малого (15 г), цветки боярышника кроваво-красного (15 г), траву омелы белой (15 г), траву тысячелистника обыкновенного (30 г).
Сбор из этих трав (10 г) залить 1 стаканом воды и нагревать на водяной бане в течение 15 мин. Охлаждать отвар необходимо в течение 45 мин, после чего процедить через марлю и добавить в него кипяченой воды до первоначального объема.
Полученный отвар следует принимать в течение 1 дня несколько раз.
6. Смешать рыльца кукурузы обыкновенной (10 г), листья брусники обыкновенной (10 г), цветки ромашки аптечной (10 г), кору крушины ломкой (10 г), плоды боярышника кроваво-красного (15 г), траву пустырника пятилопастного (10 г), слоевища морской капусты (10 г), плоды аронии черноплодной (15 г), траву череды трехраздельной (10 г).
Данный сбор (10 г) залить кипяченой водой (200 мл) и нагревать на водяной бане в течение 15 мин. Затем охладить и процедить через марлю. В полученный отвар долить кипяченой воды до первоначального объема (200 мл).
Пить по 0,3–0,5 стакана 3 раза в день после приема пищи.
7. Смешать траву мяты перечной (10 г), листья и плоды кассии остролистной (10 г), плоды шиповника коричного (15 г), листья березы повислой (10 г), траву чая почечного (10 г), семена моркови посевной (10 г), траву сушеницы болотной (10 г), корень элеутерококка колючего (15 г), корень лопуха большого (10 г).
Готовится и используется как предыдущий отвар.
Паркинсонизм
Полиневропатии
Рассеянный склероз
Мигрень
Измельченные листья земляники (20 г) залить кипятком (1 стакан) и кипятить в течение 5–10 мин. После этого полученный отвар настаивать в течение 2 ч, а затем процедить через марлю.
Принимать отвар ежедневно по 1 столовой ложке 3–4 раза в день.
Поскольку листья земляники лесной являются хорошим мочегонным средством, большое количество холестерина из организма пациента выводится вместе с мочой.
Отвар из корней синюхи голубой
Для отвара используются измельченные корни синюхи (2 столовые ложки), которые заливают кипятком (100 мл). Варить на слабом огне на водяной бане в течение 10 мин. После этого отвар следует процедить.
Его рекомендуется принимать по 1 столовой ложке 5 раз в день после еды. При этом последнюю порцию лекарственного средства следует принимать перед сном.
Этот отвар считается более сильным успокоительным средством, чем валериана (в 10 раз сильнее). Поэтому его рекомендуют использовать при повышенной возбудимости центральной нервной системы. Также снижает уровень холестерина в крови и улучшает состояние аорты благодаря уменьшению липоидных отложений.
Отвар из корня хрена
Взять 250 г хрена, промыть его и обсушить (но не держать в воде). Затем следует натереть его на крупной терке, залить кипяченой водой (3 л) и поставить на слабый огонь на 20 мин. После того, как отвар покипит, его нужно процедить через марлю и пить по 0,3 стакана 3 раза в день.
Морская капуста (ламинария сахарная)
Рекомендуется принимать морскую капусту в виде порошка по 0,5 чайной ложки в день.
Указание: средство нельзя использовать ламинарию сахарную в лечебных целях во время беременности, а также при диатезах, нефритах, крапивнице и хроническом рините.
Мелисса
Мелисса считается хорошим средством при сосудистых спазмах, головокружениях и шуме в ушах, также она способствует улучшению работы мозга.
В качестве лекарственного средства против атеросклероза мелиссу можно использовать как в свежем, так и в сушеном виде. Обычно ее добавляют в чай или готовят из нее отвар: на 200 мл кипяченой воды 1 столовую ложку мелиссы. Употребление мелиссы в лечебных целях не имеет никаких противопоказаний, поэтому ее можно принимать продолжительное время.
Лук с чесноком
Эти компоненты можно использовать в любом виде (тертые или целые, в виде сока). Рекомендуется их принимать вместе с медом (1 : 1 или 1 : 2). Сок нужно принимать по 1 столовую ложке перед приемом пищи 3–4 раза в день.
Сироп из репчатого лука
Существует два способа приготовления данного сиропа.
1. Натереть одну большую луковицу на мелкой терке и засыпать сахарным песком (0,5 стакана). Данную смесь следует настаивать в течение суток. Принимать этот сироп необходимо по 1 столовую ложке, спустя 1 ч после приема пищи (или за час перед едой) 3 раза в день.
2. Натереть одну большую луковицу и засыпать сахарным песком (1 стакан). Настаивать эту смесь в течение 3–4 ч. Принимать приготовленный сироп необходимо по 1 столовой ложке каждые 3 ч.
Курс лечения длится в течение 1 мес.
Хрен со сметаной
Тертый хрен (1 столовая ложка) смешать со сметаной (1 стакан). Приготовленную смесь принимать во время еды по 1 ст. ложке 3–4 раза в день.
Настойка из чеснока
Для лечения атеросклероза часто используется настойка из чеснока, которая готовится разными способами.
1. Истолченным чесноком наполовину заполнить бутылку и залить его водкой. Настаивать необходимо в течение 12 дней в темном прохладном месте. При этом следует каждый день бутылку встряхивать. После того как настойка будет готова, принимать ее по 5 капель, разведенных в кипяченой воде 3 раза в день за 15 мин до приема пищи.
2. Вымытый и очищенный чеснок (300 г) положить в бутылку и залить спиртом. Настаивать необходимо в течение 3 нед. После того как настойка будет готова к употреблению, принимать следует каждый день по 20 капель в 0,5 стакана молока.
3. Очищенный и истолченный чеснок (50 г) залить водкой (1 стакан). Настаивать необходимо в течение 3 дней. Принимать данный настой следует в течение 3 дней по 8–10 капель в чайной ложке холодной воды.
4. Бутылку наполнить на треть мелко нарезанным чесноком, затем залить спиртом или водкой и плотно ее закупорить. Настаивать необходимо в теплом (желательно в солнечном) месте в течение 2 нед. Принимать готовый настой 1 раз в день (желательно в обеденное время), начиная с 2 капель. При этом дозу каждый день нужно увеличивать на одну каплю. Когда доза дойдет до 25 капель, следует ее уменьшать в обратном порядке (до 2 капель). После этого лучше сделать перерыв на 2 нед и снова повторить курс лечения.
Настойка из корней и коры элеутерококка колючего
Регулярное использование элеутерококка колючего в качестве антисклеротического средства позволяет добиться хороших результатов, поскольку данное растение снижает уровень холестерина в крови, способствует повышению работоспособности, понижает утомляемость организма, повышает иммунитет.
Антисклеротическими свойствами обладает элеутерококк, собранный весной во время сокодвижения или же осенью после увядания листьев растений. Собранный элеутерококк следует настаивать на водке (в пропорции 1:1). Когда настойка потемнеет и приобретет специфический сладковатый запах, ее можно использовать в терапевтических целях. Принимать приготовленный настой необходимо по 30 капель 3 раза в день до приема пищи.
В народной медицине существует множество способов приготовления более сложных по составу лекарственных средств. Обычно для приготовления подобных сборов используют несколько компонентов. Ниже приведено несколько рецептов народной медицины, общая цель которых – снижение уровня холестерина в крови.
1. Смешать 1 головку чеснока посевного (50 г), цветки боярышника кроваво-красного (25 г), листья омелы белой (25 г). 1 чайную ложку смеси залить кипятком (1 стакан) и оставить настаиваться на ночь.
Пить этот настой по 1 стакану 3 раза в день.
2. Корни и листья лапчатки, корни одуванчика, траву тысячелистника, корневище пырея (по 10 г каждого компонента), смешать 1 столовую ложку данного сбора залить кипятком (1 стакан) и настаивать в течение 1 ч.
Готовый настой необходимо пить по 0,75 стакана перед завтраком.
3. Плоды земляники лесной, плоды боярышника кроваво-красного, плоды аронии черноплодной (по 15 г каждого компонента) смешать, 2 ст. л. данного сбора залить кипяченой водой (500 мл) и нагревать на водяной бане в течение 30 мин. Затем отвар охладить в течение 10 мин, процедить через марлю и долить кипяченой воды до первоначального объема (500 мл).
Приготовленный отвар пить по 0,5 стакана 3–4 раза в день.
4. Листья барвинка малого, плоды шиповника коричного, ягоды малины обыкновенной, траву донника лекарственного, цветки боярышника кроваво-красного, цветки каштана конского, листья крапивы двудомной (по 10 г каждого компонента) смешать, 1 столовую ложку данного сбора залить кипятком (1 стакан) и настаивать в течение 2 ч.
Принимать этот настой необходимо по 0,25 стакана 3 раза в день.
5. Смешать траву хвоща полевого (15 г), листья барвинка малого (15 г), цветки боярышника кроваво-красного (15 г), траву омелы белой (15 г), траву тысячелистника обыкновенного (30 г).
Сбор из этих трав (10 г) залить 1 стаканом воды и нагревать на водяной бане в течение 15 мин. Охлаждать отвар необходимо в течение 45 мин, после чего процедить через марлю и добавить в него кипяченой воды до первоначального объема.
Полученный отвар следует принимать в течение 1 дня несколько раз.
6. Смешать рыльца кукурузы обыкновенной (10 г), листья брусники обыкновенной (10 г), цветки ромашки аптечной (10 г), кору крушины ломкой (10 г), плоды боярышника кроваво-красного (15 г), траву пустырника пятилопастного (10 г), слоевища морской капусты (10 г), плоды аронии черноплодной (15 г), траву череды трехраздельной (10 г).
Данный сбор (10 г) залить кипяченой водой (200 мл) и нагревать на водяной бане в течение 15 мин. Затем охладить и процедить через марлю. В полученный отвар долить кипяченой воды до первоначального объема (200 мл).
Пить по 0,3–0,5 стакана 3 раза в день после приема пищи.
7. Смешать траву мяты перечной (10 г), листья и плоды кассии остролистной (10 г), плоды шиповника коричного (15 г), листья березы повислой (10 г), траву чая почечного (10 г), семена моркови посевной (10 г), траву сушеницы болотной (10 г), корень элеутерококка колючего (15 г), корень лопуха большого (10 г).
Готовится и используется как предыдущий отвар.
Паркинсонизм
Это заболевание является хроническим, оно обусловлено нарушением метаболизма катехоламинов в подкорковых ганглиях и проявляется в виде акинезии, тремора и ригидности мышц. Заболевание развивается вследствие воздействия многих причин на подкорковые ганглии. Это может быть первичная недостаточность энзимных структур каудатонигрального комплекса, лекарственная интоксикация (прием нейролептиков, резерпина, допегита), энцефалиты, черепно-мозговые травмы, опухоли головного мозга.
Наиболее часто встречаются идиопатическая форма заболевания – болезнь Паркинсона и лекарственный паркинсонизм, при которых отмечается уменьшение содержания катехоламинов в хвостатом ядре и черной субстанции среднего мозга, что приводит к дисфункции экстрапирамидной системы.
При заболевании постоянно наблюдается триада симптомов: акинезия, ригидность и тремор мышц. У больного наблюдается нарушение походки, появляются вегетативные расстройства и боль. Идиопатическая форма заболевания чаще всего возникает после 50 лет и начинается с дрожания рук, парциальной или общей скованности. Но постепенно тремор и акинезия генерализуются, появляется ригидность мускулатуры с постепенным повышением тонуса в конечностях при повторных пассивных движениях и толчкообразной гипертонией, наблюдается феномен зубчатого колеса. При заболевании изменяются осанка и походка. Больные сутулятся, передвигаются мелкими шагами. При этом исчезает содружественность движения рук при ходьбе (ахейрокинез). Мимика оскудевает, лицо становится подобным маске, а мигание – редким.
Наблюдаются парадоксальные кинезии: больной, не способный передвигаться без посторонней помощи, может легко взбегать по лестнице, кататься на лыжах и танцевать. В некоторых случаях наблюдается пропульсия: медленное передвижение внезапно сменяется быстрым бегом. Больной бежит до тех пор, пока не встретит препятствие или не упадет. Отмечается также повышение сальности кожи (гиперсаливация) и нарушение мочеиспускания. Но при этом сила мышц остается нормальной, рефлекторная и сенсорная сферы не страдают. В тяжелых случаях или в поздней стадии заболевания больной почти полностью обездвижен и не может встать с кровати даже с посторонней помощью.
Лечение
При лекарственном паркинсонизме снижают дозу применяемых лекарств или вводят нейтрализаторы. В иных случаях применяют медопар-125 и наком. Наряду с этим, врач также назначает центральные холинолитики: мидантан, парлодел и амитриптилин. Но, помимо лекарственной терапии, не менее важны массаж и лечебная физкультура. Больной должен помнить, что постель – главный враг паркинсоника, и в связи с этим необходимо постоянно быть посильно активным. В движении заложено весьма эффективное лечение и даже избавление от заболевания.
Кроме того, что на состояние больного благотворно влияют физические упражнения, в лечении данного заболевания положительную роль играет определенное питание. Поэтому для улучшения состояния больного паркинсонизмом врачи рекомендуют употреблять в пищу больше фруктов и овощей, которые, как известно, содержат множество полезных минералов и витаминов, а также некоторые ягоды (вишню, черешню, барбарис).
Овощи и фрукты лучше употреблять в сыром виде, так как переработка приводит к разрушению витаминов. Очень полезны салаты из овощей и фруктов.
Наиболее часто встречаются идиопатическая форма заболевания – болезнь Паркинсона и лекарственный паркинсонизм, при которых отмечается уменьшение содержания катехоламинов в хвостатом ядре и черной субстанции среднего мозга, что приводит к дисфункции экстрапирамидной системы.
При заболевании постоянно наблюдается триада симптомов: акинезия, ригидность и тремор мышц. У больного наблюдается нарушение походки, появляются вегетативные расстройства и боль. Идиопатическая форма заболевания чаще всего возникает после 50 лет и начинается с дрожания рук, парциальной или общей скованности. Но постепенно тремор и акинезия генерализуются, появляется ригидность мускулатуры с постепенным повышением тонуса в конечностях при повторных пассивных движениях и толчкообразной гипертонией, наблюдается феномен зубчатого колеса. При заболевании изменяются осанка и походка. Больные сутулятся, передвигаются мелкими шагами. При этом исчезает содружественность движения рук при ходьбе (ахейрокинез). Мимика оскудевает, лицо становится подобным маске, а мигание – редким.
Наблюдаются парадоксальные кинезии: больной, не способный передвигаться без посторонней помощи, может легко взбегать по лестнице, кататься на лыжах и танцевать. В некоторых случаях наблюдается пропульсия: медленное передвижение внезапно сменяется быстрым бегом. Больной бежит до тех пор, пока не встретит препятствие или не упадет. Отмечается также повышение сальности кожи (гиперсаливация) и нарушение мочеиспускания. Но при этом сила мышц остается нормальной, рефлекторная и сенсорная сферы не страдают. В тяжелых случаях или в поздней стадии заболевания больной почти полностью обездвижен и не может встать с кровати даже с посторонней помощью.
Лечение
При лекарственном паркинсонизме снижают дозу применяемых лекарств или вводят нейтрализаторы. В иных случаях применяют медопар-125 и наком. Наряду с этим, врач также назначает центральные холинолитики: мидантан, парлодел и амитриптилин. Но, помимо лекарственной терапии, не менее важны массаж и лечебная физкультура. Больной должен помнить, что постель – главный враг паркинсоника, и в связи с этим необходимо постоянно быть посильно активным. В движении заложено весьма эффективное лечение и даже избавление от заболевания.
Кроме того, что на состояние больного благотворно влияют физические упражнения, в лечении данного заболевания положительную роль играет определенное питание. Поэтому для улучшения состояния больного паркинсонизмом врачи рекомендуют употреблять в пищу больше фруктов и овощей, которые, как известно, содержат множество полезных минералов и витаминов, а также некоторые ягоды (вишню, черешню, барбарис).
Овощи и фрукты лучше употреблять в сыром виде, так как переработка приводит к разрушению витаминов. Очень полезны салаты из овощей и фруктов.
Полиневропатии
Полиневропатии или полиневриты – это одновременное поражение многих периферических нервов, которое проявляется в симметричных вялых параличах и нарушениях чувствительности преимущественно в дистальных отделах конечностей. В некоторых случаях это и поражение черепно-мозговых нервов.
Заболевание может развиваться в результате интоксикации (отравление алкоголем, бензином, свинцом, мышьяком, сульфаниламидами), параинфекционных и аллергических осложнений дифтерии, пневмонии и паротита, дисметаболических расстройств (сахарного диабета, уремии, порфирии), нарушения питания (дефицита витаминов В1, В12), системных заболеваний (периартериита), злокачественных образований.
Заболевание возникает в любом возрасте, но чаще болеют люди молодого и среднего возраста. При полиневропатиях наблюдаются мышечная слабость, атрофии, парестезии, боль, гиперестезия или анестезия, снижение или выпадение рефлексов. Указанные нарушения максимально выражены в дистальных отделах конечностей и редко распространяются на корпус.
Протекание болезни обуславливается расстройством чувствительности (наиболее часто вибрационной). Вследствие паралича стоп возникает степпаж (петушиная походка), а в тяжелых случаях регистрируют тетраплегию. Мышцы и нервные стволы болезненны при пальпации, возникают трофические расстройства (сухость и цианоз кожи, поражение ногтей).
Лечение
Поскольку данное заболевание характеризуется дефицитом витаминов группы В, то при лечении учитывается этот момент. Именно поэтому в рацион питания больных полиневритами включают следующие продукты, содержащие эти витамины: картофель, капусту, морковь, яблоки, помидоры, салат, груши, репу, шпинат, орехи, овес.
Заболевание может развиваться в результате интоксикации (отравление алкоголем, бензином, свинцом, мышьяком, сульфаниламидами), параинфекционных и аллергических осложнений дифтерии, пневмонии и паротита, дисметаболических расстройств (сахарного диабета, уремии, порфирии), нарушения питания (дефицита витаминов В1, В12), системных заболеваний (периартериита), злокачественных образований.
Заболевание возникает в любом возрасте, но чаще болеют люди молодого и среднего возраста. При полиневропатиях наблюдаются мышечная слабость, атрофии, парестезии, боль, гиперестезия или анестезия, снижение или выпадение рефлексов. Указанные нарушения максимально выражены в дистальных отделах конечностей и редко распространяются на корпус.
Протекание болезни обуславливается расстройством чувствительности (наиболее часто вибрационной). Вследствие паралича стоп возникает степпаж (петушиная походка), а в тяжелых случаях регистрируют тетраплегию. Мышцы и нервные стволы болезненны при пальпации, возникают трофические расстройства (сухость и цианоз кожи, поражение ногтей).
Лечение
Поскольку данное заболевание характеризуется дефицитом витаминов группы В, то при лечении учитывается этот момент. Именно поэтому в рацион питания больных полиневритами включают следующие продукты, содержащие эти витамины: картофель, капусту, морковь, яблоки, помидоры, салат, груши, репу, шпинат, орехи, овес.
Рассеянный склероз
Это ремитирующее заболевание нервной системы, которое обусловлено возникновением рассеянных по головному и спинному мозгу (рис. 1) очагов демиелинизации.
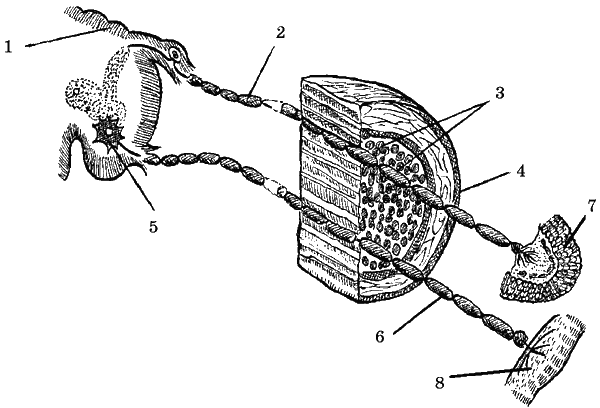
Рис. 1. Строение нерва: 1 – спинной мозг; 2 – чувствительный нейрон; 3 – пучки нервных волокон; 4 – оболочка нерва; 5 – двигательный нейрон; 6 —миелиновая оболочка; 7 – кожа; 8 – мышца
Демиелинизационный процесс поражает преимущественно белое вещество центральной нервной системы. Поврежденный участок нейрона может подвергаться и ремиелинизации. Вслед за распадом миелина повреждаются и аксоны (рис. 2) с последующим развитием характерной глиозной бляшки.
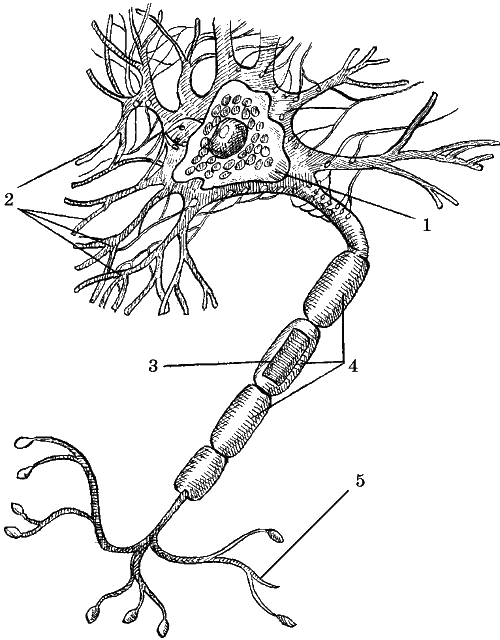
Рис. 2. Строение нейрона: 1 – тело; 2 – дендрит; 3 – миелиновая оболочка; 4 – аксоны; 5 – окончание аксона
Заболевание возникает в молодом возрасте (дети и старики поражаются им крайне редко). Первые симптомы являются преходящими. Это моторные, сенсорные (чаще парестезии) или зрительные нарушения. Чаще других с возрастом поражаются пирамидная и мозжечковая системы и зрительные нервы. В развитой стадии болезни обычно наблюдается грубый тремор конечностей, реже – головы (дрожание выявляется при активном движении), но заболевание может носить и статичный характер.
Для рассеянного склероза характерно ремитирующее течение: обострения сменяются значительными улучшениями, все или отдельные признаки болезни нередко полностью исчезают. Длительность ремиссий различна: от нескольких дней до нескольких лет.
Лечение
В начале и при обострении болезни применяются глюкокортикоидные гормоны или АКТГ, иммуносупрессоры и иммуномодуляторы. В периоды ремиссий решающую роль играет массаж, профилактика интеркуррентных инфекций (урологический сепсис, пневмония).
Относительно питания при данном заболевании следует отметить, что для больных очень полезным является употребление молочных продуктов, особенно сливок и кислого молока. Их можно употреблять ежедневно, по 1 стакану в день, при желании – больше. Полезны также молочные каши.
Рис. 1. Строение нерва: 1 – спинной мозг; 2 – чувствительный нейрон; 3 – пучки нервных волокон; 4 – оболочка нерва; 5 – двигательный нейрон; 6 —миелиновая оболочка; 7 – кожа; 8 – мышца
Демиелинизационный процесс поражает преимущественно белое вещество центральной нервной системы. Поврежденный участок нейрона может подвергаться и ремиелинизации. Вслед за распадом миелина повреждаются и аксоны (рис. 2) с последующим развитием характерной глиозной бляшки.
Рис. 2. Строение нейрона: 1 – тело; 2 – дендрит; 3 – миелиновая оболочка; 4 – аксоны; 5 – окончание аксона
Заболевание возникает в молодом возрасте (дети и старики поражаются им крайне редко). Первые симптомы являются преходящими. Это моторные, сенсорные (чаще парестезии) или зрительные нарушения. Чаще других с возрастом поражаются пирамидная и мозжечковая системы и зрительные нервы. В развитой стадии болезни обычно наблюдается грубый тремор конечностей, реже – головы (дрожание выявляется при активном движении), но заболевание может носить и статичный характер.
Для рассеянного склероза характерно ремитирующее течение: обострения сменяются значительными улучшениями, все или отдельные признаки болезни нередко полностью исчезают. Длительность ремиссий различна: от нескольких дней до нескольких лет.
Лечение
В начале и при обострении болезни применяются глюкокортикоидные гормоны или АКТГ, иммуносупрессоры и иммуномодуляторы. В периоды ремиссий решающую роль играет массаж, профилактика интеркуррентных инфекций (урологический сепсис, пневмония).
Относительно питания при данном заболевании следует отметить, что для больных очень полезным является употребление молочных продуктов, особенно сливок и кислого молока. Их можно употреблять ежедневно, по 1 стакану в день, при желании – больше. Полезны также молочные каши.
Мигрень
Это заболевание, следствием которого считается расширение кровеносных сосудов головного мозга. Уже установлено, что простая головная боль существенно отличается от мигрени. Различие заключается в следующем: в отличие от мигрени головная боль начинается постепенно, то есть сила болевых ощущений увеличивается не сразу. Мигрень же представляет собой головную боль пульсирующего характера. Чаще всего она протекает приступообразно и длится приблизительно 12–18 ч. Специалисты различают 2 вида мигрени:
– классическую, когда приступу предшествует общее ухудшение состояние человека, появляется ощущение мерцания света в глазах или временная потеря зрения;
– обычную, без каких-либо предвестников приступа.
Как правило, мигрень появляется через определенные промежутки времени. В месяц приступы могут повторяться от 2 до 4 раз. По научным наблюдениям, их вызывают стрессовые ситуации, когда человек находится в состоянии наивысшего напряжения. Кроме этого, причиной появления приступов мигрени является употребление некоторых продуктов (шоколад, кофеиносодержащая пища, куриная печень, цитрусовые, колбаса, выдержанные сыры). Приступы могут быть ускорены употреблением алкогольных напитков, а также общей усталостью организма, его переохлаждением, резкими перепадами температуры.
Под словом «мигрень» подразумевают не просто сильную головную боль, а специфический диагноз, который означает боль, начинающуюся, как правило, с одной стороны головы, но от приступа к приступу болезненные ощущения могут перемещаться с одной стороны на другую. Часто боль сопровождается тошнотой, а также обострением чувствительности к свету и звукам.
Приступ мигрени часто сопровождается и другими симптомами: человек испытывает онемение кожи лица, озноб, у него холодеют конечности. Этому сопутствуют также рвота, понос, головокружение, частое мочеиспускание, ослабление внимания, крайняя восприимчивость к свету или шуму, а в начальной фазе – затруднение речи и нарушение контроля за мышцами. Неудивительно, что после того как пройдет наиболее острая фаза приступа, человеку кажется, что он полностью истощен умственно и физически.
Около 11% населения страдают мигренью, и примерно у 10% из них – мигрень классического типа, когда головной боли предшествует некая фаза нарушения восприятия, называемая аурой. Она длится 10–30 мин, и в течение этого времени перед глазами человека мелькают мушки или их застилает пелена, а также возникают яркие вспышки. К тому же ухудшаются слух и речь, нарушается чувство равновесия.
Это связано с тем, что в результате внезапного сужения основных мозговых артерий мозг не получает достаточного количества крови. Еще не до конца изучена причина этого явления, но специалисты исследуют вещество серотонин, поскольку выявлено, что сразу же после стадии ауры его уровень в мозгу повышается, а также то, что он способен вызывать сокращение сосудов.
Головную боль по причине ее возникновения можно разделить на 3 основные категории:
– возникшая вследствие напряжения мышц;
– вызванная какой-либо скрытой болезнью, имеющейся в организме;
– сосудистая, которая, собственно, и именуется мигренью.
Мигрень является второй по распространенности разновидностью головной боли после головной боли, связанной с умственным напряжением и возникающим косвенно напряжением мышц головы и шеи. Эти два вида головных болей довольно часто существуют вместе, и пациенты с мигренью могут с легкостью отличить их друг от друга. Главное отличие состоит в том, что головная боль напряжения возникает и развивается постепенно, а приступ мигрени – внезапно и при наличии других симптомов.
Согласно данным статистики, у 90% населения причина головной боли довольно проста: чрезмерное или слишком продолжительное напряжение мышц, например от неудобной позы. Сосудистая головная боль, или мигрень, а также та, что возникает в результате скрытой болезни, встречаются гораздо реже.
Обычно симптомы головных болей мышечного происхождения напоминают те, что возникают из-за других причин, но в общем можно выделить признаки, характеризущие именно мышечную головную боль:
– умеренность боли, при этом сама она не острая и пульсирующая, а устойчивая и тупая. Ее нередко сравнивают со сжатием головы в тисках;
– длительность боли от 30 мин до нескольких дней;
– возникновение болевых ощущений в равной степени на обеих сторонах головы, а также боли в мышцах плеч и шеи или их онемения;
– отсутствие усиления головной боли при продолжении нормальной физической активности;
– потеря аппетита, но при этом отсутствие тошноты или рвоты;
– эмоциональный стресс или чувство депрессии;
– отсутствие других заболеваний или каких-либо аномальных состояний.
Существует еще смешанная головная боль, при которой имеются признаки как сосудистой боли, так и той, что вызвана напряжением мышц. Некоторые специалисты полагают, что эти два вида головной боли имеют не так мало сходства, как это считалось ранее.
При головной боли, вызванной напряжением мышц, нетрудно установить ее причину. Это может быть и ссора с близким человеком, и конфликт на работе, а также возникшие неприятности или проблемы, чересчур продолжительное ведение машины.
Сосудистая головная боль – следующая за ней по распространенности. Она зависит от уровня артериального давления и проявляется в болевых ощущениях разной степени как при повышенном, так и при пониженном его уровне. И то и другое расстройство плохо поддается терапевтическому лечению. В обоих случаях боль локализуется в затылочной области головы и сопровождается общим недомоганием.
Другая разновидность головной боли – сравнительно редко встречающаяся очаговая головная боль, которая по праву считается неврологами самой мучительной из тех, что доводится испытывать человеку. О так называемой кластерной головной боли будет рассказано ниже.
Очень важную роль в появлении головной боли играет эмоциональное состояние человека. Чаще всего головные боли носят психогенный характер, то есть они вызваны каким-либо особым эмоциональным состоянием. В этом случае возникает эффект реальной боли.
Такими эмоциями, вызывающими боль, являются сильный или постоянный стресс, беспокойство или гнев. Состояния, испытываемые вследствие возникновения этих эмоций, приводят к продолжительному сокращению мышц лица, кожи черепа, плеч или шеи, а значит, к головной боли мышечного напряжения, а также к расширению сосудов в упомянутых участках, из-за чего возникает сосудистая головная боль.
Неприятные, отрицательно воздействующие на организм эмоции и головная боль взаимосвязаны: первые провоцируют болевые ощущения, которые, в свою очередь, способствуют возникновению неблагоприятного эмоционального состояния.
Причем чем сильнее и мучительнее боль, тем больше страх перед ее возникновением и, как следствие, больше вероятность, что головная боль действительно возникнет.
Мигрень у женщин
Мигрень – заболевание преимущественно женщин. По статистике, женская половина населения страдает этим заболеванием в три раза чаще, чем мужская. К тому же приступы мигрени могут усиливаться и учащаться на фоне гормональных изменений, связанных с возрастными и физиологическими особенностями женского организма, а также различными гинекологическими заболеваниями.
Еще одной женской проблемой является климакс, когда в организме происходят значительные изменения. Как правило, мигрень прогрессирует с его наступлением. Климакс – физиологический процесс, связанный с прекращением репродуктивной функции женщины. Этот период также характеризуется гормональной перестройкой в организме и означает снижение выработки женских гормонов. Из-за этого в организме женщины происходит ряд патологических процессов: появление эпизодических подъемов артериального давления, остеопороз – разрежение костной структуры, обострение хронических и психосоматических заболеваний.
Чаще всего этот спад проходит резко, вследствие чего и возникают такие неприятные ощущения, как приливы. К тому же могут обостряться хронические заболевания. Зачастую усиливается и мигрень. И если раньше ее можно было устранить с помощью различных средств – от анальгетиков до повязывания головы полотенцем, то теперь она становится просто неуправляемой. Головная боль приобретает диффузный характер, распространяется на соседние участки.
Характерным для климактерической мигрени является то, что анальгетики теряют свою эффективность. Снятие головной боли становится довольно сложной задачей. Использование гормональных препаратов, ослабляющих патологическое течение климакса, позволяет уменьшить частоту и интенсивность приступов мигрени.
В это время следует постоянно консультироваться у эндокринолога, который назначит наиболее подходящие препараты в качестве заместительной терапии, а также встать на учет к невропатологу. Он поможет в профилактике и ликвидации приступов. Также рекомендуется избегать психотравмирующих ситуаций, факторов, провоцирующих мигренозный приступ.
Не следует заниматься самолечением, так как частый прием обычных анальгетиков не безопасен для здоровья и может способствовать еще большему учащению приступов и утяжелению их течения. Лучше обратиться за помощью к квалифицированному врачу-специалисту.
– классическую, когда приступу предшествует общее ухудшение состояние человека, появляется ощущение мерцания света в глазах или временная потеря зрения;
– обычную, без каких-либо предвестников приступа.
Как правило, мигрень появляется через определенные промежутки времени. В месяц приступы могут повторяться от 2 до 4 раз. По научным наблюдениям, их вызывают стрессовые ситуации, когда человек находится в состоянии наивысшего напряжения. Кроме этого, причиной появления приступов мигрени является употребление некоторых продуктов (шоколад, кофеиносодержащая пища, куриная печень, цитрусовые, колбаса, выдержанные сыры). Приступы могут быть ускорены употреблением алкогольных напитков, а также общей усталостью организма, его переохлаждением, резкими перепадами температуры.
Под словом «мигрень» подразумевают не просто сильную головную боль, а специфический диагноз, который означает боль, начинающуюся, как правило, с одной стороны головы, но от приступа к приступу болезненные ощущения могут перемещаться с одной стороны на другую. Часто боль сопровождается тошнотой, а также обострением чувствительности к свету и звукам.
Приступ мигрени часто сопровождается и другими симптомами: человек испытывает онемение кожи лица, озноб, у него холодеют конечности. Этому сопутствуют также рвота, понос, головокружение, частое мочеиспускание, ослабление внимания, крайняя восприимчивость к свету или шуму, а в начальной фазе – затруднение речи и нарушение контроля за мышцами. Неудивительно, что после того как пройдет наиболее острая фаза приступа, человеку кажется, что он полностью истощен умственно и физически.
Около 11% населения страдают мигренью, и примерно у 10% из них – мигрень классического типа, когда головной боли предшествует некая фаза нарушения восприятия, называемая аурой. Она длится 10–30 мин, и в течение этого времени перед глазами человека мелькают мушки или их застилает пелена, а также возникают яркие вспышки. К тому же ухудшаются слух и речь, нарушается чувство равновесия.
Это связано с тем, что в результате внезапного сужения основных мозговых артерий мозг не получает достаточного количества крови. Еще не до конца изучена причина этого явления, но специалисты исследуют вещество серотонин, поскольку выявлено, что сразу же после стадии ауры его уровень в мозгу повышается, а также то, что он способен вызывать сокращение сосудов.
Головную боль по причине ее возникновения можно разделить на 3 основные категории:
– возникшая вследствие напряжения мышц;
– вызванная какой-либо скрытой болезнью, имеющейся в организме;
– сосудистая, которая, собственно, и именуется мигренью.
Мигрень является второй по распространенности разновидностью головной боли после головной боли, связанной с умственным напряжением и возникающим косвенно напряжением мышц головы и шеи. Эти два вида головных болей довольно часто существуют вместе, и пациенты с мигренью могут с легкостью отличить их друг от друга. Главное отличие состоит в том, что головная боль напряжения возникает и развивается постепенно, а приступ мигрени – внезапно и при наличии других симптомов.
Согласно данным статистики, у 90% населения причина головной боли довольно проста: чрезмерное или слишком продолжительное напряжение мышц, например от неудобной позы. Сосудистая головная боль, или мигрень, а также та, что возникает в результате скрытой болезни, встречаются гораздо реже.
Обычно симптомы головных болей мышечного происхождения напоминают те, что возникают из-за других причин, но в общем можно выделить признаки, характеризущие именно мышечную головную боль:
– умеренность боли, при этом сама она не острая и пульсирующая, а устойчивая и тупая. Ее нередко сравнивают со сжатием головы в тисках;
– длительность боли от 30 мин до нескольких дней;
– возникновение болевых ощущений в равной степени на обеих сторонах головы, а также боли в мышцах плеч и шеи или их онемения;
– отсутствие усиления головной боли при продолжении нормальной физической активности;
– потеря аппетита, но при этом отсутствие тошноты или рвоты;
– эмоциональный стресс или чувство депрессии;
– отсутствие других заболеваний или каких-либо аномальных состояний.
Существует еще смешанная головная боль, при которой имеются признаки как сосудистой боли, так и той, что вызвана напряжением мышц. Некоторые специалисты полагают, что эти два вида головной боли имеют не так мало сходства, как это считалось ранее.
При головной боли, вызванной напряжением мышц, нетрудно установить ее причину. Это может быть и ссора с близким человеком, и конфликт на работе, а также возникшие неприятности или проблемы, чересчур продолжительное ведение машины.
Сосудистая головная боль – следующая за ней по распространенности. Она зависит от уровня артериального давления и проявляется в болевых ощущениях разной степени как при повышенном, так и при пониженном его уровне. И то и другое расстройство плохо поддается терапевтическому лечению. В обоих случаях боль локализуется в затылочной области головы и сопровождается общим недомоганием.
Другая разновидность головной боли – сравнительно редко встречающаяся очаговая головная боль, которая по праву считается неврологами самой мучительной из тех, что доводится испытывать человеку. О так называемой кластерной головной боли будет рассказано ниже.
Очень важную роль в появлении головной боли играет эмоциональное состояние человека. Чаще всего головные боли носят психогенный характер, то есть они вызваны каким-либо особым эмоциональным состоянием. В этом случае возникает эффект реальной боли.
Такими эмоциями, вызывающими боль, являются сильный или постоянный стресс, беспокойство или гнев. Состояния, испытываемые вследствие возникновения этих эмоций, приводят к продолжительному сокращению мышц лица, кожи черепа, плеч или шеи, а значит, к головной боли мышечного напряжения, а также к расширению сосудов в упомянутых участках, из-за чего возникает сосудистая головная боль.
Неприятные, отрицательно воздействующие на организм эмоции и головная боль взаимосвязаны: первые провоцируют болевые ощущения, которые, в свою очередь, способствуют возникновению неблагоприятного эмоционального состояния.
Причем чем сильнее и мучительнее боль, тем больше страх перед ее возникновением и, как следствие, больше вероятность, что головная боль действительно возникнет.
Мигрень у женщин
Мигрень – заболевание преимущественно женщин. По статистике, женская половина населения страдает этим заболеванием в три раза чаще, чем мужская. К тому же приступы мигрени могут усиливаться и учащаться на фоне гормональных изменений, связанных с возрастными и физиологическими особенностями женского организма, а также различными гинекологическими заболеваниями.
Еще одной женской проблемой является климакс, когда в организме происходят значительные изменения. Как правило, мигрень прогрессирует с его наступлением. Климакс – физиологический процесс, связанный с прекращением репродуктивной функции женщины. Этот период также характеризуется гормональной перестройкой в организме и означает снижение выработки женских гормонов. Из-за этого в организме женщины происходит ряд патологических процессов: появление эпизодических подъемов артериального давления, остеопороз – разрежение костной структуры, обострение хронических и психосоматических заболеваний.
Чаще всего этот спад проходит резко, вследствие чего и возникают такие неприятные ощущения, как приливы. К тому же могут обостряться хронические заболевания. Зачастую усиливается и мигрень. И если раньше ее можно было устранить с помощью различных средств – от анальгетиков до повязывания головы полотенцем, то теперь она становится просто неуправляемой. Головная боль приобретает диффузный характер, распространяется на соседние участки.
Характерным для климактерической мигрени является то, что анальгетики теряют свою эффективность. Снятие головной боли становится довольно сложной задачей. Использование гормональных препаратов, ослабляющих патологическое течение климакса, позволяет уменьшить частоту и интенсивность приступов мигрени.
В это время следует постоянно консультироваться у эндокринолога, который назначит наиболее подходящие препараты в качестве заместительной терапии, а также встать на учет к невропатологу. Он поможет в профилактике и ликвидации приступов. Также рекомендуется избегать психотравмирующих ситуаций, факторов, провоцирующих мигренозный приступ.
Не следует заниматься самолечением, так как частый прием обычных анальгетиков не безопасен для здоровья и может способствовать еще большему учащению приступов и утяжелению их течения. Лучше обратиться за помощью к квалифицированному врачу-специалисту.
