Страница:
Давайте задумаемся над ситуациями своей жизни, наиболее часто вызывающими стрессовую реакцию (конфликт в семье, на работе, с близким другом, с любимым человеком и т. д.). Если мы будем честны с собой, то поймем: в половине конфликтов виноваты мы сами. Ведь нередко причиной ссор являются амбииии, переоценка собственных возможностей или случайная, не признанная вовремя ошибка. В этих случаях самое трудное – найти разумный компромисс, поступиться в чем-то своими интересами ради более важного – сохранения отношений, сохранения мир и покоя. Ведь недаром говорят, что самая большая победа – это победа над собой. И все же делать это необходимо во имя собственного здоровья и здоровья своих близких. Можно доказать свою правоту и гордо взирать на побежденного среди обломков, под которыми погребены добрые человеческие отношения.
Но осмысляя свои достижения, стоит задуматься: не ощущается ли в эти минуты горький привкус пирровой победы?
Профессия как фактор риска ГБ
Работа в жизни человека играет огромную роль, поэтому часто наше здоровье в некоторой степени формируется под влиянием особенностей профессиональной деятельности. По крайней мере можно достаточно ответственно говорить о профессиях, провоцирующих развитие гипертонической болезни у людей с наследственной склонностью.
Среди профессиональных факторов, влияющих на развитие артериальной гипертензии, высокий темп деятельности, наличие постоянной ответственности за принятие решений и деятельность других людей и связанные с этим стрессы, значительное число контактов, необходимость в быстрой переработке большого количества информации и потребность исходя из этого делать выбор и принимать решения, ночной график работы или чередование дневных, вечерних и ночных смен и связанное с этим нарушение природных биологических ритмов. В связи с вышеперечисленными профессиональными факторами риска развития АГ можно составить своеобразный список профессий, «чреватых» развитием гипертонии. В этот список попадут работники административно-управленческого звена, научные работники, педагоги, врачи, водители общественного транспорта, диспетчеры, работники сменных предприятий, особенно те, кто работает по сдельной системе оплаты труда, т. е. заинтересован в повышении темпа деятельности.
Вредное производство, связанное с химическими веществами, оказывающими негативное влияние на нервную или сердечно-сосудистую системы, также может послужить поводом для развития гипертонии.
Об этом свидетельствует широкое распространение артериальной гипертензии у работников типографий, табачных фабрик, лакокрасочных производств и др.
Есть еще один момент: чем выше физическая активность человека, тем ниже риск заболевания ГБ. Поэтому у людей, работающих физически, отмечается более низкий уровень артериального давления, гипертоническая болезнь у них встречается реже.
Чаще всего люди не задумываются о влиянии профессии на здоровье и продолжают работать, невзирая на болезнь. Однако существует и другая крайность: некоторые больные гипертонической болезнью считают, что любая трудовая деятельность им противопоказана. Они всеми силами стараются прекратить работу, получить инвалидность. Обе эти крайние позиции разрушительны для здоровья и психики.
В первом случае, продолжая работу во вредных условиях, с ночными дежурствами, меняющимися сменами, постоянными стрессовыми ситуациями, человек ставит себя в ситуацию серьезного риска: воздействие разрушительно влияющих на здоровье факторов как бы накапливается и может перейти критическую отметку. Во втором случае в связи с прекращением привычного образа жизни, обрывом профессиональных и личных контактов может произойти так называемый «уход в болезнь», рано или поздно придет сознание своей физической неполноценности, что само по себе является достаточно большим стрессом и переносится весьма тяжело. Поэтому необходимо избежать этих крайностей и принять взвешенное решение не о прекращении трудовой деятельности, а о более рациональной ее организации или изменении ее характера и условий.
Среди профессиональных факторов, влияющих на развитие артериальной гипертензии, высокий темп деятельности, наличие постоянной ответственности за принятие решений и деятельность других людей и связанные с этим стрессы, значительное число контактов, необходимость в быстрой переработке большого количества информации и потребность исходя из этого делать выбор и принимать решения, ночной график работы или чередование дневных, вечерних и ночных смен и связанное с этим нарушение природных биологических ритмов. В связи с вышеперечисленными профессиональными факторами риска развития АГ можно составить своеобразный список профессий, «чреватых» развитием гипертонии. В этот список попадут работники административно-управленческого звена, научные работники, педагоги, врачи, водители общественного транспорта, диспетчеры, работники сменных предприятий, особенно те, кто работает по сдельной системе оплаты труда, т. е. заинтересован в повышении темпа деятельности.
Вредное производство, связанное с химическими веществами, оказывающими негативное влияние на нервную или сердечно-сосудистую системы, также может послужить поводом для развития гипертонии.
Об этом свидетельствует широкое распространение артериальной гипертензии у работников типографий, табачных фабрик, лакокрасочных производств и др.
Есть еще один момент: чем выше физическая активность человека, тем ниже риск заболевания ГБ. Поэтому у людей, работающих физически, отмечается более низкий уровень артериального давления, гипертоническая болезнь у них встречается реже.
Чаще всего люди не задумываются о влиянии профессии на здоровье и продолжают работать, невзирая на болезнь. Однако существует и другая крайность: некоторые больные гипертонической болезнью считают, что любая трудовая деятельность им противопоказана. Они всеми силами стараются прекратить работу, получить инвалидность. Обе эти крайние позиции разрушительны для здоровья и психики.
В первом случае, продолжая работу во вредных условиях, с ночными дежурствами, меняющимися сменами, постоянными стрессовыми ситуациями, человек ставит себя в ситуацию серьезного риска: воздействие разрушительно влияющих на здоровье факторов как бы накапливается и может перейти критическую отметку. Во втором случае в связи с прекращением привычного образа жизни, обрывом профессиональных и личных контактов может произойти так называемый «уход в болезнь», рано или поздно придет сознание своей физической неполноценности, что само по себе является достаточно большим стрессом и переносится весьма тяжело. Поэтому необходимо избежать этих крайностей и принять взвешенное решение не о прекращении трудовой деятельности, а о более рациональной ее организации или изменении ее характера и условий.
Бытовые и социальные факторы риска ГБ
Считается, что гипертоническая болезнь не является болезнью социальной, т. е. она проявляется в различных сословиях и социальных группах. Однако нужно говорить о том, что многие бытовые ситуации, порождающие отрицательные эмоции, могут приводить к артериальной гипертензии. Среди них неблагоустроенность быта, постоянные неудовлетворенность и тревога, конфликты в семье. Наибольшую роль среди этих факторов играют такие, как одиночество, безуспешные попытки создать семью. Есть материалы обследования двух групп мужчин (живущих в семьях и холостяков), проведенного американскими и западноевропейскими врачами. По этим данным более, значительное количество страдающих гипертонической болезнью и другими заболеваниями сердечно-сосудистой системы среди людей одного возраста было именно в группе живущих вне брака. Кстати, есть достоверные данные, что даже при уже развившейся гипертонической болезни создание семьи и благополучное течение семейной жизни зачастую приводят к нормализации давления.
Есть еще один деликатный момент. При нарушении половой гармонии растет чувство неудовлетворенности, что ведет к постоянному напряжению и способствует развитию артериальной гипертензии. Помощь специалиста в такой ситуации будет способствовать устранению дисгармонии и, следовательно, снижению риска заболевания.
Один из важнейших бытовых факторов риска заболевания ГБ связан с соблюдением режима дня, режимом труда и отдыха. Общеизвестно, что человеку лучше ложиться и вставать в определенные часы, спать не менее 8 часов в сутки, чередовать периоды напряженного труда с периодами полноценного отдыха. И если в молодости наш организм с большей терпимостью относится к режимным сбоям, к бессонным ночам, то с возрастом нарушения режима могут спровоцировать развитие артериальной гипертензии.
Необходимо также сказать несколько слов о такой незначительной на первый взгляд детали, как внешний вид жилья, в частности о цветовой гамме обстановки, которая нас окружает. Психологи считают, что цвет оказывает серьезное влияние на состояние психики большинства людей. Так, например, красный и оранжевый цвета вызывают сильное возбуждение центральной нервной системы, что способствует активной выработке так называемого «гормона стресса» адреналина и повышению давления. Если такое воздействие постоянно, для людей с чувствительной психикой и неблагоприятной наследственностью это может стать причиной устойчивых болезненных состояний, которые в итоге приводят к заболеванию.
Известно также, что запахи могут оказывать специфическое возбуждающее или успокаивающее воздействие на психику, а через нее – на уровень артериального давления. Так, резкий запах аммиака, краски, клея, других химических веществ оказывает возбуждающее действие и может стимулировать повышение АД, тогда как запах розового масла, валерианы, хмеля, наоборот, оказывает успокаивающее действие.
Негативно влияет на нервную и сердечно-сосудистую систему содержание в воздухе выхлопных газов, в частности – окиси углерода, свинца, которыми особенно «богаты» высокооктановые сорта бензина, и других тяжелых металлов. Это один из факторов риска гипертонической болезни, связанный с местом проживания. ГБ не зря называют «болезнью урбанизации» и сопряженных с ней явлений – стрессов, высокого темпа жизни, экологических сдвигов и пр. В тех районах современного мира, где образ жизни изменился мало, где нет процессов урбанизации (поселения австралийских аборигенов, Новой Гвинеи, островов Тихого океана), больных гипертонией практически нет.
Отдельно необходимо сказать и о таком факторе риска заболевания ГБ, напрямую связанном с урбанизацией, как шум, который оказывает резко негативное воздействие на центральную нервную систему. Раньше шум воспринимался как сигнал тревоги, указывал на опасность, стимулируя быструю активизацию нервной и сердечно-сосудистой деятельности, побуждал к борьбе или бегству. И несмотря на то, что от современного человека шум не требует такого прямого и непосредственного физиологического «ответа», все же специфические реакции на шумовые раздражители у нас сохранились. В частности, доказано, что даже кратковременный шум мощностью 60–90 дБ вызывает увеличение выработки различных гормонов, в частности – адреналина, сужение сосудов, повышение артериального давления, что особенно характерно для людей с наследственной предрасположенностью к гипертонии.
При этом нужно отметить, что неприятные последствия вызывает не только чрезмерный шум в слышимом диапазоне колебаний (16–16 000 Гц). Ультра– и инфразвук в невоспринимаемом человеческим слухом диапазоне (выше 16 000 и ниже 16 Гц) также стимулируют нервное перенапряжение, становясь источником недомоганий, головокружений, изменений деятельности внутренних органов, особенно сердечно-сосудистой системы.
Есть еще один деликатный момент. При нарушении половой гармонии растет чувство неудовлетворенности, что ведет к постоянному напряжению и способствует развитию артериальной гипертензии. Помощь специалиста в такой ситуации будет способствовать устранению дисгармонии и, следовательно, снижению риска заболевания.
Один из важнейших бытовых факторов риска заболевания ГБ связан с соблюдением режима дня, режимом труда и отдыха. Общеизвестно, что человеку лучше ложиться и вставать в определенные часы, спать не менее 8 часов в сутки, чередовать периоды напряженного труда с периодами полноценного отдыха. И если в молодости наш организм с большей терпимостью относится к режимным сбоям, к бессонным ночам, то с возрастом нарушения режима могут спровоцировать развитие артериальной гипертензии.
Необходимо также сказать несколько слов о такой незначительной на первый взгляд детали, как внешний вид жилья, в частности о цветовой гамме обстановки, которая нас окружает. Психологи считают, что цвет оказывает серьезное влияние на состояние психики большинства людей. Так, например, красный и оранжевый цвета вызывают сильное возбуждение центральной нервной системы, что способствует активной выработке так называемого «гормона стресса» адреналина и повышению давления. Если такое воздействие постоянно, для людей с чувствительной психикой и неблагоприятной наследственностью это может стать причиной устойчивых болезненных состояний, которые в итоге приводят к заболеванию.
Известно также, что запахи могут оказывать специфическое возбуждающее или успокаивающее воздействие на психику, а через нее – на уровень артериального давления. Так, резкий запах аммиака, краски, клея, других химических веществ оказывает возбуждающее действие и может стимулировать повышение АД, тогда как запах розового масла, валерианы, хмеля, наоборот, оказывает успокаивающее действие.
Негативно влияет на нервную и сердечно-сосудистую систему содержание в воздухе выхлопных газов, в частности – окиси углерода, свинца, которыми особенно «богаты» высокооктановые сорта бензина, и других тяжелых металлов. Это один из факторов риска гипертонической болезни, связанный с местом проживания. ГБ не зря называют «болезнью урбанизации» и сопряженных с ней явлений – стрессов, высокого темпа жизни, экологических сдвигов и пр. В тех районах современного мира, где образ жизни изменился мало, где нет процессов урбанизации (поселения австралийских аборигенов, Новой Гвинеи, островов Тихого океана), больных гипертонией практически нет.
Отдельно необходимо сказать и о таком факторе риска заболевания ГБ, напрямую связанном с урбанизацией, как шум, который оказывает резко негативное воздействие на центральную нервную систему. Раньше шум воспринимался как сигнал тревоги, указывал на опасность, стимулируя быструю активизацию нервной и сердечно-сосудистой деятельности, побуждал к борьбе или бегству. И несмотря на то, что от современного человека шум не требует такого прямого и непосредственного физиологического «ответа», все же специфические реакции на шумовые раздражители у нас сохранились. В частности, доказано, что даже кратковременный шум мощностью 60–90 дБ вызывает увеличение выработки различных гормонов, в частности – адреналина, сужение сосудов, повышение артериального давления, что особенно характерно для людей с наследственной предрасположенностью к гипертонии.
При этом нужно отметить, что неприятные последствия вызывает не только чрезмерный шум в слышимом диапазоне колебаний (16–16 000 Гц). Ультра– и инфразвук в невоспринимаемом человеческим слухом диапазоне (выше 16 000 и ниже 16 Гц) также стимулируют нервное перенапряжение, становясь источником недомоганий, головокружений, изменений деятельности внутренних органов, особенно сердечно-сосудистой системы.
Избыточный вес как фактор риска ГБ
Фактором риска ГБ является и вес пациента. К сожалению, приходится констатировать, что ожирение является достаточно распространенным заболеванием. Избыточным весом страдают около 50 % женщин и примерно 30 % мужчин. Увы, в настоящее время ожирение часто встречается и у детей. Раньше полнота воспринималась как некий вполне простительный физический недостаток. Сегодня же всем понятно: ожирение – это заболевание с опасными последствиями и осложнениями, среди которых не последнее место занимает гипертоническая болезнь. Нередко избыточный вес является ведущим предрасполагающим фактором. Полные люди страдают гипертонией в 3–4 раза чаще, чем люди с нормальным весом.

Обратите внимание: рост берется в метрах, а не сантиметрах.
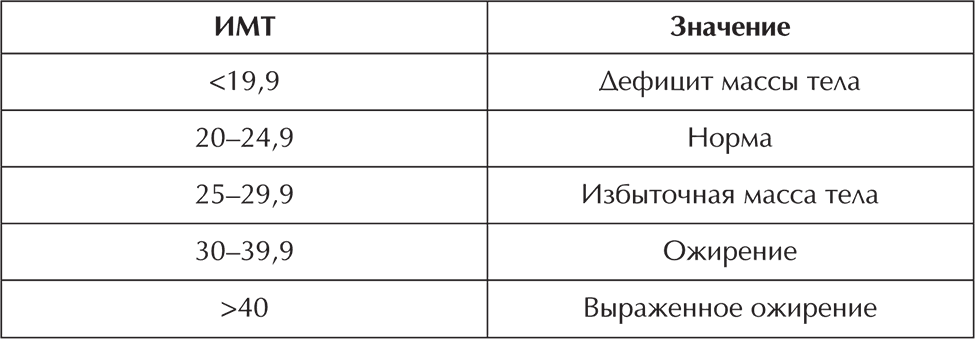
Если ваш ИМТ оказался больше 25, то стоит задуматься о снижении веса. У тех, чей ИМТ 25–29, риск сердечно-сосудистых заболеваний, в том числе и гипертонической болезни, на 70 % выше, а при ИМТ 29–40 – в 3 раза выше по сравнению с теми, кто обладает худощавой комплекцией.
Еще один важный статистический показатель, позволяющий определить степень вероятности сердечно-сосудистых заболеваний, в том числе и ГБ, – индекс «талия/бедра» (ИТБ).
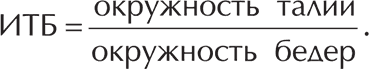
Этот показатель указывает на тип распределения жировой ткани.

Андроидный тип распределения жировой ткани связан с повышенным риском сердечно-сосудистых заболеваний, независимо от ИМТ. При одинаковом весе тела риск увеличивается при росте отношения окружностей талии и бедер.
В большинстве случаев ожирение обусловлено избыточным употреблением пищи, т. е. несоответствием между энергетическими затратами и количеством полученных калорий.
Чем же опасен избыточный вес?
У полных людей быстрее развивается атеросклероз – сужение кровеносных сосудов, что, в свою очередь, неблагоприятно сказывается на артериальном давлении. Помимо того что ожирение способствует повышению уровня холестерина в крови (об этом еще будет сказано подробнее), у полных людей сердце вынуждено работать значительно активнее. Ведь у страдающих избыточным весом ему надо обеспечить кровью помимо обычных органов и тканей также и жировую ткань. Эти дополнительные нагрузки на сердце предрасполагают к развитию гипертонической болезни.
Кроме того, ожирение способствует развитию ряда других заболеваний, в том числе желчно-каменной болезни, хронических холециститов и панкреатитов, нередко сочетается с сахарным диабетом. Все они также увеличивают риск развития сердечно-сосудистых заболеваний.
Статистика неумолима: почти у половины больных ГБ повышение артериального давления вызвано избыточной массой тела. Люди с избыточной массой тела страдают гипертонией примерно в 6–8 раз чаще, чем люди с нормальным весом. Каждый лишний килограмм – это повышение давления приблизительно на 2 мм рт. ст. Кстати, на начальных стадиях развития ГБ у полных людей рецепт лечения прост: нужно худеть!
Вредное влияние шума хорошо известно тем, кто живет рядом с перегруженными транспортом автомагистралями, вблизи железных дорог или аэропортов, а также работающим на производствах. Однако не стоит снимать со счетов и воздействие бытового шума: включенных на полную мощность магнитофонов, телевизоров, постоянно работающей техники. Доказано, что сильный шумовой стресс продолжительностью всего 5 мин или стабильный производственный шум в течение 30 мин способствуют повышению артериального давления.В медицине существует много способов определения «правильного» веса – в зависимости от роста, возраста, особенностей телосложения. Материалы, которые помогут соотнести свой вес с «идеальным», приведены в последней главе книги в числе многих других практических рекомендаций. Пока же попытайтесь ответить на вопрос: нормален ли ваш вес? Для этого существует определенный статистический медицинский показатель – индекс массы тела. Чтобы вычислить свой индекс массы тела (ИМТ), вес (кг) нужно разделить на рост (м) в квадрате:

Обратите внимание: рост берется в метрах, а не сантиметрах.

Если ваш ИМТ оказался больше 25, то стоит задуматься о снижении веса. У тех, чей ИМТ 25–29, риск сердечно-сосудистых заболеваний, в том числе и гипертонической болезни, на 70 % выше, а при ИМТ 29–40 – в 3 раза выше по сравнению с теми, кто обладает худощавой комплекцией.
Еще один важный статистический показатель, позволяющий определить степень вероятности сердечно-сосудистых заболеваний, в том числе и ГБ, – индекс «талия/бедра» (ИТБ).
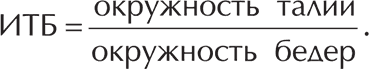
Этот показатель указывает на тип распределения жировой ткани.

Андроидный тип распределения жировой ткани связан с повышенным риском сердечно-сосудистых заболеваний, независимо от ИМТ. При одинаковом весе тела риск увеличивается при росте отношения окружностей талии и бедер.
В большинстве случаев ожирение обусловлено избыточным употреблением пищи, т. е. несоответствием между энергетическими затратами и количеством полученных калорий.
Чем же опасен избыточный вес?
У полных людей быстрее развивается атеросклероз – сужение кровеносных сосудов, что, в свою очередь, неблагоприятно сказывается на артериальном давлении. Помимо того что ожирение способствует повышению уровня холестерина в крови (об этом еще будет сказано подробнее), у полных людей сердце вынуждено работать значительно активнее. Ведь у страдающих избыточным весом ему надо обеспечить кровью помимо обычных органов и тканей также и жировую ткань. Эти дополнительные нагрузки на сердце предрасполагают к развитию гипертонической болезни.
Кроме того, ожирение способствует развитию ряда других заболеваний, в том числе желчно-каменной болезни, хронических холециститов и панкреатитов, нередко сочетается с сахарным диабетом. Все они также увеличивают риск развития сердечно-сосудистых заболеваний.
Статистика неумолима: почти у половины больных ГБ повышение артериального давления вызвано избыточной массой тела. Люди с избыточной массой тела страдают гипертонией примерно в 6–8 раз чаще, чем люди с нормальным весом. Каждый лишний килограмм – это повышение давления приблизительно на 2 мм рт. ст. Кстати, на начальных стадиях развития ГБ у полных людей рецепт лечения прост: нужно худеть!
Атеросклероз как фактор риска ГБ
Несколько слов о холестерине. Атеросклероз – изменение строения стенок артерий, приводящее к сужению их просвета. Атеросклеротическое поражение сосудов лежит в основе более двух десятков серьезных заболеваний.
Атеросклероз может быть как следствием необратимых возрастных изменений в организме, так и проявляться в более раннем возрасте как результат влияния неблагоприятных факторов (отягощенная наследственность, сахарный диабет, ожирение и употребление пищи с повышенным содержанием животных жиров).
Атеросклероз – заболевание кровеносных сосудов (артерий), при котором происходит отложение жироподобных веществ в их внутренней оболочке. При развитии атеросклероза стенки артерий набухают, становятся неровными, в них развивается соединительная ткань и образуются атеросклеротические бляшки. Просвет сосудов суживается, а стенки теряют свою эластичность. Дальше в атеросклеротических бляшках оседает известь и стенки сосудов становятся плотными и неподатливыми.
Начальные проявления этих поражений характеризуются симптомами, которые зависят от того, какие артерии поражены атеросклерозом в большей степени. Так, при склерозе мозговых сосудов ослабевает память, снижается умственная работоспособность, ухудшается сон, появляются признаки повышенной раздражительности, плаксивость, чувство тяжести и шум в голове, головокружение.
При прогрессировании атеросклеротических изменений в сосудах мозга может развиться нарушение кровообращения в головном мозге – инсульт.
Атеросклероз сосудов, питающих мышцу сердца, ведет к уменьшению их просвета, склонности к спазмам, а следовательно – к уменьшению кровоснабжения сердечной мышцы. Атеросклеротическое поражение артерий, изменения в сердце и мозге практически всегда приводят к гипертонической болезни. Каков же механизм возникновения и развития атеросклероза? Установлено, что в пище содержится вещество холестерин, которое влияет на возникновение сердечнососудистых нарушений (гипертоническая болезнь, инфаркт миокарда и инсульт).
Атеросклероз может быть как следствием необратимых возрастных изменений в организме, так и проявляться в более раннем возрасте как результат влияния неблагоприятных факторов (отягощенная наследственность, сахарный диабет, ожирение и употребление пищи с повышенным содержанием животных жиров).
Атеросклероз – заболевание кровеносных сосудов (артерий), при котором происходит отложение жироподобных веществ в их внутренней оболочке. При развитии атеросклероза стенки артерий набухают, становятся неровными, в них развивается соединительная ткань и образуются атеросклеротические бляшки. Просвет сосудов суживается, а стенки теряют свою эластичность. Дальше в атеросклеротических бляшках оседает известь и стенки сосудов становятся плотными и неподатливыми.
Начальные проявления этих поражений характеризуются симптомами, которые зависят от того, какие артерии поражены атеросклерозом в большей степени. Так, при склерозе мозговых сосудов ослабевает память, снижается умственная работоспособность, ухудшается сон, появляются признаки повышенной раздражительности, плаксивость, чувство тяжести и шум в голове, головокружение.
При прогрессировании атеросклеротических изменений в сосудах мозга может развиться нарушение кровообращения в головном мозге – инсульт.
Атеросклероз сосудов, питающих мышцу сердца, ведет к уменьшению их просвета, склонности к спазмам, а следовательно – к уменьшению кровоснабжения сердечной мышцы. Атеросклеротическое поражение артерий, изменения в сердце и мозге практически всегда приводят к гипертонической болезни. Каков же механизм возникновения и развития атеросклероза? Установлено, что в пище содержится вещество холестерин, которое влияет на возникновение сердечнососудистых нарушений (гипертоническая болезнь, инфаркт миокарда и инсульт).
Что же такое холестерин?
Холестерин необходим нашему организму – известно, что он выполняет в организме человека целый ряд полезных функций. Он способствует росту и делению клеток, входит в состав клеточных мембран, его особенно много в нервной ткани. Холестерин используется в биосинтезе половых гормонов, является компонентом желчи, участвующей в переваривании жиров пищи. Но повышенное содержание грозит серьезными сердечно-сосудистыми заболеваниями. В случае его избыточного поступления с пищей (когда человек потребляет продукты с высоким содержанием холестерина) или чрезмерного синтеза в организме (нарушение липидного обмена) это вещество со временем накапливается и становится причиной атеросклероза – заболевания сосудов, питающих жизненно важные органы (сердце, мозг, почки). В настоящее время связь высокого уровня холестерина в крови с высоким риском развития сердечно-сосудистых заболеваний считается доказанной.
Во всем мире идет мощная антихолестериновая кампания. Анализ на содержание этого вещества в крови – одно из первейших назначений при диагностике и лечении заболеваний сердечно-сосудистой системы. Причем речь идет не о разовых пробах, а о регулярном мониторинге. Так, Американская коллегия акушеров и гинекологов в своих руководствах рекомендует проводить обследование женщин на содержание холестерина каждые 5 лет начиная с 45-летнего возраста.
В чем же дело? С возрастом изменяется обмен веществ в организме в целом, в том числе и обмен холестерина, уменьшаются потребности организма в нем. А человек по-прежнему придерживается приобретенных в молодости пищевых привычек, которые, несомненно, отражаются на обмене холестерина и приводят к его избыточному содержанию в крови. При этом он может откладываться на внутренней поверхности кровеносных сосудов наподобие ржавчины в водопроводных трубах, формируя атеросклеротические бляшки в сосудах сердца, мозга, почек, нижних конечностей, и постепенно полностью закупоривать их. Холестериновые бляшки проникают в просвет сосуда, вызывают его сужение и тем самым затрудняют кровоток. Именно такое сужение называется сосудистым атеросклерозом, из-за него ухудшается кровоснабжение жизненно важных органов кислородом, развиваются сердечно-сосудистые заболевания, в том числе и ГБ.
Как и другие жиры, холестерин не смешивается с водой. Поэтому для того, чтобы переносить холестерин и жир с током крови, наш организм «упаковывает» их в протеиновую оболочку. Такой комплекс называется липопротеином. Новые исследования говорят о том, что холестерин ведет себя по-разному в зависимости от белка, с которым он связан. Холестерин в крови переносится липопротеинами. Липопротеины низкой плотности (ЛНП) переносят в крови 65 % холестерина, очень низкой плотности – около 15 %, и они действительно имеют отношение к сердечным заболеваниям.
Таким образом, чем выше у вас уровень липопротеинов высокой плотности, тем ниже вероятность развития сердечных заболеваний. Интересно заметить, что у женщин, продолжительность жизни которых в среднем на 8 лет больше, чем у мужчин, уровень ЛВП более высокий.
Итак, можно сказать, что существует «плохой» и «хороший» холестерин. «Хороший» находится в липопротеинах высокой плотности. Они «смывают» отложения холестерина со стенок артерий и переносят их в печень для повторной переработки и удаления из организма. Липопротеины низкой плотности (ЛНП) содержат наибольшее количество холестерина («плохого»). Считается, что именно из-за них происходит накопление холестерина на стенках артерий.
Если в анализе крови указан общий уровень холестерина, то это практически ничего не скажет нам о наличии этого фактора риска. Чтобы понимать результаты обследования на холестерин, важно знать, какая его часть относится к ЛВП и какая – к ЛНП.
Наиболее высокий уровень полезного холестерина, как правило, наблюдается у людей, которые регулярно занимаются спортом, не курят и поддерживают нормальный вес.
Уровень ЛВП и ЛНП в человеческом организме

Во всем мире идет мощная антихолестериновая кампания. Анализ на содержание этого вещества в крови – одно из первейших назначений при диагностике и лечении заболеваний сердечно-сосудистой системы. Причем речь идет не о разовых пробах, а о регулярном мониторинге. Так, Американская коллегия акушеров и гинекологов в своих руководствах рекомендует проводить обследование женщин на содержание холестерина каждые 5 лет начиная с 45-летнего возраста.
В чем же дело? С возрастом изменяется обмен веществ в организме в целом, в том числе и обмен холестерина, уменьшаются потребности организма в нем. А человек по-прежнему придерживается приобретенных в молодости пищевых привычек, которые, несомненно, отражаются на обмене холестерина и приводят к его избыточному содержанию в крови. При этом он может откладываться на внутренней поверхности кровеносных сосудов наподобие ржавчины в водопроводных трубах, формируя атеросклеротические бляшки в сосудах сердца, мозга, почек, нижних конечностей, и постепенно полностью закупоривать их. Холестериновые бляшки проникают в просвет сосуда, вызывают его сужение и тем самым затрудняют кровоток. Именно такое сужение называется сосудистым атеросклерозом, из-за него ухудшается кровоснабжение жизненно важных органов кислородом, развиваются сердечно-сосудистые заболевания, в том числе и ГБ.
Как и другие жиры, холестерин не смешивается с водой. Поэтому для того, чтобы переносить холестерин и жир с током крови, наш организм «упаковывает» их в протеиновую оболочку. Такой комплекс называется липопротеином. Новые исследования говорят о том, что холестерин ведет себя по-разному в зависимости от белка, с которым он связан. Холестерин в крови переносится липопротеинами. Липопротеины низкой плотности (ЛНП) переносят в крови 65 % холестерина, очень низкой плотности – около 15 %, и они действительно имеют отношение к сердечным заболеваниям.
Все, кто заботится о своем здоровье, обязаны знать уровень собственного холестерина крови. Для этого начиная с 30-летнего возраста не реже одного раза в 5 лет надо сдавать соответствующие анализы. В том случае, если уровень холестерина превысил значение 6,0 ммоль/л, следует обязательно провести биохимический анализ всего липидного состава крови и получить консультацию врача.Но липопротеины высокой плотности (ЛВП), которые переносят около 20 % холестерина, оказывают противоположный эффект. ЛВП состоят главным образом из лецитина, благодаря моющему действию которого холестерин разбивается и может легко транспортироваться по крови, не засоряя артерий.
Таким образом, чем выше у вас уровень липопротеинов высокой плотности, тем ниже вероятность развития сердечных заболеваний. Интересно заметить, что у женщин, продолжительность жизни которых в среднем на 8 лет больше, чем у мужчин, уровень ЛВП более высокий.
Итак, можно сказать, что существует «плохой» и «хороший» холестерин. «Хороший» находится в липопротеинах высокой плотности. Они «смывают» отложения холестерина со стенок артерий и переносят их в печень для повторной переработки и удаления из организма. Липопротеины низкой плотности (ЛНП) содержат наибольшее количество холестерина («плохого»). Считается, что именно из-за них происходит накопление холестерина на стенках артерий.
Если в анализе крови указан общий уровень холестерина, то это практически ничего не скажет нам о наличии этого фактора риска. Чтобы понимать результаты обследования на холестерин, важно знать, какая его часть относится к ЛВП и какая – к ЛНП.
Наиболее высокий уровень полезного холестерина, как правило, наблюдается у людей, которые регулярно занимаются спортом, не курят и поддерживают нормальный вес.
Уровень ЛВП и ЛНП в человеческом организме

Курение и гиподинамия как фактор риска ГБ
О том, что курение опасно для жизни, знают все. Но, к сожалению, для многих эти слова – всего лишь, как говорится, «общее место». Чем же оно опасно? Чем конкретно рискует курильщик?
Во-первых, оно ведет к дислипидемии – нарушению соотношения разных видов холестерина в организме. И к сожалению, это соотношение – в пользу «плохого», провоцирующего атеросклероз холестерина. Во-вторых, никотин нарушает деятельность многих внутренних органов, учащает сердечные сокращения и увеличивает их силу, повышает артериальное давление, вызывает спазм сосудов, приступы стенокардии даже у относительно здоровых людей.
В-третьих, угарный газ, образующийся при курении, повреждает внутренний слой артерий, способствует их сужению, что также ведет к повышению давления. Кроме того, гемоглобин крови активно связывается с оксидом углерода, находящимся в табачном дыме, образуя карбоксигемоглобин. Так вот, повышение содержания в крови этого вещества от 3 до 5 % увеличивает у людей 30–55 лет риск возникновения сердечно-сосудистых заболеваний и гипертонии в 21(!) раз. Соединяясь с угарным газом, гемоглобин перестает выполнять свою функцию по переносу кислорода с током крови. Особенно большое значение это имеет при атеросклерозе и вызванном им сужении просвета сосудов, когда снабжение тканей кислородом уже нарушено. Естественно, что при гипертонической болезни, когда также нарушено кровоснабжение органов и тканей, дальнейшее ухудшение кровообращения при курении приведет к прогрессированию болезни и различным осложнениям.
Гиподинамия (малоподвижный образ жизни) также является очень серьезным фактором риска. Прежде всего она ведет к ожирению, а об этом факторе риска сказано вполне достаточно и повторяться не стоит. Доказано, что повышение физической активности, в частности занятия спортом, способствует изменению соотношения типов холестерина в организме в благоприятную сторону: повышается количество «хорошего» холестерина, смывающего атеросклеротические отложения со стенок артерий. При гиподинамии этого не наблюдается.
Во-первых, оно ведет к дислипидемии – нарушению соотношения разных видов холестерина в организме. И к сожалению, это соотношение – в пользу «плохого», провоцирующего атеросклероз холестерина. Во-вторых, никотин нарушает деятельность многих внутренних органов, учащает сердечные сокращения и увеличивает их силу, повышает артериальное давление, вызывает спазм сосудов, приступы стенокардии даже у относительно здоровых людей.
В-третьих, угарный газ, образующийся при курении, повреждает внутренний слой артерий, способствует их сужению, что также ведет к повышению давления. Кроме того, гемоглобин крови активно связывается с оксидом углерода, находящимся в табачном дыме, образуя карбоксигемоглобин. Так вот, повышение содержания в крови этого вещества от 3 до 5 % увеличивает у людей 30–55 лет риск возникновения сердечно-сосудистых заболеваний и гипертонии в 21(!) раз. Соединяясь с угарным газом, гемоглобин перестает выполнять свою функцию по переносу кислорода с током крови. Особенно большое значение это имеет при атеросклерозе и вызванном им сужении просвета сосудов, когда снабжение тканей кислородом уже нарушено. Естественно, что при гипертонической болезни, когда также нарушено кровоснабжение органов и тканей, дальнейшее ухудшение кровообращения при курении приведет к прогрессированию болезни и различным осложнениям.
Гиподинамия (малоподвижный образ жизни) также является очень серьезным фактором риска. Прежде всего она ведет к ожирению, а об этом факторе риска сказано вполне достаточно и повторяться не стоит. Доказано, что повышение физической активности, в частности занятия спортом, способствует изменению соотношения типов холестерина в организме в благоприятную сторону: повышается количество «хорошего» холестерина, смывающего атеросклеротические отложения со стенок артерий. При гиподинамии этого не наблюдается.
Интересны косвенные данные, свидетельствующие о том, что – движение – жизнь. В Нидерландах были обследованы три большие группы людей, среди которых были пешеходы, владельцы машин и велосипедисты. Наблюдения велись много лет и выявили, что велосипедисты живут в среднем на 5,5 лет, а пешеходы – в среднем на 3,5 года дольше, чем автомобилисты.Давно известно, что физические нагрузки оказывают благоприятное воздействие на сердечно-сосудистую систему. Увеличивается время диастолы, т. е. период расслабления и, следовательно, отдыха сердечной мышцы. Благодаря физической активности в организме значительно повышается порог чувствительности к неблагоприятным факторам, его сердечно-сосудистая система как бы приобретает определенный запас прочности и становится менее уязвимой для негативных воздействий. Доказано, что разумные нагрузки способствуют улучшению эластичности крупных артериальных сосудов и это является профилактикой атеросклероза. Физическая активность также ведет к тому, что дыхание человека становится более глубоким, при этом улучшается вентиляция легких, происходит более полное насыщение крови и, следовательно, всех тканей организма кислородом, который является основным питательным веществом, необходимым для полноценной работы всего организма, в том числе сердечно-сосудистой и нервной систем.
Некоторые пищевые привычки как фактор риска ГБ
Чем больше соли использует человек с пищей, тем больше вероятность развития у него гипертонической болезни. Этот факт доказан и в наблюдениях над людьми, и в экспериментах на животных, когда избыток соли вызывал подъем давления (солевую гипертензию), а при исключении соли из рациона давление снижалось.
Что касается наблюдений над пищевыми привычками людей, то исследуемые пациенты были разделены на три группы: недосаливающие пищу, умеренно присаливающие и добавляющие много соли в пищу (иногда даже предварительно не пробуя ее). Выявлено, что среди последних случаи повышенного артериального давления встречаются значительно чаще. Кроме того, доказано, что у людей, употребляющих много соли, гипертония протекает тяжелее, с осложнениями. При некоторых эндокринных нарушениях, в частности, при повышенной функции коры надпочечников, в организме выделяются в избыточном количестве некоторые гормоны, способствующие задержке натрия. Для таких больных злоупотребление поваренной солью особенно опасно, поскольку у них риск заболевания ГБ повышается.
Известно, что уменьшение потребления соли на 1 г приводит к снижению артериального давления на 1 мм рт. ст., при этом чем моложе человек, тем больше эффект от таких ограничений.
Что касается наблюдений над пищевыми привычками людей, то исследуемые пациенты были разделены на три группы: недосаливающие пищу, умеренно присаливающие и добавляющие много соли в пищу (иногда даже предварительно не пробуя ее). Выявлено, что среди последних случаи повышенного артериального давления встречаются значительно чаще. Кроме того, доказано, что у людей, употребляющих много соли, гипертония протекает тяжелее, с осложнениями. При некоторых эндокринных нарушениях, в частности, при повышенной функции коры надпочечников, в организме выделяются в избыточном количестве некоторые гормоны, способствующие задержке натрия. Для таких больных злоупотребление поваренной солью особенно опасно, поскольку у них риск заболевания ГБ повышается.
Известно, что уменьшение потребления соли на 1 г приводит к снижению артериального давления на 1 мм рт. ст., при этом чем моложе человек, тем больше эффект от таких ограничений.
