Страница:
Ортостатическая гипотония проявляется общей слабостью, обморочными состояниями, головокружениями, нарушением зрения и даже потерей сознания обычно при быстром переходе из горизонтального в вертикальное положение. В связи с этим длительно болеющим диабетом рекомендуется после пробуждения несколько минут оставаться в постели и желательно проделать несколько активных движений. Ортостатическая гипотония может проявляться головной болью и резким снижением трудоспособности в утренние часы. Головная боль уменьшается после перехода в горизонтальное положение, часто без использования подушки, вплоть до принятия вынужденного положения (голова больного ниже туловища). Использование обезболивающих средств или препаратов, снижающих давление, не оказывает эффекта. Ортостатическая гипотония может быть усилена введением инсулина.
Нарушения работы кишечника проявляется чаще всего в виде либо так называемой диабетической диареи (поноса), либо упорного запора. Часто они сочетаются с импотенцией, снижением тонуса мочевого пузыря, ортостатической гипотонией и повышенной потливостью.
Диабетическая диарея является вторичной вследствие поражения нервной системы, стул учащается до 10 до 30 раз в сутки с большим объемом каловых масс, но потери массы тела, как правило, не наблюдается. Диабетическая диарея может продолжаться от нескольких часов до нескольких дней, потом может быстро прекратиться или под влиянием проводимой терапии перейти в запоры. При диабетических нарушениях со стороны желудочно-кишечного тракта больные худеют. Происходит растяжение желудка, а при задержке пищи часто возникает рвота.
Проблема мужчин, страдающих сахарным диабетом, – это импотенция. По различным данным ею могут страдать до половины всех мужчин, болеющих диабетом. Импотенция развивается постепенно, со снижением половой функции в течение нескольких лет. Импотенция – это недостаточность эрекции, в основе которой лежит много факторов. Нарушается выработка необходимых половых гормонов (например, тестостерона). Кроме того, при сахарном диабете происходит изменение сосудов, питающих кавернозные тела.
Реже нарушения нервной системы проявляются нарушением функции зрачка, бессимптомной гипогликемией (низким уровнем глюкозы в крови без каких либо проявлений), нарушением потоотделения, терморегуляции, прогрессирующим истощением (диабетической кахексией).
При бессимптомной гипогликемии у больных может сразу развиться гипогликемическая кома без соответствующих предвестников. Жизнь больного находится в опасности из-за невозможности своевременной диагностики бессимптомной («немой») гипогликемической комы. Чаще всего такое течение гипогликемической комы наблюдается у больных с длительным некомпенсированным сахарным диабетом. У таких больных нет фазы предвестников, таких как тахикардия, потливость, чувство голода, повышенная раздражительность и немотивированное чувство злости.
Поздние осложнения сахарного диабета являются результатом действия многочисленных факторов, среди которых наиболее большое значение имеет хроническая гипергликемия.
Хроническая (т. е. длительная и постоянная) недостаточность инсулина и гипергликемия оказывают непосредственное влияние на развитие диабетического поражения нервной системы. Выраженное поражение нервной системы чаще встречается у больных с плохо контролируемым диабетом.
Продолжительная компенсация сахарного диабета улучшает состояние больного при поражении нервной системы (нейропатий) и способствует резкому уменьшению частоты этих осложнений.
Диабетическая нейропатия является, по-видимому, следствием прежде всего обменных нарушений в периферических нервах. Существует много различных гипотез, объясняющих механизм развития диабетической нейропатии.
По некоторым данным недостаточность витаминов группы В способствует развитию нейропатии. Как известно, нервная ткань относится к инсулинонезависимым тканям и использует для своей функции почти исключительно энергию, высвобождаемую при окислении углеводов.
При сахарном диабете отмечается высокая потребность в витаминах группы В и С. У больных диабетом всегда выявляется снижение содержания тиамина и витамина С в сыворотке крови. Недостаточность указанных витаминов вызывает не только нарушение усвоения углеводов в нервных тканях, но и продуктов неполного распада жиров.
Особое значение имеет и наличие антител к инсулину, которые таким образом могут быть причиной недостаточности фактора роста нервов.
У больных, страдающих диабетом, могут выявляться изменения со стороны желудочно-кишечного тракта: хронический гастрит, энтероколит, колит, в развитии которых определенная роль отводится поражению мелких кровеносных сосудов, поражению нервной системы и аутоиммунным процессам. В патологический процесс вовлекается печень – один из центральных органов обмена веществ. Накопление в ней жира проявляется увеличением печени. В дальнейшем развиваются явления цирроза печени, и нарушение ее функции приводит к снижению уровня гипергликемии, что связано со снижением разрушения инсулина в печени. Очень часто отмечаются наличие камней желчного пузыря у больных диабетом.
ПРОФИЛАКТИКА САХАРНОГО ДИАБЕТА
ОБЩИЕ ПРАВИЛА ПИТАНИЯ ПРИ САХАРНОМ ДИАБЕТЕ
ГЛИКЕМИЧЕСКИЙ ИНДЕКС
РЕКОМЕНДАЦИИ ПО ЗАГОТОВКЕ И ИСПОЛЬЗОВАНИЮ ПРОДУКТОВ ДЛЯ ДИАБЕТИЧЕСКИХ БЛЮД
САХАРОЗАМЕНИТЕЛИ
Желудочно-кишечная форма
Желудочно-кишечная форма поражения нервной системы может проявляться нарушением работы желудка, пищевода, желчного пузыря, поносами и болями в животе.Нарушения работы кишечника проявляется чаще всего в виде либо так называемой диабетической диареи (поноса), либо упорного запора. Часто они сочетаются с импотенцией, снижением тонуса мочевого пузыря, ортостатической гипотонией и повышенной потливостью.
Диабетическая диарея является вторичной вследствие поражения нервной системы, стул учащается до 10 до 30 раз в сутки с большим объемом каловых масс, но потери массы тела, как правило, не наблюдается. Диабетическая диарея может продолжаться от нескольких часов до нескольких дней, потом может быстро прекратиться или под влиянием проводимой терапии перейти в запоры. При диабетических нарушениях со стороны желудочно-кишечного тракта больные худеют. Происходит растяжение желудка, а при задержке пищи часто возникает рвота.
Мочеполовая форма
Мочеполовая форма поражения нервной системы характеризуется снижением или отсутствием мышечного тонуса мочевого пузыря, импотенцией. Острая задержка мочеиспускания при сахарном диабете происходит именно вследствие снижения мышечного тонуса стенки мочевого пузыря, что часто сопровождается восходящей инфекцией мочевыводящих путей. Неполное опорожнение мочевого пузыря приводит к застою мочи, расширению мочеточников и к гидронефрозу.Проблема мужчин, страдающих сахарным диабетом, – это импотенция. По различным данным ею могут страдать до половины всех мужчин, болеющих диабетом. Импотенция развивается постепенно, со снижением половой функции в течение нескольких лет. Импотенция – это недостаточность эрекции, в основе которой лежит много факторов. Нарушается выработка необходимых половых гормонов (например, тестостерона). Кроме того, при сахарном диабете происходит изменение сосудов, питающих кавернозные тела.
Реже нарушения нервной системы проявляются нарушением функции зрачка, бессимптомной гипогликемией (низким уровнем глюкозы в крови без каких либо проявлений), нарушением потоотделения, терморегуляции, прогрессирующим истощением (диабетической кахексией).
При бессимптомной гипогликемии у больных может сразу развиться гипогликемическая кома без соответствующих предвестников. Жизнь больного находится в опасности из-за невозможности своевременной диагностики бессимптомной («немой») гипогликемической комы. Чаще всего такое течение гипогликемической комы наблюдается у больных с длительным некомпенсированным сахарным диабетом. У таких больных нет фазы предвестников, таких как тахикардия, потливость, чувство голода, повышенная раздражительность и немотивированное чувство злости.
Поздние осложнения сахарного диабета являются результатом действия многочисленных факторов, среди которых наиболее большое значение имеет хроническая гипергликемия.
Хроническая (т. е. длительная и постоянная) недостаточность инсулина и гипергликемия оказывают непосредственное влияние на развитие диабетического поражения нервной системы. Выраженное поражение нервной системы чаще встречается у больных с плохо контролируемым диабетом.
Продолжительная компенсация сахарного диабета улучшает состояние больного при поражении нервной системы (нейропатий) и способствует резкому уменьшению частоты этих осложнений.
Диабетическая нейропатия является, по-видимому, следствием прежде всего обменных нарушений в периферических нервах. Существует много различных гипотез, объясняющих механизм развития диабетической нейропатии.
По некоторым данным недостаточность витаминов группы В способствует развитию нейропатии. Как известно, нервная ткань относится к инсулинонезависимым тканям и использует для своей функции почти исключительно энергию, высвобождаемую при окислении углеводов.
При сахарном диабете отмечается высокая потребность в витаминах группы В и С. У больных диабетом всегда выявляется снижение содержания тиамина и витамина С в сыворотке крови. Недостаточность указанных витаминов вызывает не только нарушение усвоения углеводов в нервных тканях, но и продуктов неполного распада жиров.
Особое значение имеет и наличие антител к инсулину, которые таким образом могут быть причиной недостаточности фактора роста нервов.
У больных, страдающих диабетом, могут выявляться изменения со стороны желудочно-кишечного тракта: хронический гастрит, энтероколит, колит, в развитии которых определенная роль отводится поражению мелких кровеносных сосудов, поражению нервной системы и аутоиммунным процессам. В патологический процесс вовлекается печень – один из центральных органов обмена веществ. Накопление в ней жира проявляется увеличением печени. В дальнейшем развиваются явления цирроза печени, и нарушение ее функции приводит к снижению уровня гипергликемии, что связано со снижением разрушения инсулина в печени. Очень часто отмечаются наличие камней желчного пузыря у больных диабетом.
ПРОФИЛАКТИКА САХАРНОГО ДИАБЕТА
Главным фактором риска, который грозит развитием сахарного диабета II типа, является избыточный вес. Самый тревожный сигнал – это когда талия начинает «расплываться».
Жир, который скапливается в брюшной полости, начинает расщепляться на жирные кислоты, эти кислоты быстро проникают в кровь и препятствуют действию инсулина. Людям с избыточным весом достаточно сбросить 7—8 % своего веса, чтобы снизился риск нарушения обмена веществ. Чтобы этого добиться, достаточно уменьшить в своем рационе продукты, содержащие легкоусвояемые углеводы (пирожные, торты, булочки) и перейти на богатые клетчаткой орехи, бобы, овощи, фрукты, хлеб из муки грубого помола. Это объясняется тем, что клетчатка (дневная норма 30—35 г) активизирует работу инсулина и тем самым предупреждает развитие диабета II типа.
Однако совсем без потребления жиров питание не будет полноценным. Можно перейти на потребление жиров (не менее 25 г в день), содержащихся в морепродуктах и растительных маслах.
Проведенные исследования показали, что активный образ жизни в значительной степени убыстряет обмен веществ. Для этого надо посвящать быстрой ходьбе или бегу хотя бы 30—40 мин в день (5 раз в неделю), и тогда вероятность развития диабета снизится на 40 %. Это происходит потому, что, давая нагрузку мускулатуре, мы добиваемся активного расходования поступающего из крови сахара, так как он является топливом для работы мышечных тканей. Данный процесс «съедает» глюкозу, и ее уровень снижается. Кроме того, занятия спортом делают вас стройнее и привлекательнее.
Медики даже утверждают, что регулярные занятия танцами ощутимо снижают концентрацию глюкозы в крови у больных сахарным диабетом. Танцевальные движения оказывают весьма благотворное действие и на нервную систему. Это имеет особое значение в связи с новым открытием: сахарный диабет часто начинает прогрессировать на фоне депрессивных состояний, так как в состоянии депрессии больные не уделяют должного внимания развитию своего заболевания. Они перестают следить за своим здоровьем, в частности проверять уровень глюкозы в крови, и перестают делать регулярные инъекции инсулина.
Жир, который скапливается в брюшной полости, начинает расщепляться на жирные кислоты, эти кислоты быстро проникают в кровь и препятствуют действию инсулина. Людям с избыточным весом достаточно сбросить 7—8 % своего веса, чтобы снизился риск нарушения обмена веществ. Чтобы этого добиться, достаточно уменьшить в своем рационе продукты, содержащие легкоусвояемые углеводы (пирожные, торты, булочки) и перейти на богатые клетчаткой орехи, бобы, овощи, фрукты, хлеб из муки грубого помола. Это объясняется тем, что клетчатка (дневная норма 30—35 г) активизирует работу инсулина и тем самым предупреждает развитие диабета II типа.
Однако совсем без потребления жиров питание не будет полноценным. Можно перейти на потребление жиров (не менее 25 г в день), содержащихся в морепродуктах и растительных маслах.
Проведенные исследования показали, что активный образ жизни в значительной степени убыстряет обмен веществ. Для этого надо посвящать быстрой ходьбе или бегу хотя бы 30—40 мин в день (5 раз в неделю), и тогда вероятность развития диабета снизится на 40 %. Это происходит потому, что, давая нагрузку мускулатуре, мы добиваемся активного расходования поступающего из крови сахара, так как он является топливом для работы мышечных тканей. Данный процесс «съедает» глюкозу, и ее уровень снижается. Кроме того, занятия спортом делают вас стройнее и привлекательнее.
Медики даже утверждают, что регулярные занятия танцами ощутимо снижают концентрацию глюкозы в крови у больных сахарным диабетом. Танцевальные движения оказывают весьма благотворное действие и на нервную систему. Это имеет особое значение в связи с новым открытием: сахарный диабет часто начинает прогрессировать на фоне депрессивных состояний, так как в состоянии депрессии больные не уделяют должного внимания развитию своего заболевания. Они перестают следить за своим здоровьем, в частности проверять уровень глюкозы в крови, и перестают делать регулярные инъекции инсулина.
ОБЩИЕ ПРАВИЛА ПИТАНИЯ ПРИ САХАРНОМ ДИАБЕТЕ
При сахарном диабете, ревматических, кожных и некоторых других болезнях, сопровождающихся нарушениями нервной системы, я хочу привести здесь стандартную основную диету, используемую в официальной медицине и лежащей в основе питания больных, находящихся на лечении по поводу сахарного диабета. Это диета № 9. Она предназначена для нормализации углеводного обмена и вместе с тем облегчения работы ослабленной поджелудочной железы.
Лечебные диеты№ 9; 9а
Показания: сахарный диабет при отсутствии ацидоза и сопутствующих заболеваний внутренних органов.
Общая характеристика: диета с содержанием белков выше физиологической нормы, умеренным ограничением жиров и углеводов, легкоусвояемые углеводы исключены. В диету вводят вещества, оказывающие липотропное действие; пища содержит довольно много овощей; ограничивают соль и продукты, богатые холестерином.
Кулинарная обработка: всю пищу готовят в основном в отварном и запеченном виде. Энергетическая ценность: 2300 ккал.
Состав: белков 100 г, жиров 70—80 г, углеводов 300 г, поваренной соли 12 г, свободной жидкости до 1,5—2 л.
Масса суточного рациона – до 3 кг.
Режим питания: прием пищи 6 раз в сутки; углеводы распределяют на весь день; сразу после укола инсулина и через 2—2,5 ч после нее больной должен получать пищу, содержащую углеводы.
Температура пищи: обычная.
Обычно не ограничивают употребление капусты, листового салата, кабачков, огурцов, помидоров, а также репы и свеклы. Сахар заменяют фруктозой, сорбитом, ксилитом (вместо 1 г сахара – 0,002 г сахарина).
Технология приготовления пищи обычная. Солят, как обычно.
Прием пищи 5—6 раз в сутки.
Ограничивают:употребление моркови, растительных продуктов, содержащих избыток крахмала (картофеля, хлеба, моркови, круп), бананов, меда, а также жиров.
Запрещаются:конфеты, шоколад и кондитерские изделия, сдоба, варенье, мороженое, сладости, сахар, бараний и свиной жир, острые, пряные, копченые закуски и блюда, черный перец, горчица, алкогольные напитки, изюм, виноград.
2. Нельзя пропускать основные приемы пищи.
3. Необходимо делать инъекции инсулина, принимать сахароснижающие препараты примерно в одно и то же время каждый день.
4. Нужно чем-нибудь как можно скорее перекусить (съесть 1 кусок хлеба, фрукт, выпить стакан сока, молока), затем как можно скорее поесть, если вы делаете инъекции инсулина, а время приема пищи откладывается больше, чем на 1 ч;
5. Пища должна быть богата клетчаткой (волокнами). Она содержится в хлебе грубого помола, зерновых хлопьях, крекерах, фасоли, горохе, чечевице, бобовых культурах, рисе, овсе, гречке, ячмене, фруктах, овощах.
6. Необходимо забыть о продуктах с высоким содержанием сахара, таких как торты, пирожные, мороженое, варенье, повидло, джем, желе, шоколад, сироп, сладкие напитки, соки.
7. Употреблять как можно меньше жирных продуктов; таких как колбасы, жирное мясо, жареные блюда, животное масло, маргарин, сало, сливки, сметана, майонез.
8. Избегать употребления повышенного количества соли.
9. Стараться, чтобы рацион включал здоровую пищу (избегать консервов, жареной, острой, копченой пищи).
10. Исключить по возможности, алкоголь.
11 Ежедневно есть овощи.
12. Выпивать достаточное количество жидкости.
Больному диабетом крайне важно знать, какое количество углеводов попало в организм с пищей, так как на основании количества углеводов рассчитывается доза инсулина (или сахаропонижающих препаратов).
Энергетическая ценность пищевого рациона больных диабетом складывается из расчета: углеводов – 50—60 %, жиров – 15—20 %, белка – 20—25 %, что существенно не отличается от обычной диеты, тем самым соответствуя первому требованию, т. е. полноценному составу пищевых ингредиентов.
В качестве примера можно привести состав диеты на 2400 ккал. При нормальной массе тела общая энергетическая ценность пищи должна составлять:
1) в состоянии покоя – 20 ккал/кг; 2) при легкой физической нагрузке – 30 ккал/кг;
3) при физической работе средней тяжести – 40 ккал/кг;
4) при тяжелом физическом труде – 45 ккал/кг.
Исходя из указанной потребности можно рассчитать индивидуальную ценность диеты. Например: больному ростом 180 см и весом 81 кг (нормальная масса тела 80 кг), не занятому физической работой, следует назначить 2400 ккал (из расчета 30 ккал ґ 80 кг), при нагрузке средней тяжести – 3200 ккал (из расчета 40 ккал ґ 80 кг) и т. д.
При несоответствии массы тела больного средним величинам нужна коррекция диеты. Для больных с ожирением II—III степеней рекомендуется снизить калорийность, рассчитанную на идеальную массу, на 20—30 %.
У больных с дефицитом веса необходимо увеличить суточную калорийность рациона на 10—15 %.
Для учета усваиваемых углеводов пользуются таким понятием, как «хлебная единица» (ХЕ). Принято считать, что на 1 ХЕ приходится 10—12 г углеводов, что соответствует 48 ккал. 1 ХЕ содержится в 25 г ржаного или в 20 г пшеничного хлеба. Зная количество ХЕ, которые будут съедены, можно определить, насколько повысится сахар в крови, а значит, возможность более правильно вводить инсулин. ХЕ отмеряются ложками, стаканами, чашками.
За один прием пищи (завтрак, обед или ужин) на одну инъекцию инсулина рекомендуется съедать не более 7 ХЕ. Между двумя приемами пищи можно съесть 1 ХЕ, не подкалывая инсулин (при условии, что сахар в крови в норме, и при постоянном его контроле). 1 ХЕ на свое усвоение требует приблизительно 1,5—4 ЕД инсулина. Эта потребность индивидуальна, и определить ее можно только при помощи постоянного контроля за уровнем сахара в крови.
Далее представляю вашему вниманию приблизительное количество хлебных единиц в различных продуктах. 1 ХЕ содержится в следующих продуктах:
 Первый завтрак в 7.00 – и калорийность должна составить 25 % от суточной.
Первый завтрак в 7.00 – и калорийность должна составить 25 % от суточной.
Второй завтрак в 10.15—10.30 – калорийность 15 % от суточной.
Обед в 13.15—13.40 – калорийность 30—35 % от суточной.
Ужин в 19.15—19.30 – калорийность 10—20 % от суточной.
При необходимости можно ввести пятый прием пищи – в 22.00 с калорийностью 5 % от суточной.
Примерный суточный набор продуктов на 1652 ккал
1-й завтрак
Хлеб ржаной 25 г (1 кусок).
Молоко 200 г (1 стакан).
Масло сливочное 10 г блоко средней величины или половина апельсина, или 1 стакан малины.
Итого: 376 ккал.
2-й завтрак
Хлеб ржаной 25 г (1 кусок).
Колбаса нежирная 25 г (1 ломтик).
Сыр нежирный 25 г (1 ломтик).
Стакан чая без сахара или стакан отвара фруктов.
Итого: 240 ккал.
Обед
Рис 3 ст. л. (45 г).
Телятина 125 г.
Капуста цветная или салат 150 г.
Масло сливочное 1 дес. л. (10 г) или 1 ст. л. сметаны.
1 яблоко или 1 груша (200 г).
Отвар шиповника или 1 стакан компота без сахара.
Итого: 667 ккал.
Ужин
Хлеб ржаной 1 кусок (25 г).
Творог нежирный 2 ст. л. (50 г).
Сок морковный 0,5 стакана.
Итого: 170 ккал.
Какие овощи и фрукты можно принимать больным сахарным диабетом
Без ограничения можно принимать продукты, в 100 г которых содержится менее 5 г углеводов.
К ним относятся: баклажаны, брусника, гранат, калина, ежевика, зелень, кабачки, капуста белокочанная, кизил, клюква, крыжовник, огурцы, помидоры, редис, рябина красная, рябина черноплодная, терн, тыква, яблоки несладкие.
В количестве не более 200 г можно употреблять следующие овощи и фрукты: груши, капусту цветную, картофель, клубнику, малину, морковь, свеклу, смородину, цитрусовые.
Не рекомендуются больному диабетом абрикосы, виноград, дыни, инжир, персики, сливы, хурма, черешня.
Лечебные диеты№ 9; 9а
Показания: сахарный диабет при отсутствии ацидоза и сопутствующих заболеваний внутренних органов.
Общая характеристика: диета с содержанием белков выше физиологической нормы, умеренным ограничением жиров и углеводов, легкоусвояемые углеводы исключены. В диету вводят вещества, оказывающие липотропное действие; пища содержит довольно много овощей; ограничивают соль и продукты, богатые холестерином.
Кулинарная обработка: всю пищу готовят в основном в отварном и запеченном виде. Энергетическая ценность: 2300 ккал.
Состав: белков 100 г, жиров 70—80 г, углеводов 300 г, поваренной соли 12 г, свободной жидкости до 1,5—2 л.
Масса суточного рациона – до 3 кг.
Режим питания: прием пищи 6 раз в сутки; углеводы распределяют на весь день; сразу после укола инсулина и через 2—2,5 ч после нее больной должен получать пищу, содержащую углеводы.
Температура пищи: обычная.
Обычно не ограничивают употребление капусты, листового салата, кабачков, огурцов, помидоров, а также репы и свеклы. Сахар заменяют фруктозой, сорбитом, ксилитом (вместо 1 г сахара – 0,002 г сахарина).
Технология приготовления пищи обычная. Солят, как обычно.
Прием пищи 5—6 раз в сутки.
Ограничивают:употребление моркови, растительных продуктов, содержащих избыток крахмала (картофеля, хлеба, моркови, круп), бананов, меда, а также жиров.
Запрещаются:конфеты, шоколад и кондитерские изделия, сдоба, варенье, мороженое, сладости, сахар, бараний и свиной жир, острые, пряные, копченые закуски и блюда, черный перец, горчица, алкогольные напитки, изюм, виноград.
Рекомендации при соблюдении диеты
1. Есть следует в одно и то же время в течение дня, не менее 4 раз в день, равномерно распределяя приемы пищи.2. Нельзя пропускать основные приемы пищи.
3. Необходимо делать инъекции инсулина, принимать сахароснижающие препараты примерно в одно и то же время каждый день.
4. Нужно чем-нибудь как можно скорее перекусить (съесть 1 кусок хлеба, фрукт, выпить стакан сока, молока), затем как можно скорее поесть, если вы делаете инъекции инсулина, а время приема пищи откладывается больше, чем на 1 ч;
5. Пища должна быть богата клетчаткой (волокнами). Она содержится в хлебе грубого помола, зерновых хлопьях, крекерах, фасоли, горохе, чечевице, бобовых культурах, рисе, овсе, гречке, ячмене, фруктах, овощах.
6. Необходимо забыть о продуктах с высоким содержанием сахара, таких как торты, пирожные, мороженое, варенье, повидло, джем, желе, шоколад, сироп, сладкие напитки, соки.
7. Употреблять как можно меньше жирных продуктов; таких как колбасы, жирное мясо, жареные блюда, животное масло, маргарин, сало, сливки, сметана, майонез.
8. Избегать употребления повышенного количества соли.
9. Стараться, чтобы рацион включал здоровую пищу (избегать консервов, жареной, острой, копченой пищи).
10. Исключить по возможности, алкоголь.
11 Ежедневно есть овощи.
12. Выпивать достаточное количество жидкости.
Больному диабетом крайне важно знать, какое количество углеводов попало в организм с пищей, так как на основании количества углеводов рассчитывается доза инсулина (или сахаропонижающих препаратов).
Энергетическая ценность пищевого рациона больных диабетом складывается из расчета: углеводов – 50—60 %, жиров – 15—20 %, белка – 20—25 %, что существенно не отличается от обычной диеты, тем самым соответствуя первому требованию, т. е. полноценному составу пищевых ингредиентов.
В качестве примера можно привести состав диеты на 2400 ккал. При нормальной массе тела общая энергетическая ценность пищи должна составлять:
1) в состоянии покоя – 20 ккал/кг; 2) при легкой физической нагрузке – 30 ккал/кг;
3) при физической работе средней тяжести – 40 ккал/кг;
4) при тяжелом физическом труде – 45 ккал/кг.
Исходя из указанной потребности можно рассчитать индивидуальную ценность диеты. Например: больному ростом 180 см и весом 81 кг (нормальная масса тела 80 кг), не занятому физической работой, следует назначить 2400 ккал (из расчета 30 ккал ґ 80 кг), при нагрузке средней тяжести – 3200 ккал (из расчета 40 ккал ґ 80 кг) и т. д.
При несоответствии массы тела больного средним величинам нужна коррекция диеты. Для больных с ожирением II—III степеней рекомендуется снизить калорийность, рассчитанную на идеальную массу, на 20—30 %.
У больных с дефицитом веса необходимо увеличить суточную калорийность рациона на 10—15 %.
Для учета усваиваемых углеводов пользуются таким понятием, как «хлебная единица» (ХЕ). Принято считать, что на 1 ХЕ приходится 10—12 г углеводов, что соответствует 48 ккал. 1 ХЕ содержится в 25 г ржаного или в 20 г пшеничного хлеба. Зная количество ХЕ, которые будут съедены, можно определить, насколько повысится сахар в крови, а значит, возможность более правильно вводить инсулин. ХЕ отмеряются ложками, стаканами, чашками.
За один прием пищи (завтрак, обед или ужин) на одну инъекцию инсулина рекомендуется съедать не более 7 ХЕ. Между двумя приемами пищи можно съесть 1 ХЕ, не подкалывая инсулин (при условии, что сахар в крови в норме, и при постоянном его контроле). 1 ХЕ на свое усвоение требует приблизительно 1,5—4 ЕД инсулина. Эта потребность индивидуальна, и определить ее можно только при помощи постоянного контроля за уровнем сахара в крови.
Далее представляю вашему вниманию приблизительное количество хлебных единиц в различных продуктах. 1 ХЕ содержится в следующих продуктах:

Второй завтрак в 10.15—10.30 – калорийность 15 % от суточной.
Обед в 13.15—13.40 – калорийность 30—35 % от суточной.
Ужин в 19.15—19.30 – калорийность 10—20 % от суточной.
При необходимости можно ввести пятый прием пищи – в 22.00 с калорийностью 5 % от суточной.
Примерный суточный набор продуктов на 1652 ккал
1-й завтрак
Хлеб ржаной 25 г (1 кусок).
Молоко 200 г (1 стакан).
Масло сливочное 10 г блоко средней величины или половина апельсина, или 1 стакан малины.
Итого: 376 ккал.
2-й завтрак
Хлеб ржаной 25 г (1 кусок).
Колбаса нежирная 25 г (1 ломтик).
Сыр нежирный 25 г (1 ломтик).
Стакан чая без сахара или стакан отвара фруктов.
Итого: 240 ккал.
Обед
Рис 3 ст. л. (45 г).
Телятина 125 г.
Капуста цветная или салат 150 г.
Масло сливочное 1 дес. л. (10 г) или 1 ст. л. сметаны.
1 яблоко или 1 груша (200 г).
Отвар шиповника или 1 стакан компота без сахара.
Итого: 667 ккал.
Ужин
Хлеб ржаной 1 кусок (25 г).
Творог нежирный 2 ст. л. (50 г).
Сок морковный 0,5 стакана.
Итого: 170 ккал.
Какие овощи и фрукты можно принимать больным сахарным диабетом
Без ограничения можно принимать продукты, в 100 г которых содержится менее 5 г углеводов.
К ним относятся: баклажаны, брусника, гранат, калина, ежевика, зелень, кабачки, капуста белокочанная, кизил, клюква, крыжовник, огурцы, помидоры, редис, рябина красная, рябина черноплодная, терн, тыква, яблоки несладкие.
В количестве не более 200 г можно употреблять следующие овощи и фрукты: груши, капусту цветную, картофель, клубнику, малину, морковь, свеклу, смородину, цитрусовые.
Не рекомендуются больному диабетом абрикосы, виноград, дыни, инжир, персики, сливы, хурма, черешня.
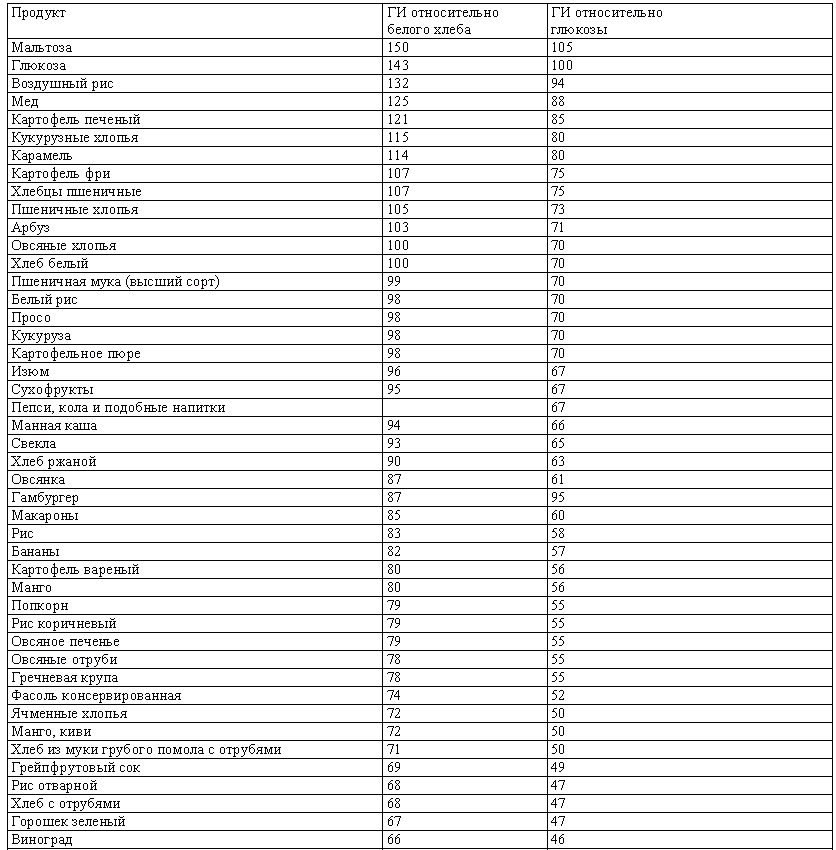
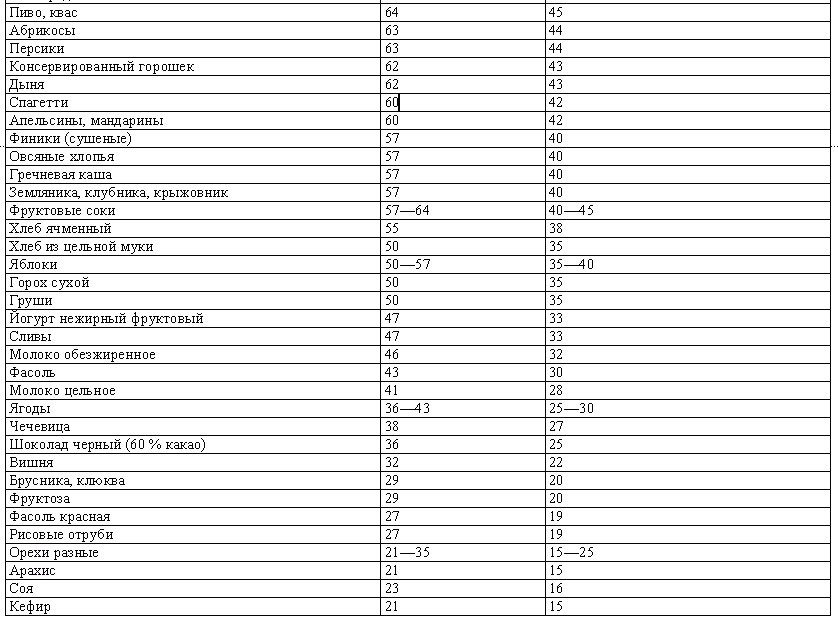
ГЛИКЕМИЧЕСКИЙ ИНДЕКС
Кроме хлебных единиц, для регуляции подбора необходимых продуктов используется такое понятие, как «гликемический индекс».
Гликемическийиндекс (ГИ)– это показатель, характеризующий способность пищи повышать уровень сахара в крови. Продукты с высоким гликемическим индексом обеспечивают быстрое повышение уровня сахара в крови. Они легко перевариваются и усваиваются организмом. Продукты с низким гликемическим индексом медленнее поднимают уровень сахара в крови, потому что углеводы, содержащиеся в этих продуктах, не сразу усваиваются.
Таким образом, гликемический индекс показывает, с какой скоростью данный продукт превращается в глюкозу и оказывается в крови.
За точку отсчета (ГИ = 100) в некоторых случаях берется белый хлеб, а в некоторых – глюкоза. Относительно этих величин и рассчитывается ГИ всех остальных продуктов. Данные в таблице усредненные, так как разные способы обработки по-разному влияют на гликемический индекс продукта.
Гликемическийиндекс (ГИ)– это показатель, характеризующий способность пищи повышать уровень сахара в крови. Продукты с высоким гликемическим индексом обеспечивают быстрое повышение уровня сахара в крови. Они легко перевариваются и усваиваются организмом. Продукты с низким гликемическим индексом медленнее поднимают уровень сахара в крови, потому что углеводы, содержащиеся в этих продуктах, не сразу усваиваются.
Таким образом, гликемический индекс показывает, с какой скоростью данный продукт превращается в глюкозу и оказывается в крови.
За точку отсчета (ГИ = 100) в некоторых случаях берется белый хлеб, а в некоторых – глюкоза. Относительно этих величин и рассчитывается ГИ всех остальных продуктов. Данные в таблице усредненные, так как разные способы обработки по-разному влияют на гликемический индекс продукта.


РЕКОМЕНДАЦИИ ПО ЗАГОТОВКЕ И ИСПОЛЬЗОВАНИЮ ПРОДУКТОВ ДЛЯ ДИАБЕТИЧЕСКИХ БЛЮД
Здесь я хочу познакомить вас с некоторыми наборами продуктов, из которых можно приготовить даже праздничные блюда, которые по вкусу порой не отличаются от блюд, приготовленных из обычных продуктов для здоровых людей.
1. Соевые молоко и сливки могут использоваться для замены коровьего молока в рецептах типа заварного крема. Некоторые люди, предпочитающие козье или овечье молоко, также могут использовать их как альтернативный вариант.
2. Можно использовать кукурузную муку, муку из подземных побегов или корневищ маранты, картофельный крахмал или муку картофеля в качестве наполнителя соуса для тех, кто не переносит пшеницы или клейковины;
3. Начинка может быть сделана со свободными от клейковины панировочными сухарями, или попытайтесь использовать рис, земляной миндаль или овсянку.
4. Масло можно заменить маслом нежирным или маргарином.
5. На готовых изделиях обязательно прочитайте состав, чтобы убедиться в отсутствии каких-либо скрытых добавок, которых необходимо избегать.
6. Овощи или хлебные булочки к мясу не должны подаваться в жирном соусе; в качестве соуса, например, можно использовать помидоры в собственном соку.
7. Пицца не должна содержать слишком больших маслин.
8. Используйте сыр, особенно обезжиренный сыр чеддер, свежие корнишоны, помидоры, базилик, кусочки свежих фруктов, сушеные фрукты.
1. Соевые молоко и сливки могут использоваться для замены коровьего молока в рецептах типа заварного крема. Некоторые люди, предпочитающие козье или овечье молоко, также могут использовать их как альтернативный вариант.
2. Можно использовать кукурузную муку, муку из подземных побегов или корневищ маранты, картофельный крахмал или муку картофеля в качестве наполнителя соуса для тех, кто не переносит пшеницы или клейковины;
3. Начинка может быть сделана со свободными от клейковины панировочными сухарями, или попытайтесь использовать рис, земляной миндаль или овсянку.
4. Масло можно заменить маслом нежирным или маргарином.
5. На готовых изделиях обязательно прочитайте состав, чтобы убедиться в отсутствии каких-либо скрытых добавок, которых необходимо избегать.
6. Овощи или хлебные булочки к мясу не должны подаваться в жирном соусе; в качестве соуса, например, можно использовать помидоры в собственном соку.
7. Пицца не должна содержать слишком больших маслин.
8. Используйте сыр, особенно обезжиренный сыр чеддер, свежие корнишоны, помидоры, базилик, кусочки свежих фруктов, сушеные фрукты.
САХАРОЗАМЕНИТЕЛИ
Исключение или резкое ограничение в рационе больных сахарным диабетом количества сладких продуктов вызывает у них дискомфорт. Для того чтобы избавить человека с диабетом от этого дискомфорта, создаются сахарозаменители, т. е. вещества, которые имеют сладкий вкус, но не повышают уровень сахара в крови. Сейчас таких веществ известно более 200. Некоторые из них имеют сладость, во много раз превышающую сладость сахара. Широкое распространение получили только некоторые.
Вы должны понимать, что именно употребляете в пищу, и как этот продукт может повлиять на ваше самочувствие. Представляю вам некоторые правила, которые вы должны знать, когда вы пришли в магазин.
Если на витрине висит табличка «Диабетические продукты», а на прилавке лежат вафли, вместо сахара в них добавлен ксилит, значит ли это, что эти вафли можно есть в любом количестве, не опасаясь повышения уровня сахара в крови? Нет! Ведь вафли испечены из теста, которое содержит муку, а она повышает уровень сахара в крови. Конечно, те вафли, которые содержат сахар (глюкозу), повысят уровень сахара в крови сильнее, чем «диабетические», но и «диабетические» вафли тоже содержат ХЕ.
Если вы покупаете печенье, которое называется диетическим, то посмотрите на этикетку. Написано ли там, что продукт приготовлен с использованием сахарозаменителей? Часто название продукта не соответствует его составу. Диетическое печенье на самом деле может быть сделано на глюкозе, и в смысле повышения уровня сахара в крови ничем не отличается от «Юбилейного».
Пациенты с сахарным диабетом II типа, которым надо ограничить калорийность пищи, должны понимать, что название «диетический» на любом продукте не означает, что его можно есть много. Все продукты содержат то или иное количество калорий, и они должны обязательно учитываться.
Некоторые сахарозаменители не выдерживают тепловой обработки. Если сварить варенье с аспартамом, оно получится горьким. Выдерживают тепловую обработку сорбит, сахарин, цикламат натрия.
Хочу отметить, что варенье или компот, сваренные с помощью сахарозаменителей, тоже содержит ХЕ. Например, в трехлитровой банке компота – 12 яблок. Значит, в 3 л этого компота будет 12 ХЕ, даже если он сварен при помощи сахарозаменителей. 1 стакан такого компота (200 г) содержит около 1 ХЕ.
Сахарин горчит при передозировке. Не кладите его слишком много. Результат может получиться обратным.
Фруктоза имеет такое строение, что всасывается в 3 раза медленнее, чем глюкоза. Поэтому повышение сахара в крови происходит медленнее, чем при употреблении глюкозы. Но в сутки рекомендуется употреблять не более 30—40 г фруктозы.
Наиболее калорийны cорбит, фруктоза, ксилит – сахарозаменители естественного происхождения. При сгорании в организме 1 г каждого из этих сахарозаменителей выделяется по 4 ккал. Это важно для больных, которые должны снизить массу тела, эти калории должны учитываться в суточном рационе.
Цикламат натрия (цукли) необходимо ограничивать при почечной недостаточности.
Ацесульфам калия ограничивают при сердечной недостаточности.
Аспартам не употребляется при фенилкетонурии.
Пищевые добавки, являющиеся сахарозаменителями, при потреблении в рекомендуемых дозах безопасны. Весь вопрос в том, что необходимо точно знать, с какой пищевой добавкой и в каком количестве вы имеете дело.
Ксилит
Это кристаллы сладкого вкуса, растворимые в воде, спирте.
По калорийности ксилит такой же, как сахар, но в 2 раза слаще его. Отрицательного действия на организм не оказывает, благодаря чему его применяют в пищевой промышленности, например вместо сахара в производстве кондитерских изделий для больных диабетом и ожирением. Обладает желчегонным и послабляющим действием. Употребляют ксилит до 50 г в сутки. В промышленности ксилит получают из растительных отходов сельского хозяйства (например, из кукурузная кочерыжка, хлопковой шелухи).
Сорбит
Сорбит – сладкий порошок, приготовляемый из растительного сырья. Сорбит содержится во многих фруктах, однако по сладости в 2—3 раза уступает сахару. Промышленно производится из кукурузного крахмала. Легко растворяется в воде. Сорбит медленно всасывается из кишечника и не оказывает существенного влияния на уровень глюкозы крови. Сорбит сохраняет свой вкус при кипячении. Устойчив к жаренью (выпечке). Калорийность такая же, как у сахара (1 г = 4 ккал). В больших количествах действует как слабительное.
Сорбит используется при сахарном диабете в качестве заменителя сахара (для выпечки печенья и пирогов, приготовления напитков, консервированных фруктов, диабетического варенья и мармелада, кондитерских изделий и т. д.).
Максимальная суточная доза – 40—50 г.
Может вызвать понос, тошноту, рвоту.
Калорийность в ХЕ – 12 г сорбита = 1 ХЕ.
Фруктоза
Фруктоза слаще глюкозы и сахарозы. Фруктоза является одним из наиболее часто встречающихся видов натурального сахара. Она присутствует в свободном виде почти во всех сладких ягодах и плодах. Половину сухой части меда составляет фруктоза.
От обыкновенного сахара фруктозу отличает возможность применения в пищевом рационе больных сахарным диабетом. Она хорошо усваивается организмом, не оказывая вредного влияния на здоровье и не вызывая побочных явлений.
По вкусу фруктоза не отличается от обыкновенного сахара и не имеет какого-либо привкуса. Фруктозой можно заменить искусственные сладкие вещества, часто оказывающие отрицательное значение на здоровье.
Фруктоза ускоряет переработку алкоголя в организме человека. Она применяется, например, при лечении отравления алкоголем человека, причем фруктоза в этом случае вводится внутривенно. Может оказывать положительное действие при похмелье.
К преимуществам фруктозы можно отнести высокую степень сладости, безопасность с точки зрения возникновения кариеса, отсутствие побочных явлений.
Фруктоза используется при изготовлении лечебных препаратов и диетических продуктов.
Принимается в качестве заменителя сахарозы.
Аспартам
Аспартам – это подсластитель с очень низким содержанием калорий, приблизительно в 200 раз слаще сахара. Он хорошо усваивается организмом, но в связи с высокой сладостью используемое количество аспартама настолько незначительно, что его можно считать почти свободным от калорий.
По вкусу аспартам очень близок к сахару. Усиливает запах натуральных фруктов, в особенности цитрусовых. Можно снизить количество калорий в напитках и продуктах за счет замены сахара аспартамом. Крошечное количество аспартама с 1/10 калории дает тот же самый уровень сладости, как 1 ч. л. сахара с 16 калориями. Не вызывает кариеса.
Вы должны понимать, что именно употребляете в пищу, и как этот продукт может повлиять на ваше самочувствие. Представляю вам некоторые правила, которые вы должны знать, когда вы пришли в магазин.
Если на витрине висит табличка «Диабетические продукты», а на прилавке лежат вафли, вместо сахара в них добавлен ксилит, значит ли это, что эти вафли можно есть в любом количестве, не опасаясь повышения уровня сахара в крови? Нет! Ведь вафли испечены из теста, которое содержит муку, а она повышает уровень сахара в крови. Конечно, те вафли, которые содержат сахар (глюкозу), повысят уровень сахара в крови сильнее, чем «диабетические», но и «диабетические» вафли тоже содержат ХЕ.
Если вы покупаете печенье, которое называется диетическим, то посмотрите на этикетку. Написано ли там, что продукт приготовлен с использованием сахарозаменителей? Часто название продукта не соответствует его составу. Диетическое печенье на самом деле может быть сделано на глюкозе, и в смысле повышения уровня сахара в крови ничем не отличается от «Юбилейного».
Пациенты с сахарным диабетом II типа, которым надо ограничить калорийность пищи, должны понимать, что название «диетический» на любом продукте не означает, что его можно есть много. Все продукты содержат то или иное количество калорий, и они должны обязательно учитываться.
Некоторые сахарозаменители не выдерживают тепловой обработки. Если сварить варенье с аспартамом, оно получится горьким. Выдерживают тепловую обработку сорбит, сахарин, цикламат натрия.
Хочу отметить, что варенье или компот, сваренные с помощью сахарозаменителей, тоже содержит ХЕ. Например, в трехлитровой банке компота – 12 яблок. Значит, в 3 л этого компота будет 12 ХЕ, даже если он сварен при помощи сахарозаменителей. 1 стакан такого компота (200 г) содержит около 1 ХЕ.
Сахарин горчит при передозировке. Не кладите его слишком много. Результат может получиться обратным.
Фруктоза имеет такое строение, что всасывается в 3 раза медленнее, чем глюкоза. Поэтому повышение сахара в крови происходит медленнее, чем при употреблении глюкозы. Но в сутки рекомендуется употреблять не более 30—40 г фруктозы.
Наиболее калорийны cорбит, фруктоза, ксилит – сахарозаменители естественного происхождения. При сгорании в организме 1 г каждого из этих сахарозаменителей выделяется по 4 ккал. Это важно для больных, которые должны снизить массу тела, эти калории должны учитываться в суточном рационе.
Цикламат натрия (цукли) необходимо ограничивать при почечной недостаточности.
Ацесульфам калия ограничивают при сердечной недостаточности.
Аспартам не употребляется при фенилкетонурии.
Пищевые добавки, являющиеся сахарозаменителями, при потреблении в рекомендуемых дозах безопасны. Весь вопрос в том, что необходимо точно знать, с какой пищевой добавкой и в каком количестве вы имеете дело.
Ксилит
Это кристаллы сладкого вкуса, растворимые в воде, спирте.
По калорийности ксилит такой же, как сахар, но в 2 раза слаще его. Отрицательного действия на организм не оказывает, благодаря чему его применяют в пищевой промышленности, например вместо сахара в производстве кондитерских изделий для больных диабетом и ожирением. Обладает желчегонным и послабляющим действием. Употребляют ксилит до 50 г в сутки. В промышленности ксилит получают из растительных отходов сельского хозяйства (например, из кукурузная кочерыжка, хлопковой шелухи).
Сорбит
Сорбит – сладкий порошок, приготовляемый из растительного сырья. Сорбит содержится во многих фруктах, однако по сладости в 2—3 раза уступает сахару. Промышленно производится из кукурузного крахмала. Легко растворяется в воде. Сорбит медленно всасывается из кишечника и не оказывает существенного влияния на уровень глюкозы крови. Сорбит сохраняет свой вкус при кипячении. Устойчив к жаренью (выпечке). Калорийность такая же, как у сахара (1 г = 4 ккал). В больших количествах действует как слабительное.
Сорбит используется при сахарном диабете в качестве заменителя сахара (для выпечки печенья и пирогов, приготовления напитков, консервированных фруктов, диабетического варенья и мармелада, кондитерских изделий и т. д.).
Максимальная суточная доза – 40—50 г.
Может вызвать понос, тошноту, рвоту.
Калорийность в ХЕ – 12 г сорбита = 1 ХЕ.
Фруктоза
Фруктоза слаще глюкозы и сахарозы. Фруктоза является одним из наиболее часто встречающихся видов натурального сахара. Она присутствует в свободном виде почти во всех сладких ягодах и плодах. Половину сухой части меда составляет фруктоза.
От обыкновенного сахара фруктозу отличает возможность применения в пищевом рационе больных сахарным диабетом. Она хорошо усваивается организмом, не оказывая вредного влияния на здоровье и не вызывая побочных явлений.
По вкусу фруктоза не отличается от обыкновенного сахара и не имеет какого-либо привкуса. Фруктозой можно заменить искусственные сладкие вещества, часто оказывающие отрицательное значение на здоровье.
Фруктоза ускоряет переработку алкоголя в организме человека. Она применяется, например, при лечении отравления алкоголем человека, причем фруктоза в этом случае вводится внутривенно. Может оказывать положительное действие при похмелье.
К преимуществам фруктозы можно отнести высокую степень сладости, безопасность с точки зрения возникновения кариеса, отсутствие побочных явлений.
Фруктоза используется при изготовлении лечебных препаратов и диетических продуктов.
Принимается в качестве заменителя сахарозы.
Аспартам
Аспартам – это подсластитель с очень низким содержанием калорий, приблизительно в 200 раз слаще сахара. Он хорошо усваивается организмом, но в связи с высокой сладостью используемое количество аспартама настолько незначительно, что его можно считать почти свободным от калорий.
По вкусу аспартам очень близок к сахару. Усиливает запах натуральных фруктов, в особенности цитрусовых. Можно снизить количество калорий в напитках и продуктах за счет замены сахара аспартамом. Крошечное количество аспартама с 1/10 калории дает тот же самый уровень сладости, как 1 ч. л. сахара с 16 калориями. Не вызывает кариеса.
