Вольных необходимо постоянно убеждать в важности соблюдения диеты, даже если отсутствует аппетит, следует съедать пищу.
Влагоприятное влияние на показатели липидного обмена оказывает питье минеральных вод.
Минеральные воды обладают желчегонным действием и способствуют снижению уровня холестерина в крови на 15 % и тригли-церидов на 20 % (Л. Е. Михно, К. Д. Вабов, 1995 г.). Рекомендуются преимущественно гидрокарбонатные натриевые, хлоридные, гидрокарбонатные сульфатные смешанного катионного состава минеральные воды. Наиболее широко применяются минеральные воды «Ессентуки» № 4, № 17, «Боржоми», «Смирновская», «Лужанская», «Арзни» и др.
Больным с клиническими проявлениями ИВС минеральные воды следует назначать в небольших количествах три раза в день (утром натощак, перед обедом и ужином) после предварительной их дегазации. Максимальную разовую дозу определяют исходя из массы тела больного: на 1 кг массы тела назначается 3,3 мл минеральной воды. При отсутствии сопутствующих заболеваний органов пищеварения минеральные воды больным ИВС назначают за 30 мин до еды, температура воды 36–37 °C. Продолжительность курса питьевого лечения колеблется от 3–4 до 5–6 недель. Повторный курс лечения минеральными водами на курорте рекомендуется больным ИВС через 9-12 месяцев. В домашних условиях лечение бутылочными минеральными водами можно проводить 2–3 раза в год с интервалами 4–6 месяцев. Для закрепления эффекта лечения минеральными водами на курорте целесообразно через 3–4 месяца провести амбулаторный курс лечения питьевыми минеральными водами.
Холестерин является структурным элементом всех клеточных мембран, предшественником синтеза желчных кислот и стероидных гормонов. Для этих нужд в организме человека синтезируется собственный эндогенный холестерин в достаточном количестве. При избыточном поступлении холестерина извне, т. е. с пищей, нарушается механизм обратной связи, и концентрация холестерина в крови значительно повышается.
В представленной диете предусмотрено ограничение содержания холестерина до 300–200 мг и даже 150 мг в сутки. Холестерин поступает в организм с продуктами животного происхождения. Вогаты холестерином следующие продукты: мозги, почки, печень, яичный желток, сливочное масло, свиной и бараний жир, жирное мясо и др. Рассчитано, что в среднем каждые 100 мг потребляемого холестерина увеличивают его содержание в крови на 10 мг/дл. Больному необходимо рассчитывать количество принятого холестерина с пищей в течение суток, для этого разработаны специальные таблицы. В некоторых случаях, чтобы снизить уровень холестерина, достаточно бывает просто ограничить пациента в потреблении жирных продуктов. Отказавшись от сала, колбасы, сливочного масла и заменив эти продукты рыбой и легкими маргаринами, больной может избежать повторного инфаркта миокарда.
Существует прямая взаимосвязь между потреблением с пищей морской рыбы, жира рыб, богатых полиненасыщенными жирными кислотами класса ω-3, и снижением заболеваемости и смертности от ишемической болезни сердца. Данный факт обусловлен нормализацией показателей липидного обмена, снижением агрегации тромбоцитов и вязкости крови при лечении жиром морских рыб. Жир морских рыб для лечения гиперлипидемий получают из тушек рыб, в отличие от рыбьего жира, получаемого из печени трески. Разработан новый пищевой продукт «Масло ихтеоновое пищевое» и в виде препарата – эйканол. Под влиянием пищевого ихтеонового масла снижается содержание общего холестерина, холестерина липопротеинов низкой плотности и очень низкой плотности, триглицеридов и повышается уровень холестерина антиате-рогенных липопротеинов высокой плотности. Применение ихтеоно-вого масла в течение года не вызывает изменений в функциональном состоянии печени. Через 4 месяца непрерывного лечения ихтео-новым маслом снижается частота приступов стенокардии, увеличивается продолжительность свободной ходьбы.
При лечении эйканолом возможны побочные явления в виде обострения хронических заболеваний желудочно-кишечного тракта (хронического гастрита, холецистита, язвенной болезни желудка, двенадцатиперстной кишки, хронического панкреатита). В этом случае лечение необходимо прекратить. При отсутствии эйканола и ихтеонового масла больной может получить эйкозопен-таеновую кислоту, употребляя в пищу рыбу и другие морепродукты. Содержание данного вещества в суточном рационе должно составлять 2–3 г. Содержание эйкозопентаеновой кислоты в граммах в 100 г продуктов наибольшее в ставриде – 1,44 г, в пасте «Океан» – 1,14 г, в сельди – 0,90 г, в сардинах – 0,86 г, в скумбрии от 0,7 до 1,26 г. При проведении диетотерапии целесообразно учитывать тип гиперлипопротеинемии.
Лекарственная реабилитация (коррекция дислипидемий, возможных осложнений)
Влагоприятное влияние на показатели липидного обмена оказывает питье минеральных вод.
Минеральные воды обладают желчегонным действием и способствуют снижению уровня холестерина в крови на 15 % и тригли-церидов на 20 % (Л. Е. Михно, К. Д. Вабов, 1995 г.). Рекомендуются преимущественно гидрокарбонатные натриевые, хлоридные, гидрокарбонатные сульфатные смешанного катионного состава минеральные воды. Наиболее широко применяются минеральные воды «Ессентуки» № 4, № 17, «Боржоми», «Смирновская», «Лужанская», «Арзни» и др.
Больным с клиническими проявлениями ИВС минеральные воды следует назначать в небольших количествах три раза в день (утром натощак, перед обедом и ужином) после предварительной их дегазации. Максимальную разовую дозу определяют исходя из массы тела больного: на 1 кг массы тела назначается 3,3 мл минеральной воды. При отсутствии сопутствующих заболеваний органов пищеварения минеральные воды больным ИВС назначают за 30 мин до еды, температура воды 36–37 °C. Продолжительность курса питьевого лечения колеблется от 3–4 до 5–6 недель. Повторный курс лечения минеральными водами на курорте рекомендуется больным ИВС через 9-12 месяцев. В домашних условиях лечение бутылочными минеральными водами можно проводить 2–3 раза в год с интервалами 4–6 месяцев. Для закрепления эффекта лечения минеральными водами на курорте целесообразно через 3–4 месяца провести амбулаторный курс лечения питьевыми минеральными водами.
Холестерин является структурным элементом всех клеточных мембран, предшественником синтеза желчных кислот и стероидных гормонов. Для этих нужд в организме человека синтезируется собственный эндогенный холестерин в достаточном количестве. При избыточном поступлении холестерина извне, т. е. с пищей, нарушается механизм обратной связи, и концентрация холестерина в крови значительно повышается.
В представленной диете предусмотрено ограничение содержания холестерина до 300–200 мг и даже 150 мг в сутки. Холестерин поступает в организм с продуктами животного происхождения. Вогаты холестерином следующие продукты: мозги, почки, печень, яичный желток, сливочное масло, свиной и бараний жир, жирное мясо и др. Рассчитано, что в среднем каждые 100 мг потребляемого холестерина увеличивают его содержание в крови на 10 мг/дл. Больному необходимо рассчитывать количество принятого холестерина с пищей в течение суток, для этого разработаны специальные таблицы. В некоторых случаях, чтобы снизить уровень холестерина, достаточно бывает просто ограничить пациента в потреблении жирных продуктов. Отказавшись от сала, колбасы, сливочного масла и заменив эти продукты рыбой и легкими маргаринами, больной может избежать повторного инфаркта миокарда.
Существует прямая взаимосвязь между потреблением с пищей морской рыбы, жира рыб, богатых полиненасыщенными жирными кислотами класса ω-3, и снижением заболеваемости и смертности от ишемической болезни сердца. Данный факт обусловлен нормализацией показателей липидного обмена, снижением агрегации тромбоцитов и вязкости крови при лечении жиром морских рыб. Жир морских рыб для лечения гиперлипидемий получают из тушек рыб, в отличие от рыбьего жира, получаемого из печени трески. Разработан новый пищевой продукт «Масло ихтеоновое пищевое» и в виде препарата – эйканол. Под влиянием пищевого ихтеонового масла снижается содержание общего холестерина, холестерина липопротеинов низкой плотности и очень низкой плотности, триглицеридов и повышается уровень холестерина антиате-рогенных липопротеинов высокой плотности. Применение ихтеоно-вого масла в течение года не вызывает изменений в функциональном состоянии печени. Через 4 месяца непрерывного лечения ихтео-новым маслом снижается частота приступов стенокардии, увеличивается продолжительность свободной ходьбы.
При лечении эйканолом возможны побочные явления в виде обострения хронических заболеваний желудочно-кишечного тракта (хронического гастрита, холецистита, язвенной болезни желудка, двенадцатиперстной кишки, хронического панкреатита). В этом случае лечение необходимо прекратить. При отсутствии эйканола и ихтеонового масла больной может получить эйкозопен-таеновую кислоту, употребляя в пищу рыбу и другие морепродукты. Содержание данного вещества в суточном рационе должно составлять 2–3 г. Содержание эйкозопентаеновой кислоты в граммах в 100 г продуктов наибольшее в ставриде – 1,44 г, в пасте «Океан» – 1,14 г, в сельди – 0,90 г, в сардинах – 0,86 г, в скумбрии от 0,7 до 1,26 г. При проведении диетотерапии целесообразно учитывать тип гиперлипопротеинемии.
Лекарственная реабилитация (коррекция дислипидемий, возможных осложнений)
Медикаментозное лечение дислипопротеинемий проводится в том случае, если строгая гиполипопротеинемическая диета, соблюдавшаяся не менее 6 месяцев, нормализация или снижение массы тела и физические нагрузки (тренировки) не приводят к адекватному снижению уровня липидов в крови. Для этого ориентируются на содержание в крови холестерина липопротеинов низкой плотности. Европейское общество по изучению атеросклероза рекомендует начинать одновременную медикаментозную терапию гиперхолестеринемии и диетотерапию при уровне холестерина в крови 250 мг/дл (6,5 ммоль/л). Задачей лечащих врачей является снижение уровня холестерина в плазме крови до 200 мг/дл (5,2 ммоль/л). Медикаментозная терапия дислипопротеинемий производится с учетом имеющегося у больного типа гиперлипиде-мии. Следует сказать, что нормальное или сниженное содержание в крови холестерина не является абсолютным показателем отсутствия активности атеросклеротического процесса в коронарных артериях. (См. табл. 1)
Таблица 1.
Нормальные значения показателей липидного спектра крови
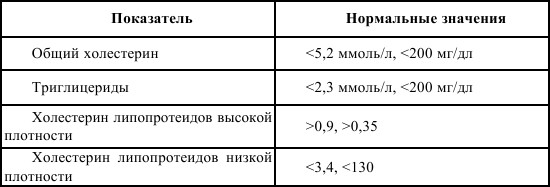
До начала медикаментозной терапии дислипопротеинемий необходимо определить содержание в крови холестерина, триглице-ридов и произвести фенотипирование гиперлипопротеинемий. Учитывая необходимость коррекции дислипидемий, лекарственная реабилитация после перенесенного инфаркта миокарда проводится гипохолестеринемическими препаратами из группы статинов – симвастатин (зокор), правастатин (липостат), флувастатин (лескол), а также никотиновой кислотой, гемфиброзилом, пробурколом. Ги-полипидемические (снижающие в крови уровень холестерина и триглицеридов) препараты в России включены в «Перечень жизненно необходимых и важнейших лекарственных средств». Классифицируется данная группа препаратов на пять групп:
1) ингибиторы 3-гидроксиметил-глютарил-коэнзим-А-редуктазы, или вастатины (или статины);
2) анионообменные смолы или секвестраты желчных кислот и средства, подавляющие абсорбцию холестерина в кишечнике;
3) никотиновая кислота и ее производные;
4) пробуркол;
5) фибраты, или производные фибровой кислоты.
Гиполипидемические средства также подразделяются с учетом их основного механизма действия:
1) препараты, препятствующие образованию атерогенных липо-протеинов;
2) препараты, тормозящие всасывание холестерина в кишечнике;
3) физиологические корректоры липидного обмена, содержащие эссенциальные фосфолипиды и ненасыщенные жирные кислоты, повышающие уровень липопротеинов высокой плотности.
Все перечисленные препараты назначаются пациентам с повышенным содержанием в крови холестерина и триглицеридов (соответственно гиперлипидемией и гипертириглицеридемией) на длительный период. Препараты позволяют снизить риск возникновения повторных сердечных приступов и других сердечно-сосудистых событий, а в случае их возникновения уменьшают риск смерти в первый год после развития инфаркта миокарда.
Механизм действия секвестратов желчных кислот заключается в следующем. Эти препараты, являясь анионообменными смолами, в кишечнике связываются с желчными кислотами, образуя с ними комплексы, и таким образом изолируют их (секвестрируют). Это приводит к затруднению обратного всасывания желчных кислот и увеличению выведения их с каловыми массами. Меньшее количество желчных кислот возвращается в печень, и возникает необходимость в образовании новых желчных кислот из холестерина. Соответственно увеличивается потребность в холестерине. Данная потребность обеспечивается увеличением синтеза холестерина в гепатоцитах и количества рецепторов, захватывающих из крови холестерин. Рецепторы и липопротеины низкой плотности, которые транспортируют холестерин, взаимодействуют друг с другом. Так происходит усиленное извлечение из крови холестерина, связанного с липопротеинами низкой плотности.
Секвестраты не оказывают серьезных побочных действий и не всасываются из просвета кишечника в кровь.
Препараты, замедляющие всасывание холестерина в кишечнике, уменьшают всасывание холестерина в кровь и, следовательно, снижают уровень холестерина в крови. К данным препаратам относятся диаспоний, или полиспонин, трибуспонин, гуарем. Полис-понин является сухим экстрактом из корней и корневищ диоско-реи ниппонской. В его состав входят водорастворимые стероидные сапонины, нарушающие всасывание холестерина из кишечника. Трибуспонин является препаратом, содержащим стероидные сапонины из травы якорцев стелющихся. Гипохолестеринемиче-ский эффект препарата выражен незначительно. Гуарем – препарат, являющийся естественной пищевой добавкой растительного происхождения. В его состав входят пищевые волокна, полученные из эндоспермы семян гиацинтовых бобов. Химической характеристикой данного вещества является его водорастворимость и то, что препарат является полисахаридом растительного происхождения.
Гуаровые волокна при контакте с водой образуют вязкое желе, которое не всасывается из желудочно-кишечного тракта. Под влиянием кишечных бактерий гуаровые волокна распадаются на короткие цепочки жирных кислот. Все это задерживает опорожнение желудка и время прохождения пищи по желудочно-кишечному тракту, а также желеобразная масса снижает процессы абсорбции.
Механизм гипохолестеринемического эффекта препарата гуа-рема объясняется следующим образом: гуарем снижает реабсорб-цию холестерина путем удаления его молекул с поверхности слизистой оболочки кишечника; препарат связывает желчные кислоты в кишечнике, уменьшая обратное поступление желчных кислот в печень, тем самым стимулируя их синтез в гепатоцитах; далее увеличивается количество рецепторов липопротеинов низкой плотности на поверхности гепатоцитов, это приводит к повышению захвата холестерина из плазмы крови; препарат снижает аппетит и количество потребляемой пищи, следовательно, приводит к снижению массы тела.
Выявлено и гипогликемическое действие гуарема, так как он уменьшает реабсорбцию углеводов в кишечнике.
В процессе клинических исследований препарата установлены также побочные эффекты гуарема: метеоризм, боли в области кишечника, тошнота, редко – рвота или жидкий стул.
Никотиновая кислота – водорастворимый витамин группы В, обладающий гиполипидемическим действием. Механизм ее действия заключается в подавлении мобилизации СЖК из жировой ткани, уменьшении образования в печени липопротеидов очень низкой плотности, снижении содержания в крови триглицеридов. Наряду с этим никотиновая кислота уменьшает образование и содержание в крови липопротеинов низкой плотности и холестерина. В отличие от других гиполипидемических средств никотиновая кислота снижает содержание в крови разновидности липопротеи-нов низкой плотности – липопротеина-а. Данный препарат активирует систему фибринолиза и увеличивает размер липопротеинов низкой плотности, что значительно затрудняет инфильтрирование их в интиму артерий. Никотиновая кислота повышает уровень холестерина липопротеинов высокой плотности (атиатерогенных липопротеинов), в том числе и при нормолипидемии; установлено, что этот эффект выражен больше, чем у всех других гиполи-пидемических средств.
Применение никотиновой кислоты с секвестрантами желчных кислот способствует стабилизации и регрессии стенозов коронарных артерий. При терапии никотиновой кислотой могут наблюдаться побочные явления со стороны функции печени, желудка, у большинства больных в начале применения может наблюдаться гиперемия кожи, возможно развитие гипергликемии.
Разработана новая пролонгированная форма никотиновой кислоты – эндурацин. Этот препарат хорошо всасывается из желудочно-кишечного тракта и почти не дает побочных эффектов. Эндурацин обладает гиполипидемическим и антиагрегатным действием, а также расширяет коронарные артерии.
Пробуркол является эффективным гипохолестеринемическим средством, снижающим содержание в крови холестерина, но на уровень триглицеридов пробуркол практически не влияет. Пробур-кол активирует нерецепторный путь удаления из крови липопро-теинов низкой плотности соответственно холестерина; увеличивает содержание в крови протеина, переносящего эфиры холестерина, благодаря чему активируется «обратный» транспорт холестерина, т. е. перенос его из клеток органов и тканей в печень с последующим удалением его из организма. Выявлено его антиоксидантное действие, препарат уменьшает способность липопротеинов низкой плотности проникать в субэндотелиальный слой, окисляться.
Фибраты – производные фибровой кислоты. К ним относятся гиполипидемические средства, оказывающие преимущественно гипотриглицеридемическое действие. Данная группа препаратов представлена гемфиброзилом, фенофибратом, безафибратом, кло-фибратом. В исследованиях установлено, что данные лекарственные вещества снижают уровень холестерина липопротеинов низкой плотности на 5-15 %.
Гемфиброзил (лопид, гевилон) – фибрат II поколения, не только снижающий содержание в крови триглицеридов и в меньшей степени холестерина, но также повышающий уровень в крови холестерина ЛПВП. К сожалению, в Российскую Федерацию оригинальный гемфиброзил не поставляется, есть только его генери-ческая копия – изолипан.
Показания к назначению гемфиброзила:
1) основное показание – уменьшение риска развития ИБС у лиц с ПБ типом гиперлипопротеинемии без признаков заболеваний коронарных артерий в настоящем или прошлом с триадой липидных нарушений: низкий холестерин, липопротеины низкой плотности, повышенный холестерин ЛПНП, высокий уровень триглицеридов в крови;
2) резкое увеличение содержания в крови триглицеридов (до 11,3 ммоль/л и более);
3) гиперлипопротеинемия III типа с увеличением содержания в крови липопротеинов промежуточной плотности, при этом в крови повышено содержание холестерина и триглицеридов;
4) гипертриглицеридемия и снижение содержания в крови холестерина ЛПВП у больных инсулиннезависимым сахарным диабетом.
Гемфиброзил принимают за 30 мин до завтрака и ужина по 450–600 мг (суточная доза 900-1200 мг).
Побочные действия гемфиброзила проявляются поражением мышц (повышенная чувствительность, боли, слабость в мышцах, повышение креатинкиназы в крови), в этом случае лечение следует прекратить; способностью усиливать камнеобразование в желчных путях; диспептическими расстройствами (тошнота, иногда рвота), болями в животе; ухудшением функции печени, при печеночной патологии гемфиброзил не применяется. В редких случаях возможно развитие лейкопении, тромбоцитопении, анемии.
Безафибрат (безалип) – применяется значительно реже, чем гемфиброзил, так как уступает последнему по степени снижения триглицеридов в крови. Имеет те же показания, что и фенофиб-рат. Рекомендуемая суточная доза – 200 мг 3 раза в день, а при приеме пролонгированной формы – 400 мг один раз в день. У больных с любым типом гиперлипопротеидемии препарат повышает уровень холестерина ЛПВП, что отмечается как у больных с первичной гиперлипидемией, так и с вторичной, обусловленной сахарным диабетом или заболеванием почек. При длительном применении безафибрата (от 2 до 4 лет) отмечаются стабильные результаты, развития толерантности не наблюдается. По гиполи-пидемической эффективности препарат не уступает клофибрату, фенофибрату, а степень повышения уровня холестерина липопро-теинов высокой плотности выше. Хорошо всасывается в желудочно-кишечном тракте. Побочные эффекты: в основном это желудочно-кишечные расстройства, реже – кожные реакции и др. Случаев гепатотоксичности за период клинического использования препарата не зарегистрировано, нет и доказательств более частого образования желчных камней у пациентов, длительно лечащихся безафибратом.
Фенофибрат (липантил) – назначается по 100 мг три раза в день. Имеется пролонгированная форма препарата, принимаемая один раз в день. Установлено, что лечение фенофибратом позволяет добиться снижения содержания холестерина на 13 %. Препарат снижает также содержание триглицеридов в крови. Побочные действия те же, что у гемфиброзила. Положительная особенность его по сравнению с другими фибратами – снижение уровня мочевой кислоты на 10–28 %, что позволяет отдавать предпочтение фенофибрату при лечении больных с сочетанием гиперлипиде-мии и гиперурикемии. Кроме того, этот препарат наряду с ципро-фибратом наиболее эффективно снижает уровень триглицеридов в липопротеидах очень низкой плотности. Используется при всех типах гиперлипидемии за исключением I типа. Побочные эффекты наблюдаются нечасто (от 2 % до 15 % случаев). Это желудочно-кишечные расстройства (запоры или диарея), редко – кожные проявления (зуд, покраснение, сыпь), которые быстро самостоятельно проходят после отмены препарата. В единичных случаях отмечаются миалгия, сопровождавшаяся повышением уровня кре-атинфосфокиназы, импотенция, общая слабость, головная боль, головокружение, бессонница. В некоторых случаях повышается уровень трансаминаз в крови, в то время как содержание у-глута-милтранспептидазы и щелочной фосфатазы часто снижается. Есть данные о возрастающей литогенности желчи по сравнению с тем, что наблюдалось до лечения фенофибратом. До настоящего времени нет данных, свидетельствующих об увеличении частоты образования желчных камней на фоне терапии этим препаратом.
Липантил 200М – микроионизированная капсульная форма фенофибрата, обладающая продленным действием. Препарат назначается один раз в сутки в дозе 200 мг во время вечернего приема пищи. Лечение может проводиться в течение нескольких месяцев. Препарат показан при 11А, 11В, III и IV типах гиперлипопротеине-мии, особенно при выраженной гипертриглицеридемии, высоком уровне в крови холестерина ЛПНП. Клофибрат (мисклерон) – первый препарат из группы фибратов. Клофибрат активирует ли-попротеинлипазу и ускоряет метаболизм ЛПОНП и ЛППП, снижая их содержание в плазме крови. Влияние на уровень ЛПНП непостоянно. В настоящее время клофибрат практически не используется в связи с увеличением частоты образования камней в желчном пузыре, а также вследствие повышения смертности от внесердечных причин.
В связи с выраженным побочным действием применяют кло-фибрат относительно редко. В основном препарат эффективен при III типе гиперлипопротеинемии. Назначается внутрь.
Основными побочными эффектами являются тошнота, рвота, диарея, холелитиаз, мышечные боли, сердечные аритмии, кожные высыпания, импотенция.
Ципрофибрат – фибрат III поколения, применяется в суточной дозе 100–200 мг. Обладает теми же побочными действиями, что и гемфиброзил.
Таким образом, фибраты (производные фибровой кислоты) применяются при лечении очень высоких уровней триглицеридов в крови (IV тип гиперлипопротеинемии), для лечения больных семейной гиперлипопротеинемией III типа, при комбинированной гиперлипопротеинемии и у больных сахарным диабетом с повышенным уровнем триглицеридов в крови («Второй доклад экспертов Национальной образовательной программы по холестерину США», 1993 г.). Однако при лечении фибратами IV типа гипер-липопротеинемии возможно повышение содержания ХС ЛПНП в крови. В этом случае необходимо лечение фибратами и секвест-рантами желчных кислот.
Ингибиторы 3-гидрокси-3-метилглутарил-коэнзима-А-редукта-зы (статины). Ингибиторы 3-гидрокси-глютарил-коэнзим-А-редук-тазы (ГМК-КоА-редуктазы), или вастатины (статины).
Статины являются наиболее активными гипохолестеринеми-ческими средствами. Механизм действия:
1) установлено, что в процессе образования холестерина в клетке участвует фермент ГМГ-КоА-редуктаза. Статины блокируют
активность этого фермента, что приводит к уменьшению образования холестерина;
2) снижение синтеза холестерина в гепатоцитах сопровождается увеличением синтеза большого количества рецепторов для ли-попротеинов низкой плотности, и происходит повышенное извлечение из крови и дальнейшее снижение уровня липопротеи-нов низкой плотности;
3) увеличение числа рецепторов липопротеина низкой плотности способствует снижению в крови уровня и их предшественников – ЛПОНП, что также способствует снижению и ЛПНП, и общего холестерина.
Ловастатин (мевакор) – это неактивный лактон, выделенный из гриба АврегдШш 1еггеи8. В печени это лекарственное вещество превращается в активное соединение, которое захватывается ге-патоцитами, и в них осуществляет свое ингибирующее влияние на фермент ГМГ-КоА-редуктазу, в результате чего снижается синтез холестерина и ЛПНП.
В начале лечения препарат назначается по 20 мг один раз в сутки во время ужина. Однократный прием вечером более эффективен по сравнению с утренним приемом. Это объясняется тем, что холестерин синтезируется главным образом в ночные часы. Установлено, что снижение общего холестерина крови достигает 30 %, увеличивается уровень холестерина ЛПВП, уменьшается содержание в крови триглицеридов. Лечение ловастатином можно продолжать длительно (несколько месяцев и даже лет), так как препарат является достаточно безопасным.
Симвастатин (зокор) – как и ловастатин, получен из грибов, является неактивным соединением, в печени превращается в активное вещество, ингибирующее ГМГ-КоА-редуктазу. Симваста-тин применяется в суточной дозе 20–40 мг.
Правастатин – является активной формой, оказывает антили-пидемическое действие без предварительного метаболизма в печени. Является производным грибковых метаболитов. Суточная доза правастатина составляет 20–40 мг. Под влиянием лечения правастатином количество ХС ЛПНП снижается, уровень ХС ЛПВП повышается. Установлено замедление прогрессирования коронарного атеросклероза, положительное влияние на клиническое течение ишемической болезни сердца, инфаркта миокарда и уменьшение случаев смертности как от ИБС, так и «несердечной» смерти. Переносимость препарата хорошая. Лечение может продолжаться несколько месяцев и даже лет.
Флувастатин (лескол) – новый, полностью синтетический ингибитор ГМГ-КоА-редуктазы. В отличие от ловастатина, симваста-тина и правастатина, этот препарат не является производным грибковых метаболитов, основа его молекулы – индольное кольцо. Данный препарат – исходно активный препарат в отличие от других статинов. Флувастатин назначается в вечернее время в суточной дозе 20–40 мг; переносимость и эффективность его не зависят от времени приема пищи. Гиполипидемический эффект флувастатина развивается уже в течение первой недели, достигает максимума через 3–4 недели и сохраняется на достигнутом уровне при продолжении лечения.
Аторвастатин является новым синтетическим ингибитором ГМГ-КоА-редуктазы с выраженным гипохолестеринемическим эффектом, а также препарат значительно снижает уровень триглице-ридов. Применяется при гиперлипопротеинемии НА, ПБ, IV типов в дозе 5-10 мг/сут.
Статины (вастатины) являются достаточно безопасными, хорошо переносимыми гиполипидемическими средствами. Однако иногда могут возникать побочные явления.
Влияют на печень. Статины действуют избирательно в клетках печени. Поэтому примерно у 1 % больных возможно повышение содержания в крови АлАТ, обычно при применении больших доз препаратов. Вероятность поражения печени возрастает при сочетанном применении статинов и фибратов. Указанные изменения быстро проходят после прекращения приема препаратов. Влияют на мышечную ткань. У некоторых больных может наблюдаться боль в мышцах, мышечная слабость, повышение содержания в крови креатинфосфокиназы. Опасность поражения мышц возрастает при одновременном использовании статинов и фибра-тов. Желудочно-кишечные расстройства: тошнота, снижение аппетита, запоры, метеоризм. Могут наблюдаться расстройства сна, преимущественно при применении ловастатина и симвастина. При лечении правастатином возможна головная боль.
Таблица 1.
Нормальные значения показателей липидного спектра крови

До начала медикаментозной терапии дислипопротеинемий необходимо определить содержание в крови холестерина, триглице-ридов и произвести фенотипирование гиперлипопротеинемий. Учитывая необходимость коррекции дислипидемий, лекарственная реабилитация после перенесенного инфаркта миокарда проводится гипохолестеринемическими препаратами из группы статинов – симвастатин (зокор), правастатин (липостат), флувастатин (лескол), а также никотиновой кислотой, гемфиброзилом, пробурколом. Ги-полипидемические (снижающие в крови уровень холестерина и триглицеридов) препараты в России включены в «Перечень жизненно необходимых и важнейших лекарственных средств». Классифицируется данная группа препаратов на пять групп:
1) ингибиторы 3-гидроксиметил-глютарил-коэнзим-А-редуктазы, или вастатины (или статины);
2) анионообменные смолы или секвестраты желчных кислот и средства, подавляющие абсорбцию холестерина в кишечнике;
3) никотиновая кислота и ее производные;
4) пробуркол;
5) фибраты, или производные фибровой кислоты.
Гиполипидемические средства также подразделяются с учетом их основного механизма действия:
1) препараты, препятствующие образованию атерогенных липо-протеинов;
2) препараты, тормозящие всасывание холестерина в кишечнике;
3) физиологические корректоры липидного обмена, содержащие эссенциальные фосфолипиды и ненасыщенные жирные кислоты, повышающие уровень липопротеинов высокой плотности.
Все перечисленные препараты назначаются пациентам с повышенным содержанием в крови холестерина и триглицеридов (соответственно гиперлипидемией и гипертириглицеридемией) на длительный период. Препараты позволяют снизить риск возникновения повторных сердечных приступов и других сердечно-сосудистых событий, а в случае их возникновения уменьшают риск смерти в первый год после развития инфаркта миокарда.
Механизм действия секвестратов желчных кислот заключается в следующем. Эти препараты, являясь анионообменными смолами, в кишечнике связываются с желчными кислотами, образуя с ними комплексы, и таким образом изолируют их (секвестрируют). Это приводит к затруднению обратного всасывания желчных кислот и увеличению выведения их с каловыми массами. Меньшее количество желчных кислот возвращается в печень, и возникает необходимость в образовании новых желчных кислот из холестерина. Соответственно увеличивается потребность в холестерине. Данная потребность обеспечивается увеличением синтеза холестерина в гепатоцитах и количества рецепторов, захватывающих из крови холестерин. Рецепторы и липопротеины низкой плотности, которые транспортируют холестерин, взаимодействуют друг с другом. Так происходит усиленное извлечение из крови холестерина, связанного с липопротеинами низкой плотности.
Секвестраты не оказывают серьезных побочных действий и не всасываются из просвета кишечника в кровь.
Препараты, замедляющие всасывание холестерина в кишечнике, уменьшают всасывание холестерина в кровь и, следовательно, снижают уровень холестерина в крови. К данным препаратам относятся диаспоний, или полиспонин, трибуспонин, гуарем. Полис-понин является сухим экстрактом из корней и корневищ диоско-реи ниппонской. В его состав входят водорастворимые стероидные сапонины, нарушающие всасывание холестерина из кишечника. Трибуспонин является препаратом, содержащим стероидные сапонины из травы якорцев стелющихся. Гипохолестеринемиче-ский эффект препарата выражен незначительно. Гуарем – препарат, являющийся естественной пищевой добавкой растительного происхождения. В его состав входят пищевые волокна, полученные из эндоспермы семян гиацинтовых бобов. Химической характеристикой данного вещества является его водорастворимость и то, что препарат является полисахаридом растительного происхождения.
Гуаровые волокна при контакте с водой образуют вязкое желе, которое не всасывается из желудочно-кишечного тракта. Под влиянием кишечных бактерий гуаровые волокна распадаются на короткие цепочки жирных кислот. Все это задерживает опорожнение желудка и время прохождения пищи по желудочно-кишечному тракту, а также желеобразная масса снижает процессы абсорбции.
Механизм гипохолестеринемического эффекта препарата гуа-рема объясняется следующим образом: гуарем снижает реабсорб-цию холестерина путем удаления его молекул с поверхности слизистой оболочки кишечника; препарат связывает желчные кислоты в кишечнике, уменьшая обратное поступление желчных кислот в печень, тем самым стимулируя их синтез в гепатоцитах; далее увеличивается количество рецепторов липопротеинов низкой плотности на поверхности гепатоцитов, это приводит к повышению захвата холестерина из плазмы крови; препарат снижает аппетит и количество потребляемой пищи, следовательно, приводит к снижению массы тела.
Выявлено и гипогликемическое действие гуарема, так как он уменьшает реабсорбцию углеводов в кишечнике.
В процессе клинических исследований препарата установлены также побочные эффекты гуарема: метеоризм, боли в области кишечника, тошнота, редко – рвота или жидкий стул.
Никотиновая кислота – водорастворимый витамин группы В, обладающий гиполипидемическим действием. Механизм ее действия заключается в подавлении мобилизации СЖК из жировой ткани, уменьшении образования в печени липопротеидов очень низкой плотности, снижении содержания в крови триглицеридов. Наряду с этим никотиновая кислота уменьшает образование и содержание в крови липопротеинов низкой плотности и холестерина. В отличие от других гиполипидемических средств никотиновая кислота снижает содержание в крови разновидности липопротеи-нов низкой плотности – липопротеина-а. Данный препарат активирует систему фибринолиза и увеличивает размер липопротеинов низкой плотности, что значительно затрудняет инфильтрирование их в интиму артерий. Никотиновая кислота повышает уровень холестерина липопротеинов высокой плотности (атиатерогенных липопротеинов), в том числе и при нормолипидемии; установлено, что этот эффект выражен больше, чем у всех других гиполи-пидемических средств.
Применение никотиновой кислоты с секвестрантами желчных кислот способствует стабилизации и регрессии стенозов коронарных артерий. При терапии никотиновой кислотой могут наблюдаться побочные явления со стороны функции печени, желудка, у большинства больных в начале применения может наблюдаться гиперемия кожи, возможно развитие гипергликемии.
Разработана новая пролонгированная форма никотиновой кислоты – эндурацин. Этот препарат хорошо всасывается из желудочно-кишечного тракта и почти не дает побочных эффектов. Эндурацин обладает гиполипидемическим и антиагрегатным действием, а также расширяет коронарные артерии.
Пробуркол является эффективным гипохолестеринемическим средством, снижающим содержание в крови холестерина, но на уровень триглицеридов пробуркол практически не влияет. Пробур-кол активирует нерецепторный путь удаления из крови липопро-теинов низкой плотности соответственно холестерина; увеличивает содержание в крови протеина, переносящего эфиры холестерина, благодаря чему активируется «обратный» транспорт холестерина, т. е. перенос его из клеток органов и тканей в печень с последующим удалением его из организма. Выявлено его антиоксидантное действие, препарат уменьшает способность липопротеинов низкой плотности проникать в субэндотелиальный слой, окисляться.
Фибраты – производные фибровой кислоты. К ним относятся гиполипидемические средства, оказывающие преимущественно гипотриглицеридемическое действие. Данная группа препаратов представлена гемфиброзилом, фенофибратом, безафибратом, кло-фибратом. В исследованиях установлено, что данные лекарственные вещества снижают уровень холестерина липопротеинов низкой плотности на 5-15 %.
Гемфиброзил (лопид, гевилон) – фибрат II поколения, не только снижающий содержание в крови триглицеридов и в меньшей степени холестерина, но также повышающий уровень в крови холестерина ЛПВП. К сожалению, в Российскую Федерацию оригинальный гемфиброзил не поставляется, есть только его генери-ческая копия – изолипан.
Показания к назначению гемфиброзила:
1) основное показание – уменьшение риска развития ИБС у лиц с ПБ типом гиперлипопротеинемии без признаков заболеваний коронарных артерий в настоящем или прошлом с триадой липидных нарушений: низкий холестерин, липопротеины низкой плотности, повышенный холестерин ЛПНП, высокий уровень триглицеридов в крови;
2) резкое увеличение содержания в крови триглицеридов (до 11,3 ммоль/л и более);
3) гиперлипопротеинемия III типа с увеличением содержания в крови липопротеинов промежуточной плотности, при этом в крови повышено содержание холестерина и триглицеридов;
4) гипертриглицеридемия и снижение содержания в крови холестерина ЛПВП у больных инсулиннезависимым сахарным диабетом.
Гемфиброзил принимают за 30 мин до завтрака и ужина по 450–600 мг (суточная доза 900-1200 мг).
Побочные действия гемфиброзила проявляются поражением мышц (повышенная чувствительность, боли, слабость в мышцах, повышение креатинкиназы в крови), в этом случае лечение следует прекратить; способностью усиливать камнеобразование в желчных путях; диспептическими расстройствами (тошнота, иногда рвота), болями в животе; ухудшением функции печени, при печеночной патологии гемфиброзил не применяется. В редких случаях возможно развитие лейкопении, тромбоцитопении, анемии.
Безафибрат (безалип) – применяется значительно реже, чем гемфиброзил, так как уступает последнему по степени снижения триглицеридов в крови. Имеет те же показания, что и фенофиб-рат. Рекомендуемая суточная доза – 200 мг 3 раза в день, а при приеме пролонгированной формы – 400 мг один раз в день. У больных с любым типом гиперлипопротеидемии препарат повышает уровень холестерина ЛПВП, что отмечается как у больных с первичной гиперлипидемией, так и с вторичной, обусловленной сахарным диабетом или заболеванием почек. При длительном применении безафибрата (от 2 до 4 лет) отмечаются стабильные результаты, развития толерантности не наблюдается. По гиполи-пидемической эффективности препарат не уступает клофибрату, фенофибрату, а степень повышения уровня холестерина липопро-теинов высокой плотности выше. Хорошо всасывается в желудочно-кишечном тракте. Побочные эффекты: в основном это желудочно-кишечные расстройства, реже – кожные реакции и др. Случаев гепатотоксичности за период клинического использования препарата не зарегистрировано, нет и доказательств более частого образования желчных камней у пациентов, длительно лечащихся безафибратом.
Фенофибрат (липантил) – назначается по 100 мг три раза в день. Имеется пролонгированная форма препарата, принимаемая один раз в день. Установлено, что лечение фенофибратом позволяет добиться снижения содержания холестерина на 13 %. Препарат снижает также содержание триглицеридов в крови. Побочные действия те же, что у гемфиброзила. Положительная особенность его по сравнению с другими фибратами – снижение уровня мочевой кислоты на 10–28 %, что позволяет отдавать предпочтение фенофибрату при лечении больных с сочетанием гиперлипиде-мии и гиперурикемии. Кроме того, этот препарат наряду с ципро-фибратом наиболее эффективно снижает уровень триглицеридов в липопротеидах очень низкой плотности. Используется при всех типах гиперлипидемии за исключением I типа. Побочные эффекты наблюдаются нечасто (от 2 % до 15 % случаев). Это желудочно-кишечные расстройства (запоры или диарея), редко – кожные проявления (зуд, покраснение, сыпь), которые быстро самостоятельно проходят после отмены препарата. В единичных случаях отмечаются миалгия, сопровождавшаяся повышением уровня кре-атинфосфокиназы, импотенция, общая слабость, головная боль, головокружение, бессонница. В некоторых случаях повышается уровень трансаминаз в крови, в то время как содержание у-глута-милтранспептидазы и щелочной фосфатазы часто снижается. Есть данные о возрастающей литогенности желчи по сравнению с тем, что наблюдалось до лечения фенофибратом. До настоящего времени нет данных, свидетельствующих об увеличении частоты образования желчных камней на фоне терапии этим препаратом.
Липантил 200М – микроионизированная капсульная форма фенофибрата, обладающая продленным действием. Препарат назначается один раз в сутки в дозе 200 мг во время вечернего приема пищи. Лечение может проводиться в течение нескольких месяцев. Препарат показан при 11А, 11В, III и IV типах гиперлипопротеине-мии, особенно при выраженной гипертриглицеридемии, высоком уровне в крови холестерина ЛПНП. Клофибрат (мисклерон) – первый препарат из группы фибратов. Клофибрат активирует ли-попротеинлипазу и ускоряет метаболизм ЛПОНП и ЛППП, снижая их содержание в плазме крови. Влияние на уровень ЛПНП непостоянно. В настоящее время клофибрат практически не используется в связи с увеличением частоты образования камней в желчном пузыре, а также вследствие повышения смертности от внесердечных причин.
В связи с выраженным побочным действием применяют кло-фибрат относительно редко. В основном препарат эффективен при III типе гиперлипопротеинемии. Назначается внутрь.
Основными побочными эффектами являются тошнота, рвота, диарея, холелитиаз, мышечные боли, сердечные аритмии, кожные высыпания, импотенция.
Ципрофибрат – фибрат III поколения, применяется в суточной дозе 100–200 мг. Обладает теми же побочными действиями, что и гемфиброзил.
Таким образом, фибраты (производные фибровой кислоты) применяются при лечении очень высоких уровней триглицеридов в крови (IV тип гиперлипопротеинемии), для лечения больных семейной гиперлипопротеинемией III типа, при комбинированной гиперлипопротеинемии и у больных сахарным диабетом с повышенным уровнем триглицеридов в крови («Второй доклад экспертов Национальной образовательной программы по холестерину США», 1993 г.). Однако при лечении фибратами IV типа гипер-липопротеинемии возможно повышение содержания ХС ЛПНП в крови. В этом случае необходимо лечение фибратами и секвест-рантами желчных кислот.
Ингибиторы 3-гидрокси-3-метилглутарил-коэнзима-А-редукта-зы (статины). Ингибиторы 3-гидрокси-глютарил-коэнзим-А-редук-тазы (ГМК-КоА-редуктазы), или вастатины (статины).
Статины являются наиболее активными гипохолестеринеми-ческими средствами. Механизм действия:
1) установлено, что в процессе образования холестерина в клетке участвует фермент ГМГ-КоА-редуктаза. Статины блокируют
активность этого фермента, что приводит к уменьшению образования холестерина;
2) снижение синтеза холестерина в гепатоцитах сопровождается увеличением синтеза большого количества рецепторов для ли-попротеинов низкой плотности, и происходит повышенное извлечение из крови и дальнейшее снижение уровня липопротеи-нов низкой плотности;
3) увеличение числа рецепторов липопротеина низкой плотности способствует снижению в крови уровня и их предшественников – ЛПОНП, что также способствует снижению и ЛПНП, и общего холестерина.
Ловастатин (мевакор) – это неактивный лактон, выделенный из гриба АврегдШш 1еггеи8. В печени это лекарственное вещество превращается в активное соединение, которое захватывается ге-патоцитами, и в них осуществляет свое ингибирующее влияние на фермент ГМГ-КоА-редуктазу, в результате чего снижается синтез холестерина и ЛПНП.
В начале лечения препарат назначается по 20 мг один раз в сутки во время ужина. Однократный прием вечером более эффективен по сравнению с утренним приемом. Это объясняется тем, что холестерин синтезируется главным образом в ночные часы. Установлено, что снижение общего холестерина крови достигает 30 %, увеличивается уровень холестерина ЛПВП, уменьшается содержание в крови триглицеридов. Лечение ловастатином можно продолжать длительно (несколько месяцев и даже лет), так как препарат является достаточно безопасным.
Симвастатин (зокор) – как и ловастатин, получен из грибов, является неактивным соединением, в печени превращается в активное вещество, ингибирующее ГМГ-КоА-редуктазу. Симваста-тин применяется в суточной дозе 20–40 мг.
Правастатин – является активной формой, оказывает антили-пидемическое действие без предварительного метаболизма в печени. Является производным грибковых метаболитов. Суточная доза правастатина составляет 20–40 мг. Под влиянием лечения правастатином количество ХС ЛПНП снижается, уровень ХС ЛПВП повышается. Установлено замедление прогрессирования коронарного атеросклероза, положительное влияние на клиническое течение ишемической болезни сердца, инфаркта миокарда и уменьшение случаев смертности как от ИБС, так и «несердечной» смерти. Переносимость препарата хорошая. Лечение может продолжаться несколько месяцев и даже лет.
Флувастатин (лескол) – новый, полностью синтетический ингибитор ГМГ-КоА-редуктазы. В отличие от ловастатина, симваста-тина и правастатина, этот препарат не является производным грибковых метаболитов, основа его молекулы – индольное кольцо. Данный препарат – исходно активный препарат в отличие от других статинов. Флувастатин назначается в вечернее время в суточной дозе 20–40 мг; переносимость и эффективность его не зависят от времени приема пищи. Гиполипидемический эффект флувастатина развивается уже в течение первой недели, достигает максимума через 3–4 недели и сохраняется на достигнутом уровне при продолжении лечения.
Аторвастатин является новым синтетическим ингибитором ГМГ-КоА-редуктазы с выраженным гипохолестеринемическим эффектом, а также препарат значительно снижает уровень триглице-ридов. Применяется при гиперлипопротеинемии НА, ПБ, IV типов в дозе 5-10 мг/сут.
Статины (вастатины) являются достаточно безопасными, хорошо переносимыми гиполипидемическими средствами. Однако иногда могут возникать побочные явления.
Влияют на печень. Статины действуют избирательно в клетках печени. Поэтому примерно у 1 % больных возможно повышение содержания в крови АлАТ, обычно при применении больших доз препаратов. Вероятность поражения печени возрастает при сочетанном применении статинов и фибратов. Указанные изменения быстро проходят после прекращения приема препаратов. Влияют на мышечную ткань. У некоторых больных может наблюдаться боль в мышцах, мышечная слабость, повышение содержания в крови креатинфосфокиназы. Опасность поражения мышц возрастает при одновременном использовании статинов и фибра-тов. Желудочно-кишечные расстройства: тошнота, снижение аппетита, запоры, метеоризм. Могут наблюдаться расстройства сна, преимущественно при применении ловастатина и симвастина. При лечении правастатином возможна головная боль.
