Страница:
Субъективное определение рефракции заключается в подборе корригирующего стекла под контролем проверки остроты зрения. Если острота зрения без коррекции равна 1,0, то это чаще указывает на эмметропию или гиперметропию слабой степени. Однако если нормальной является острота зрения более 1,0, то суждение о виде и степени рефракции может быть иным.
Для уточнения клинической рефракции, как правило, необходимо перед исследуемым глазом ребенка поставить двояковыпуклое стекло в 0,5 Д. При эмметропии фокус лучей соберется перед сетчаткой, следовательно, зрение ухудшится. Если же с приставлением собирательного стекла силой в +0,5 Д отмечается улучшение зрения, то это указывает на наличие гиперметропии, при которой это стекло уменьшает напряжение аккомодации и приближает главный фокус к сетчатке.
Если же острота зрения меньше 1,0, то исследование рефракции также начинают с приставления слабого (+0,5 Д) собирательного стекла. Это стекло исключает импульс к аккомодации и дает возможность получить четкий ответ об ухудшении или улучшении зрения.
Если собирательное стекло улучшило зрение, то у ребенка гиперметропия; далее приставляя более сильные собирательные стекла, находят такое, с которым обследуемый дает наилучшую остроту зрения. На степень гиперметропии укажет наиболее сильное стекло, с которым получена наилучшая острота зрения.
Если слабое собирательное стекло ухудшает зрение, надо поставить перед глазом слабое рассеивающее стекло. Улучшение остроты зрения при этом укажет на наличие у обследуемого близорукости. При миопии на степень ее укажет наименьшее стекло, с которым получена наилучшая острота зрения.
В отдельных случаях при приставлении тех или иных сферических стекол не наблюдается повышение остроты зрения или зрение повышается незначительно. При этом обследуемый называет ряд букв более мелкой строки и не может назвать всех в предыдущей. Иногда больной видит лучше, если каким-либо образом повернет голову. В таких случаях возникает мысль об астигматизме, т. е. неодинаковом преломлении лучей в различных меридианах. При астигматизме два взаимно перпендикулярных меридиана, чаще в роговой оболочке, имеют разную преломляющую силу. При этом возникает комбинация разных видов или различных степеней одного вида клинической рефракции.
У детей для определения рефракции широкое применение нашли объективные методы: скиаскопия, рефрактометрия и офтальмометрия; последний метод позволяет выявить астигматизм роговицы.
Рефракцию чаще определяют скиаскопическим методом. Исследованию рефракции предшествует определение остроты зрения. Затем необходимо добиться у ребенка паралича аккомодации. С этой целью назначают закапывание в конъюнктивальный мешок 1%-ного раствора атропина в течение 7—10 дней по 2 капли 2 раза в день.
В некоторых случаях при одинаковых скиаскопических данных, полученных после однократного закапывания атропина и после 3-дневной атропинизации, можно считать их достаточными.
Для достижения мидриаза и циклоплегии при исследовании рефракции у детей и подростков иногда требуется двух– или трехкратное закапывание цикломеда по 1—2 капли через 15—20 мин. Препарат переносится существенно легче, чем атропин, но необходимо непосредственно после инстилляции придавливать слезные канальцы. Фармакологический эффект наступает через 30 мин, а расширение зрачка сохраняется 6—12 ч.
В офтальмологической практике в качестве средства, вызывающего расширение зрачка и паралич аккомодации, применяют 0,25%—0,5%—1%-ный раствор гоматропина; расширение зрачка наступает быстро и проходит через 10—20 ч.
Скиаскопия – теневая проба, проводится в затемненной комнате. Источник света – матовая электрическая лампочка мощностью 60—80 Вт. Ее помещают слева и несколько сзади от больного ребенка, так чтобы лицо оставалось в тени. Врач садится на расстоянии 1 м и освещает глаз обследуемого плоским зеркалом офтальмоскопа, который держит перед своим правым глазом. Лучи, отраженные от глаза обследуемого, попадают в глаз исследующего, и зрачок светится красным светом. Если врач повернет офтальмоскоп сверху вниз или слева направо, то в зрачке с одного края будет появляться затемнение – тень, постепенно распространяющаяся на весь зрачок. Направление движения этой тени зависит от вида зеркала (плоское или вогнутое), расстояния, на котором находится исследующий, и от положения дальнейшей точки ясного зрения обследуемого, т. е. от его рефракции.
После того как решен вопрос о виде клинической рефракции, методом нейтрализации уточняют степень рефракции. Для этого перед глазом ребенка ставят стекла, которые нейтрализуют его рефракцию, что определяется по исчезновению движения тени.
Для решения вопроса об астигматизме с помощью скиаскопа по описанной методике проверяют рефракцию в горизонтальном меридиане поворотом зеркала справа налево и наоборот, а в вертикальном меридиане – поворотом зеркала сверху вниз и наоборот. Если получают одинаковые показатели клинической рефракции в обоих меридианах, то астигматизма нет, а если рефракция в главных меридианах различна, то это свидетельствует об астигматизме.
Подтвердить наличие астигматизма, определить его степень, а также вид астигматизма (прямой или обратный) и направление можно на специальном аппарате – офтальмометре (ОФ-3) или рефрактометре, построенном на принципе изучения отраженных от роговицы изображений.
Объективные исследования рефракции после циклоплегии, медикаментозного паралича аккомодации, проведенные в различном возрасте, показывают, что она постепенно усиливается.
Аметропия подлежит исправлению путем назначения сферических собирательных стекол при дальнозоркости и сферических рассеивающих стекол при близорукости.
При дальнозоркости назначают очки слабее выявленной ее степени. Корригируют 1/2 гиперметропии, превышающей возрастную на 2—3 Д. Это делается с целью сохранения импульса к аккомодации. Так, например, у ребенка 3 лет скиаскопически после 7-дневной атропинизации выявлена гиперметропия в 5,0 Д; острота зрения остается высокой при коррекции 2,0—5,0 Д. Необходимо прописать очки для постоянного ношения со стеклами силой +2,0 Д. При миопии назначается чаще полная (оптимальная) коррекция для дали и на 1—2 Д меньше для близи. После подбора очков должна быть достигнута наиболее высокая острота зрения и проверена сохранность бинокулярного и стереоскопического зрения. Необходимо также учитывать расстояние между центрами зрачков, чтобы центры стекол были против центров зрачков. Расстояние между центрами зрачков измеряется миллиметровой линейкой. У детей оно составляет 40—62 мм, у взрослых – от 58 до 70 мм.
2. Аккомодация
3. Астенопия
4. Близорукость
Для уточнения клинической рефракции, как правило, необходимо перед исследуемым глазом ребенка поставить двояковыпуклое стекло в 0,5 Д. При эмметропии фокус лучей соберется перед сетчаткой, следовательно, зрение ухудшится. Если же с приставлением собирательного стекла силой в +0,5 Д отмечается улучшение зрения, то это указывает на наличие гиперметропии, при которой это стекло уменьшает напряжение аккомодации и приближает главный фокус к сетчатке.
Если же острота зрения меньше 1,0, то исследование рефракции также начинают с приставления слабого (+0,5 Д) собирательного стекла. Это стекло исключает импульс к аккомодации и дает возможность получить четкий ответ об ухудшении или улучшении зрения.
Если собирательное стекло улучшило зрение, то у ребенка гиперметропия; далее приставляя более сильные собирательные стекла, находят такое, с которым обследуемый дает наилучшую остроту зрения. На степень гиперметропии укажет наиболее сильное стекло, с которым получена наилучшая острота зрения.
Если слабое собирательное стекло ухудшает зрение, надо поставить перед глазом слабое рассеивающее стекло. Улучшение остроты зрения при этом укажет на наличие у обследуемого близорукости. При миопии на степень ее укажет наименьшее стекло, с которым получена наилучшая острота зрения.
В отдельных случаях при приставлении тех или иных сферических стекол не наблюдается повышение остроты зрения или зрение повышается незначительно. При этом обследуемый называет ряд букв более мелкой строки и не может назвать всех в предыдущей. Иногда больной видит лучше, если каким-либо образом повернет голову. В таких случаях возникает мысль об астигматизме, т. е. неодинаковом преломлении лучей в различных меридианах. При астигматизме два взаимно перпендикулярных меридиана, чаще в роговой оболочке, имеют разную преломляющую силу. При этом возникает комбинация разных видов или различных степеней одного вида клинической рефракции.
У детей для определения рефракции широкое применение нашли объективные методы: скиаскопия, рефрактометрия и офтальмометрия; последний метод позволяет выявить астигматизм роговицы.
Рефракцию чаще определяют скиаскопическим методом. Исследованию рефракции предшествует определение остроты зрения. Затем необходимо добиться у ребенка паралича аккомодации. С этой целью назначают закапывание в конъюнктивальный мешок 1%-ного раствора атропина в течение 7—10 дней по 2 капли 2 раза в день.
В некоторых случаях при одинаковых скиаскопических данных, полученных после однократного закапывания атропина и после 3-дневной атропинизации, можно считать их достаточными.
Для достижения мидриаза и циклоплегии при исследовании рефракции у детей и подростков иногда требуется двух– или трехкратное закапывание цикломеда по 1—2 капли через 15—20 мин. Препарат переносится существенно легче, чем атропин, но необходимо непосредственно после инстилляции придавливать слезные канальцы. Фармакологический эффект наступает через 30 мин, а расширение зрачка сохраняется 6—12 ч.
В офтальмологической практике в качестве средства, вызывающего расширение зрачка и паралич аккомодации, применяют 0,25%—0,5%—1%-ный раствор гоматропина; расширение зрачка наступает быстро и проходит через 10—20 ч.
Скиаскопия – теневая проба, проводится в затемненной комнате. Источник света – матовая электрическая лампочка мощностью 60—80 Вт. Ее помещают слева и несколько сзади от больного ребенка, так чтобы лицо оставалось в тени. Врач садится на расстоянии 1 м и освещает глаз обследуемого плоским зеркалом офтальмоскопа, который держит перед своим правым глазом. Лучи, отраженные от глаза обследуемого, попадают в глаз исследующего, и зрачок светится красным светом. Если врач повернет офтальмоскоп сверху вниз или слева направо, то в зрачке с одного края будет появляться затемнение – тень, постепенно распространяющаяся на весь зрачок. Направление движения этой тени зависит от вида зеркала (плоское или вогнутое), расстояния, на котором находится исследующий, и от положения дальнейшей точки ясного зрения обследуемого, т. е. от его рефракции.
После того как решен вопрос о виде клинической рефракции, методом нейтрализации уточняют степень рефракции. Для этого перед глазом ребенка ставят стекла, которые нейтрализуют его рефракцию, что определяется по исчезновению движения тени.
Для решения вопроса об астигматизме с помощью скиаскопа по описанной методике проверяют рефракцию в горизонтальном меридиане поворотом зеркала справа налево и наоборот, а в вертикальном меридиане – поворотом зеркала сверху вниз и наоборот. Если получают одинаковые показатели клинической рефракции в обоих меридианах, то астигматизма нет, а если рефракция в главных меридианах различна, то это свидетельствует об астигматизме.
Подтвердить наличие астигматизма, определить его степень, а также вид астигматизма (прямой или обратный) и направление можно на специальном аппарате – офтальмометре (ОФ-3) или рефрактометре, построенном на принципе изучения отраженных от роговицы изображений.
Объективные исследования рефракции после циклоплегии, медикаментозного паралича аккомодации, проведенные в различном возрасте, показывают, что она постепенно усиливается.
Аметропия подлежит исправлению путем назначения сферических собирательных стекол при дальнозоркости и сферических рассеивающих стекол при близорукости.
При дальнозоркости назначают очки слабее выявленной ее степени. Корригируют 1/2 гиперметропии, превышающей возрастную на 2—3 Д. Это делается с целью сохранения импульса к аккомодации. Так, например, у ребенка 3 лет скиаскопически после 7-дневной атропинизации выявлена гиперметропия в 5,0 Д; острота зрения остается высокой при коррекции 2,0—5,0 Д. Необходимо прописать очки для постоянного ношения со стеклами силой +2,0 Д. При миопии назначается чаще полная (оптимальная) коррекция для дали и на 1—2 Д меньше для близи. После подбора очков должна быть достигнута наиболее высокая острота зрения и проверена сохранность бинокулярного и стереоскопического зрения. Необходимо также учитывать расстояние между центрами зрачков, чтобы центры стекол были против центров зрачков. Расстояние между центрами зрачков измеряется миллиметровой линейкой. У детей оно составляет 40—62 мм, у взрослых – от 58 до 70 мм.
2. Аккомодация
Аккомодация – приспособление зрительного аппарата к рассматриванию предметов на различных расстояниях, т. е. возможность глаза фокусировать на сетчатке лучи различного направления. В повседневной жизни это необходимо для того, чтобы рассматривать предметы, находящиеся ближе, чем расположена дальнейшая точка ясного зрения. Такая возможность появляется вследствие увеличения преломляющей силы глаза за счет изменения кривизны преимущественно передней поверхности хрусталика.
Предельную (максимальную) аккомодацию определяет положение ближайшей точки ясного видения (punctum proximum). Чтобы ее найти, надо придвигать к глазу текст, напечатанный мелким шрифтом, до тех пор пока он не станет трудно различимым, не начнет сливаться. Измерив максимальное расстояние от шрифта до глаза, на котором он еще различим, определяют положение ближайшей точки ясного зрения.
При выраженном резерве аккомодации работа на близком расстоянии может проводиться длительное время без утомления глаз. С возрастом хрусталик становится менее эластичным, поэтому постепенно уменьшается объем аккомодации, а ближайшая точка ясного зрения отдаляется от глаза.
Примерно к 40 годам аккомодация начинает заметно ослабевать. Такое явление называется пресбиопией (старческое зрение). При этом человек испытывает затруднения при чтении или работе с мелкими предметами вблизи. У эмметропа явления пресбиопии наступают к 40 годам. Ориентировочно для коррекции пресбиопии необходимо на каждые 10 лет жизни свыше 30 прибавлять 1,0 Д.
При некорригированной гиперметропии, ослаблении цилиарной мышцы при общем утомлении, тяжелых инфекционных и других болезнях возникает зрительное утомление (астенопия). Оно проявляется в необходимости отодвигать ближайшую точку ясного зрения при работе вблизи, так как в противном случае сливаются буквы во время чтения, появляется ощущение боли в глазах и во лбу. Это явления аккомодативной астенопии.
Лечение аккомодативной астенопии заключается в коррекции имеющейся аномалии рефракции, общеукрепляющей терапии. Показаны упражнения, направленные на тренировку цилиарной мышцы. У младших школьников под влиянием зрительных нагрузок может наблюдаться чрезмерное напряжение цилиарной мышцы – спазм аккомодации.
При этом дети жалуются на плохое зрение вдаль, так как рефракция усиливается (ложная близорукость), становятся раздражительными, быстро устают при занятиях, жалуются на головную боль.
При исследовании рефракции субъективным способом выявляется миопия, сила которой постоянно изменяется. Окончательно установить спазм можно после полного паралича аккомодации в результате проведенной атропинизации, после это возможно определить истинную рефракцию.
Лечение включает комплекс общих лечебных оздоровительных и гигиенических мероприятий, снятие спазма проведением атропинизации и коррекцией аномалий рефракции.
Жалобы на невозможность видеть вблизи, внезапное ухудшение зрения вдаль (у гиперметропа), расширение зрачков указывают на паралич аккомодации, который может наступить при дифтерии в период выздоровления, реже при диабете и ботулизме, иногда после ушиба глаза, а также при местном применении мидриатиков. Лечение направлено на устранение соответствующей причины.
Предельную (максимальную) аккомодацию определяет положение ближайшей точки ясного видения (punctum proximum). Чтобы ее найти, надо придвигать к глазу текст, напечатанный мелким шрифтом, до тех пор пока он не станет трудно различимым, не начнет сливаться. Измерив максимальное расстояние от шрифта до глаза, на котором он еще различим, определяют положение ближайшей точки ясного зрения.
При выраженном резерве аккомодации работа на близком расстоянии может проводиться длительное время без утомления глаз. С возрастом хрусталик становится менее эластичным, поэтому постепенно уменьшается объем аккомодации, а ближайшая точка ясного зрения отдаляется от глаза.
Примерно к 40 годам аккомодация начинает заметно ослабевать. Такое явление называется пресбиопией (старческое зрение). При этом человек испытывает затруднения при чтении или работе с мелкими предметами вблизи. У эмметропа явления пресбиопии наступают к 40 годам. Ориентировочно для коррекции пресбиопии необходимо на каждые 10 лет жизни свыше 30 прибавлять 1,0 Д.
При некорригированной гиперметропии, ослаблении цилиарной мышцы при общем утомлении, тяжелых инфекционных и других болезнях возникает зрительное утомление (астенопия). Оно проявляется в необходимости отодвигать ближайшую точку ясного зрения при работе вблизи, так как в противном случае сливаются буквы во время чтения, появляется ощущение боли в глазах и во лбу. Это явления аккомодативной астенопии.
Лечение аккомодативной астенопии заключается в коррекции имеющейся аномалии рефракции, общеукрепляющей терапии. Показаны упражнения, направленные на тренировку цилиарной мышцы. У младших школьников под влиянием зрительных нагрузок может наблюдаться чрезмерное напряжение цилиарной мышцы – спазм аккомодации.
При этом дети жалуются на плохое зрение вдаль, так как рефракция усиливается (ложная близорукость), становятся раздражительными, быстро устают при занятиях, жалуются на головную боль.
При исследовании рефракции субъективным способом выявляется миопия, сила которой постоянно изменяется. Окончательно установить спазм можно после полного паралича аккомодации в результате проведенной атропинизации, после это возможно определить истинную рефракцию.
Лечение включает комплекс общих лечебных оздоровительных и гигиенических мероприятий, снятие спазма проведением атропинизации и коррекцией аномалий рефракции.
Жалобы на невозможность видеть вблизи, внезапное ухудшение зрения вдаль (у гиперметропа), расширение зрачков указывают на паралич аккомодации, который может наступить при дифтерии в период выздоровления, реже при диабете и ботулизме, иногда после ушиба глаза, а также при местном применении мидриатиков. Лечение направлено на устранение соответствующей причины.
3. Астенопия
Работа зрительного анализатора складывается из деятельности световоспринимающего и глазодвигательного аппаратов. Астенопия (зрительное утомление) может наступать при воздействии неблагоприятных факторов на деятельность как одного, так и обоих аппаратов. Однако в значительно большей мере это относится к глазодвигательному аппарату.
Понижение работоспособности двигательного аппарата при переводе взгляда с одних предметов на различно удаленные другие предметы, наблюдении за движущимися предметами возникает, если зрительная работа проходит в условиях недостаточной освещенности, при неудобном положении и т. д.
Симптомы зрительного, а иногда и общего утомления проявляются в субъективных ощущениях: при чтении или рассматривании предметов на близком расстоянии мелкие детали начинают расплываться, буквы и строчки по временам затуманиваются, в глазах ощущаются резь и ломящая боль, в висках и между надбровными дугами – боль и светобоязнь.
Следует различать аккомодативную, мышечную, нейрогенную, симптоматическую, смешанную и другие формы астенопии.
Аккомодативная астенопия является наиболее распространенной формой зрительного утомления. Она может возникать вследствие некорригированных аномалий рефракции (дальнозоркости, астигматизма), ослабления аккомодации в результате общих заболеваний, спазма аккомодации, пресбиопии, гиперкоррекции миопии и др. Поскольку у дальнозорких людей коррекция сильнее, чем у эмметропов, в особенности во время зрительной работы на близком расстоянии, то среди дальнозорких людей аккомодативная астенопия встречается чаще. У большинства дальнозорких явления аккомодативной астенопии устраняют соответствующей коррекцией дальнего и ближнего зрения с помощью очков. Если это вовремя не осуществить, то в результате несоответствия между аккомодацией и конвергенцией у детей может возникнуть не только астенопия, но и сходящееся косоглазие. Целесообразнее применять бифокальные очки.
Еще легче возникает астенопия в случае астигматизма, при котором часто имеется стойкое неравномерное сокращение ресничной мышцы. Своевременная оптимальная коррекция астигматизма обязательна для профилактики аккомодативной астенопии и повышения работоспособности глаз.
Аккомодативная астенопия возникает также вследствие ослабления и пареза ресничной мышцы; это бывает не только у лиц с аномалиями рефракции, но и при эмметропии у лиц с аномалиями рефракции. Основными причинами ослабления функции ресничной мышцы в таких случаях являются общее переутомление, истощение организма при болезни, контузии и нервное перенапряжение. Парезы ресничной мышцы могут быть обусловлены расстройством иннервации (центральной и периферической), а также различными инфекциями (у детей – чаще дифтерией), интоксикациями и хроническими заболеваниями.
Среди причин астенопии могут быть искусственные, физиологические и патологические спазмы аккомодации. Искусственный спазм аккомодации вызывается применением миотических средств – пилокарпина, эзерина и др. Физиологический спазм аккомодации обусловлен сокращением ресничной мышцы, которое может быть равномерным, например при дальнозоркости, и неравномерным при астигматизме. Он проходит после устранения вызвавшей его причины, т. е. после коррекции дальнозоркости или астигматизма либо устранения допущенной ранее гиперкоррекции близорукости рассеивающими линзами. Этот спазм нестойкий, его характерной чертой является способность исчезать во время сна и при отвлечении внимания. Патологические спазмы аккомодации бывают истинными (при поражениях ЦНС) и в виде стойкого напряжения аккомодации при аметропиях. Они могут быть устранены только с помощью мидриатических средств (атропин) или специального ортоптического лечения.
Мышечная астенопия может быть вызвана перенапряжением конвергенции или слабостью медиальных прямых мышц глаза при некорригированной близорукости. Неприятные явления исчезают, если закрыть один глаз, т. е. выключить конвергенцию. При работе на близком расстоянии на медиальные прямые мышцы приходится большая нагрузка, ослабевает конвергенция, и тогда может возникнуть расходящееся косоглазие.
Слабость конвергенции может возникнуть вследствие перенесенных инфекций и других общих заболеваний, а также при хронических интоксикациях.
Смешанная астенопия, как правило, характеризуется сочетанной картиной аккомодационного и мышечного зрительного утомления. Причины ее те же, что и при каждой из них. Лечение комбинированное.
Неврогенная астенопия чаще наблюдается как проявление общей неврастении и истерии. Поэтому она может встречаться в тех случаях, когда со стороны органа зрения нет никаких предпосылок для возникновения астенопии.
Симптоматическая астенопия проявляется как симптом, сопровождающий некоторые воспалительные заболевания глаз, носа и околоносовых пазух. Связь ее со зрительной работой на близком расстоянии менее очевидна. Иногда симптоматическая астенопия бывает первым признаком начинающегося увеита, в частности симпатического воспаления.
Дифференциальная диагностика форм астенопии осуществляется после тщательного исследования органа зрения, определения резервов аккомодации и конвергенции, а также выяснения общего состояния больного. При слабых резервах аккомодации развивается астенопия аккомодативная, при слабой конвергенции – мышечная, при одновременном их ослаблении – смешанная и т. д.
Лечение астенопий и спазмов аккомодации заключается прежде всего в коррекции с помощью очков имеющихся аномалий рефракции. Назначение оптимальной оптической коррекции часто бывает достаточным для излечения астенопии (например, при дальнозоркости и астигматизме). Если это оказывается недостаточным, необходимо добавить общеукрепляющее лечение и применить комплекс упражнений с помощью рассеивающих линз, призм и др. Благоприятные результаты дает рефлексотерапия.
Понижение работоспособности двигательного аппарата при переводе взгляда с одних предметов на различно удаленные другие предметы, наблюдении за движущимися предметами возникает, если зрительная работа проходит в условиях недостаточной освещенности, при неудобном положении и т. д.
Симптомы зрительного, а иногда и общего утомления проявляются в субъективных ощущениях: при чтении или рассматривании предметов на близком расстоянии мелкие детали начинают расплываться, буквы и строчки по временам затуманиваются, в глазах ощущаются резь и ломящая боль, в висках и между надбровными дугами – боль и светобоязнь.
Следует различать аккомодативную, мышечную, нейрогенную, симптоматическую, смешанную и другие формы астенопии.
Аккомодативная астенопия является наиболее распространенной формой зрительного утомления. Она может возникать вследствие некорригированных аномалий рефракции (дальнозоркости, астигматизма), ослабления аккомодации в результате общих заболеваний, спазма аккомодации, пресбиопии, гиперкоррекции миопии и др. Поскольку у дальнозорких людей коррекция сильнее, чем у эмметропов, в особенности во время зрительной работы на близком расстоянии, то среди дальнозорких людей аккомодативная астенопия встречается чаще. У большинства дальнозорких явления аккомодативной астенопии устраняют соответствующей коррекцией дальнего и ближнего зрения с помощью очков. Если это вовремя не осуществить, то в результате несоответствия между аккомодацией и конвергенцией у детей может возникнуть не только астенопия, но и сходящееся косоглазие. Целесообразнее применять бифокальные очки.
Еще легче возникает астенопия в случае астигматизма, при котором часто имеется стойкое неравномерное сокращение ресничной мышцы. Своевременная оптимальная коррекция астигматизма обязательна для профилактики аккомодативной астенопии и повышения работоспособности глаз.
Аккомодативная астенопия возникает также вследствие ослабления и пареза ресничной мышцы; это бывает не только у лиц с аномалиями рефракции, но и при эмметропии у лиц с аномалиями рефракции. Основными причинами ослабления функции ресничной мышцы в таких случаях являются общее переутомление, истощение организма при болезни, контузии и нервное перенапряжение. Парезы ресничной мышцы могут быть обусловлены расстройством иннервации (центральной и периферической), а также различными инфекциями (у детей – чаще дифтерией), интоксикациями и хроническими заболеваниями.
Среди причин астенопии могут быть искусственные, физиологические и патологические спазмы аккомодации. Искусственный спазм аккомодации вызывается применением миотических средств – пилокарпина, эзерина и др. Физиологический спазм аккомодации обусловлен сокращением ресничной мышцы, которое может быть равномерным, например при дальнозоркости, и неравномерным при астигматизме. Он проходит после устранения вызвавшей его причины, т. е. после коррекции дальнозоркости или астигматизма либо устранения допущенной ранее гиперкоррекции близорукости рассеивающими линзами. Этот спазм нестойкий, его характерной чертой является способность исчезать во время сна и при отвлечении внимания. Патологические спазмы аккомодации бывают истинными (при поражениях ЦНС) и в виде стойкого напряжения аккомодации при аметропиях. Они могут быть устранены только с помощью мидриатических средств (атропин) или специального ортоптического лечения.
Мышечная астенопия может быть вызвана перенапряжением конвергенции или слабостью медиальных прямых мышц глаза при некорригированной близорукости. Неприятные явления исчезают, если закрыть один глаз, т. е. выключить конвергенцию. При работе на близком расстоянии на медиальные прямые мышцы приходится большая нагрузка, ослабевает конвергенция, и тогда может возникнуть расходящееся косоглазие.
Слабость конвергенции может возникнуть вследствие перенесенных инфекций и других общих заболеваний, а также при хронических интоксикациях.
Смешанная астенопия, как правило, характеризуется сочетанной картиной аккомодационного и мышечного зрительного утомления. Причины ее те же, что и при каждой из них. Лечение комбинированное.
Неврогенная астенопия чаще наблюдается как проявление общей неврастении и истерии. Поэтому она может встречаться в тех случаях, когда со стороны органа зрения нет никаких предпосылок для возникновения астенопии.
Симптоматическая астенопия проявляется как симптом, сопровождающий некоторые воспалительные заболевания глаз, носа и околоносовых пазух. Связь ее со зрительной работой на близком расстоянии менее очевидна. Иногда симптоматическая астенопия бывает первым признаком начинающегося увеита, в частности симпатического воспаления.
Дифференциальная диагностика форм астенопии осуществляется после тщательного исследования органа зрения, определения резервов аккомодации и конвергенции, а также выяснения общего состояния больного. При слабых резервах аккомодации развивается астенопия аккомодативная, при слабой конвергенции – мышечная, при одновременном их ослаблении – смешанная и т. д.
Лечение астенопий и спазмов аккомодации заключается прежде всего в коррекции с помощью очков имеющихся аномалий рефракции. Назначение оптимальной оптической коррекции часто бывает достаточным для излечения астенопии (например, при дальнозоркости и астигматизме). Если это оказывается недостаточным, необходимо добавить общеукрепляющее лечение и применить комплекс упражнений с помощью рассеивающих линз, призм и др. Благоприятные результаты дает рефлексотерапия.
4. Близорукость
Близорукость (myopia) характеризуется как один из вариантов преломляющей способности (клинической рефракции) глаза, который сопровождается понижением зрения вдаль вследствие несоответствия положения заднего главного фокуса по отношению к центральной зоне сетчатки. Под влиянием адекватной коррекции с помощью очков близорукость переводят в состояние эмметропии, и пациент начинает видеть хорошо не только вблизи, но и вдаль.
Близорукость бывает врожденной (наследственный, внутриутробный генез), с возрастом она прогрессирует и может носить злокачественный характер. Приобретенная близорукость является разновидностью клинической рефракции. Как правило, с возрастом (до окончания роста глаза, т. е. до 10—12 лет) она может увеличиваться незначительно и не сопровождаться заметными морфологическими изменениями глаз. Этот процесс рефрактогенеза развивается как биологический вариант. Однако при определенных условиях динамика как врожденной, так и приобретенной близорукой рефракции приобретает патологический характер – развивается так называемая прогрессирующая близорукость. Такая близорукость прогрессирует у большинства детей в ранние школьные годы, поэтому ее называют «школьной», хотя это не совсем правильно, так как не всегда «школьная» близорукость прогрессирует, а прогрессирующая близорукость не всегда начинается в школьные годы; она может быть и «дошкольной», и «студенческой», и «профессиональной» и др.
В развитии миопии следует рассматривать следующие факторы:
1) генетический, несомненно, имеющий большое значение, так как у близоруких родителей чаще бывают близорукие дети. Могут наследоваться такие факторы, как слабость аккомодационной мышцы, слабость соединительной ткани (склера становится растяжимой, увеличивается длина глазного яблока);
2) неблагоприятные условия окружающей среды, особенно при длительной работе на близком расстоянии от глаза. Это профессиональная школьная миопия, особенно легко формирующаяся, когда развитие организма не завершено;
3) нарушение (или слабость) аккомодации, приводящие к увеличению длины глазного яблока; или, наоборот, напряжение аккомодации (неспособность хрусталика расслабиться), что приводит к спазму аккомодации. Своевременное лечение спазма аккомодации может избавить ребенка или молодого человека (а спазм аккомодации возникает чаще в раннем возрасте) от развития близорукости.
В отличие от истинной миопии при ложной близорукости зрение восстанавливается до нормы при медикаментозном лечении (т. е. 7-дневном закапывании 1%-ного раствора атропина). Для этого необходимы тщательное наблюдение, скиаскопия с участием окулиста. Спазм аккомодации может быть устранен при помощи специальных лечебных упражнений для глаз.
Начальные признаки ложной миопии, или спазма аккомодации, человек может заподозрить у себя сам:
1) во время зрительной работы на близком расстоянии может возникать быстрое утомление глаз, боли в глазах, в области лба, в висках;
2) зрительная работа вблизи может нередко облегчаться при пользовании слабыми (+) плюсовыми линзами (в данном случае это не означает, что у человека дальнозоркость);
3) может быть затруднена или замедленна «установка» глаз к разным расстояниям, особенно при переводе взора с близкого объекта на дальний;
4) ухудшается зрение вдаль.
Спазм аккомодации, если его не лечить, со временем становится стойким, плохо поддается лечению и может привести к истинной миопии.
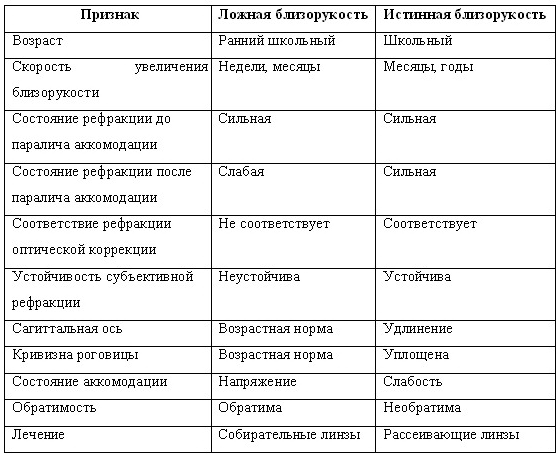
Всегда следует дифференцировать истинную близорукость от ложной (см. табл. 2).
В последние десятилетия близорукость (миопия) чаще стала развиваться у дошкольников, у которых в процессе воспитания была большая зрительная нагрузка в сочетании с малоподвижным образом жизни, несовершенством питания и ослаблением организма вследствие частых болезней (тонзиллита, кариеса зубов, ревматизма и др.). Среди учащихся 1—2-х классов близорукость встречается у 3—6 %, 3—4-х классов – у 6 %, 7—8-х классов – у 16 % и в 9—10-х – более чем у 20 %. Выраженная (высокая, далеко зашедшая) близорукость дает свыше 30 % слабовидения и слепоты от всех глазных заболеваний, она является преградой к выбору многих профессий.
Социальные, гигиенические и географические аспекты этой важной проблемы, значение повышенных зрительных нагрузок и многие другие факторы известны и изучаются с давних пор.
В каждой стране, каждом городе и сельской местности, каждом доме и семье существуют и некоторые «свои» причины прогрессирующей близорукости. Так, в Японии, занимающей ведущее место по распространенности близорукости, основное значение придается традиционно однообразной пище и широко распространенному искусственному освещению учебных заведений. Увеличение частоты близорукости идет с юга на север, что обусловлено и уровнем инсоляции, и особенностями рациона. В городах людей, страдающих близорукостью, больше, чем на селе; в специализированных школах их больше, нежели в общеобразовательных; у физически инфантильных детей близорукость встречается чаще, чем у занимающихся физической культурой и спортом, особенно плаванием. Устранение факторов, неблагоприятных для функционирования глаз, как показывает опыт многих крупных городов, уменьшает не только прогрессирование, но и появление близорукости.
Эти данные свидетельствуют о том, что наследственные факторы, определяющие возникновение и прогрессирование близорукости, не являются фатальными. Нельзя игнорировать влияние среды и этим оправдывать свое бездействие.
В механизме развития близорукости, возникающей в период детства, выделяют три основных звена:
1) зрительная работа на близком расстоянии (ослабленная аккомодация);
2) отягощенная наследственность;
3) ослабление склеры – нарушение трофики (внутриглазного давления).
Следовательно, по преобладанию тех или иных причин развития близорукость можно условно подразделить на аккомодативную, наследственную и склеральную.
Прогрессирование каждой из этих форм близорукости постепенно ведет к необратимым морфологическим изменениям глаз и выраженному снижению остроты зрения, которое нередко мало или совсем не улучшается под влиянием оптической коррекции.
Основной причиной этого является значительное удлинение оси глаза: вместо 22—23 мм она достигает 30—32 мм и более, что определяется с помощью эхоофтальмографа. Если близорукость прогрессирует в течение года менее чем на 1,0 дптр, то ее условно считают доброкачественной, а если увеличение составляет 1,0 дптр и более – злокачественной. Однако дело не только в прогрессировании, но также в величине и изменениях во внутриглазных структурах (стекловидном тело, хориоидее, сетчатке, зрительном нерве).
Большое растяжение глаз при близорукости приводит к тому, что глазная щель оказывается расширенной, в результате чего создается вид некоторого пучеглазия. Склера истончается, особенно в области прикрепления латеральных мышц и около края роговицы. Это можно определить невооруженным глазом по синеватому оттенку роговицы вследствие просвечивания сосудистой оболочки, а иногда и по наличию передних стафилом склеры. Растягивается и истончается также роговица. Углубляется передняя камера глаза. Могут возникать слабый иридодонез (дрожание радужки), деструкция, или разжижение, стекловидного тела. В зависимости от генеза и величины близорукости возникают изменения глазного дна.
Следует различать следующие изменения:
1) околодисковые световые рефлексы;
2) миопические конусы;
3) истинные стафиломы;
4) изменения области пятна сетчатки;
5) кистовидные дегенерации сетчатки;
6) отслойку сетчатки.
Миопические конусы большей частью возникают в результате растяжения склеры и атрофии слоя пигментного эпителия вблизи диска. Стафиломы, или истинные выпячивания заднего отдела склеры, обычно бывают признаком весьма высокой вели–чины близорукости.
Наиболее грозные изменения дегенеративного и атрофического характера при высокой близорукости происходят в области пятна сетчатки. В результате растяжения заднего отрезка глазного яблока в нем образуются трещины сосудистой оболочки в виде желтоватых или беловатых полосок, а затем появляются белые полиморфные, часто сливающиеся очаги с разбросанными глыбками и скоплениями пигмента.
Близорукость бывает врожденной (наследственный, внутриутробный генез), с возрастом она прогрессирует и может носить злокачественный характер. Приобретенная близорукость является разновидностью клинической рефракции. Как правило, с возрастом (до окончания роста глаза, т. е. до 10—12 лет) она может увеличиваться незначительно и не сопровождаться заметными морфологическими изменениями глаз. Этот процесс рефрактогенеза развивается как биологический вариант. Однако при определенных условиях динамика как врожденной, так и приобретенной близорукой рефракции приобретает патологический характер – развивается так называемая прогрессирующая близорукость. Такая близорукость прогрессирует у большинства детей в ранние школьные годы, поэтому ее называют «школьной», хотя это не совсем правильно, так как не всегда «школьная» близорукость прогрессирует, а прогрессирующая близорукость не всегда начинается в школьные годы; она может быть и «дошкольной», и «студенческой», и «профессиональной» и др.
Причины близорукости
Существуют различные теории насчет происхождения и развития близорукости. Близорукость обычно проявляется в детстве и с возрастом продолжает прогрессировать.В развитии миопии следует рассматривать следующие факторы:
1) генетический, несомненно, имеющий большое значение, так как у близоруких родителей чаще бывают близорукие дети. Могут наследоваться такие факторы, как слабость аккомодационной мышцы, слабость соединительной ткани (склера становится растяжимой, увеличивается длина глазного яблока);
2) неблагоприятные условия окружающей среды, особенно при длительной работе на близком расстоянии от глаза. Это профессиональная школьная миопия, особенно легко формирующаяся, когда развитие организма не завершено;
3) нарушение (или слабость) аккомодации, приводящие к увеличению длины глазного яблока; или, наоборот, напряжение аккомодации (неспособность хрусталика расслабиться), что приводит к спазму аккомодации. Своевременное лечение спазма аккомодации может избавить ребенка или молодого человека (а спазм аккомодации возникает чаще в раннем возрасте) от развития близорукости.
В отличие от истинной миопии при ложной близорукости зрение восстанавливается до нормы при медикаментозном лечении (т. е. 7-дневном закапывании 1%-ного раствора атропина). Для этого необходимы тщательное наблюдение, скиаскопия с участием окулиста. Спазм аккомодации может быть устранен при помощи специальных лечебных упражнений для глаз.
Начальные признаки ложной миопии, или спазма аккомодации, человек может заподозрить у себя сам:
1) во время зрительной работы на близком расстоянии может возникать быстрое утомление глаз, боли в глазах, в области лба, в висках;
2) зрительная работа вблизи может нередко облегчаться при пользовании слабыми (+) плюсовыми линзами (в данном случае это не означает, что у человека дальнозоркость);
3) может быть затруднена или замедленна «установка» глаз к разным расстояниям, особенно при переводе взора с близкого объекта на дальний;
4) ухудшается зрение вдаль.
Спазм аккомодации, если его не лечить, со временем становится стойким, плохо поддается лечению и может привести к истинной миопии.
Прогрессирующая близорукость
Прогрессирующая близорукость – любой вид близорукости, характеризующейся ухудшением зрения вдаль. Существуют данные о том, что истинной близорукости предшествует так называемая ложная (псевдоблизорукость). Это состояние, при котором наблюдается более или менее быстрое и выраженное падение остроты зрения вдаль вследствие спазма, или напряжения, аккомодации. Однако после снятия спазма с помощью циклоплегических средств (атропина, скополамина, гоматропина) зрение вновь восстанавливается до нормального, а при рефрактометрии выявляется или эмметропия, или даже дальнозоркость.Всегда следует дифференцировать истинную близорукость от ложной (см. табл. 2).
Таблица 2. Дифференциальная диагностика ложной и истинной близорукости

В последние десятилетия близорукость (миопия) чаще стала развиваться у дошкольников, у которых в процессе воспитания была большая зрительная нагрузка в сочетании с малоподвижным образом жизни, несовершенством питания и ослаблением организма вследствие частых болезней (тонзиллита, кариеса зубов, ревматизма и др.). Среди учащихся 1—2-х классов близорукость встречается у 3—6 %, 3—4-х классов – у 6 %, 7—8-х классов – у 16 % и в 9—10-х – более чем у 20 %. Выраженная (высокая, далеко зашедшая) близорукость дает свыше 30 % слабовидения и слепоты от всех глазных заболеваний, она является преградой к выбору многих профессий.
Социальные, гигиенические и географические аспекты этой важной проблемы, значение повышенных зрительных нагрузок и многие другие факторы известны и изучаются с давних пор.
В каждой стране, каждом городе и сельской местности, каждом доме и семье существуют и некоторые «свои» причины прогрессирующей близорукости. Так, в Японии, занимающей ведущее место по распространенности близорукости, основное значение придается традиционно однообразной пище и широко распространенному искусственному освещению учебных заведений. Увеличение частоты близорукости идет с юга на север, что обусловлено и уровнем инсоляции, и особенностями рациона. В городах людей, страдающих близорукостью, больше, чем на селе; в специализированных школах их больше, нежели в общеобразовательных; у физически инфантильных детей близорукость встречается чаще, чем у занимающихся физической культурой и спортом, особенно плаванием. Устранение факторов, неблагоприятных для функционирования глаз, как показывает опыт многих крупных городов, уменьшает не только прогрессирование, но и появление близорукости.
Эти данные свидетельствуют о том, что наследственные факторы, определяющие возникновение и прогрессирование близорукости, не являются фатальными. Нельзя игнорировать влияние среды и этим оправдывать свое бездействие.
В механизме развития близорукости, возникающей в период детства, выделяют три основных звена:
1) зрительная работа на близком расстоянии (ослабленная аккомодация);
2) отягощенная наследственность;
3) ослабление склеры – нарушение трофики (внутриглазного давления).
Следовательно, по преобладанию тех или иных причин развития близорукость можно условно подразделить на аккомодативную, наследственную и склеральную.
Прогрессирование каждой из этих форм близорукости постепенно ведет к необратимым морфологическим изменениям глаз и выраженному снижению остроты зрения, которое нередко мало или совсем не улучшается под влиянием оптической коррекции.
Основной причиной этого является значительное удлинение оси глаза: вместо 22—23 мм она достигает 30—32 мм и более, что определяется с помощью эхоофтальмографа. Если близорукость прогрессирует в течение года менее чем на 1,0 дптр, то ее условно считают доброкачественной, а если увеличение составляет 1,0 дптр и более – злокачественной. Однако дело не только в прогрессировании, но также в величине и изменениях во внутриглазных структурах (стекловидном тело, хориоидее, сетчатке, зрительном нерве).
Большое растяжение глаз при близорукости приводит к тому, что глазная щель оказывается расширенной, в результате чего создается вид некоторого пучеглазия. Склера истончается, особенно в области прикрепления латеральных мышц и около края роговицы. Это можно определить невооруженным глазом по синеватому оттенку роговицы вследствие просвечивания сосудистой оболочки, а иногда и по наличию передних стафилом склеры. Растягивается и истончается также роговица. Углубляется передняя камера глаза. Могут возникать слабый иридодонез (дрожание радужки), деструкция, или разжижение, стекловидного тела. В зависимости от генеза и величины близорукости возникают изменения глазного дна.
Следует различать следующие изменения:
1) околодисковые световые рефлексы;
2) миопические конусы;
3) истинные стафиломы;
4) изменения области пятна сетчатки;
5) кистовидные дегенерации сетчатки;
6) отслойку сетчатки.
Миопические конусы большей частью возникают в результате растяжения склеры и атрофии слоя пигментного эпителия вблизи диска. Стафиломы, или истинные выпячивания заднего отдела склеры, обычно бывают признаком весьма высокой вели–чины близорукости.
Наиболее грозные изменения дегенеративного и атрофического характера при высокой близорукости происходят в области пятна сетчатки. В результате растяжения заднего отрезка глазного яблока в нем образуются трещины сосудистой оболочки в виде желтоватых или беловатых полосок, а затем появляются белые полиморфные, часто сливающиеся очаги с разбросанными глыбками и скоплениями пигмента.
