Страница:
При развитии патологических изменений в области пятна сетчатки у больных отмечаются метаморфопсии (искажение формы и размеров видимых предметов), ослабление зрения, приводящее в конце концов к сильному снижению, а иногда к почти полной потере центрального зрения.
Прогрессирующая близорукость сопровождается патологическими изменениями и на крайней периферии глазного дна в виде кистевидной дегенерации сетчатки, а затем множественных мелких ее дефектов щелевидной, овальной или круглой формы. Изменения в стекловидном теле обусловливают дополнительные возможности для возникновения отслойки сетчатки.
Высокая близорукость может изредка обнаруживаться у новорожденных. Такая близорукость является или наследственной, или врожденной. Последняя развивается в результате заболеваний или недоразвития в антенатальном периоде и чаще встречается у детей, перенесших легкую форму ретролентальной фиброплазии. Обычно эта близорукость плохо поддается оптической коррекции.
Для оценки тяжести миопического процесса целесообразно пользоваться классификацией (табл. 3), в основу которой положены критерии, разработанные в Московском научно-исследовательском институте глазных болезней им. Гельмгольца (Э. С. Аветисов) и лингвистически и количественно-морфологически уточненные кафедрой детской офтальмологии РГМУ (Е. И. Ковалевский).
1) предупреждение развития близорукости среди подрастающего поколения (первичная профилактика);
2) задержка прогрессирования уже возникшей близорукости (вторичная профилактика).
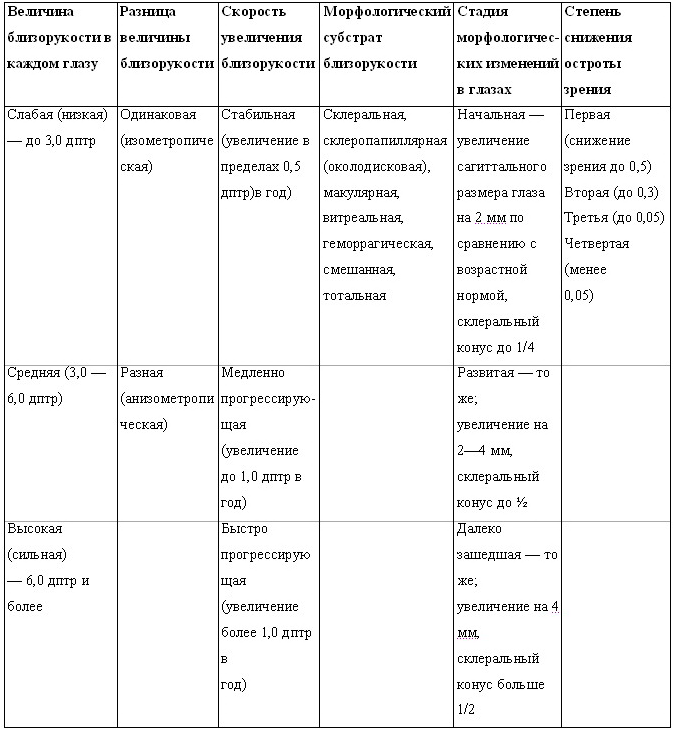 * На основе данной классификации диагноз может быть сформулирован с учетом выявленных изменений со стороны каждого из глаз, например следующим образом: близорукость обоих глаз средняя, изометропическая, быстро прогрессирующая, склеральная, развитая, второй степени. При наличии у ребенка такого диагноза для профилактики дальнейшего прогрессирования близорукости показана операция – одномоментная двусторонняя склеропластика. Врач общей практики (семейный врач) может ограничиться таким, например, диагнозом, как «близорукость правого глаза средняя, левого глаза – высокая».
* На основе данной классификации диагноз может быть сформулирован с учетом выявленных изменений со стороны каждого из глаз, например следующим образом: близорукость обоих глаз средняя, изометропическая, быстро прогрессирующая, склеральная, развитая, второй степени. При наличии у ребенка такого диагноза для профилактики дальнейшего прогрессирования близорукости показана операция – одномоментная двусторонняя склеропластика. Врач общей практики (семейный врач) может ограничиться таким, например, диагнозом, как «близорукость правого глаза средняя, левого глаза – высокая».
Большинство мероприятий индивидуальной профилактики близорукости или ее прогрессирования должны быть направлены на улучшение режима и условий занятий и отдыха детей. Только правильное распределение занятий и отдыха в течение дня в соответствующих норме санитарно-гигиенических условиях, отведение достаточного време–ни для прогулок и занятий спортом, нормального сна создают оптимальные условия для работы органа зрения детей, благотворно влияют на организм и являются мерами профилактики близорукости.
Профилактика близорукости или ее прогрессирования должна начинаться с выяснения наследственности и определения клинической рефракции у детей до года, но не позже 1—2 лет жизни. Необходимо дифференцированное отношение к воспитанию ребенка с учетом состояния его наследственности и рефракции. Для этого следует разделить детей на две группы:
1) дети с отягощенной по близорукости наследственностью вне зависимости от выявленной величины и вида рефракции; с врожденной близорукостью; с эмметропией;
2) дети с дальнозоркой рефракцией без отягощенной по близорукости наследственности. Это так называемые группы профилактики (группы риска).
Списки этих групп офтальмологи ежегодно в июле – августе должны передавать в детские сады и школы.
Дети первой группы должны воспитываться со значительным ограничением зрительной работы, но с увеличением нагрузки на слуховой орган и физических упражнений в условиях пребывания на свежем воздухе и в помещениях с преимущественно естественной освещенностью.
Дети второй группы могут воспитываться и заниматься зрительной и физической работой в соответствующих норме санитарно-гигиенических условиях без каких-либо специальных ограничений и рекомендаций.
Очень важно, начиная с раннего дошкольного возраста, выработать у детей правильный «рефлекс чтения» (игрушки, картинки, буквы должны быть не ближе 30 см от глаз). В противном случае неосознанно развивается рефлекс «склоненной головы», что способствует возникновению и близорукости, и сколиоза. Для выработки «рефлекса чтения» применяются различные приспособления.
В связи с этим в дошкольных учреждениях целесообразно делить каждую возрастную группу детей на 2 подгруппы, а в школах формировать по такому же принципу подгруппы риска по близорукости во всех классах, начиная с первого. Детей, составляющих «миопическую» группу, следует размещать ближе к окнам и в передней половине класса, а «гиперметропическую» – на задних рядах и ближе к стене.
У всех детей необходимо ежегодно проверять остроту зрения, а при показаниях и клиническую рефракцию. Кроме того, следует следить за правильной посадкой детей во время рисования, лепки, чтения как дома, так и в детских садах и школах, а также правильностью освеще–ния. Обучение правильной посадке школьников при чтении и письме должно с одинаковой настойчивостью проводиться как в дошкольных учреждениях, так и в школе, и дома.
Большое внимание необходимо уделять детям с так называемыми спазмами (напряжением) аккомодации, при которых возникает ложная близорукость. «Разрешение» спазмов аккомодации осуществляется с помощью специальных упражнений в сочетании с закапыванием лекарственных препаратов (раствора сульфата атропина, мезатона и др.), а также рефлексотерапией. Благоприятные результаты достигаются у этой группы детей во время оздоровления в специализированных лагерях отдыха в период летних каникул. Организация работы этих лагерей отдыха входит в обязанности офтальмологов, педиатров, а также преподавателей школ.
Несколько простых советов по профилактике близорукости.
1. Если человек вынужден длительно заниматься или читать, необходимо делать между 40-минутными занятиями 5—10-минутные перерывы. При чтении желательно, чтобы книга не лежала на столе, а стояла на подставке.
2. При зрительной утомляемости следует несколько раз в день по 2—3 мин проделывать простое упражнение с меткой на стекле. Встать перед окном, предварительно поместив на стекло маленькую бумажную метку. Посмотреть на нее, затем перевести взгляд на какой-нибудь предмет за стеклом, задержать на нем взгляд в течение нескольких секунд. Затем опять посмотреть на метку на стекле и снова вдаль. Повторить это упражнение несколько раз.
3. Еще одно простое упражнение: голова зафиксирована так, чтобы могли двигаться только глаза. В вытянутой руке – карандаш. По широкой амплитуде он многократно двигается вправо, влево, вверх, вниз. Нужно непрерывно следить за ним глазами.
Эти упражнения не займут много времени, но помогут снять зрительное напряжение и предотвратить возникновение спазма аккомодации, миопии.
Следует помнить о занятиях спортом, рациональном питании, хорошем настроении.
Лечение миопии, как и любого заболевания, зависит от многих факторов и подразделяется на два основных метода:
1) консервативный (ношение очков, правильный режим зрительной работы, режим питания, профилактические упражнения для снятия усталости глаз);
2) хирургический.
В период роста организма миопия прогрессирует более часто, поэтому особенно тщательно следует проводить ее лечение в детском и юношеском возрасте (оптимальная коррекция, сбалансированный рацион, упражнения для спазма аккомодации, правильный режим зрительных нагрузок). Школьнику целесообразно проверять свое зрение 2 раза в год: в летние и зимние каникулы.
Близорукому человеку для существования в нашем современном обществе необходимы очки. К сожалению, они не в состоянии остановить развитие настоящей миопии, но способны избавить глаз от напряжения зрения при взоре вдаль, следовательно, и от дальнейшего быстрого ухудшения зрения. Таким образом, очки являются не только средством для улучшения зрения, но и терапевтическим средством.
В наше время существует еще один метод улучшения зрения – контактные линзы, жесткие и мягкие (для взрослых).
Хочется заметить, что миопия опасна не тем, что человеку приходится носить очки, тем более что миопия слабой и средней степени (до 3—4 Д) вообще считается в некоторых научных кругах оптимальной рефракцией (таким пациентам в старости и пожилом возрасте не приходится пользовать очками для чтения, иногда наоборот – они совсем снимают очки, которые носили всю жизнь). Миопия опасна прежде всего своими осложнениями. В связи с высокой степенью миопии (свыше 6,0Д) могут возникать кровоизлияния на сетчатке, отслойка сетчатки, дистрофические изменения, которые могут привести к потере зрения вообще. Провоцирующими факторами могут быть тяжелые физические нагрузки, роды, стрессы, травмы и др.
Хирургическое лечение направлено на предотвращение этих осложнений. Вопрос о хирургическом лечении решается только после динамического наблюдения за пациентом. Операция направлена на укрепление заднего сегмента глазного яблока, в последнее время делают радиальную кератотомию.
Лечение начинают с правильного определения ве–личины и скорости прогрессирования близорукости, а также возраста детей. В первую очередь показана оптимальная коррекция близорукости с помощью очков или контактных линз.
Очки должны быть удобными и соответствовать конфигурации и размерам лица. Они должны обеспечивать остроту зрения обоими глазами в пределах 0,9—1,0 и наличие устойчивого бинокулярного зрения. Пользоваться очками следует постоянно на улице, в кино, на занятиях физической культурой и в школе при рассматривании удаленных предметов. На время чтения, письма, рисования и игр с мелкими предметами на столе очки можно снимать. В случаях средней или высокой близорукости можно пользоваться бифокальными очками с таким расчетом, чтобы нижняя полусфера линзы была слабее верхней в среднем на 2,0—3,0 дптр. При высокой близорукости и анизометропии (более 3,0 дптр) рекомендуется коррекция жесткими или мягкими контактными линзами.
Большое значение имеют общеукрепляющий режим, занятия физкультурой (плавание, лыжи, коньки, быстрая ходьба, бег трусцой), пребывание на свежем воздухе.
Следует применять препараты кальция и фосфора, обогащать диету витаминами. Необходимы лечение хронических заболеваний (тонзиллита, кариеса зубов и др.), профилактика ожирения и активная терапия эндокринных нарушений, особенно в пре– и пубертатном возрасте, преимущественно у девочек.
Следует установить правильное чередование занятий (труда) и отдыха (соответственно возрасту) и специальный режим для зрительной работы. Должны быть исключены чрезмерные физические усилия: резкие движения, прыжки, спортивные состязания и др.
Создание специального режима зрительной работы заключается прежде всего в правильном пользовании очками, обеспечении хорошего освещения, удалении рассматриваемых при работе предметов на возможно большее расстояние от глаз, правильного соотношения между аккомодацией и конвергенцией.
Больным с прогрессирующей слабой или средней близорукостью через каждые 15 мин зрительной работы следует делать 5-минутный отдых, а больным с высокой близорукостью через каждые 10 мин зрительной работы необходимо отдыхать не менее 10 мин.
Лечение быстро прогрессирующей и выраженной близорукости является серьезной и часто трудной задачей. При развитии изменений в области пятна сетчатки, появлении рецидивирующих кровоизлияний в сетчатку и стекловидное тело следует прекратить зрительную работу, создать для глаз условия покоя, защитить их от резкого света и провести энергичное лечение. Рекомендуются как местное, так и общее лечение хлоридом кальция, цистеином, препаратами китайского лимонника, женьшеня, мезатоном, этилморфина гидрохлоридом (дионин), а также субконъюнктивальные инъекции кислорода, рефлексотерапия. Необходимо назначать рутин с аскорбиновой кислотой, рибофлавин, тиамин, витамин Е, интермедин, аденозинтрифосфорную кислоту, тауфон и др.
При выявлении ослабленной аккомодации проводят специальные упражнения для ресничной мышцы, которые более эффективны при слабой близорукости. Для тренировки используют рассеивающие и собирательные линзы, что позволяет осуществлять «физиологический массаж» ресничной мышцы.
Если коррекция с помощью очков или контактных линз, консервативные методы лечения, а также рефлексотерапия не обеспечивают приостановки или значительного уменьшения скорости прогрессирования процесса, то показано хирургическое лечение. Решение вопроса о сроке и методе операции принимается в зависимости от ряда факторов. Чем младше ребенок, чем быстрее ежегодное (в течение 2—3 лет) прогрессирование близорукости (более чем на 1,0 дптр в год), чем значительнее увеличивается сагиттальный размер глаза, тем больше показаний к укреплению капсулы глаза – склеропластике. Методику склеропластики выбирают соответственно стадии близорукости, т. е. локализации и величине морфологических изменений. Нужно иметь в виду, что чем меньше близорукость, тем эффективнее склеропластика. Профилактика быстрого прогрессирования близорукости путем склеропластики эффективна почти в 90 % случаев. После операции в течение 2—3 лет близорукость, как правило, увеличивается в пределах 1,0 дптр против 3,0—4,0 дптр при консервативном методе лечения. В тех случаях, когда близорукость в течение 2—3 лет стабильная, а ребенок, достигший совершеннолетия, не хочет носить ни очки, ни контактные линзы или они не обеспечивают высокой остроты зрения, может быть произведена кератотомия, т. е. несквозные насечки на роговице, вследствие чего уменьшается ее преломляющая способность на заданную величину. Кератотомия наиболее эффективна при слабой и средней близорукости, а при высокой возможен кератомилез.
Лечение аккомодационной ложной близорукости прежде всего требует ограничения зрительной работы на близком расстоянии, правильной коррекции имеющейся аметропии и анизометропии. Основными методами лечения являются различные тренировочные упражнения для ресничной мышцы, инстилляции лекарственных препаратов, назначенных офтальмологом, а также рефлексотерапия.
Школьники как с прогрессирующей, так и с ложной близорукостью должны ежегодно лечиться в специализированных лагерях отдыха или отдельных отрядах в общих лагерях отдыха, организуемых профсоюзами по рекомендациям детских офтальмологов и педиатров совместно с пе–дагогами школ. Дети дошкольного возраста должны лечиться в специализированных («глазных») детских садах.
Все дети с истинной и ложной близорукостью должны находиться на диспансерном наблюдении и лечении в соответ–ствии с разработанными методическими указаниями. У взрос–лых близорукость носит стабильный характер, коррекция близорукости у взрослых разнообразна и зависит как от желания пациентов, так и профессиональных требований. Она включает ношение очков (моно– и бифокальных), контактных линз (мягких и жестких), а также оперативное лечение.
5. Астигматизм
6. Анатомо-физиологические особенности детского организма, обусловливающие своеобразие патологии глаз у детей
Прогрессирующая близорукость сопровождается патологическими изменениями и на крайней периферии глазного дна в виде кистевидной дегенерации сетчатки, а затем множественных мелких ее дефектов щелевидной, овальной или круглой формы. Изменения в стекловидном теле обусловливают дополнительные возможности для возникновения отслойки сетчатки.
Высокая близорукость может изредка обнаруживаться у новорожденных. Такая близорукость является или наследственной, или врожденной. Последняя развивается в результате заболеваний или недоразвития в антенатальном периоде и чаще встречается у детей, перенесших легкую форму ретролентальной фиброплазии. Обычно эта близорукость плохо поддается оптической коррекции.
Для оценки тяжести миопического процесса целесообразно пользоваться классификацией (табл. 3), в основу которой положены критерии, разработанные в Московском научно-исследовательском институте глазных болезней им. Гельмгольца (Э. С. Аветисов) и лингвистически и количественно-морфологически уточненные кафедрой детской офтальмологии РГМУ (Е. И. Ковалевский).
Профилактика близорукости
Для предотвращения прогрессирующей близорукости необходимо следующее:1) предупреждение развития близорукости среди подрастающего поколения (первичная профилактика);
2) задержка прогрессирования уже возникшей близорукости (вторичная профилактика).
Таблица 3. Клиническая классификация близорукости (по Ковалевскому Е. И.)*

Большинство мероприятий индивидуальной профилактики близорукости или ее прогрессирования должны быть направлены на улучшение режима и условий занятий и отдыха детей. Только правильное распределение занятий и отдыха в течение дня в соответствующих норме санитарно-гигиенических условиях, отведение достаточного време–ни для прогулок и занятий спортом, нормального сна создают оптимальные условия для работы органа зрения детей, благотворно влияют на организм и являются мерами профилактики близорукости.
Профилактика близорукости или ее прогрессирования должна начинаться с выяснения наследственности и определения клинической рефракции у детей до года, но не позже 1—2 лет жизни. Необходимо дифференцированное отношение к воспитанию ребенка с учетом состояния его наследственности и рефракции. Для этого следует разделить детей на две группы:
1) дети с отягощенной по близорукости наследственностью вне зависимости от выявленной величины и вида рефракции; с врожденной близорукостью; с эмметропией;
2) дети с дальнозоркой рефракцией без отягощенной по близорукости наследственности. Это так называемые группы профилактики (группы риска).
Списки этих групп офтальмологи ежегодно в июле – августе должны передавать в детские сады и школы.
Дети первой группы должны воспитываться со значительным ограничением зрительной работы, но с увеличением нагрузки на слуховой орган и физических упражнений в условиях пребывания на свежем воздухе и в помещениях с преимущественно естественной освещенностью.
Дети второй группы могут воспитываться и заниматься зрительной и физической работой в соответствующих норме санитарно-гигиенических условиях без каких-либо специальных ограничений и рекомендаций.
Очень важно, начиная с раннего дошкольного возраста, выработать у детей правильный «рефлекс чтения» (игрушки, картинки, буквы должны быть не ближе 30 см от глаз). В противном случае неосознанно развивается рефлекс «склоненной головы», что способствует возникновению и близорукости, и сколиоза. Для выработки «рефлекса чтения» применяются различные приспособления.
В связи с этим в дошкольных учреждениях целесообразно делить каждую возрастную группу детей на 2 подгруппы, а в школах формировать по такому же принципу подгруппы риска по близорукости во всех классах, начиная с первого. Детей, составляющих «миопическую» группу, следует размещать ближе к окнам и в передней половине класса, а «гиперметропическую» – на задних рядах и ближе к стене.
У всех детей необходимо ежегодно проверять остроту зрения, а при показаниях и клиническую рефракцию. Кроме того, следует следить за правильной посадкой детей во время рисования, лепки, чтения как дома, так и в детских садах и школах, а также правильностью освеще–ния. Обучение правильной посадке школьников при чтении и письме должно с одинаковой настойчивостью проводиться как в дошкольных учреждениях, так и в школе, и дома.
Большое внимание необходимо уделять детям с так называемыми спазмами (напряжением) аккомодации, при которых возникает ложная близорукость. «Разрешение» спазмов аккомодации осуществляется с помощью специальных упражнений в сочетании с закапыванием лекарственных препаратов (раствора сульфата атропина, мезатона и др.), а также рефлексотерапией. Благоприятные результаты достигаются у этой группы детей во время оздоровления в специализированных лагерях отдыха в период летних каникул. Организация работы этих лагерей отдыха входит в обязанности офтальмологов, педиатров, а также преподавателей школ.
Несколько простых советов по профилактике близорукости.
1. Если человек вынужден длительно заниматься или читать, необходимо делать между 40-минутными занятиями 5—10-минутные перерывы. При чтении желательно, чтобы книга не лежала на столе, а стояла на подставке.
2. При зрительной утомляемости следует несколько раз в день по 2—3 мин проделывать простое упражнение с меткой на стекле. Встать перед окном, предварительно поместив на стекло маленькую бумажную метку. Посмотреть на нее, затем перевести взгляд на какой-нибудь предмет за стеклом, задержать на нем взгляд в течение нескольких секунд. Затем опять посмотреть на метку на стекле и снова вдаль. Повторить это упражнение несколько раз.
3. Еще одно простое упражнение: голова зафиксирована так, чтобы могли двигаться только глаза. В вытянутой руке – карандаш. По широкой амплитуде он многократно двигается вправо, влево, вверх, вниз. Нужно непрерывно следить за ним глазами.
Эти упражнения не займут много времени, но помогут снять зрительное напряжение и предотвратить возникновение спазма аккомодации, миопии.
Следует помнить о занятиях спортом, рациональном питании, хорошем настроении.
Лечение миопии, как и любого заболевания, зависит от многих факторов и подразделяется на два основных метода:
1) консервативный (ношение очков, правильный режим зрительной работы, режим питания, профилактические упражнения для снятия усталости глаз);
2) хирургический.
В период роста организма миопия прогрессирует более часто, поэтому особенно тщательно следует проводить ее лечение в детском и юношеском возрасте (оптимальная коррекция, сбалансированный рацион, упражнения для спазма аккомодации, правильный режим зрительных нагрузок). Школьнику целесообразно проверять свое зрение 2 раза в год: в летние и зимние каникулы.
Близорукому человеку для существования в нашем современном обществе необходимы очки. К сожалению, они не в состоянии остановить развитие настоящей миопии, но способны избавить глаз от напряжения зрения при взоре вдаль, следовательно, и от дальнейшего быстрого ухудшения зрения. Таким образом, очки являются не только средством для улучшения зрения, но и терапевтическим средством.
В наше время существует еще один метод улучшения зрения – контактные линзы, жесткие и мягкие (для взрослых).
Хочется заметить, что миопия опасна не тем, что человеку приходится носить очки, тем более что миопия слабой и средней степени (до 3—4 Д) вообще считается в некоторых научных кругах оптимальной рефракцией (таким пациентам в старости и пожилом возрасте не приходится пользовать очками для чтения, иногда наоборот – они совсем снимают очки, которые носили всю жизнь). Миопия опасна прежде всего своими осложнениями. В связи с высокой степенью миопии (свыше 6,0Д) могут возникать кровоизлияния на сетчатке, отслойка сетчатки, дистрофические изменения, которые могут привести к потере зрения вообще. Провоцирующими факторами могут быть тяжелые физические нагрузки, роды, стрессы, травмы и др.
Хирургическое лечение направлено на предотвращение этих осложнений. Вопрос о хирургическом лечении решается только после динамического наблюдения за пациентом. Операция направлена на укрепление заднего сегмента глазного яблока, в последнее время делают радиальную кератотомию.
Лечение начинают с правильного определения ве–личины и скорости прогрессирования близорукости, а также возраста детей. В первую очередь показана оптимальная коррекция близорукости с помощью очков или контактных линз.
Очки должны быть удобными и соответствовать конфигурации и размерам лица. Они должны обеспечивать остроту зрения обоими глазами в пределах 0,9—1,0 и наличие устойчивого бинокулярного зрения. Пользоваться очками следует постоянно на улице, в кино, на занятиях физической культурой и в школе при рассматривании удаленных предметов. На время чтения, письма, рисования и игр с мелкими предметами на столе очки можно снимать. В случаях средней или высокой близорукости можно пользоваться бифокальными очками с таким расчетом, чтобы нижняя полусфера линзы была слабее верхней в среднем на 2,0—3,0 дптр. При высокой близорукости и анизометропии (более 3,0 дптр) рекомендуется коррекция жесткими или мягкими контактными линзами.
Большое значение имеют общеукрепляющий режим, занятия физкультурой (плавание, лыжи, коньки, быстрая ходьба, бег трусцой), пребывание на свежем воздухе.
Следует применять препараты кальция и фосфора, обогащать диету витаминами. Необходимы лечение хронических заболеваний (тонзиллита, кариеса зубов и др.), профилактика ожирения и активная терапия эндокринных нарушений, особенно в пре– и пубертатном возрасте, преимущественно у девочек.
Следует установить правильное чередование занятий (труда) и отдыха (соответственно возрасту) и специальный режим для зрительной работы. Должны быть исключены чрезмерные физические усилия: резкие движения, прыжки, спортивные состязания и др.
Создание специального режима зрительной работы заключается прежде всего в правильном пользовании очками, обеспечении хорошего освещения, удалении рассматриваемых при работе предметов на возможно большее расстояние от глаз, правильного соотношения между аккомодацией и конвергенцией.
Больным с прогрессирующей слабой или средней близорукостью через каждые 15 мин зрительной работы следует делать 5-минутный отдых, а больным с высокой близорукостью через каждые 10 мин зрительной работы необходимо отдыхать не менее 10 мин.
Лечение быстро прогрессирующей и выраженной близорукости является серьезной и часто трудной задачей. При развитии изменений в области пятна сетчатки, появлении рецидивирующих кровоизлияний в сетчатку и стекловидное тело следует прекратить зрительную работу, создать для глаз условия покоя, защитить их от резкого света и провести энергичное лечение. Рекомендуются как местное, так и общее лечение хлоридом кальция, цистеином, препаратами китайского лимонника, женьшеня, мезатоном, этилморфина гидрохлоридом (дионин), а также субконъюнктивальные инъекции кислорода, рефлексотерапия. Необходимо назначать рутин с аскорбиновой кислотой, рибофлавин, тиамин, витамин Е, интермедин, аденозинтрифосфорную кислоту, тауфон и др.
При выявлении ослабленной аккомодации проводят специальные упражнения для ресничной мышцы, которые более эффективны при слабой близорукости. Для тренировки используют рассеивающие и собирательные линзы, что позволяет осуществлять «физиологический массаж» ресничной мышцы.
Если коррекция с помощью очков или контактных линз, консервативные методы лечения, а также рефлексотерапия не обеспечивают приостановки или значительного уменьшения скорости прогрессирования процесса, то показано хирургическое лечение. Решение вопроса о сроке и методе операции принимается в зависимости от ряда факторов. Чем младше ребенок, чем быстрее ежегодное (в течение 2—3 лет) прогрессирование близорукости (более чем на 1,0 дптр в год), чем значительнее увеличивается сагиттальный размер глаза, тем больше показаний к укреплению капсулы глаза – склеропластике. Методику склеропластики выбирают соответственно стадии близорукости, т. е. локализации и величине морфологических изменений. Нужно иметь в виду, что чем меньше близорукость, тем эффективнее склеропластика. Профилактика быстрого прогрессирования близорукости путем склеропластики эффективна почти в 90 % случаев. После операции в течение 2—3 лет близорукость, как правило, увеличивается в пределах 1,0 дптр против 3,0—4,0 дптр при консервативном методе лечения. В тех случаях, когда близорукость в течение 2—3 лет стабильная, а ребенок, достигший совершеннолетия, не хочет носить ни очки, ни контактные линзы или они не обеспечивают высокой остроты зрения, может быть произведена кератотомия, т. е. несквозные насечки на роговице, вследствие чего уменьшается ее преломляющая способность на заданную величину. Кератотомия наиболее эффективна при слабой и средней близорукости, а при высокой возможен кератомилез.
Лечение аккомодационной ложной близорукости прежде всего требует ограничения зрительной работы на близком расстоянии, правильной коррекции имеющейся аметропии и анизометропии. Основными методами лечения являются различные тренировочные упражнения для ресничной мышцы, инстилляции лекарственных препаратов, назначенных офтальмологом, а также рефлексотерапия.
Школьники как с прогрессирующей, так и с ложной близорукостью должны ежегодно лечиться в специализированных лагерях отдыха или отдельных отрядах в общих лагерях отдыха, организуемых профсоюзами по рекомендациям детских офтальмологов и педиатров совместно с пе–дагогами школ. Дети дошкольного возраста должны лечиться в специализированных («глазных») детских садах.
Все дети с истинной и ложной близорукостью должны находиться на диспансерном наблюдении и лечении в соответ–ствии с разработанными методическими указаниями. У взрос–лых близорукость носит стабильный характер, коррекция близорукости у взрослых разнообразна и зависит как от желания пациентов, так и профессиональных требований. Она включает ношение очков (моно– и бифокальных), контактных линз (мягких и жестких), а также оперативное лечение.
5. Астигматизм
Астигматизм – аномалия рефракции, при которой в одном глазу сочетаются разные виды аметропии или различные степени одного вида аметропии.
В астигматических глазах есть главные меридианы с наиболее сильной и наиболее слабой преломляющей силой. Если преломляющая сила одинакова по всему меридиану, то астигматизм называют правильным, если различна – неправильным.
Астигматизм бывает прямой и обратный. При прямом астигматизме более сильной рефракцией обладает вертикальный главный меридиан, при обратном – горизонтальный. При прохождении главных меридианов в косом направлении говорят об астигматизме с косыми осями. Правильный прямой астигматизм с разницей преломляющей силы в главных меридианах 0,5 дптр считается физиологическим, не вызывающим субъективных жалоб.
Этиология и патогенез
В основе развития астигматизма лежит неодинаковое преломление световых лучей в разных меридианах глаза, что связано с различиями в радиусе кривизны роговицы (реже хрусталика). На двух главных взаимно перпендикулярных меридианах наиболее сильная и наиболее слабая преломляющая способность. Вследствие этой особенности изображение на сетчатке всегда оказывается нечетким, искаженным. Как правило, причиной является аномалия строения глаза. Однако подобные изменения могут возникать после операций, ранений глаз, заболеваний роговицы.Формы астигматизма
Выделяют простой астигматизм, при котором в одном из главных меридианов отмечается эмметропия, а в другом – аметропия (миопия или гиперметропия); сложный астигматизм, когда в обоих главных меридианах глаза отмечается аметропия одного вида, но разной степени; смешанный астигматизм, при котором в одном из главных меридианов отмечается миопия, а в другом – гиперметропия.В астигматических глазах есть главные меридианы с наиболее сильной и наиболее слабой преломляющей силой. Если преломляющая сила одинакова по всему меридиану, то астигматизм называют правильным, если различна – неправильным.
Астигматизм бывает прямой и обратный. При прямом астигматизме более сильной рефракцией обладает вертикальный главный меридиан, при обратном – горизонтальный. При прохождении главных меридианов в косом направлении говорят об астигматизме с косыми осями. Правильный прямой астигматизм с разницей преломляющей силы в главных меридианах 0,5 дптр считается физиологическим, не вызывающим субъективных жалоб.
Клиническая картина и диагностика
Больные предъявляют жалобы на снижение остроты зрения, быструю утомляемость глаз во время работы, головную боль, на видение предметов искривленными. Сферические выпуклые и вогнутые стекла не улучшают зрение. Исследование рефракции выявляет разницу в преломляющей силе глаза в разных меридианах. Диагноз основывается на определении рефракции в главных преломляющих меридианах.Лечение
Назначаются очки с цилиндрическими или сфероцилиндрическими линзами (астигматическими линзами). Постоянное ношение таких очков сохраняет высокую остроту зрения и хорошую работоспособность.
6. Анатомо-физиологические особенности детского организма, обусловливающие своеобразие патологии глаз у детей
Несовершенство строений и функций органов и систем детского организма не может не отразиться на характере и течении заболеваний в этом возрасте, в том числе заболеваний глаз. Чем моложе ребенок, тем сильнее выражено несовершенство, которое с возрастом постепенно сглаживается.
Однако темпы развития разных органов и систем неодинаковы. Одни из них завершают свое развитие в более раннем, другие – в более позднем возрасте, а третьи – лишь за пределами детства.
Наибольшее значение для нормы и патологии имеет прежде всего созревание центральной и вегетативной нервной системы, в особенности больших полушарий головной мозга с их корой, под прямым или косвенным контролем которых находятся все протекающие в организме процессы. Чем ближе ребенок к периоду новорожденности, тем больше мозговая кора сохраняет, по наблюдениям педиатров (М. Е. Маслова, А. Ф. Тура и др.), характер эмбриональной нервной ткани с диффузностью и генерализацией всех нервных процессов. Возбудимость нервной системы в раннем возрасте вообще понижена, утомляемость ее повышена, тормозные рефлексы ослаблены. Ганглиозные нервные клетки еще не достаточно дифференцированы, мозжечок, пирамидальные пути, полосатые тела недоразвиты, миелинизация нервных путей еще не закончена. Поэтому как афферентные сигналы внутренней и внешней среды, так и ответные, эффекторные реакции на них, в частности двигательные, еще несовершенны, неадекватны. Это делает ребенка беззащитным или плохо защищенным против влияния болезнетворных внешних факторов. Лишь в возрасте около 5 лет мозг ребенка начинает внешне походить на мозг взрослого.
У детей старше двух лет имеется высокая чувствительность к психической травме, что имеет большое значение для глазной хирургии у них.
Иногда дети старших возрастов склонны к истерическим реакциям. У них под влиянием школьных и иных конфликтов могут возникать истерические амблиопии и амаврозы.
Некоторые авторы (М. Г. Данилевич, В. М. Афанасьев и др.) особо подчеркивают большое значение повышенной проницаемости барьеров (эпителиального, эндотелиального, соединительно-тканного, гематоэнцефалического) для развития бактериальных и вирусных заболеваний у детей раннего возраста. Сюда относится структурная и функциональная недоразвитость кожи, слизистых оболочек дыхательных путей, пищеварительного тракта, конъюнктивы и других оболочек.
В коже роговой слой ее тонок, основная перепонка недоразвита. Этим обусловлены слабая связь между эпидермисом и собственно кожей, наклонность к образованию в ней пузырей, недостаточность местного иммунитета кожи, легкая ее инфицируемость. Все это относится, естественно, и к коже век.
Несовершенство механизма кожной терморегуляции в сочетании с незрелостью соответствующих нервных центров терморегуляции делают ребенка, особенно раннего возраста, чрезвычайно чувствительным к переохлаждению и очень опасной для жизни гипертермии, могущей развиться у ребенка в послеоперационном периоде (Г. А. Баиров, 1963 г.). Менее резкая гипертермия у маленьких детей предрасполагает к диспепсии. Склонность к переохлаждению, которая часто осложняется у детей пневмонией, предъявляет высокие требования к тепловому режиму палат в глазных и иных детских стационарах, в особенности в смотровых, перевязочных и операционных, в которых предусматривается в настоящее время электрический, при помощи грелок или иной подогрев пеленальных столиков, операционных и перевязочных столов.
Слизистые оболочки, в особенности верхних дыхательных путей, и конъюнктива более ранимы и легко проницаемы для возбудителей бактериальных и вирусных инфекций. Реакция конъюнктивы на внедрение таких обычных возбудителей конъюнктивита, как, например, пневмококк, палочка Коха—Уикса и др., которые у взрослых обычно не вызывают развития пленчатого конъюнктивита, у детей бывает часто весьма выраженной, а конъюнктивит протекает тяжело. При этом заболевание может иметь характер как более поверхностного, крупозного, так и глубокого дифтеритического конъюнктивита, часто клинически неотличимого от дифтерии конъюнктивы.
Эндотелиальный и соединительно-тканный барьеры стенок сосудов у детей также более проницаемы, что является причиной более легкого возникновения у них отеков и воспалительных процессов, в частности аллергических, сопровождаемых обильной серозной экссудацией, особенно в области век с их рыхлой подкожной клетчаткой.
Желудочно-кишечный тракт с его слабо развитым мышечным слоем, нежной слизистой, обильным кровоснабжением, недоразвитым нервным аппаратом, недостаточной секреторной деятельностью, недостаточной алиментарной выносливостью легко повреждается, становится проходимым для бактерий и чужеродных белков-аллергенов. Это часто способствует развитию аллергии, токсикозов, расстройств моторики и секреции. Желудочно-кишечный тракт начинает плохо усваивать витамины, пищу, в частности витамин А. Нарушается синтез последнего из провитаминов в слизистой оболочке кишечника, иногда и в печени. Все это может приводить к тяжелым, иногда (особенно в недавнем прошлом) смертельным, заболеваниям, резкому упадку питания, аллергизации организма. При этом может поражаться и глаз, иногда в тяжелейшей форме (кератомаляция).
Обмен веществ у детей еще не совершенен. Для патологии глаз имеет, в частности, большое значение нарушение обмена кальция, находящегося под контролем паращитовидных желез и нервной системы. Гипофункция этих желез, сопряженная с понижением содержания кальция в крови и в тканях, приводит к явлениям спазмофилии и к развитию одной из самых частых и наиболее характерных у детей форм катаракты – слоистой катаракты.
Особенности водного обмена у детей раннего возраста таковы, что у них легко развивается обезвоживание организма, которое проявляется понижением тургора тканей, потерей веса, сухостью слизистых оболочек, западением глаз, пульсом плохого наполнения. Эксикоз с потерей воды более 15 % от веса тела несовместим с жизнью в раннем возрасте (Г. А. Баиров). Потерю воды необходимо компенсировать у детей путем внутривенного капельного введения 5%-ного раствора глюкозы.
Органы дыхания отличаются у детей незавершенностью своего строения. Дыхательная мускулатура слабо развита, быстро устает, кости грудной клетки недоразвиты, эластичны. Тип дыхания в раннем возрасте – диафрагмальный. Дыхательные пути узки, а язык непропорционально велик. Гортань недостаточно развита. Легкие богато снабжаются кровью, эластическая ткань в них развита недостаточно, дыхательная поверхность мала, а мертвое пространство велико. Дыхание учащено и достигает частоты его у взрослого лишь к концу периода детства.
С перечисленными особенностями органов дыхания связаны их легкая ранимость, быстрое наступление стенотических явлений и гипоксии при большей потребности в кислороде, чем у взрослых, наклонность к ателектазам, гипостазам, пневмонии. Все это особенно важно учитывать при даче наркоза и при глазных хирургических вмешательствах у детей.
В случае развития острой недостаточности дыхания нужно быть готовым к применению искусственного дыхания, даче кислорода, применению средств, возбуждающих дыхательный центр (лобелина, цититона).
Сердечно-сосудистая система у детей очень лабильна и также характеризуется незавершенностью своего строения и функций. Мышечные волокна миокарда тонки, эндокард рыхлый, беден эластическими и мышечными волокнами.
Однако темпы развития разных органов и систем неодинаковы. Одни из них завершают свое развитие в более раннем, другие – в более позднем возрасте, а третьи – лишь за пределами детства.
Наибольшее значение для нормы и патологии имеет прежде всего созревание центральной и вегетативной нервной системы, в особенности больших полушарий головной мозга с их корой, под прямым или косвенным контролем которых находятся все протекающие в организме процессы. Чем ближе ребенок к периоду новорожденности, тем больше мозговая кора сохраняет, по наблюдениям педиатров (М. Е. Маслова, А. Ф. Тура и др.), характер эмбриональной нервной ткани с диффузностью и генерализацией всех нервных процессов. Возбудимость нервной системы в раннем возрасте вообще понижена, утомляемость ее повышена, тормозные рефлексы ослаблены. Ганглиозные нервные клетки еще не достаточно дифференцированы, мозжечок, пирамидальные пути, полосатые тела недоразвиты, миелинизация нервных путей еще не закончена. Поэтому как афферентные сигналы внутренней и внешней среды, так и ответные, эффекторные реакции на них, в частности двигательные, еще несовершенны, неадекватны. Это делает ребенка беззащитным или плохо защищенным против влияния болезнетворных внешних факторов. Лишь в возрасте около 5 лет мозг ребенка начинает внешне походить на мозг взрослого.
У детей старше двух лет имеется высокая чувствительность к психической травме, что имеет большое значение для глазной хирургии у них.
Иногда дети старших возрастов склонны к истерическим реакциям. У них под влиянием школьных и иных конфликтов могут возникать истерические амблиопии и амаврозы.
Некоторые авторы (М. Г. Данилевич, В. М. Афанасьев и др.) особо подчеркивают большое значение повышенной проницаемости барьеров (эпителиального, эндотелиального, соединительно-тканного, гематоэнцефалического) для развития бактериальных и вирусных заболеваний у детей раннего возраста. Сюда относится структурная и функциональная недоразвитость кожи, слизистых оболочек дыхательных путей, пищеварительного тракта, конъюнктивы и других оболочек.
В коже роговой слой ее тонок, основная перепонка недоразвита. Этим обусловлены слабая связь между эпидермисом и собственно кожей, наклонность к образованию в ней пузырей, недостаточность местного иммунитета кожи, легкая ее инфицируемость. Все это относится, естественно, и к коже век.
Несовершенство механизма кожной терморегуляции в сочетании с незрелостью соответствующих нервных центров терморегуляции делают ребенка, особенно раннего возраста, чрезвычайно чувствительным к переохлаждению и очень опасной для жизни гипертермии, могущей развиться у ребенка в послеоперационном периоде (Г. А. Баиров, 1963 г.). Менее резкая гипертермия у маленьких детей предрасполагает к диспепсии. Склонность к переохлаждению, которая часто осложняется у детей пневмонией, предъявляет высокие требования к тепловому режиму палат в глазных и иных детских стационарах, в особенности в смотровых, перевязочных и операционных, в которых предусматривается в настоящее время электрический, при помощи грелок или иной подогрев пеленальных столиков, операционных и перевязочных столов.
Слизистые оболочки, в особенности верхних дыхательных путей, и конъюнктива более ранимы и легко проницаемы для возбудителей бактериальных и вирусных инфекций. Реакция конъюнктивы на внедрение таких обычных возбудителей конъюнктивита, как, например, пневмококк, палочка Коха—Уикса и др., которые у взрослых обычно не вызывают развития пленчатого конъюнктивита, у детей бывает часто весьма выраженной, а конъюнктивит протекает тяжело. При этом заболевание может иметь характер как более поверхностного, крупозного, так и глубокого дифтеритического конъюнктивита, часто клинически неотличимого от дифтерии конъюнктивы.
Эндотелиальный и соединительно-тканный барьеры стенок сосудов у детей также более проницаемы, что является причиной более легкого возникновения у них отеков и воспалительных процессов, в частности аллергических, сопровождаемых обильной серозной экссудацией, особенно в области век с их рыхлой подкожной клетчаткой.
Желудочно-кишечный тракт с его слабо развитым мышечным слоем, нежной слизистой, обильным кровоснабжением, недоразвитым нервным аппаратом, недостаточной секреторной деятельностью, недостаточной алиментарной выносливостью легко повреждается, становится проходимым для бактерий и чужеродных белков-аллергенов. Это часто способствует развитию аллергии, токсикозов, расстройств моторики и секреции. Желудочно-кишечный тракт начинает плохо усваивать витамины, пищу, в частности витамин А. Нарушается синтез последнего из провитаминов в слизистой оболочке кишечника, иногда и в печени. Все это может приводить к тяжелым, иногда (особенно в недавнем прошлом) смертельным, заболеваниям, резкому упадку питания, аллергизации организма. При этом может поражаться и глаз, иногда в тяжелейшей форме (кератомаляция).
Обмен веществ у детей еще не совершенен. Для патологии глаз имеет, в частности, большое значение нарушение обмена кальция, находящегося под контролем паращитовидных желез и нервной системы. Гипофункция этих желез, сопряженная с понижением содержания кальция в крови и в тканях, приводит к явлениям спазмофилии и к развитию одной из самых частых и наиболее характерных у детей форм катаракты – слоистой катаракты.
Особенности водного обмена у детей раннего возраста таковы, что у них легко развивается обезвоживание организма, которое проявляется понижением тургора тканей, потерей веса, сухостью слизистых оболочек, западением глаз, пульсом плохого наполнения. Эксикоз с потерей воды более 15 % от веса тела несовместим с жизнью в раннем возрасте (Г. А. Баиров). Потерю воды необходимо компенсировать у детей путем внутривенного капельного введения 5%-ного раствора глюкозы.
Органы дыхания отличаются у детей незавершенностью своего строения. Дыхательная мускулатура слабо развита, быстро устает, кости грудной клетки недоразвиты, эластичны. Тип дыхания в раннем возрасте – диафрагмальный. Дыхательные пути узки, а язык непропорционально велик. Гортань недостаточно развита. Легкие богато снабжаются кровью, эластическая ткань в них развита недостаточно, дыхательная поверхность мала, а мертвое пространство велико. Дыхание учащено и достигает частоты его у взрослого лишь к концу периода детства.
С перечисленными особенностями органов дыхания связаны их легкая ранимость, быстрое наступление стенотических явлений и гипоксии при большей потребности в кислороде, чем у взрослых, наклонность к ателектазам, гипостазам, пневмонии. Все это особенно важно учитывать при даче наркоза и при глазных хирургических вмешательствах у детей.
В случае развития острой недостаточности дыхания нужно быть готовым к применению искусственного дыхания, даче кислорода, применению средств, возбуждающих дыхательный центр (лобелина, цититона).
Сердечно-сосудистая система у детей очень лабильна и также характеризуется незавершенностью своего строения и функций. Мышечные волокна миокарда тонки, эндокард рыхлый, беден эластическими и мышечными волокнами.
