Страница:
Медикаментозная подготовка включает назначение на ночь снотворных, антигистаминных препаратов и малых транквилизаторов. За 30 минут до транспортировки больного в операционную внутримышечно вводится дормикум в дозах 0.1 мг/кг, что создаёт хороший фон для выполнения анестезии, так как препарат обладает прекрасным анксиолитическим, амнестическим и седативным эффектами. Наркотические аналгетики (промедол) использовать не рекомендуется из-за выраженного седативного действия. Атропин, при возникновении соответствующих показаний, лучше использовать на операционном столе.
Наиболее целесообразным мы считаем выполнение пункции и катетеризации эпидурального пространства не в день операции, а накануне. В этом случае создаётся спокойная обстановка, анестезиолог не лимитирован во времени, что позволяет тщательно, без спешки выполнить все необходимые манипуляции. Дефицит времени в день операции, торопливость, ожидающие начала оперативного вмешательства хирурги и риск снижения личного "рейтинга" в глазах операционного персонала при неэффективной эпидуральной анестезии не способствуют выполнению качественного анестезиологического пособия.
Техника эпидуральной анестезии
Пункция эпидурального пространства выполняется в положении больного сидя или лёжа на боку.
Положение сидя: больной сидит на операционном столе, нижние конечности согнуты под прямым углом в тазобедренном и коленном суставах, туловище максимально согнуто кпереди, голова опущена вниз, подбородок касается груди, кисти рук лежат на коленях.
Положение лёжа на боку: нижние конечности максимально согнуты в тазобедренных суставах, колени приведены к животу, голова согнута, подбородок прижат к груди, нижние углы лопаток располагаются на одной вертикальной оси. Помощник должен удерживать больного в таком положении и одновременно наблюдать за его состоянием.
Кожа в области предполагаемой пункции и руки анестезиолога должны быть обработаны более тщательно, чем это делают хирурги (для хирурга важно избежать инфицирования раны, для анестезиолога - эпидурита или менингита!).
Уровень эпидуральной пункции избирает в зависимости от области оперативного вмешательства (табл.9) и соотвествующей сегментарной иннервации органов (рис.8).
Таблица 9 Уровень эпидуральной анестезии в зависимости от области оперативного вмешательства
Th 2- Th 4Грудная клетка (сердце, легкие)
Th 5- Th 7Желудок, двенадцатиперстная кишка, желчный пузырь, поджелудочная железа
Th 7- Th 9Тощая и подвздошная кишка
Th 8- Th 10Слепая и восходящий отдел толстой кишки
Th 10- Th 12Нисходящий отдел толстой кишки, сигмовидная кишка
L 2- L 5Прямая кишка, промежность
Th 10- L 1Матка, почки, мочеточники
L 2- L 4Предстательная железа, мочевой пузырь
L 2- L 5Нижние конечности
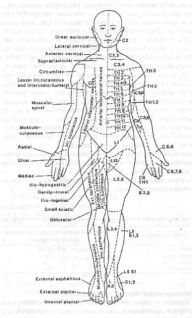 Рис. 8. Схема сегментарной иннервации кожи.
Рис. 8. Схема сегментарной иннервации кожи.
Анатомо-топографические ориентиры при выборе уровня пункции представлены в таблице 10.
Таблица 10. Анатомические ориентиры при пункции
С 7остистый отросток VII шейного позвонка
Th 2соединение тела и рукоятки грудины
Th 4сосок молочной железы
Th 7 - 8линия, соединяющая нижние углы лопаток, мечевидный отросток
Th 10пупок
Тh 12XII пара ребер
L 1лонное сочленение
L 4 - 5линия, соединяющая гребни крыльев подвздошной кости
После обработки места пункции раствором антисептика производится анестезия кожи и подлежащих тканей 0,5% о раствором новокаина. Анестезируется только кожа, подкожная клетчатка и надостистая связка. Далее по ходу почти нет болевых рецепторов, а введение новокаина в межостистую связку может создать видимость потери сопротивления при выполнении теста Dogliotti по мере продвижения иглы Туохи к эпидуральному пространству. Толстой иглой пунктируется кожа. Иглу для эпидуральной анестезии вводят строго по средней линии, придерживаясь сагитальной плоскости. В зависимости от уровня пункции направление иглы должно соответствовать направлению остистых отростков. Если в поясничном отделе угол, образуемый иглой и поверхностью кожи, составляет около 90°, то в нижнегрудном - до 50°, а в верхнегрудном достигает 30°-40°. Для достижения эпидурального пространства игла проходит кожу, подкожную клетчатку, надо-стистую, межостистую и жёлтую связки.
Расстояние между поверхностью кожи и эпидуральным пространством в среднем 5см. У тучных больных оно увеличивается, иногда, до 7-8см.
Размеры эпидурального пространства в разных отделах позвоночника различны (табл. 11).
Таблица 11 Размеры эпидуралыюго пространства в различных отделах позвоночника, мм
Шейный 1,0 - 1,5
Верхнегрудной 2,5 - 3,0
Нижнегрудной 4,0 - 5,0
Поясничный 5,0 - 6,0
Идентификация эпидурального пространства
1.Признак потери сопротивления. При осторожном продвижении иглы с присоединённым наполненным физиологическим раствором или воздухом шприцем через жёлтую связку ощущается лёгкий щелчок или провал. Свободное движение поршня шприца вперёд свидетельствует о попадании иглы в эпидуральное пространство.
2. Воздушный пузырёк. В шприце с физиологическим раствором, присоединённом к пункционной игле, находится небольшой пузырёк воздуха. Во время пункции при периодическом надавливании на поршень пузырёк сжимается. При попадании в эпидуральное пространство пружинящий эффект пузырька исчезает, т.к. раствор без сопротивления проходит через иглу.
3. Индикатор эпидурального пространства. Индикатор представляет собой отрезок стандартного внутривенного катетера длиной около 15 см. Индикатор заполняют 1 мл анестетика или изотонического раствора хлорида натрия, затем осторожно встряживают с тем, чтобы столбик жидкости превратился в капли, смешанные с пузырьками воздуха. После этого индикатор соединяется с пункционной иглой, введенной в межостистую связку, и игла проводится дальше через желтую связку в эпидуральное пространство. Попадание кончика иглы в эпидуральное пространство сопровождается резким движением пузырьков воздуха в сторону иглы. Столбик жидкости и воздуха в индикаторе начинает колебаться синхронно с сердечными сокращениями. Иногда наблюдаются колебания большей амплитуды в такт дыханию больного.
4. Признак подвешенной капли. При прохождении иглы в толще жёлтой связки на павильон иглы навешивается капля раствора местного анестетика. При попадании в эпидуральное пространство, благодаря отрицательному давлению в нём, капля втягивается в просвет иглы, особенно на вдохе.
5. Если во время пункции эпидурального пространства из иглы начинает выделяться ликвор, иглу следует оттянуть на 2-3 мм назад до прекращения выделения ликвора, что указывает на нахождение кончика иглы в эпидуральном пространстве. При катетеризации вероятность того, что катетер попадает в субарахноидальное пространство, невелика, т.к. направление движения катетера определяется скосом иглы.
У больных пожилого и старческого возраста в связи с дегенеративными изменениями в межостистых связках, образуются полости, попадание в которые иглой ощущается как потеря сопротивления, симулирующее пункцию эпидуралыюго пространства. В этом случае полезна проба с "обратным заполнением шприца": 1мл физиологического раствора и 1,0 -1,5мл воздуха быстро вводят через пункционную иглу, сразу после этого снимая палец с поршня. При правильном расположении иглы обратного поступления жидкости не будет или её количество не превышает 0,2мл. Возможно также выполнение пробной катетеризации, т.к. прохождение катетера в эпидуральное пространство характеризуется специфическими тактильными ощущениями в виде лёгкого упругого сопротивления.
Использование для идентификации эпидурального пространства различных приспособлений (индикаторы, капиллярные трубки и т.п.) широкого применения в практике не получили.
Убедившись в правильном расположении пункционной иглы, через её просвет вводят катетер. При выходе кончика катетера в эпидуральное пространство ощущается лёгкое сопротивление. Катетер продвигают на глубину 3-5 см (рис.9), после чего пункционную иглу осторожно удаляют, а катетер располагают вдоль позвоночника и выводят в подключичную область, фиксируя лейкопластырем на всём протяжении.
К концу катетера присоединяется специальный адаптер, или в его просвет вводится тонкая игла для соединения со шприцем. Введение растворов местных анестетиков должно осуществляться через бактериальный микрофильтр.
Для уточнения характера расположения катетера в эпидуральном пространстве используют рентгенографию, вводя в катетер водорастворимые рентгеноконтрастные препараты (урографин) в объёме 0,6-0,9мл. Рентгенограмма позволяет отчётливо проследить наружную часть катетера, место прохождения катетера через ткани, внутреннюю часть, располагающуюся в эпидуральном пространстве. В некоторых наборах для эпидуральной анестезии имеются рентгеноконтрастные катетеры, что значительно облегчает определение места нахождения катетера. При сомнении в том, что катетер расположен в эпидуральном пространстве, извлекать его следует обратно только вместе с иглой. В противном случае кончик катетера может срезаться и остаться в тканях, в том числе и в эпидуральном пространстве, что потребует оперативного его извлечения.
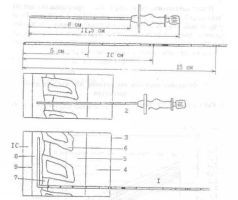 Рис.9. Определение длины катетера в эпидуральном пространстве.
Рис.9. Определение длины катетера в эпидуральном пространстве.
Пример №1. Полная длина эпидуральной иглы - 11,5см. Катетер проведён через просвет иглы до тронной метки (на 15см). Длина катетера в эпидуральном пространстве: 15-11,5 = 3,5см.
1 - эппдуральный катетер. 2- пункционная игла. 3- кожа. 4- подкожная клетчатка. 5- надостистая связка, 6- остистый отросток, 7- жёлтая связка. 8 -эпндуральное пространство, 9 - наружный листок твёрдой мозговой оболочки. 10 - субарахноидальное пространство.
После катетеризации эпидурального пространства вводят "тест-дозу" местного анестетика в объёме 2,0-3,0 мл. Тщательное наблюдение за больным в течение 5 минут позволяет выявить признаки развивающегося спинального блока (см. гл. IV). При отсутствии данных за развитие спинномозговой анестезии вводят основную дозу местного анестетика.
Дозировка местных анестетиков для эпидуральной анестезии
I. Расчёт по номограмме Доза /мл/сегм./
 Пример расчёта: Больной 55 лет, рост 180см.
Пример расчёта: Больной 55 лет, рост 180см.
Операция - устранение паховой грыжи. Иннервация: Th 8 - 122 - 5 дерматомов
L I - 5- 5 дерматомов
S I - 5- 5 дерматомов
Всего: 15 дерматомов
Объём анестетика (мл) = 15 х 1,1 = 16,5
II Расчёт по формуле
V на 1 сегмент = 3,113 - 0,0252 х возраст (лет)
III Расчётна массу тела
V= 15 - 17 мг/кг/час
Таблица 11 Сегментарная дозировка 2% раствора лидокаина
V= мл/сегмент х число сегментов
20 - 30 лет 1,75 - 1,6 мл/сегм
40 - 50 лет 1,50 - 1,4 мл/сегм
60 - 70 лет 1,25 - 1, 1мл/сегм
80 лет 1,0 мл/сегм
IV. Дозировка местных анестетиков у детей
Таблица 13 Дозировка тримекаина для эпидуральной анестезии у детей
Новорожденные0,5 %; 5 - 7 мл; 10 - 15 мг/кг
Менее 1 года1,0 %; 4 - 9 мл; 8 - 15 мг/кг
1 - 4 года2,0%; возраст + 2 мл; 4 - 6 мг/кг
5 - 9 лет2,0%; возраст + 1 мл; 4 - 6 мг/кг
9 - 13 лет2,0%; до 10 мл; 4 - 6 мг/кг
Особенности применения некоторых местных анестетиков для эпидуральной анестезии
Максимальная разовая доза лидокаина без адреналина для эпидуральной анестезии составляет 400мг (4,5 мг/кг), с адреналином - 500мг (7мг/кг). Для анестезии в грудном отделе позвоночника используют 10-15мл 2% раствора лидокаина (200-300 мг). В поясничном отделе 2% раствор лидокаина используется в объёме 15-20мл (300-400мг), 1,5° о раствор лидокаина - 20-25мл (300-375мг).
Максимальная разовая доза бупивакаина составляет 150мг, а в сочетании с адреналином - 200мг. Максимальная суточная доза - 400мг. При использовании 0,75% раствора бупивакаина первое введение препарата осуществляется в объёме 10-20мл (75-150мг), повторные введения - по 3-5мл. Длительность анестезии достигает 6-9 часов. При использовании 0,25-0,5% раствора бупивакаина начало действия отмечается на 10-12 минуте, длительность анестезии достигает 4-6 часов. В послеоперационном периоде интервал между введениями должен быть не менее 3 часов.
Мепивакаин для эпидуральной анестезии используется в 1%, 1,5% и 2% растворах. Максимальная разовая доза препарата 400мг, суточная - 1000мг. Начало действия 2% раствора мепивакаина отмечается на 7-15 минуте, длительность анестезии составляет до 3-5 часов. Интервал между введениями не должен быть менее 1,5 часов.
Однократная доза незакаина - 800мг, а в сочетании с адреналином - 1000мг. Для эпидуральной анестезии в грудном отделе применяют 1,5-2,0 мл/сегм. (30-60мг), в поясничном отделе - 2,0-2,5 мл/сегм. (40-75мг) 2-3% раствора незакаина. Повторное введение препарата в дозе на 3-6мл меньшей, чем первоначальная, выполняется через 40-50 минут после первой инъекции. Общий объём раствора составляет 15-25мл (300-750мг). Длительность действия анестезии незакаином составляет 30-60 минут, а при сочетании с адреналином 60-90 минут.
Разовая доза 1% раствора этидокаина составляет 300мг (4,0мг/кг), при использовании адреналина - 450мг (5,5 мг/кг).
Обычно используемая дозировка - 0,7-1,7 мл/сегм. Повторное введение препарата выполняется через 2-3 часа после первой инъекции.
Общая характеристика местных анестетиков представлены в таблице 14.
Таблица 14 Характеристика местных анестетиков, используемых для эпидуральной анестезии
Лидокаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,0
Начало (мин) 8 - 12
Длительность (часы) до 1,3
Тримекаин 2,5%
Макс. разовая доза (мг) 400
Сила 0,45
Токсичность 1,0
Начало (мин) 7 - 10
Длительность (часы) 1,0 - 1,5
Бупивакаин 0,5%
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Прилокаин 2%
Макс. разовая доза (мг) 900
Сила 0,65
Токсичность 0,77
Начало (мин) 10 - 13
Длительность (часы) 2,0 - 3,0
Мепивакаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,8
Начало (мин) 7 - 15
Длительность (часы) 3,0 - 5,0
Этидокаин 1%
Макс. разовая доза (мг) 300
Сила 4,0
Токсичность 5,5
Начало (мин) 10 - 12
Длительность (часы) 4,0 - 6,0
Азакаин 0,75%
Макс. разовая доза (мг) 420
Сила 3,5
Токсичность 3,6
Начало (мин) 25 - 30
Длительность (часы) 5,0 - 10,0
Незакаин 2%
Макс. разовая доза (мг) 800
Сила 0,5
Токсичность 0,3
Начало (мин) 1 - 2
Длительность (часы) 0,5 - 1,0
Ропивакаин
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Однако, местные анестетики не лишены недостатков. Длительность действия наиболее распространённых из них (тримекаин, лидокаин) достаточно невелика, что увеличивает нагрузку на медперсонал, а также вероятность инфицирования эпидурального пространства при частых введениях в послеоперационном периоде. Первоначальное введение больших доз препаратов, увеличение количества больных с множественными сопутствующими заболеваниями приводит к тому, что развиваются тяжёлые осложнения, преимущественно глубокая артериальная гипотензия.
Клинический опыт последних лет показал, что применение для эпидуральной аналгезии наркотических аналгетиков даёт мощный и продолжительный болеутоляющий эффект. Максимальную длительность аналгезии обеспечивает морфин (до 24 и более часов), минимальную - фентанил (до 4 часов). Эффективность послеоперационной эпидуральной аналгезии зависит от точной идентификации эпидурального пространства и подведения аналгетика к заинтересованным сегментам спинного мозга. Большое значение имеет и выбор дозы препарата (табл.15).
Таблица 15 Дозировка наркотических аналгетиков, используемых для эпидуральной аналгезии
Морфин 2мг - 0,1 мг/кг
Фентанил 100 - 200мкг
Петидин 25 - 100мг
Альфентанил 15 - 30мкг
Лофентанил 5 мкг
Метадон 4 - 6 мг
Бупренорфин 60 - 300 мкг
Буторфанол 1 - 4мг
Фенопиридин 2 мг
Налбуфин 5 мг
Омнопон 10мг
Пентазоцин 0,2 - 0,4 мг/кг
Просидел 5 - 10 мг
Промедол 20мг
У больных с хроническим болевым синдромом достаточно введения 2-Змг морфина, у больных с острой болью в послеоперационном периоде 4-5мг.
Примечательно, что осложнения, возникающие в период проведения эпидуральной аналгезии наркотическими аналгетиками, носят дозозависимый характер. При использовании морфина в дозе 5 мг у 60% больных отмечается задержка мочеиспускания, а при использовании 7мг - у 100%.
Следует отметить, что разрешёнными фармакопеей России к эпидуральному применению являются морфин и фентанил.
Было отмечено и снижение болеутоляющей активности эпидурально введённого морфина, который на 6-7 сутки был практически не эффективен.
Подобного рода недостатков лишена эпидуральная аналгезия клофелином, который используется в дозе 100-200 мкг.
Начало действия клофелина отмечается на 5-6 минуте, достаточная аналгезия развивается через 15-30 минут. Болеутоляющий эффект клофелина длится от 3,5 до 24 часов, в среднем - 8,5 часов. Причём, длительность аналгезии и её качество оставались такими же и на 5-6 сутки введения. Хорошие результаты эпидуральной аналгезии клофелином достигнуты в 83-90% случаев.
Эпидурально введённый клофелин через 15 минут снижал систолическое артериальное давление на 10-15%, максимум снижения приходится на 60 минуту - на 15-18%. Снижаются на 6,1% среднединамическое давление, на 8,6% частота сердечных сокращений, на 8,9% общее периферическое сопротивление. Минутный объём сердца, ударный объём и сердечный индекс не меняются. Частота дыханий уменьшается на 19%,возрастают дыхательный объём на 31% и жизненная ёмкость лёгких на 50%. РаО 2возрастает на 8%, РаСО2 уменьшается на 9,5%.
Таким образом, изменения показателей гемодинамики и дыхания при эпидуральной аналгезии клофелином носят нормализующий характер и способствуют гладкому течению послеоперационного периода.
Глава VI. ЛЕЧЕБНОЕ ПРИМЕНЕНИЕ ЭПИДУРАЛЬНОЙ АНАЛГЕЗИИ
Эффекты эпидуральной аналгезии не ограничиваются только выключением проводимости в спинальных корешках в результате введения местноанестезирующего препарата или наркотика. Под влиянием эпидуральной блокады в организме происходят разнообразные и сложные физиологические реакции многих органов и систем, лечебные эффекты которых значительно шире и глубже, чем обезболивающие свойства.
Использование эпидуральной аналгезии в терапии - это относительно новый подход к лечению тяжёлых заболеваний и состояний, в основе которых лежит спазм гладкой мускулатуры (бронхиолоспазм, спазм сфинктеров, артериоспазм и др.), основанный на сегментарной десимпагизации органов и систем в комплексе с другими специфическими методами воздействия на основные звенья патогенеза страдания. Блокада ноцицептивной афферентации оказывает как общее воздействие, нормализующее соотношение адренергических и холинергических систем организма, так и местное влияние в виде вазодилятации и увеличения кровотока, релаксации гладкой мускулатуры и бронходилятации, расслаблении сфинктеров и протоков желёз.
Эпидуральная аналгезия при астматическом статусе
Симпатическая блокада, вызываемая эпидуральной аналгезией у больных, находящихся в астматическом статусе, увеличивает внутрилёгочный кровоток, улучшает газообмен в лёгких, уменьшает артериальную гипоксемию. Бронходилятирующий эффект аналгезии основан на законе Кеннона-Розенблютта: "в результате денервации органа его чувствительные структуры делаются во много раз чувствительнее к своему медиатору" (Кеннон У., Розенблют А., 1951).
Пункция и катетеризация эпидурального пространства производится на уровне Тh З - 4. Объём вводимого местного анестетика (2% раствор лидокаина) определяется необходимостью блокады 7-8 верхнегрудных сегментов (от С 7до Тh 6 -8) из расчёта 1мл/сегм., т.е. 6-8мл. Через 30-40 минут после введения местного анестетика дыхание больных становится свободнее, уменьшается одышка, выдох делается более полным, облегчается отхождение мокроты, уменьшается сопротивление дыхательных путей, уменьшаются явления гипоксии, работа дыхание резко снижается. На фоне эпидуральной аналгезии у больных увеличиваются дыхательный объём на 50%, минутный объём дыхания на 45%, жизненная ёмкость лёгких на 126%. Увеличиваются рН и РаО 2, снижается РаСО 2. Происходит нормализация показателей гемодинамики: артериальное давление снижается на 22,5%, частота сердечных сокращений урежается на 25%, ударный объём, минутный объём сердца и сердечный индекс увеличиваются соответственно на 22,3%, 13% и 37%. Общее периферическое сопротивление снижается на 13,7%.
Эпидуральная аналгезия у больных с острым инфарктом миокарда
Выполнять катетеризацию эпидурального пространства у больных с острым инфарктом миокарда следует до начала терапии антикоагулянтами и фибринолитиками. В противном случае - абсолютно противопоказано. Эпидуральная аналгезия у больных с острым инфарктом миокарда вызывает прерывание афферентной патологической импульсации, сопровождается дилятацией артерий и артериол, уменьшением общего периферического сопротивления, давления в правом предсердии и крупных венах, работы миокарда, частоты аритмий и фибрилляций.
Показанием для применения эпидуральной аналгезии у больных с острым инфарктом миокарда является стойкий, некупирующийся наркотическими аналгетиками, болевой синдром.
Пункцию и катетеризацию эпидурального пространства производят на уровне Th З - 4. В качестве препарата для аналгезии применяют 2% раствор лидокаина в дозе 0,5-1,0 мл/ сегм. Для блокады 8 сегментов (С 5-Th 5) обычно используют 5-8мл раствора местного анестетика. Длительность болеутоляющего эффекта составляет 4 - 5 часов. При сочетанном применении раствора местного анестетика с 3 - 4мг морфина длительность аналгезии возрастает до 8-12 часов.
Эпидуральная аналгезия у больных с панкреатитом
У больных с панкреатитом эпидуральная аналгезия полностью купирует болевой синдром, снимает висцеральный вазоспазм, спазм сфинктера Одди, панкреатических и желчных протоков, за счёт чего увеличивается отток панкреатического секрета и желчи, увеличивается перфузия поджелудочной железы, ускоряется нормализация амилазы крови и мочи.
Больным с панкреатитом, которым предполагается выполнение эпидуральной аналгезии, в первую очередь необходимо возместить дефицит ОЦК инфузией коллоидных и кристаллоидных растворов до нормализации ЦВД и гематокрита.
Пункция и катетеризация эпидурального пространства производится на уровне Th 7-8. Доза вводимого анестетика определяется необходимостью блокады 7-8 сегментов спинного мозга (Th 5 - 12) из расчёта 1,2-2,0 мл/сегм. Обычно используют 6-10мл 2% раствора лидокаина. Для увеличения длительности эффекта в раствор местного анестетика добавляют 50-100 мг фентанила.
Эпидуральная аналгезия корешкового болевого синдрома
Показанием для применения эпидуральной аналгезии является упорный, жестокий корешковый болевой синдром, не поддающийся обычным методам консервативного лечения.
Под местной анестезией на уровне L 1 -2пунктируется эпидуральное пространство и вводится сначала смесь, состоящая из 5-6 мл 2% раствора лидокаина или 0,5% раствора маркаина, 50-100 мкг фентанила и 100-200 мкг клофелина, а затем глюкокорортикоид. В качестве последнего используются метилпреднизолон (60-120 мг), гидрокортизон (100-150 мг)
или триамцинолон (75-50 мг). Кортикостероид перед введением разводится в 5-10 мл изотонического раствора хлорида натрия.
Перед извлечением из эпидурального пространства иглу необходимо промыть во избежание образования свищей, т.к. даже следовые концентрации кортикостероидов способствуют их образованию.
Болевой синдром купируется через 15-20 минут после эпидуральной инъекции. При необходимости повторное введение вышеуказанной смеси препаратов выполняют через 24-48 часов. Обычно достаточно 1-2 инъекций.
Эпидуральная анестезия и аналгезия у больных с облитерирующим эндартериитом и ишемическими нарушениями в нижних конечностях
Эпидуральная блокада у больных с облитерирующим эндартериитом выключает патологическую импульсацию из области поражения, улучшает местный кровоток, снимает спазм артериол и гладкой мускулатуры, что приводит к разрыву порочного круга: спазм - ишемия -боль - спазм.
Показания к проведению эпидуральной анестезии и аналгезии у больных с облитерирующим эндартериитом:
1. С лечебной целью - в спастической стадии заболевания.
Наиболее целесообразным мы считаем выполнение пункции и катетеризации эпидурального пространства не в день операции, а накануне. В этом случае создаётся спокойная обстановка, анестезиолог не лимитирован во времени, что позволяет тщательно, без спешки выполнить все необходимые манипуляции. Дефицит времени в день операции, торопливость, ожидающие начала оперативного вмешательства хирурги и риск снижения личного "рейтинга" в глазах операционного персонала при неэффективной эпидуральной анестезии не способствуют выполнению качественного анестезиологического пособия.
Техника эпидуральной анестезии
Пункция эпидурального пространства выполняется в положении больного сидя или лёжа на боку.
Положение сидя: больной сидит на операционном столе, нижние конечности согнуты под прямым углом в тазобедренном и коленном суставах, туловище максимально согнуто кпереди, голова опущена вниз, подбородок касается груди, кисти рук лежат на коленях.
Положение лёжа на боку: нижние конечности максимально согнуты в тазобедренных суставах, колени приведены к животу, голова согнута, подбородок прижат к груди, нижние углы лопаток располагаются на одной вертикальной оси. Помощник должен удерживать больного в таком положении и одновременно наблюдать за его состоянием.
Кожа в области предполагаемой пункции и руки анестезиолога должны быть обработаны более тщательно, чем это делают хирурги (для хирурга важно избежать инфицирования раны, для анестезиолога - эпидурита или менингита!).
Уровень эпидуральной пункции избирает в зависимости от области оперативного вмешательства (табл.9) и соотвествующей сегментарной иннервации органов (рис.8).
Таблица 9 Уровень эпидуральной анестезии в зависимости от области оперативного вмешательства
Th 2- Th 4Грудная клетка (сердце, легкие)
Th 5- Th 7Желудок, двенадцатиперстная кишка, желчный пузырь, поджелудочная железа
Th 7- Th 9Тощая и подвздошная кишка
Th 8- Th 10Слепая и восходящий отдел толстой кишки
Th 10- Th 12Нисходящий отдел толстой кишки, сигмовидная кишка
L 2- L 5Прямая кишка, промежность
Th 10- L 1Матка, почки, мочеточники
L 2- L 4Предстательная железа, мочевой пузырь
L 2- L 5Нижние конечности

Анатомо-топографические ориентиры при выборе уровня пункции представлены в таблице 10.
Таблица 10. Анатомические ориентиры при пункции
С 7остистый отросток VII шейного позвонка
Th 2соединение тела и рукоятки грудины
Th 4сосок молочной железы
Th 7 - 8линия, соединяющая нижние углы лопаток, мечевидный отросток
Th 10пупок
Тh 12XII пара ребер
L 1лонное сочленение
L 4 - 5линия, соединяющая гребни крыльев подвздошной кости
После обработки места пункции раствором антисептика производится анестезия кожи и подлежащих тканей 0,5% о раствором новокаина. Анестезируется только кожа, подкожная клетчатка и надостистая связка. Далее по ходу почти нет болевых рецепторов, а введение новокаина в межостистую связку может создать видимость потери сопротивления при выполнении теста Dogliotti по мере продвижения иглы Туохи к эпидуральному пространству. Толстой иглой пунктируется кожа. Иглу для эпидуральной анестезии вводят строго по средней линии, придерживаясь сагитальной плоскости. В зависимости от уровня пункции направление иглы должно соответствовать направлению остистых отростков. Если в поясничном отделе угол, образуемый иглой и поверхностью кожи, составляет около 90°, то в нижнегрудном - до 50°, а в верхнегрудном достигает 30°-40°. Для достижения эпидурального пространства игла проходит кожу, подкожную клетчатку, надо-стистую, межостистую и жёлтую связки.
Расстояние между поверхностью кожи и эпидуральным пространством в среднем 5см. У тучных больных оно увеличивается, иногда, до 7-8см.
Размеры эпидурального пространства в разных отделах позвоночника различны (табл. 11).
Таблица 11 Размеры эпидуралыюго пространства в различных отделах позвоночника, мм
Шейный 1,0 - 1,5
Верхнегрудной 2,5 - 3,0
Нижнегрудной 4,0 - 5,0
Поясничный 5,0 - 6,0
Идентификация эпидурального пространства
1.Признак потери сопротивления. При осторожном продвижении иглы с присоединённым наполненным физиологическим раствором или воздухом шприцем через жёлтую связку ощущается лёгкий щелчок или провал. Свободное движение поршня шприца вперёд свидетельствует о попадании иглы в эпидуральное пространство.
2. Воздушный пузырёк. В шприце с физиологическим раствором, присоединённом к пункционной игле, находится небольшой пузырёк воздуха. Во время пункции при периодическом надавливании на поршень пузырёк сжимается. При попадании в эпидуральное пространство пружинящий эффект пузырька исчезает, т.к. раствор без сопротивления проходит через иглу.
3. Индикатор эпидурального пространства. Индикатор представляет собой отрезок стандартного внутривенного катетера длиной около 15 см. Индикатор заполняют 1 мл анестетика или изотонического раствора хлорида натрия, затем осторожно встряживают с тем, чтобы столбик жидкости превратился в капли, смешанные с пузырьками воздуха. После этого индикатор соединяется с пункционной иглой, введенной в межостистую связку, и игла проводится дальше через желтую связку в эпидуральное пространство. Попадание кончика иглы в эпидуральное пространство сопровождается резким движением пузырьков воздуха в сторону иглы. Столбик жидкости и воздуха в индикаторе начинает колебаться синхронно с сердечными сокращениями. Иногда наблюдаются колебания большей амплитуды в такт дыханию больного.
4. Признак подвешенной капли. При прохождении иглы в толще жёлтой связки на павильон иглы навешивается капля раствора местного анестетика. При попадании в эпидуральное пространство, благодаря отрицательному давлению в нём, капля втягивается в просвет иглы, особенно на вдохе.
5. Если во время пункции эпидурального пространства из иглы начинает выделяться ликвор, иглу следует оттянуть на 2-3 мм назад до прекращения выделения ликвора, что указывает на нахождение кончика иглы в эпидуральном пространстве. При катетеризации вероятность того, что катетер попадает в субарахноидальное пространство, невелика, т.к. направление движения катетера определяется скосом иглы.
У больных пожилого и старческого возраста в связи с дегенеративными изменениями в межостистых связках, образуются полости, попадание в которые иглой ощущается как потеря сопротивления, симулирующее пункцию эпидуралыюго пространства. В этом случае полезна проба с "обратным заполнением шприца": 1мл физиологического раствора и 1,0 -1,5мл воздуха быстро вводят через пункционную иглу, сразу после этого снимая палец с поршня. При правильном расположении иглы обратного поступления жидкости не будет или её количество не превышает 0,2мл. Возможно также выполнение пробной катетеризации, т.к. прохождение катетера в эпидуральное пространство характеризуется специфическими тактильными ощущениями в виде лёгкого упругого сопротивления.
Использование для идентификации эпидурального пространства различных приспособлений (индикаторы, капиллярные трубки и т.п.) широкого применения в практике не получили.
Убедившись в правильном расположении пункционной иглы, через её просвет вводят катетер. При выходе кончика катетера в эпидуральное пространство ощущается лёгкое сопротивление. Катетер продвигают на глубину 3-5 см (рис.9), после чего пункционную иглу осторожно удаляют, а катетер располагают вдоль позвоночника и выводят в подключичную область, фиксируя лейкопластырем на всём протяжении.
К концу катетера присоединяется специальный адаптер, или в его просвет вводится тонкая игла для соединения со шприцем. Введение растворов местных анестетиков должно осуществляться через бактериальный микрофильтр.
Для уточнения характера расположения катетера в эпидуральном пространстве используют рентгенографию, вводя в катетер водорастворимые рентгеноконтрастные препараты (урографин) в объёме 0,6-0,9мл. Рентгенограмма позволяет отчётливо проследить наружную часть катетера, место прохождения катетера через ткани, внутреннюю часть, располагающуюся в эпидуральном пространстве. В некоторых наборах для эпидуральной анестезии имеются рентгеноконтрастные катетеры, что значительно облегчает определение места нахождения катетера. При сомнении в том, что катетер расположен в эпидуральном пространстве, извлекать его следует обратно только вместе с иглой. В противном случае кончик катетера может срезаться и остаться в тканях, в том числе и в эпидуральном пространстве, что потребует оперативного его извлечения.

Пример №1. Полная длина эпидуральной иглы - 11,5см. Катетер проведён через просвет иглы до тронной метки (на 15см). Длина катетера в эпидуральном пространстве: 15-11,5 = 3,5см.
1 - эппдуральный катетер. 2- пункционная игла. 3- кожа. 4- подкожная клетчатка. 5- надостистая связка, 6- остистый отросток, 7- жёлтая связка. 8 -эпндуральное пространство, 9 - наружный листок твёрдой мозговой оболочки. 10 - субарахноидальное пространство.
После катетеризации эпидурального пространства вводят "тест-дозу" местного анестетика в объёме 2,0-3,0 мл. Тщательное наблюдение за больным в течение 5 минут позволяет выявить признаки развивающегося спинального блока (см. гл. IV). При отсутствии данных за развитие спинномозговой анестезии вводят основную дозу местного анестетика.
Дозировка местных анестетиков для эпидуральной анестезии
I. Расчёт по номограмме Доза /мл/сегм./

Операция - устранение паховой грыжи. Иннервация: Th 8 - 122 - 5 дерматомов
L I - 5- 5 дерматомов
S I - 5- 5 дерматомов
Всего: 15 дерматомов
Объём анестетика (мл) = 15 х 1,1 = 16,5
II Расчёт по формуле
V на 1 сегмент = 3,113 - 0,0252 х возраст (лет)
III Расчётна массу тела
V= 15 - 17 мг/кг/час
Таблица 11 Сегментарная дозировка 2% раствора лидокаина
V= мл/сегмент х число сегментов
20 - 30 лет 1,75 - 1,6 мл/сегм
40 - 50 лет 1,50 - 1,4 мл/сегм
60 - 70 лет 1,25 - 1, 1мл/сегм
80 лет 1,0 мл/сегм
IV. Дозировка местных анестетиков у детей
Таблица 13 Дозировка тримекаина для эпидуральной анестезии у детей
Новорожденные0,5 %; 5 - 7 мл; 10 - 15 мг/кг
Менее 1 года1,0 %; 4 - 9 мл; 8 - 15 мг/кг
1 - 4 года2,0%; возраст + 2 мл; 4 - 6 мг/кг
5 - 9 лет2,0%; возраст + 1 мл; 4 - 6 мг/кг
9 - 13 лет2,0%; до 10 мл; 4 - 6 мг/кг
Особенности применения некоторых местных анестетиков для эпидуральной анестезии
Максимальная разовая доза лидокаина без адреналина для эпидуральной анестезии составляет 400мг (4,5 мг/кг), с адреналином - 500мг (7мг/кг). Для анестезии в грудном отделе позвоночника используют 10-15мл 2% раствора лидокаина (200-300 мг). В поясничном отделе 2% раствор лидокаина используется в объёме 15-20мл (300-400мг), 1,5° о раствор лидокаина - 20-25мл (300-375мг).
Максимальная разовая доза бупивакаина составляет 150мг, а в сочетании с адреналином - 200мг. Максимальная суточная доза - 400мг. При использовании 0,75% раствора бупивакаина первое введение препарата осуществляется в объёме 10-20мл (75-150мг), повторные введения - по 3-5мл. Длительность анестезии достигает 6-9 часов. При использовании 0,25-0,5% раствора бупивакаина начало действия отмечается на 10-12 минуте, длительность анестезии достигает 4-6 часов. В послеоперационном периоде интервал между введениями должен быть не менее 3 часов.
Мепивакаин для эпидуральной анестезии используется в 1%, 1,5% и 2% растворах. Максимальная разовая доза препарата 400мг, суточная - 1000мг. Начало действия 2% раствора мепивакаина отмечается на 7-15 минуте, длительность анестезии составляет до 3-5 часов. Интервал между введениями не должен быть менее 1,5 часов.
Однократная доза незакаина - 800мг, а в сочетании с адреналином - 1000мг. Для эпидуральной анестезии в грудном отделе применяют 1,5-2,0 мл/сегм. (30-60мг), в поясничном отделе - 2,0-2,5 мл/сегм. (40-75мг) 2-3% раствора незакаина. Повторное введение препарата в дозе на 3-6мл меньшей, чем первоначальная, выполняется через 40-50 минут после первой инъекции. Общий объём раствора составляет 15-25мл (300-750мг). Длительность действия анестезии незакаином составляет 30-60 минут, а при сочетании с адреналином 60-90 минут.
Разовая доза 1% раствора этидокаина составляет 300мг (4,0мг/кг), при использовании адреналина - 450мг (5,5 мг/кг).
Обычно используемая дозировка - 0,7-1,7 мл/сегм. Повторное введение препарата выполняется через 2-3 часа после первой инъекции.
Общая характеристика местных анестетиков представлены в таблице 14.
Таблица 14 Характеристика местных анестетиков, используемых для эпидуральной анестезии
Лидокаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,0
Начало (мин) 8 - 12
Длительность (часы) до 1,3
Тримекаин 2,5%
Макс. разовая доза (мг) 400
Сила 0,45
Токсичность 1,0
Начало (мин) 7 - 10
Длительность (часы) 1,0 - 1,5
Бупивакаин 0,5%
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Прилокаин 2%
Макс. разовая доза (мг) 900
Сила 0,65
Токсичность 0,77
Начало (мин) 10 - 13
Длительность (часы) 2,0 - 3,0
Мепивакаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,8
Начало (мин) 7 - 15
Длительность (часы) 3,0 - 5,0
Этидокаин 1%
Макс. разовая доза (мг) 300
Сила 4,0
Токсичность 5,5
Начало (мин) 10 - 12
Длительность (часы) 4,0 - 6,0
Азакаин 0,75%
Макс. разовая доза (мг) 420
Сила 3,5
Токсичность 3,6
Начало (мин) 25 - 30
Длительность (часы) 5,0 - 10,0
Незакаин 2%
Макс. разовая доза (мг) 800
Сила 0,5
Токсичность 0,3
Начало (мин) 1 - 2
Длительность (часы) 0,5 - 1,0
Ропивакаин
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Однако, местные анестетики не лишены недостатков. Длительность действия наиболее распространённых из них (тримекаин, лидокаин) достаточно невелика, что увеличивает нагрузку на медперсонал, а также вероятность инфицирования эпидурального пространства при частых введениях в послеоперационном периоде. Первоначальное введение больших доз препаратов, увеличение количества больных с множественными сопутствующими заболеваниями приводит к тому, что развиваются тяжёлые осложнения, преимущественно глубокая артериальная гипотензия.
Клинический опыт последних лет показал, что применение для эпидуральной аналгезии наркотических аналгетиков даёт мощный и продолжительный болеутоляющий эффект. Максимальную длительность аналгезии обеспечивает морфин (до 24 и более часов), минимальную - фентанил (до 4 часов). Эффективность послеоперационной эпидуральной аналгезии зависит от точной идентификации эпидурального пространства и подведения аналгетика к заинтересованным сегментам спинного мозга. Большое значение имеет и выбор дозы препарата (табл.15).
Таблица 15 Дозировка наркотических аналгетиков, используемых для эпидуральной аналгезии
Морфин 2мг - 0,1 мг/кг
Фентанил 100 - 200мкг
Петидин 25 - 100мг
Альфентанил 15 - 30мкг
Лофентанил 5 мкг
Метадон 4 - 6 мг
Бупренорфин 60 - 300 мкг
Буторфанол 1 - 4мг
Фенопиридин 2 мг
Налбуфин 5 мг
Омнопон 10мг
Пентазоцин 0,2 - 0,4 мг/кг
Просидел 5 - 10 мг
Промедол 20мг
У больных с хроническим болевым синдромом достаточно введения 2-Змг морфина, у больных с острой болью в послеоперационном периоде 4-5мг.
Примечательно, что осложнения, возникающие в период проведения эпидуральной аналгезии наркотическими аналгетиками, носят дозозависимый характер. При использовании морфина в дозе 5 мг у 60% больных отмечается задержка мочеиспускания, а при использовании 7мг - у 100%.
Следует отметить, что разрешёнными фармакопеей России к эпидуральному применению являются морфин и фентанил.
Было отмечено и снижение болеутоляющей активности эпидурально введённого морфина, который на 6-7 сутки был практически не эффективен.
Подобного рода недостатков лишена эпидуральная аналгезия клофелином, который используется в дозе 100-200 мкг.
Начало действия клофелина отмечается на 5-6 минуте, достаточная аналгезия развивается через 15-30 минут. Болеутоляющий эффект клофелина длится от 3,5 до 24 часов, в среднем - 8,5 часов. Причём, длительность аналгезии и её качество оставались такими же и на 5-6 сутки введения. Хорошие результаты эпидуральной аналгезии клофелином достигнуты в 83-90% случаев.
Эпидурально введённый клофелин через 15 минут снижал систолическое артериальное давление на 10-15%, максимум снижения приходится на 60 минуту - на 15-18%. Снижаются на 6,1% среднединамическое давление, на 8,6% частота сердечных сокращений, на 8,9% общее периферическое сопротивление. Минутный объём сердца, ударный объём и сердечный индекс не меняются. Частота дыханий уменьшается на 19%,возрастают дыхательный объём на 31% и жизненная ёмкость лёгких на 50%. РаО 2возрастает на 8%, РаСО2 уменьшается на 9,5%.
Таким образом, изменения показателей гемодинамики и дыхания при эпидуральной аналгезии клофелином носят нормализующий характер и способствуют гладкому течению послеоперационного периода.
Глава VI. ЛЕЧЕБНОЕ ПРИМЕНЕНИЕ ЭПИДУРАЛЬНОЙ АНАЛГЕЗИИ
Эффекты эпидуральной аналгезии не ограничиваются только выключением проводимости в спинальных корешках в результате введения местноанестезирующего препарата или наркотика. Под влиянием эпидуральной блокады в организме происходят разнообразные и сложные физиологические реакции многих органов и систем, лечебные эффекты которых значительно шире и глубже, чем обезболивающие свойства.
Использование эпидуральной аналгезии в терапии - это относительно новый подход к лечению тяжёлых заболеваний и состояний, в основе которых лежит спазм гладкой мускулатуры (бронхиолоспазм, спазм сфинктеров, артериоспазм и др.), основанный на сегментарной десимпагизации органов и систем в комплексе с другими специфическими методами воздействия на основные звенья патогенеза страдания. Блокада ноцицептивной афферентации оказывает как общее воздействие, нормализующее соотношение адренергических и холинергических систем организма, так и местное влияние в виде вазодилятации и увеличения кровотока, релаксации гладкой мускулатуры и бронходилятации, расслаблении сфинктеров и протоков желёз.
Эпидуральная аналгезия при астматическом статусе
Симпатическая блокада, вызываемая эпидуральной аналгезией у больных, находящихся в астматическом статусе, увеличивает внутрилёгочный кровоток, улучшает газообмен в лёгких, уменьшает артериальную гипоксемию. Бронходилятирующий эффект аналгезии основан на законе Кеннона-Розенблютта: "в результате денервации органа его чувствительные структуры делаются во много раз чувствительнее к своему медиатору" (Кеннон У., Розенблют А., 1951).
Пункция и катетеризация эпидурального пространства производится на уровне Тh З - 4. Объём вводимого местного анестетика (2% раствор лидокаина) определяется необходимостью блокады 7-8 верхнегрудных сегментов (от С 7до Тh 6 -8) из расчёта 1мл/сегм., т.е. 6-8мл. Через 30-40 минут после введения местного анестетика дыхание больных становится свободнее, уменьшается одышка, выдох делается более полным, облегчается отхождение мокроты, уменьшается сопротивление дыхательных путей, уменьшаются явления гипоксии, работа дыхание резко снижается. На фоне эпидуральной аналгезии у больных увеличиваются дыхательный объём на 50%, минутный объём дыхания на 45%, жизненная ёмкость лёгких на 126%. Увеличиваются рН и РаО 2, снижается РаСО 2. Происходит нормализация показателей гемодинамики: артериальное давление снижается на 22,5%, частота сердечных сокращений урежается на 25%, ударный объём, минутный объём сердца и сердечный индекс увеличиваются соответственно на 22,3%, 13% и 37%. Общее периферическое сопротивление снижается на 13,7%.
Эпидуральная аналгезия у больных с острым инфарктом миокарда
Выполнять катетеризацию эпидурального пространства у больных с острым инфарктом миокарда следует до начала терапии антикоагулянтами и фибринолитиками. В противном случае - абсолютно противопоказано. Эпидуральная аналгезия у больных с острым инфарктом миокарда вызывает прерывание афферентной патологической импульсации, сопровождается дилятацией артерий и артериол, уменьшением общего периферического сопротивления, давления в правом предсердии и крупных венах, работы миокарда, частоты аритмий и фибрилляций.
Показанием для применения эпидуральной аналгезии у больных с острым инфарктом миокарда является стойкий, некупирующийся наркотическими аналгетиками, болевой синдром.
Пункцию и катетеризацию эпидурального пространства производят на уровне Th З - 4. В качестве препарата для аналгезии применяют 2% раствор лидокаина в дозе 0,5-1,0 мл/ сегм. Для блокады 8 сегментов (С 5-Th 5) обычно используют 5-8мл раствора местного анестетика. Длительность болеутоляющего эффекта составляет 4 - 5 часов. При сочетанном применении раствора местного анестетика с 3 - 4мг морфина длительность аналгезии возрастает до 8-12 часов.
Эпидуральная аналгезия у больных с панкреатитом
У больных с панкреатитом эпидуральная аналгезия полностью купирует болевой синдром, снимает висцеральный вазоспазм, спазм сфинктера Одди, панкреатических и желчных протоков, за счёт чего увеличивается отток панкреатического секрета и желчи, увеличивается перфузия поджелудочной железы, ускоряется нормализация амилазы крови и мочи.
Больным с панкреатитом, которым предполагается выполнение эпидуральной аналгезии, в первую очередь необходимо возместить дефицит ОЦК инфузией коллоидных и кристаллоидных растворов до нормализации ЦВД и гематокрита.
Пункция и катетеризация эпидурального пространства производится на уровне Th 7-8. Доза вводимого анестетика определяется необходимостью блокады 7-8 сегментов спинного мозга (Th 5 - 12) из расчёта 1,2-2,0 мл/сегм. Обычно используют 6-10мл 2% раствора лидокаина. Для увеличения длительности эффекта в раствор местного анестетика добавляют 50-100 мг фентанила.
Эпидуральная аналгезия корешкового болевого синдрома
Показанием для применения эпидуральной аналгезии является упорный, жестокий корешковый болевой синдром, не поддающийся обычным методам консервативного лечения.
Под местной анестезией на уровне L 1 -2пунктируется эпидуральное пространство и вводится сначала смесь, состоящая из 5-6 мл 2% раствора лидокаина или 0,5% раствора маркаина, 50-100 мкг фентанила и 100-200 мкг клофелина, а затем глюкокорортикоид. В качестве последнего используются метилпреднизолон (60-120 мг), гидрокортизон (100-150 мг)
или триамцинолон (75-50 мг). Кортикостероид перед введением разводится в 5-10 мл изотонического раствора хлорида натрия.
Перед извлечением из эпидурального пространства иглу необходимо промыть во избежание образования свищей, т.к. даже следовые концентрации кортикостероидов способствуют их образованию.
Болевой синдром купируется через 15-20 минут после эпидуральной инъекции. При необходимости повторное введение вышеуказанной смеси препаратов выполняют через 24-48 часов. Обычно достаточно 1-2 инъекций.
Эпидуральная анестезия и аналгезия у больных с облитерирующим эндартериитом и ишемическими нарушениями в нижних конечностях
Эпидуральная блокада у больных с облитерирующим эндартериитом выключает патологическую импульсацию из области поражения, улучшает местный кровоток, снимает спазм артериол и гладкой мускулатуры, что приводит к разрыву порочного круга: спазм - ишемия -боль - спазм.
Показания к проведению эпидуральной анестезии и аналгезии у больных с облитерирующим эндартериитом:
1. С лечебной целью - в спастической стадии заболевания.
