Страница:
В.Е. Романовский, Т.Ф. Цынко
О чем говорят ваши анализы: медицинские нормы лабораторных и функциональных показателей
Предисловие
Без анализов современный врач глух и слеп.
Вл. Солоухин, «Приговор»
Если понимать «лаборатория» в прямом смысле слова (позднелат. laboratorium, от лат. laborare работать, обрабатывать), то это учреждение или помещение, где люди работают, проводят экспериментальные исследования.
В книге пойдет идти речь о лабораторной диагностике – разделе клинической диагностики, изучающей методы оценки физиологических процессов, распознавания патологических заболеваний. Он основан на исследованиях клеточного и химического составов, химико-физических и биологических свойств тканей и жидкостей организма, а также методах обнаружения возбудителей заболеваний.
Первая лаборатория химико-микроскопических исследований появилась в России в 1858 г. в Петербурге в Медико-хирургической академии. В настоящее время при каждом лечебном учреждении имеется подобный отдел, выполняющий необходимый минимум, а в крупных централизованных лабораториях проводятся многие исследования, в том числе с кровью больного: клинические, биохимические, серологические, иммунологические, молекулярно-генетические.
Наиболее часто в поликлинических условиях, кроме анализа крови, производят исследование мочи. Можно сказать, что исследуется практически все: мокрота больного, выделения половых органов, испражнения (кал), соскобы кожи и срезы ногтей больного, получаемый при биопсии материал для установления характера опухолевого образования.
Конечно, охватить все в небольшой книге не представляется возможным, поэтому остановимся на самом главном – анализах, которые приходится сдавать многим из людей в повседневной жизни.
Глава 1 Кровь – объект исследования
Кровь – жидкая ткань организма, осуществляющая транспорт химических веществ, в том числе кислорода, выполняющая защитную, регуляторную, терморегуляторную и другие функции.
Общий объем крови в организме человека составляет около 7 % от общей массы тела. Объем крови взрослого человека колеблется в пределах 4,5–5 литров и состоит на 55 % из плазмы жидкой части (и 45 % форменных элементов) гематокритное число.
Процесс кроветворения (гемопоэз) представляет собой серию клеточных дифференцировок, составляющих процесс образования зрелых клеток периферической крови (по А.И. Воробьеву), в основе которого клетка-родоначальница для всех ростков кроветворения (см. табл. № 1).
Такие клетки называются стволовыми. Они способны: к самоподдержанию (т. е. поддержанию постоянного уровня себе подобных) и к дифференцировке по всем рядам кроветворения (т. е. превращению клеток вплоть до зрелых, поступающих в периферическую кровь).
Объем и состав крови не являются постоянной величиной и меняются в процессе жизни (возрастные изменения), под воздействием внешних факторов (тяжелая физическая или психическая нагрузка, температурный фактор, нарушение питания и др.) и как ответ на любые патологические изменения в организме.
Таблица 1
Схема развития форменных элементов крови
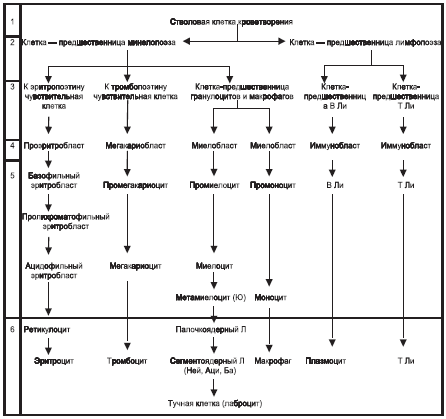
Типы клеток: 1–5 – грудина; 1 – предшественница полипотентной клетки; 2 – предшественница частично детермированной полипотентной клетки; 3 – предшественница унипотентной клетки; 4 – пролиферирующие клетки; 5 – созревающие клетки; 6 – клетки в крови – созревшие функционирующие клетки.
Общий объем крови в организме человека составляет около 7 % от общей массы тела. Объем крови взрослого человека колеблется в пределах 4,5–5 литров и состоит на 55 % из плазмы жидкой части (и 45 % форменных элементов) гематокритное число.
Процесс кроветворения (гемопоэз) представляет собой серию клеточных дифференцировок, составляющих процесс образования зрелых клеток периферической крови (по А.И. Воробьеву), в основе которого клетка-родоначальница для всех ростков кроветворения (см. табл. № 1).
Такие клетки называются стволовыми. Они способны: к самоподдержанию (т. е. поддержанию постоянного уровня себе подобных) и к дифференцировке по всем рядам кроветворения (т. е. превращению клеток вплоть до зрелых, поступающих в периферическую кровь).
Объем и состав крови не являются постоянной величиной и меняются в процессе жизни (возрастные изменения), под воздействием внешних факторов (тяжелая физическая или психическая нагрузка, температурный фактор, нарушение питания и др.) и как ответ на любые патологические изменения в организме.
Таблица 1
Схема развития форменных элементов крови

Типы клеток: 1–5 – грудина; 1 – предшественница полипотентной клетки; 2 – предшественница частично детермированной полипотентной клетки; 3 – предшественница унипотентной клетки; 4 – пролиферирующие клетки; 5 – созревающие клетки; 6 – клетки в крови – созревшие функционирующие клетки.
Группа крови и резус-фактор
Единственными постоянными показателями крови, сопровождающими человека с момента рождения до последних дней, являются группа крови и резус-фактор.
Эти показатели определяются у определенной категории лиц: беременных, призывников в военкомате, доноров, больных перед плановой операцией и др. Данные заносятся в паспорт или военный билет, а у доноров – в их удостоверения.
Группы крови открыл в 1925 г. Ландштейнер, основываясь на присутствии в сыворотке крови ос и β агглютининов, а на мембранах эритроцитов А и В агглютиногенов.
Так появилась основная система определения группы крови АВО по буквенным обозначениям групп крови, которая применяется и в настоящее время (табл. 2).
Таблица 2
Группы крови в системе АВО
 Эритроцитам группы крови 0 (1) соответствует Н-антиген, чем объясняется обозначение в медицинской литературе системы АВО как системы АВО (Н).
Эритроцитам группы крови 0 (1) соответствует Н-антиген, чем объясняется обозначение в медицинской литературе системы АВО как системы АВО (Н).
В крови около 85 % населения содержится специфический антиген, связанный с эритроцитами, который называется резус-фактор (Rh) (от обезьяны макаки-резус, эритроциты которой были использованы в опытах по выявлению этого фактора). Люди, эритроциты которых содержат этот фактор, обозначаются как резус-положительные, а при отсутствии – резус-отрицательные.
Определение группы крови проводится в любой клинической лаборатории при помощи стандартных сывороток, выпускаемых в запаянных ампулах. Стандартные сыворотки I, IIIII групп обладают реакцией изоагглютинации, т. е. способностью склеивать эритроциты. Сыворотка IV группы крови не содержит агглютининов.
На чистом предметном стекле или фаянсовой тарелке делают восковым карандашом пометки, соответствующие сывороткам О, А и В, и наносят пипеткой по капле сывороток. Взятую из пальца кровь по капле помещают рядом с сыворотками, а затем тремя чистыми стеклянными палочками их смешивают, добавляя по капле физиологического раствора, и наблюдают в течение 4–5 минут.
О (I) группа – реакция агглютинации отсутствует во всех трех каплях, которые остаются равномерно мутноватыми без выпадения осадка. Обладатели этой группы являются универсальными донорами, кровь которых можно переливать в случае необходимости любому пациенту.
А (II) группа – реакция агглютинации наступила с сыворотками I и III групп с выпадением осадка;
В (III) группа – реакция агглютинации с выпадением осадка наступила с сыворотками I и II группы;
АВ (IV) группа – агглютинация наступила с сыворотками всех трех групп; эти люди являются универсальными реципиентами, которым при необходимости можно переливать кровь любой группы.
Для исключения фатальной ошибки непосредственно перед переливанием крови проводят: повторное определение группы крови больного и донора; определение резус-фактора; пробу на совместимость; трехкратную биологическую пробу.
В процессе развития иммунологии и генетики выяснилось, что многообразное различие свойственно не только красным кровяным тельцам (эритроцитам), но и другим клеточным элементам крови: лейкоцитам, тромбоцитам, а также плазменным белкам.
Уже выявлено более 500 антигенов крови человека, которые, в свою очередь, включают более 40 антигенных систем. Каждая из этих систем содержит десятки антигенов.
Кроме основной, широко распространенной системы определения группы крови АВО, в настоящее время различают эритроцитарные, лейкоцитарные, тромбоцитарные и сывороточные группы крови, число которых необычайно велико. Для более четкого понимания достаточно привести следующий пример. Только в антигенной системе Rh (резус-фактор) в настоящее время выделено свыше 27 групп крови, а по лейкоцитарной антигенной системе HLA – более 16 миллионов.
В настоящее время не только открыты, но и хорошо изучены антигены следующих систем групп крови: Rh (резус-фактор), MNSs, Kell, Duffy, Kidd и др.
Наряду с широко распространенными описаны довольно редко встречающиеся антигены. Например, антиген Виа найден Андерсоном с сотрудниками в 1963 г. Бывает лишь у 1 человека на 1000 обследованных. Антиген Вх, открытый Дженкинсом с сотрудниками в 1961 г., встречается еще реже: лишь у одного на 3000 обследованных. В литературе описаны и еще более редко встречающиеся у человека антигены.
Можно предположить, что число вариантов сочетаний антигенов в крови человека у разных людей настолько велико, что каждый человек в итоге имеет свою индивидуальную, присущую только ему группу крови.
Группа крови наследуется ребенком от родителей, что позволяет в ряде случаев решить вопросы, связанные с возможным наследованием ряда заболеваний, установления отцовства или материнства.
Чтобы нам было проще разобраться в закономерностях наследования группы крови, нужно вспомнить некоторые основные положения генетики. Общеизвестно, что в норме у человека 23 пары хромосом (всего 46), из которых 22 пары аутосом и одна пара половых хромосом (XX или XY), что определяет при рождении пол ребенка.
Напомним, что ген является структурной и функциональной единицей наследственности, носителем различных признаков, а каждая хромосома состоит из нескольких тысяч генов, т. е. несет в себе большее количество признаков человека.
В то же время до момента оплодотворения каждая зрелая клетка человека имеет всего лишь 23 хромосомы, чтобы при слиянии и оплодотворении ядра яйцеклетки сперматозоидом получилось общее удвоенное число хромосом, 46, т. е. 23 пары. Таким образом, будущий ребенок получает одинаковое количество хромосом от отца и от матери. При этом уже парный набор хромосом обеспечивает и парный набор генов, содержащих одинаковые признаки. При этом возможны два варианта:
1) У родителей оказываются одинаковые гены, а их носитель считается гомозиготным.
2) Если у родителей гены-дублеры, отвечающие за один из признаков, оказываются разными, то их носитель по данному признаку считается гетерозиготным. В этом случае на первый план выходят признаки одного из генов. Второй может сохранять свою независимость, хотя его черты в данном случае не проявляются в данном случае. Ген, признаки которого (цвет волос, цвет глаз, телосложение и т. д.) более выражены, называется доминантным, а ген второго родителя с подавленными или скрытыми признаками – рецессивным. В то же время всегда нужно помнить об этом гене, который через поколение может стать доминантным и проявиться у следующего поколения.
Для обозначения человека с О (I) группой крови в генетике используется – ген0 ген0.
Вторая и третья группы крови могут иметь по два генетических варианта:
А (II) группа – гомозиготный – генА генА, гетерозиготный – генА и ген0.
В (III) группа – гомозиготный – генв генв, гетерозиготный – генвгенв.
В двух последних случаях в гетерозиготном варианте первые гены являются доминантными, а вторые – рецессивными.
АВ (IV) группа – носители двух разных, но не доминирующих друг над другом генов – генА и генв. В данном случае оба гена проявляются в полной мере.
Варианты группы крови у детей от родителей с разными группами крови представлены в таблице 3. Как видно из данных таблицы, установление отцовства в спорном вопросе только на основании одной группы крови по системе АВО в настоящее время является весьма сложным.
Эти показатели определяются у определенной категории лиц: беременных, призывников в военкомате, доноров, больных перед плановой операцией и др. Данные заносятся в паспорт или военный билет, а у доноров – в их удостоверения.
Группы крови открыл в 1925 г. Ландштейнер, основываясь на присутствии в сыворотке крови ос и β агглютининов, а на мембранах эритроцитов А и В агглютиногенов.
Так появилась основная система определения группы крови АВО по буквенным обозначениям групп крови, которая применяется и в настоящее время (табл. 2).
Таблица 2
Группы крови в системе АВО

В крови около 85 % населения содержится специфический антиген, связанный с эритроцитами, который называется резус-фактор (Rh) (от обезьяны макаки-резус, эритроциты которой были использованы в опытах по выявлению этого фактора). Люди, эритроциты которых содержат этот фактор, обозначаются как резус-положительные, а при отсутствии – резус-отрицательные.
Определение группы крови проводится в любой клинической лаборатории при помощи стандартных сывороток, выпускаемых в запаянных ампулах. Стандартные сыворотки I, IIIII групп обладают реакцией изоагглютинации, т. е. способностью склеивать эритроциты. Сыворотка IV группы крови не содержит агглютининов.
На чистом предметном стекле или фаянсовой тарелке делают восковым карандашом пометки, соответствующие сывороткам О, А и В, и наносят пипеткой по капле сывороток. Взятую из пальца кровь по капле помещают рядом с сыворотками, а затем тремя чистыми стеклянными палочками их смешивают, добавляя по капле физиологического раствора, и наблюдают в течение 4–5 минут.
О (I) группа – реакция агглютинации отсутствует во всех трех каплях, которые остаются равномерно мутноватыми без выпадения осадка. Обладатели этой группы являются универсальными донорами, кровь которых можно переливать в случае необходимости любому пациенту.
А (II) группа – реакция агглютинации наступила с сыворотками I и III групп с выпадением осадка;
В (III) группа – реакция агглютинации с выпадением осадка наступила с сыворотками I и II группы;
АВ (IV) группа – агглютинация наступила с сыворотками всех трех групп; эти люди являются универсальными реципиентами, которым при необходимости можно переливать кровь любой группы.
Для исключения фатальной ошибки непосредственно перед переливанием крови проводят: повторное определение группы крови больного и донора; определение резус-фактора; пробу на совместимость; трехкратную биологическую пробу.
В процессе развития иммунологии и генетики выяснилось, что многообразное различие свойственно не только красным кровяным тельцам (эритроцитам), но и другим клеточным элементам крови: лейкоцитам, тромбоцитам, а также плазменным белкам.
Уже выявлено более 500 антигенов крови человека, которые, в свою очередь, включают более 40 антигенных систем. Каждая из этих систем содержит десятки антигенов.
Кроме основной, широко распространенной системы определения группы крови АВО, в настоящее время различают эритроцитарные, лейкоцитарные, тромбоцитарные и сывороточные группы крови, число которых необычайно велико. Для более четкого понимания достаточно привести следующий пример. Только в антигенной системе Rh (резус-фактор) в настоящее время выделено свыше 27 групп крови, а по лейкоцитарной антигенной системе HLA – более 16 миллионов.
В настоящее время не только открыты, но и хорошо изучены антигены следующих систем групп крови: Rh (резус-фактор), MNSs, Kell, Duffy, Kidd и др.
Наряду с широко распространенными описаны довольно редко встречающиеся антигены. Например, антиген Виа найден Андерсоном с сотрудниками в 1963 г. Бывает лишь у 1 человека на 1000 обследованных. Антиген Вх, открытый Дженкинсом с сотрудниками в 1961 г., встречается еще реже: лишь у одного на 3000 обследованных. В литературе описаны и еще более редко встречающиеся у человека антигены.
Можно предположить, что число вариантов сочетаний антигенов в крови человека у разных людей настолько велико, что каждый человек в итоге имеет свою индивидуальную, присущую только ему группу крови.
Группа крови наследуется ребенком от родителей, что позволяет в ряде случаев решить вопросы, связанные с возможным наследованием ряда заболеваний, установления отцовства или материнства.
Чтобы нам было проще разобраться в закономерностях наследования группы крови, нужно вспомнить некоторые основные положения генетики. Общеизвестно, что в норме у человека 23 пары хромосом (всего 46), из которых 22 пары аутосом и одна пара половых хромосом (XX или XY), что определяет при рождении пол ребенка.
Напомним, что ген является структурной и функциональной единицей наследственности, носителем различных признаков, а каждая хромосома состоит из нескольких тысяч генов, т. е. несет в себе большее количество признаков человека.
В то же время до момента оплодотворения каждая зрелая клетка человека имеет всего лишь 23 хромосомы, чтобы при слиянии и оплодотворении ядра яйцеклетки сперматозоидом получилось общее удвоенное число хромосом, 46, т. е. 23 пары. Таким образом, будущий ребенок получает одинаковое количество хромосом от отца и от матери. При этом уже парный набор хромосом обеспечивает и парный набор генов, содержащих одинаковые признаки. При этом возможны два варианта:
1) У родителей оказываются одинаковые гены, а их носитель считается гомозиготным.
2) Если у родителей гены-дублеры, отвечающие за один из признаков, оказываются разными, то их носитель по данному признаку считается гетерозиготным. В этом случае на первый план выходят признаки одного из генов. Второй может сохранять свою независимость, хотя его черты в данном случае не проявляются в данном случае. Ген, признаки которого (цвет волос, цвет глаз, телосложение и т. д.) более выражены, называется доминантным, а ген второго родителя с подавленными или скрытыми признаками – рецессивным. В то же время всегда нужно помнить об этом гене, который через поколение может стать доминантным и проявиться у следующего поколения.
Для обозначения человека с О (I) группой крови в генетике используется – ген0 ген0.
Вторая и третья группы крови могут иметь по два генетических варианта:
А (II) группа – гомозиготный – генА генА, гетерозиготный – генА и ген0.
В (III) группа – гомозиготный – генв генв, гетерозиготный – генвгенв.
В двух последних случаях в гетерозиготном варианте первые гены являются доминантными, а вторые – рецессивными.
АВ (IV) группа – носители двух разных, но не доминирующих друг над другом генов – генА и генв. В данном случае оба гена проявляются в полной мере.
Варианты группы крови у детей от родителей с разными группами крови представлены в таблице 3. Как видно из данных таблицы, установление отцовства в спорном вопросе только на основании одной группы крови по системе АВО в настоящее время является весьма сложным.
Клиническое исследование крови
Понятие общий анализ крови включает:
– определение количества гемоглобина;
– подсчет количества эритроцитов;
– вычисление цветного показателя;
– подсчет количества лейкоцитов и лейкоцитарной формулы;
Таблица 3
Наследование групп крови по теории трехаллельных генов von Bernstein F
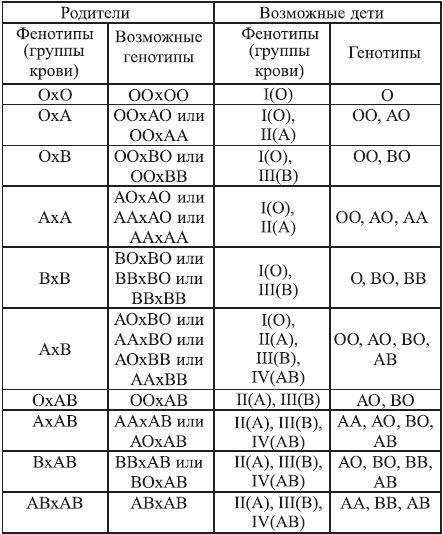
Примечание: более точно вопрос спорного отцовства (достоверность до 99,6 %) решает генетическая экспертиза.
– подсчет тромбоцитов;
– подсчет ретикулоцитов;
– определение СОЭ (скорости оседания эритроцитов);
– определение свертываемости крови.
Довольно часто проводят сокращенный анализ крови – «тройку», определяя гемоглобин, количество лейкоцитов и СОЭ. В некоторых случаях по медицинским показаниям могут определяться 1–2 показателя.
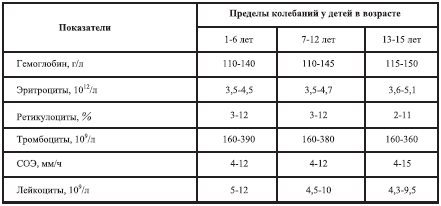
Учитывая, что показатели крови в норме зависят от возраста и пола пациента, уместно привести данные, связанные с возрастными особенностями (табл. 4–6), а при анализе показателей указывать причины отклонения от нормы в большую или меньшую сторону.
Таблица 4
Показатели периферической крови
– определение количества гемоглобина;
– подсчет количества эритроцитов;
– вычисление цветного показателя;
– подсчет количества лейкоцитов и лейкоцитарной формулы;
Таблица 3
Наследование групп крови по теории трехаллельных генов von Bernstein F

Примечание: более точно вопрос спорного отцовства (достоверность до 99,6 %) решает генетическая экспертиза.
– подсчет тромбоцитов;
– подсчет ретикулоцитов;
– определение СОЭ (скорости оседания эритроцитов);
– определение свертываемости крови.
Довольно часто проводят сокращенный анализ крови – «тройку», определяя гемоглобин, количество лейкоцитов и СОЭ. В некоторых случаях по медицинским показаниям могут определяться 1–2 показателя.
Учитывая, что показатели крови в норме зависят от возраста и пола пациента, уместно привести данные, связанные с возрастными особенностями (табл. 4–6), а при анализе показателей указывать причины отклонения от нормы в большую или меньшую сторону.
Таблица 4
Показатели периферической крови

Гемоглобин
Гемоглобин является основным белковым веществом крови и переносит кислород из легких в органы и ткани. По химическому составу относится к группе хромопротеидов. Простетическая группа гемоглобина, придающая окраску всему соединению, представляет собой ферросоединение протопорфирина IX – гем. Белковый компонент называется глобином. Связь между гемом и глобином осуществляется путем двух дополнительных связей между железом и свободными имидозольными кольцами на поверхности белковой молекулы.
Таблица 5
Возрастные особенности дифференциальной формулы
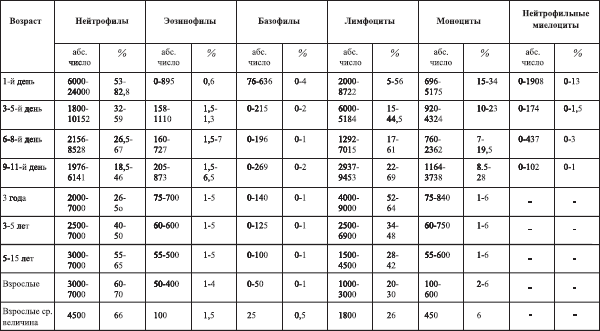
(данные по Documenta Geigy, за исключением абсолютного числа нейтрофилов в 1-й день)
Таблица 6
Некоторые показатели переферической крови взрослого
(по В. В. Соколову и И. А. Грибову)

Примечание: показатели, к которым нет обозначений М (мужской) и Ж (женский), относятся к обоим полам.
В настоящее время для определения количества гемоглобина основным является колориметрический метод, принцип которого заключается в том, что при взаимодействии с железосинеродистым калием гемоглобин окисляется и переходит в метгемоглобин, образующий с ацетон-циангидридом окрашенный цианметгемоглобин, интенсивность окраски которого пропорциональна содержанию гемоглобина.
Наряду с подсчетом количества эритроцитов, определение содержания гемоглобина в крови является одним из важнейших лабораторных показателей оценки анемических состояний.
Повышенное содержание гемоглобина (гиперхромия) чаще отмечается при эритремии, сердечно-сосудистых декомпенсациях, эмпиемах.
Снижение уровня гемоглобина (анемия) чаще отмечается при значительной кровопотери, железодефицитной анемии, угнетении функции клеток костного мозга, гемолитических состояниях, злокачественных новообразованиях.
Таблица 5
Возрастные особенности дифференциальной формулы

(данные по Documenta Geigy, за исключением абсолютного числа нейтрофилов в 1-й день)
Таблица 6
Некоторые показатели переферической крови взрослого
(по В. В. Соколову и И. А. Грибову)

Примечание: показатели, к которым нет обозначений М (мужской) и Ж (женский), относятся к обоим полам.
В настоящее время для определения количества гемоглобина основным является колориметрический метод, принцип которого заключается в том, что при взаимодействии с железосинеродистым калием гемоглобин окисляется и переходит в метгемоглобин, образующий с ацетон-циангидридом окрашенный цианметгемоглобин, интенсивность окраски которого пропорциональна содержанию гемоглобина.
Наряду с подсчетом количества эритроцитов, определение содержания гемоглобина в крови является одним из важнейших лабораторных показателей оценки анемических состояний.
Повышенное содержание гемоглобина (гиперхромия) чаще отмечается при эритремии, сердечно-сосудистых декомпенсациях, эмпиемах.
Снижение уровня гемоглобина (анемия) чаще отмечается при значительной кровопотери, железодефицитной анемии, угнетении функции клеток костного мозга, гемолитических состояниях, злокачественных новообразованиях.
Эритроциты
Эритроциты – безъядерные форменные элементы, представляющие собой в норме двояко-вогнутые диски в диаметре 7–8 микрон, красной крови, содержащие гемоглобин.
Возможны изменения по форме и окраске:
– анизоцитоз – явное различие в размерах отдельных эритроцитов, встречается при всех видах анемии как ранний признак;
– пойкилоцитоз – изменение формы эритроцитов, встречается при выраженных анемиях;
– анизохромия – изменение в окраске эритроцитов, является неблагоприятным признаком острой хронической анемии или ее обострения.
Для определения количества эритроцитов используют способ камерного подсчета, а также фотометрические методы.
Увеличение числа эритроцитов (эритроцитоз) наблюдается при сердечно-сосудистых заболеваниях, острых отравлениях, ацидозах, значительной потере жидкости (относительный эритроцитоз).
Уменьшение числа эритроцитов (эритропения) характерно для анемии.
Возможны изменения по форме и окраске:
– анизоцитоз – явное различие в размерах отдельных эритроцитов, встречается при всех видах анемии как ранний признак;
– пойкилоцитоз – изменение формы эритроцитов, встречается при выраженных анемиях;
– анизохромия – изменение в окраске эритроцитов, является неблагоприятным признаком острой хронической анемии или ее обострения.
Для определения количества эритроцитов используют способ камерного подсчета, а также фотометрические методы.
Увеличение числа эритроцитов (эритроцитоз) наблюдается при сердечно-сосудистых заболеваниях, острых отравлениях, ацидозах, значительной потере жидкости (относительный эритроцитоз).
Уменьшение числа эритроцитов (эритропения) характерно для анемии.
Ретикулоциты
Ретикулоциты – молодые формы эритроцитов, содержащие зернистые сетевидные включения, выявляемые с помощью специальной окраски. В норме содержание ретикулоцитов составляет 0,2–1, 2 % или 2-12 %.
Повышение количества ретикулоцитов наблюдается при анемиях, полицетемии, малярии.
Снижение количества или их отсутствие является плохим прогностическим признаком при анемиях, указывая на утраченную регенеративную способность костного мозга в отношении эритроцитов.
Повышение количества ретикулоцитов наблюдается при анемиях, полицетемии, малярии.
Снижение количества или их отсутствие является плохим прогностическим признаком при анемиях, указывая на утраченную регенеративную способность костного мозга в отношении эритроцитов.
Цветной показатель
Цветной показатель определяет степень насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови.
Его рассчитывают, исходя из соотношения: количество гемоглобина в крови так относится к его содержанию в норме, как число эритроцитов в крови относится к числу эритроцитов, содержащихся в норме.
В зависимости от цветного показателя анемии бывают:
– гипохромные – цветной показатель менее 0,85;
– нормохромные – цветной показатель 0,85-1,05;
– гиперхромные – цветной показатель более 1,05.
Его рассчитывают, исходя из соотношения: количество гемоглобина в крови так относится к его содержанию в норме, как число эритроцитов в крови относится к числу эритроцитов, содержащихся в норме.
В зависимости от цветного показателя анемии бывают:
– гипохромные – цветной показатель менее 0,85;
– нормохромные – цветной показатель 0,85-1,05;
– гиперхромные – цветной показатель более 1,05.
Скорость оседания эритроцитов (СОЭ)
СОЭ является одним из важнейших и распространенных лабораторных показателей.
Можно выделить три типа СОЭ:
– равномерное оседание в течение часа;
– ускоренное оседание в первой половине и замедленное во второй половине часа;
– замедленное в первой половине и ускоренное во второй половине часа.
При клинической оценке СОЭ необходимо помнить, что отмечается медленное ускорение при развитии патологического процесса, а затем также медленное возвращение к норме при правильном лечении. На основании этого можно определить эффективность проводимого лечения.
Ускорение СОЭ отмечается при инфекционных заболеваниях и воспалительных процессах; при заболеваниях почек и печени; при злокачественных опухолях; при анемии (кроме микросфероцитарной и дрепаноцитарной).
Замедление СОЭ чаще отмечается при патологии сердечно-сосудистой системы за счет полицетемии и повышенной концентрации углекислого газа в крови.
Можно выделить три типа СОЭ:
– равномерное оседание в течение часа;
– ускоренное оседание в первой половине и замедленное во второй половине часа;
– замедленное в первой половине и ускоренное во второй половине часа.
При клинической оценке СОЭ необходимо помнить, что отмечается медленное ускорение при развитии патологического процесса, а затем также медленное возвращение к норме при правильном лечении. На основании этого можно определить эффективность проводимого лечения.
Ускорение СОЭ отмечается при инфекционных заболеваниях и воспалительных процессах; при заболеваниях почек и печени; при злокачественных опухолях; при анемии (кроме микросфероцитарной и дрепаноцитарной).
Замедление СОЭ чаще отмечается при патологии сердечно-сосудистой системы за счет полицетемии и повышенной концентрации углекислого газа в крови.
Лейкоциты – «белые клетки крови»
Несколько видов лейкоцитов отличаются между собой по строению и функциям, но все бесцветны, что обусловило название «белые клетки крови». Все лейкоциты имеют ядра, но различаются по продолжительности жизни: от нескольких суток до нескольких десятков дет. Лейкоциты постоянно образуются в кроветворных органах: красном костном мозге, селезенке и лимфатических узлах. Некоторые способны проникать через стенку сосудов и устремляться к пораженным участкам, где поглощают и переваривают болезнетворные микробы и ядовитые вещества.
Все лейкоциты делятся на:
а) незернистые (агранулоциты) лимфоциты, моноциты;
б) зернистые (гранулоциты): нейтрофилы, эозинофилы, базофилы.
Лейкоциты встречаются не только в крови, но и в лимфе (лимфоциты), и выполняют разные функции.
Лимфоциты – вырабатывают особый вид белков – антитела, которые обезвреживают попадающие в организм чужеродные вещества и их яды. Антитела могут сохраняться длительное время в организме человека, повышая его невосприимчивость к повторным заболеваниям и общую сопротивляемость организма.
Моноциты – это фагоциты (греч. «фагос» – поглощающий) крови, т. е. клетки, «пожирающие» чужеродные частицы и их остатки. В частности, моноциты поглощают возбудителей туберкулеза и малярии.
Нейтрофилы – обладают фагоцитарной активностью, убивают бактерии и вирусы и обеззараживают организм человека.
Эозинофилы – кроме воспалительных процессов, участвуют в аллергических реакциях, что обусловлено содержанием антигистаминного вещества: ферменты, инактивирующие вещества, возникающие при проявлении аллергии.
Базофилы – содержат в своих гранулах гепарин и гистамин, принимают участие в воспалительных и аллергических реакциях.
Лейкоцитарная формула – это процентное соотношение отдельных лейкоцитов (см. табл. 5–6).
Картину белой крови при различных заболеваниях определяет совокупность следующих признаков:
1. Общее число лейкоцитов.
а) повышенное число лейкоцитов (лейкоцитоз) отмечается при следующих случаях:
– острых инфекционных заболеваниях;
– воспалительных процессах и интоксикациях;
– коматозных состояниях;
– злокачественных новообразованиях;
– заболеваниях системы кроветворения;
– после большой кровопотери;
– ряде физиологических состояний: беременность с 5–6 месяца, период лактации, предменструальный период, тяжелые физические или психические нагрузки;
б) уменьшение числа лейкоцитов (лейкопения) наблюдается при наличии:
– ряда инфекционных заболеваний (брюшной тиф, малярия, бруцеллез, затяжной септический эндокардит, грипп, корь, вирусный гепатит);
– коллагенозов (системная красная волчанка);
– тяжелого течения воспалительных процессов (лейкоцитоз сменяется лейкопенией);
– воспалительных процессов у стариков и истощенных лиц;
– острого лейкоза (в 50 % случаев);
– лучевой болезни;
– воздействия ряда лекарственных препаратов;
– гастритов, колитов, эндометритов (за счет повышенного выведения лейкоцитов);
– эндокринных заболеваний: акромегалия, болезнь Аддисона, реже – тиреотоксикоз;
– функциональных заболеваний ЦНС (центральной нервной системы).
2. Наличие ядерного сдвига, нейтрофилов.
В изменении нормального соотношения между нейтрофилами различают:
а) ядерный сдвиг влево – в гемограмме появляются молодые и дегенеративные формы нейтрофилов, что наблюдается при инфекционных заболеваниях, интоксикациях и воспалительных процессах, злокачественных новообразованиях.
По характеру различают:
– регенеративный сдвиг – увеличение числа палочкоядерных (П) и юных (Ю) нейтрофилов на фоне общего лейкоцитоза, что говорит о повышенной деятельности костного мозга и наблюдается при воспалительных и гнойно-септических процессах;
– дегенеративный сдвиг – увеличение числа только палочкоядерных нейтрофилов с появлением дегенеративных изменений в клетках, что свидетельствует об угнетении функции костного мозга. Дегенеративный сдвиг на фоне лейкоцитоза отмечается при токсической дизентерии, сальмонелезе, остром перитоните, коме (уремической, диабетической). Дегенеративный сдвиг на фоне лейкопении отмечается при вирусных инфекциях: тифопаратифозных заболеваниях;
– лейкемоидные реакции характеризуются появлением незрелых форм: миелоцитов (М), промиелоцитов и даже миелобластов на фоне выраженного лейкоцитоза. Характерны для инфекционных болезней, туберкулеза, злокачественных новообразований (рак желудка, молочной железы, толстой кишки).
Отношение суммы всех несегментированных форм нейтрофилов к сегментированным называется «индексом сдвига» нейтрофилов и определяется по следующей формуле:
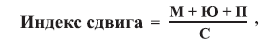
где М – миелоциты, Ю – юные нейтрофилы, П – палочкоядерные, С – сегментоядерные нейтрофилы.
В норме индекс сдвига равен 0,05-0,08. Тяжесть степени заболевания по индексу сдвига:
• тяжелая степень – индекс от 1,0 и выше;
• средней степени – индекс 0,3–1,0;
• легкая степень – индекс не более 0,3.
б) ядерный сдвиг нейтрофилов вправо – среди нейтрофилов преобладают зрелые формы с 5–6 сегментами вместо обычных трех. Индекс сдвига – менее 0,04. Ядерный сдвиг нейтрофилов вправо встречается:
• в норме у 20 % практически здоровых людей;
• при аддисонобирмеровской анемии;
• при полицетемии;
• при лучевой болезни.
Ядерный сдвиг нейтрофилов вправо при инфекционных и воспалительных заболеваниях указывает на благоприятное течение.
3. Нарушение процентного соотношения отдельных лейкоцитов.
Увеличение числа эозинофилов (эозинофилия) отмечается в следующих случаях: при паразитарных заболеваниях; коллагенозах и аллергозах; лечении антибиотиками, сульфаниламидами, АКТГ; заболеваниях системы крови; отморожении и ожоговой болезни; эндокринной патологии (гипотиреоз); скарлатине, туберкулезе, сифилисе.
Уменьшение числа эозинофилов (эозинопения) или их отсутствие (анэозинофилия) наблюдается при брюшном тифе, аномальном состоянии.
Увеличение числа лимфоцитов бывает при физиологическом лимфоцитозе; в детском возрасте; в условиях высокогорья; после физической нагрузки; у женщин в период менструации; при употреблении пищей, богатой углеводами.
Патологический лимфоцитоз бывает при следующих факторах: лимфолейкозах (острый и хронический); выздоровлении после острой инфекции; хроническом туберкулезе и вторичном сифилисе; сывороточной болезни и бронхиальной астме; эндокринных заболеваниях (тиреотоксикоз, гипотиреоз, болезнь Аддисона, гипофункция яичников); В12 – дефицитной анемии и после удаления селезенки.
Уменьшение числа лимфоцитов (лимфопения) отмечается при тяжелом течении инфекционных и гнойно-септических заболеваний; лучевой болезни и лимфогранулематозе.
Увеличение числа моноцитов (моноцитоз) наблюдается при: острых и хронических инфекциях; злокачественных опухолях, лимфогранулематозе; остром моноцитарном лейкозе (до 70 % моноцитов).
Уменьшение числа моноцитов (моноцитопения) наблюдается при инфекционных заболеваниях и тяжелых септических процессах.
Увеличение числа базофилов (базофилия) отмечается при аллергических реакциях, полицетемии, гипотиреозе, хроническом миелолейкозе.
4. Дегенеративные изменения структуры лейкоцитов.
Эти изменения обусловлены заболеваниями и проявляются следующим образом:
– токсическая зернистость – появление в лейкоцитах мелких скоплений;
– кариолизис – разрушение клеточного ядра;
– гиперсегментирование – увеличение числа сегментов (более трех), из которых состоит ядро.
Все лейкоциты делятся на:
а) незернистые (агранулоциты) лимфоциты, моноциты;
б) зернистые (гранулоциты): нейтрофилы, эозинофилы, базофилы.
Лейкоциты встречаются не только в крови, но и в лимфе (лимфоциты), и выполняют разные функции.
Лимфоциты – вырабатывают особый вид белков – антитела, которые обезвреживают попадающие в организм чужеродные вещества и их яды. Антитела могут сохраняться длительное время в организме человека, повышая его невосприимчивость к повторным заболеваниям и общую сопротивляемость организма.
Моноциты – это фагоциты (греч. «фагос» – поглощающий) крови, т. е. клетки, «пожирающие» чужеродные частицы и их остатки. В частности, моноциты поглощают возбудителей туберкулеза и малярии.
Нейтрофилы – обладают фагоцитарной активностью, убивают бактерии и вирусы и обеззараживают организм человека.
Эозинофилы – кроме воспалительных процессов, участвуют в аллергических реакциях, что обусловлено содержанием антигистаминного вещества: ферменты, инактивирующие вещества, возникающие при проявлении аллергии.
Базофилы – содержат в своих гранулах гепарин и гистамин, принимают участие в воспалительных и аллергических реакциях.
Лейкоцитарная формула – это процентное соотношение отдельных лейкоцитов (см. табл. 5–6).
Картину белой крови при различных заболеваниях определяет совокупность следующих признаков:
1. Общее число лейкоцитов.
а) повышенное число лейкоцитов (лейкоцитоз) отмечается при следующих случаях:
– острых инфекционных заболеваниях;
– воспалительных процессах и интоксикациях;
– коматозных состояниях;
– злокачественных новообразованиях;
– заболеваниях системы кроветворения;
– после большой кровопотери;
– ряде физиологических состояний: беременность с 5–6 месяца, период лактации, предменструальный период, тяжелые физические или психические нагрузки;
б) уменьшение числа лейкоцитов (лейкопения) наблюдается при наличии:
– ряда инфекционных заболеваний (брюшной тиф, малярия, бруцеллез, затяжной септический эндокардит, грипп, корь, вирусный гепатит);
– коллагенозов (системная красная волчанка);
– тяжелого течения воспалительных процессов (лейкоцитоз сменяется лейкопенией);
– воспалительных процессов у стариков и истощенных лиц;
– острого лейкоза (в 50 % случаев);
– лучевой болезни;
– воздействия ряда лекарственных препаратов;
– гастритов, колитов, эндометритов (за счет повышенного выведения лейкоцитов);
– эндокринных заболеваний: акромегалия, болезнь Аддисона, реже – тиреотоксикоз;
– функциональных заболеваний ЦНС (центральной нервной системы).
2. Наличие ядерного сдвига, нейтрофилов.
В изменении нормального соотношения между нейтрофилами различают:
а) ядерный сдвиг влево – в гемограмме появляются молодые и дегенеративные формы нейтрофилов, что наблюдается при инфекционных заболеваниях, интоксикациях и воспалительных процессах, злокачественных новообразованиях.
По характеру различают:
– регенеративный сдвиг – увеличение числа палочкоядерных (П) и юных (Ю) нейтрофилов на фоне общего лейкоцитоза, что говорит о повышенной деятельности костного мозга и наблюдается при воспалительных и гнойно-септических процессах;
– дегенеративный сдвиг – увеличение числа только палочкоядерных нейтрофилов с появлением дегенеративных изменений в клетках, что свидетельствует об угнетении функции костного мозга. Дегенеративный сдвиг на фоне лейкоцитоза отмечается при токсической дизентерии, сальмонелезе, остром перитоните, коме (уремической, диабетической). Дегенеративный сдвиг на фоне лейкопении отмечается при вирусных инфекциях: тифопаратифозных заболеваниях;
– лейкемоидные реакции характеризуются появлением незрелых форм: миелоцитов (М), промиелоцитов и даже миелобластов на фоне выраженного лейкоцитоза. Характерны для инфекционных болезней, туберкулеза, злокачественных новообразований (рак желудка, молочной железы, толстой кишки).
Отношение суммы всех несегментированных форм нейтрофилов к сегментированным называется «индексом сдвига» нейтрофилов и определяется по следующей формуле:
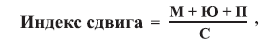
где М – миелоциты, Ю – юные нейтрофилы, П – палочкоядерные, С – сегментоядерные нейтрофилы.
В норме индекс сдвига равен 0,05-0,08. Тяжесть степени заболевания по индексу сдвига:
• тяжелая степень – индекс от 1,0 и выше;
• средней степени – индекс 0,3–1,0;
• легкая степень – индекс не более 0,3.
б) ядерный сдвиг нейтрофилов вправо – среди нейтрофилов преобладают зрелые формы с 5–6 сегментами вместо обычных трех. Индекс сдвига – менее 0,04. Ядерный сдвиг нейтрофилов вправо встречается:
• в норме у 20 % практически здоровых людей;
• при аддисонобирмеровской анемии;
• при полицетемии;
• при лучевой болезни.
Ядерный сдвиг нейтрофилов вправо при инфекционных и воспалительных заболеваниях указывает на благоприятное течение.
3. Нарушение процентного соотношения отдельных лейкоцитов.
Увеличение числа эозинофилов (эозинофилия) отмечается в следующих случаях: при паразитарных заболеваниях; коллагенозах и аллергозах; лечении антибиотиками, сульфаниламидами, АКТГ; заболеваниях системы крови; отморожении и ожоговой болезни; эндокринной патологии (гипотиреоз); скарлатине, туберкулезе, сифилисе.
Уменьшение числа эозинофилов (эозинопения) или их отсутствие (анэозинофилия) наблюдается при брюшном тифе, аномальном состоянии.
Увеличение числа лимфоцитов бывает при физиологическом лимфоцитозе; в детском возрасте; в условиях высокогорья; после физической нагрузки; у женщин в период менструации; при употреблении пищей, богатой углеводами.
Патологический лимфоцитоз бывает при следующих факторах: лимфолейкозах (острый и хронический); выздоровлении после острой инфекции; хроническом туберкулезе и вторичном сифилисе; сывороточной болезни и бронхиальной астме; эндокринных заболеваниях (тиреотоксикоз, гипотиреоз, болезнь Аддисона, гипофункция яичников); В12 – дефицитной анемии и после удаления селезенки.
Уменьшение числа лимфоцитов (лимфопения) отмечается при тяжелом течении инфекционных и гнойно-септических заболеваний; лучевой болезни и лимфогранулематозе.
Увеличение числа моноцитов (моноцитоз) наблюдается при: острых и хронических инфекциях; злокачественных опухолях, лимфогранулематозе; остром моноцитарном лейкозе (до 70 % моноцитов).
Уменьшение числа моноцитов (моноцитопения) наблюдается при инфекционных заболеваниях и тяжелых септических процессах.
Увеличение числа базофилов (базофилия) отмечается при аллергических реакциях, полицетемии, гипотиреозе, хроническом миелолейкозе.
4. Дегенеративные изменения структуры лейкоцитов.
Эти изменения обусловлены заболеваниями и проявляются следующим образом:
– токсическая зернистость – появление в лейкоцитах мелких скоплений;
– кариолизис – разрушение клеточного ядра;
– гиперсегментирование – увеличение числа сегментов (более трех), из которых состоит ядро.
