Страница:
Механизм развития сыпного тифа может быть в виде следующих фаз:
– попадание риккетсий в эндотелиальные клетки;
– появление разрушенных эндотелиальных клеток с развитием риккетсиемии;
– расстройство микроциркуляции, связанное с нарушением функции сосудов;
– тромбоваскулит мелких сосудов;
– формирование специфического иммунитета. Геморрагический васкулит при сыпном тифе возникает в результате тромбообразования, деструктивного васкулита и развития в виде сыпно-тифозных гранулем.
Источником инфекции является больной в период продромы и в течение 3 недель. Механизм заражения заключается в переносе вшами риккетсий. В основном это платяные, реже головные вши, которые выделяют возбудителя с фекалиями через 4–5 дней после кровососания больного и в последующем в течение своей жизни (15–17 дней). Человек заражается риккетсиями при втирании инфицированных экскрементов в кожу или при раздавливании инфицированных вшей. Сезонное повышение случаев заболеваемости отмечается в зимне-весенний период, а инкубационный период при сыпном тифе колеблется от 5 до 25 дней.
Основные клинические симптомы
Диагностика
Лечение
Мероприятия в очаге
Вирусные инфекции, характеризующиеся поражением кожи и слизистых оболочек
Инфекции, вызванные простым герпесом
Основные клинические симптомы
Лечение
Ветреная оспа
Основные клинические симптомы
Диагностика
Лечение
Мероприятия в очаге
Опоясывающий лишай
Основные клинические симптомы
Диагностика
Лечение
Корь
Основные клинические симптомы
Диагностика
Лечение
Мероприятия в очаге
Вирусный гепатит
Вирусный гепатит А
Вирусный гепатит В
Вирусный гепатит С
Вирусный гепатит D
Вирусный гепатит Е
Диагностика
Лечение
Мероприятия в очаге
Профилактика
Краснуха
Основные клинические симптомы
Диагностика
Мероприятия в очаге
Микозы
Кератомикозы
– попадание риккетсий в эндотелиальные клетки;
– появление разрушенных эндотелиальных клеток с развитием риккетсиемии;
– расстройство микроциркуляции, связанное с нарушением функции сосудов;
– тромбоваскулит мелких сосудов;
– формирование специфического иммунитета. Геморрагический васкулит при сыпном тифе возникает в результате тромбообразования, деструктивного васкулита и развития в виде сыпно-тифозных гранулем.
Источником инфекции является больной в период продромы и в течение 3 недель. Механизм заражения заключается в переносе вшами риккетсий. В основном это платяные, реже головные вши, которые выделяют возбудителя с фекалиями через 4–5 дней после кровососания больного и в последующем в течение своей жизни (15–17 дней). Человек заражается риккетсиями при втирании инфицированных экскрементов в кожу или при раздавливании инфицированных вшей. Сезонное повышение случаев заболеваемости отмечается в зимне-весенний период, а инкубационный период при сыпном тифе колеблется от 5 до 25 дней.
Основные клинические симптомы
Отмечается острое начало. Заболевание в начальном периоде характеризуется скрытым периодом, затем наступает быстрый подъем температуры, которая в течение 2–3 дней поднимается до 40 °C, появляются упорная головная боль, тошнота, слабость, бессонница, слуховые и зрительные галлюцинации. Отмечаются эйфория и беспокойство больного. Наблюдаются одутловатость лица, инъекция склер, сухие и яркие губы. На основании нёбного язычка выявляется сыпь в виде мелких кровоизлияний (симптом Розенберга – Винокурова). На переходной складке конъюнктивы с 3–4-го дня может появиться сыпь в виде багрово-фиолетовых пятен. Со стороны сердечно-сосудистой системы наблюдается учащенное сердцебиение и артериальная гипотония. Может также отмечаться понижение мочеотделения.
Период разгара начинается с тяжелых клинических проявлений, которые продолжаются в течение 10 дней. Температура устанавливается на уровне 40 °C и принимает постоянный характер. С 4–5-го дня появляются симптомы менингоэнцефалита. Наблюдаются толчкообразные движения языка, раздражительность. Часто при тяжелой форме заболевания развивается тифозный статус, сопровождающийся эйфорией, дезориентацией больного, появлением возбуждения, зрительных галлюцинаций и стремлением совершать агрессивные действия. Этот делириозный синдром продолжается до 8 дней, одновременно с ним развиваются менингеальные симптомы, которые возникают при наличии серозного менингита. В период разгара (на 4–5-й день) появляется розеолезно-петехиальная сыпь, которая исчезает при надавливании. Она располагается на коже груди, спины, сгибательной поверхности рук. Сыпь редко располагается на ладонях, лице, подошвах.
Элементы сыпи держатся в течение 5–9 дней, после чего исчезают бесследно. Отмечается увеличение печени и селезенки со второй недели заболевания. Обычно язык обложен типичным налетом. Во время окончания периода разгара отмечается постепенное снижение температуры, приобретающие интермиттирующий характер, часто с 3-й недели происходит ее критическое понижение. Лихорадочная стадия длится около 2 недель. В период выздоровления происходит исчезновение симптомов интоксикации и других симптомов, однако слабость и астенический синдром могут держаться.
Период разгара начинается с тяжелых клинических проявлений, которые продолжаются в течение 10 дней. Температура устанавливается на уровне 40 °C и принимает постоянный характер. С 4–5-го дня появляются симптомы менингоэнцефалита. Наблюдаются толчкообразные движения языка, раздражительность. Часто при тяжелой форме заболевания развивается тифозный статус, сопровождающийся эйфорией, дезориентацией больного, появлением возбуждения, зрительных галлюцинаций и стремлением совершать агрессивные действия. Этот делириозный синдром продолжается до 8 дней, одновременно с ним развиваются менингеальные симптомы, которые возникают при наличии серозного менингита. В период разгара (на 4–5-й день) появляется розеолезно-петехиальная сыпь, которая исчезает при надавливании. Она располагается на коже груди, спины, сгибательной поверхности рук. Сыпь редко располагается на ладонях, лице, подошвах.
Элементы сыпи держатся в течение 5–9 дней, после чего исчезают бесследно. Отмечается увеличение печени и селезенки со второй недели заболевания. Обычно язык обложен типичным налетом. Во время окончания периода разгара отмечается постепенное снижение температуры, приобретающие интермиттирующий характер, часто с 3-й недели происходит ее критическое понижение. Лихорадочная стадия длится около 2 недель. В период выздоровления происходит исчезновение симптомов интоксикации и других симптомов, однако слабость и астенический синдром могут держаться.
Диагностика
Проводится на основании клинических симптомов и бактериологического обследования для выделения возбудителя. Со 2-й недели исследуются парные сыворотки с целью обнаружения антител и нарастания их титра.
Лечение
Этиотропное лечение проводится с помощью препаратов тетрациклинового ряда и левомицетина. Тетрациклин назначается в суточной дозировке по 1,2–1,5 г в 4 приема в лихорадочный период и еще в течение 2 дней без температурной реакции. Суточная дозировка левомицетина составляет 2 г.
Назначаются также дезинтоксикационные препараты, сердечные гликозиды, диуретики, анальгетики, витамины и антикоагулянты.
Особое внимание уделяется уходу за больными. Его кожу ежедневно протирают, во избежание возникновения пролежней в области крестца и ягодиц подкладывают резиновый круг. Необходимо следить за опорожнением его мочевого пузыря и по показаниям прибегать к его катетеризации, а также при отсутствии стула делают очистительную клизму.
Резкие головные боли облегчаются прикладыванием пузыря со льдом.
Питание больного обеспечивается полужидкой пищей.
Назначаются также дезинтоксикационные препараты, сердечные гликозиды, диуретики, анальгетики, витамины и антикоагулянты.
Особое внимание уделяется уходу за больными. Его кожу ежедневно протирают, во избежание возникновения пролежней в области крестца и ягодиц подкладывают резиновый круг. Необходимо следить за опорожнением его мочевого пузыря и по показаниям прибегать к его катетеризации, а также при отсутствии стула делают очистительную клизму.
Резкие головные боли облегчаются прикладыванием пузыря со льдом.
Питание больного обеспечивается полужидкой пищей.
Мероприятия в очаге
Показанием для выписки является клиническое выздоровление, но не ранее чем через 12 дней после нормализации температуры. Допуск в коллектив разрешается только после клинического выздоровления и при отсутствии педикулеза.
В очаге проводится дезинфекция и дезинсекция белья, одежды и постельных принадлежностей.
За контактными устанавливается медицинское наблюдение в течение 25 дней от проведения санитарной обработки. При повышении температуры необходима их госпитализация. Неспецифической профилактикой являются борьба с педикулезом и раннее выявление больных. О последнем немедленно сообщается в вышестоящие инстанции.
Прививание против сыпного тифа производится в отношении лиц, по роду работы подвергающихся возможности заражения (персонал больниц и сотрудники железнодорожного и водного транспорта в случае эпидемиологического неблагополучия).
В очаге проводится дезинфекция и дезинсекция белья, одежды и постельных принадлежностей.
За контактными устанавливается медицинское наблюдение в течение 25 дней от проведения санитарной обработки. При повышении температуры необходима их госпитализация. Неспецифической профилактикой являются борьба с педикулезом и раннее выявление больных. О последнем немедленно сообщается в вышестоящие инстанции.
Прививание против сыпного тифа производится в отношении лиц, по роду работы подвергающихся возможности заражения (персонал больниц и сотрудники железнодорожного и водного транспорта в случае эпидемиологического неблагополучия).
Вирусные инфекции, характеризующиеся поражением кожи и слизистых оболочек
Инфекции, вызванные простым герпесом
Герпетическая инфекция – инфекционное заболевание, вызванное вирусом простого герпеса, характеризующееся поражением слизистых оболочек и кожи в виде группы пузырьков на гиперемированной коже, иногда поражением глаз и внутренних органов, нервной системы.
Возбудитель простого герпеса подразделяется на 6 антигенных групп. Наиболее часто встречаются заболевания, вызываемые I и II типами вируса, а также генитальный герпес и инфекции новорожденных.
Вирус проникает в организм через мацирированную кожу и слизистые оболочки. Передача инфекции происходит контактным путем.
Возбудитель простого герпеса подразделяется на 6 антигенных групп. Наиболее часто встречаются заболевания, вызываемые I и II типами вируса, а также генитальный герпес и инфекции новорожденных.
Вирус проникает в организм через мацирированную кожу и слизистые оболочки. Передача инфекции происходит контактным путем.
Основные клинические симптомы
Основными проявлениями являются пузырьки на гиперемированном участке кожи, располагающиеся на лице, половых органах или ягодицах. Процесс имеет склонность к рецидивированию. Могут проявляться и общие симптомы в виде головной боли, недомогания и субфебрильной температуры. Появление сыпи происходит через 7–10 дней от начала заражения и сопровождается жжением и зудом. Пузырьки ссыхаются в корочки либо вскрываются с образованием эрозий.
Лечение
Назначаются ацикловир и противовирусные мази. Существует и герпетическая поливакцина. Кроме того, назначается лейкоцитарный интерферон, а также вводится человеческий иммуноглобулин.
Ветреная оспа
Ветреная оспа – острое инфекционное заболевание, которое вызывается вирусом, относящимся к герпетическим вирусам, и сопровождающейся умеренной лихорадкой и появлением на коже пузырьков с прозрачным содержимым.
Вирус ветреной оспы отличается летучестью и может легко проникать в соседние помещения. Вирусы ветреной оспы и опоясывающего лишая идентичны.
Пути заражения – воздушный, воздушно-капельный и контактный (содержимым пузырьков и слизью из носоглотки). Через третьи лица заболевание не передается. При передаче плоду вируса трансплацентарным путем от матери возможно формирование у него пороков развития.
Инкубационный период составляет 2–3 недели. В это время вирус накапливается в крови. Затем он фиксируется в ростковом слое эпидермы, вызывая дистрофию, что приводит к образованию мелких полостей, сливающихся в однокамерную везикулу без воспалительной реакции вокруг нее. По мере выздоровления происходит обратное всасывание жидкости, подсыхание и образование корочки, после отпадения которой не остается рубцов. Выздоровление наступает по мере накопления антител к вирусу.
Вирус ветреной оспы отличается летучестью и может легко проникать в соседние помещения. Вирусы ветреной оспы и опоясывающего лишая идентичны.
Пути заражения – воздушный, воздушно-капельный и контактный (содержимым пузырьков и слизью из носоглотки). Через третьи лица заболевание не передается. При передаче плоду вируса трансплацентарным путем от матери возможно формирование у него пороков развития.
Инкубационный период составляет 2–3 недели. В это время вирус накапливается в крови. Затем он фиксируется в ростковом слое эпидермы, вызывая дистрофию, что приводит к образованию мелких полостей, сливающихся в однокамерную везикулу без воспалительной реакции вокруг нее. По мере выздоровления происходит обратное всасывание жидкости, подсыхание и образование корочки, после отпадения которой не остается рубцов. Выздоровление наступает по мере накопления антител к вирусу.
Основные клинические симптомы
Через 1–2 недели после заражения появляется сыпь на лице, волосистой части головы и туловища, а также происходит повышение температуры. Элементы сыпи из пятнисто-папулезных элементов превращаются в пузырьки, а затем в пустулы, по краю которых отмечается кайма гиперемии. Пузырьки подсыхают, образуя тонкие корочки, которые затем отпадают без следов. Сыпь высыпает толчками через 1–2 дня, поэтому ее элементы носят полиморфный характер. Кроме того, она сопровождается зудом и покалыванием. Со стороны крови отмечается лейкопения. Осложнения ветреной оспы встречаются редко, но носят тяжелый характер: пневмония, серозный менингит, энцефалит и присоединение вторичной инфекции.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных.
Лечение
Рекомендуется ежедневная смена белья, местно применяется смазывание элементов сыпи раствором бриллиантового зеленого, марганцовокислого калия и метиленового синего. При присоединении вторичной инфекции назначаются антибиотики, а при интоксикации – дезинтоксикационная терапия.
Мероприятия в очаге
Больной считается зараженным до 9-го дня высыпания, лечение чаще всего амбулаторное. При установлении диагноза разобщение начинается с 11-го дня контакта, при повторных случаях в детских учреждениях разобщение не проводят.
В коллектив ребенок допускается после клинического выздоровления.
В коллектив ребенок допускается после клинического выздоровления.
Опоясывающий лишай
Опоясывающий лишай – вирусное заболевание, проявляющееся пузырьками на отечно-гиперемированной коже с локализацией по ходу нервов (межреберных или тройничных). Он часто развивается у больного с недостаточностью иммунной системы, на фоне лечения кортикостероидными препаратами и иммунодепрессантами.
Основные клинические симптомы
Заболевание начинается с резкой боли и часто предшествует началу высыпания. Пузырьки сливаются в крупные пузыри, а их содержимое становится геморрагическим, могут также появиться очаги некроза.
Продолжительность заболевания составляет 3–4 недели. Однако боль может длиться до нескольких месяцев.
Продолжительность заболевания составляет 3–4 недели. Однако боль может длиться до нескольких месяцев.
Диагностика
Постановка окончательного диагноза производится на основании клинических данных.
Лечение
Основное лечение проводится противовирусными средствами (ацикловир и др.), местно применяются теброфеноловая и оксолиновая мази. Для обезболивания используются анальгин, баралгин и др. А также назначаются витамины группы В.
При присоединении вторичной инфекции применяются антибактериальные средства.
При присоединении вторичной инфекции применяются антибактериальные средства.
Корь
Корь – острое инфекционное заболевание, вызываемое коревым вирусом, проявляющееся интоксикацией, этапным высыпанием пятнисто-папулезной сыпи и катаральными поражениями верхних дыхательных путей и слизистых оболочек. Различают реактивную (типичную корь), атипичную форму. По тяжести могут быть легкие, среднетяжелые и тяжелые формы.
Возбудитель – РНК-содержащий вирус. Источник инфекции – больной человек. Пути передачи – воздушно-капельный. Обычно болеют непривитые дети и взрослые. Поражает вирус преимущественно дыхательные пути, толстую кишку, циркулирует в крови, также он обладает способностью поражать нервную систему. Инкубационный период составляет 9–17 дней при серопрофилактике.
Возбудитель – РНК-содержащий вирус. Источник инфекции – больной человек. Пути передачи – воздушно-капельный. Обычно болеют непривитые дети и взрослые. Поражает вирус преимущественно дыхательные пути, толстую кишку, циркулирует в крови, также он обладает способностью поражать нервную систему. Инкубационный период составляет 9–17 дней при серопрофилактике.
Основные клинические симптомы
Начальный период (катаральный) длится 3–4 дня, при этом отмечаются повышение температуры, общее недомогание, вялость, разбитость, понижение аппетита, нарушение сна, головная боль и конъюнктивит.
На 2–3-й день происходит снижение температуры и усиление насморка, появляются грубый кашель и пятна Бельского – Филатова – Коплика на слизистой оболочке рта. Они сохраняются до начала высыпания, а затем постепенно исчезают. Иногда можно заметить продромальную сыпь – мелкие бедно-розовые, пятнисто-папулезные элементы на лице, шее и туловище.
Период высыпания. Происходит резкое усиление катаральных явлений. Появляются конъюнктивит и одутловатость лица (опухание век), обостряется слезотечение, возникает светобоязнь и вновь повышается температура. Также отмечаются симптомы бронхита и интоксикации: вялость, сонливость и бред на высоте температуры.
Для коревой сыпи характерны пятнисто-папулезные элементы, некоторые из них сливаются между собой, образуя крупные сливные элементы с фестончатыми краями на неизмененном фоне кожи.
Характерным является этапность высыпания сыпи:
– 1-й день – лицо;
– 2-й день – туловище и руки;
– 3-й день – все тело.
На 3-й день сыпь бледнеет и исчезает в обратном порядке, а от нее остается пигментация.
Период пигментации. Начинается на 3–4-й день от начала высыпания. Температура снижается, уменьшаются катаральные явления, сыпь оставляет пигментацию. У некоторых больных отмечается отрубевидное шелушение. После перенесенной кори наблюдает неврологическая симптоматика: утомляемость, сонливость и астенизация. Со стороны крови отмечаются лейкопения, нейтрофилез и увеличение СОЭ. Митигированная корь является атипичной формой, которая возникает в некоторых случаях с поздним введением иммуноглобулина. При данной форме инкубационный период удлиняется до 21 дня, все периоды заболевания протекают укороченными, симптомы выражены слабо, а температура повышается незначительно.
Осложнениями кори могут быть пневмония, ларингит, энцефалиты и менингиты.
На 2–3-й день происходит снижение температуры и усиление насморка, появляются грубый кашель и пятна Бельского – Филатова – Коплика на слизистой оболочке рта. Они сохраняются до начала высыпания, а затем постепенно исчезают. Иногда можно заметить продромальную сыпь – мелкие бедно-розовые, пятнисто-папулезные элементы на лице, шее и туловище.
Период высыпания. Происходит резкое усиление катаральных явлений. Появляются конъюнктивит и одутловатость лица (опухание век), обостряется слезотечение, возникает светобоязнь и вновь повышается температура. Также отмечаются симптомы бронхита и интоксикации: вялость, сонливость и бред на высоте температуры.
Для коревой сыпи характерны пятнисто-папулезные элементы, некоторые из них сливаются между собой, образуя крупные сливные элементы с фестончатыми краями на неизмененном фоне кожи.
Характерным является этапность высыпания сыпи:
– 1-й день – лицо;
– 2-й день – туловище и руки;
– 3-й день – все тело.
На 3-й день сыпь бледнеет и исчезает в обратном порядке, а от нее остается пигментация.
Период пигментации. Начинается на 3–4-й день от начала высыпания. Температура снижается, уменьшаются катаральные явления, сыпь оставляет пигментацию. У некоторых больных отмечается отрубевидное шелушение. После перенесенной кори наблюдает неврологическая симптоматика: утомляемость, сонливость и астенизация. Со стороны крови отмечаются лейкопения, нейтрофилез и увеличение СОЭ. Митигированная корь является атипичной формой, которая возникает в некоторых случаях с поздним введением иммуноглобулина. При данной форме инкубационный период удлиняется до 21 дня, все периоды заболевания протекают укороченными, симптомы выражены слабо, а температура повышается незначительно.
Осложнениями кори могут быть пневмония, ларингит, энцефалиты и менингиты.
Диагностика
Проводится на основании эпидемиологических данных, характерных клинических симптомов, а также вирусологического и серологического методов. Помимо этих методов диагностики, применяется иммунофлюоресцентный метод в конце продромального периода и в период высыпания. Проводится исследование отпечатков, обработанных специфической сывороткой для выявления антигенов вируса кори.
Лечение
При тяжелом течении и осложнениях показана госпитализация. В основе лечения – постельный режим, уход за слизистыми оболочками и прием симптоматических средств.
Мероприятия в очаге
Непривитые и не болевшие корью дети разобщаются на 17 дней от момента контакта, а получившие иммуноглобулин – на 21 день. При установлении точного контакта они разобщаются с 8-го дня. Полное прививание детей в 1 год и 6 лет обеспечивает предупреждение кори.
В виду меньшего охвата в проймах коревыми прививками желательна вакцинация всех или только получивших 2 прививки. Постэксиозиционная профилактика заключается в назначении прививки в первые 3 дня контакта и иммуноглобулина внутримышечно. Последний обеспечивает защиту при введении до 7-го дня после контакта, также показано его введение детям первого года жизни.
В виду меньшего охвата в проймах коревыми прививками желательна вакцинация всех или только получивших 2 прививки. Постэксиозиционная профилактика заключается в назначении прививки в первые 3 дня контакта и иммуноглобулина внутримышечно. Последний обеспечивает защиту при введении до 7-го дня после контакта, также показано его введение детям первого года жизни.
Вирусный гепатит
Вирусный гепатит – группа инфекционных заболеваний с преимущественным поражением печени и выраженными симптомами интоксикации.
Этиологически различают вирусный гепатит А, В, С, D и Е. По клиническому течению выделяют легкую, среднетяжелую и тяжелую злокачественную формы (гепатит В и D). Течение может быть острым, хроническим, с осложнениями или без них.
Этиологически различают вирусный гепатит А, В, С, D и Е. По клиническому течению выделяют легкую, среднетяжелую и тяжелую злокачественную формы (гепатит В и D). Течение может быть острым, хроническим, с осложнениями или без них.
Вирусный гепатит А
Протекает остро, циклично с кратковременными симптомами интоксикации и нарушениями функции печени, характеризуется доброкачественным течением. Инкубационный период составляет от 10 до 45 дней. Возбудитель заболевания – РНК-содержащий вирус. Источник инфекции – больные в преджелтушном и желтушном периоде, а также с безжелтушной формой. Возбудитель выделяется с испражнениями, а заражение происходит через грязные руки и зараженные продукты.
Характерным симптомом является повышение температуры до 38–40 °C, головная боль, боли в мышцах, легкие катаральные явления, одновременно снижается аппетит, появляются тошнота, рвота и боли в правом подреберье, а также темная мочи и обесцвеченный кал.
На 5–6-й день болезни появляется обесцвеченный кал, желтое окрашивание склер и кожи. В этот период отмечается улучшение состояния больного. Желтуха может держаться до 1 месяца. Характерны брадикардия и снижение артериального давления. Затяжное течение заболевания встречается редко.
Характерным симптомом является повышение температуры до 38–40 °C, головная боль, боли в мышцах, легкие катаральные явления, одновременно снижается аппетит, появляются тошнота, рвота и боли в правом подреберье, а также темная мочи и обесцвеченный кал.
На 5–6-й день болезни появляется обесцвеченный кал, желтое окрашивание склер и кожи. В этот период отмечается улучшение состояния больного. Желтуха может держаться до 1 месяца. Характерны брадикардия и снижение артериального давления. Затяжное течение заболевания встречается редко.
Вирусный гепатит В
Возбудитель – ДНК-содержащий вирус, который не разрушается высокой температурой. Источник инфекции – больной человек. Основные пути передачи: половой, плацентарный, при родах, переливании крови и ее препаратов, а также при использовании нестерильных шприцов и инструментов. Продолжительность инкубационного периода составляет до 100 дней. Заболевание начинается постепенно, когда отмечаются потеря аппетита, тошнота, рвота, изжога и боли в эпигастральной области и печени. Через 2 недели появляется темная моча, кал становится бесцветным, в дальнейшем развивается желтуха, которая держится в течение 1–2 недель, но может продолжаться до 3 месяцев. Обычно заболевание протекает тяжело, возможен переход в хроническую форму, которая характеризуется прогрессирующим течением и может осложниться циррозом печени, печеночной энцефалопатией. Кроме того, возможно наступление коматозного состояния.
Вирусный гепатит С
Данное заболевание характеризуется парентеральным механизмом передачи. Возбудитель – РНК-содержащий вирус. По клиническим симптомам течение заболевания напоминает гепатит B. Часто возникает хронический процесс.
Вирусный гепатит D
Возбудитель – РНК-содержащий вирус. Отмечается более тяжелое течение, часто развивается печеночная энцефалопатия. Возможно возникновение хронической формы заболевания.
Вирусный гепатит Е
Возбудитель – РНК-содержащий вирус. Источник инфекции – больной человек. Заражение происходит орально-фекальным путем. Инкубационный период составляет 30–40 дней. Клиническая картина такая же, как и при гепатите А, но с более тяжелым течением.
Диагностика
Основой для постановки диагноза служат характерные клинические симптомы. В крови определяется повышение связанного билирубина, увеличивается активность сывороточных ферментов, выявляется положительная тимоловая проба.
В моче определяются желчные пигменты. Для определения вида вирусного гепатита применяют иммунологические методы.
При гепатите A в сыворотке крови определяется иммуноглобулин М (JM) или четырехкратное нарастание антител IgG.
При гепатите B в сыворотке крови обнаруживается поверхностный антиген (НВg Ag), который выявляется в инкубационном периоде, антитела к этому антигену определяют через 3 месяца от начала инфекции.
Для гепатитов C и D характерно наличие антител (анти-НСV, анти-НDV) в сыворотке крови.
В моче определяются желчные пигменты. Для определения вида вирусного гепатита применяют иммунологические методы.
При гепатите A в сыворотке крови определяется иммуноглобулин М (JM) или четырехкратное нарастание антител IgG.
При гепатите B в сыворотке крови обнаруживается поверхностный антиген (НВg Ag), который выявляется в инкубационном периоде, антитела к этому антигену определяют через 3 месяца от начала инфекции.
Для гепатитов C и D характерно наличие антител (анти-НСV, анти-НDV) в сыворотке крови.
Лечение
Обязательная госпитализация больных, назначается постельный режим, диета 5а или 5, витамины С, группы B, раствор глюкозы. В тяжелых случаях проводятся инфузионная терапия, гипербарическая оксигенация, экстракорпоральная детоксикация и другие лечебные мероприятия.
Мероприятия в очаге
Изоляция контактных не проводится. При гепатите A за ними устанавливается лишь медицинское наблюдение в течение 35 дней.
Выписка больных осуществляется при нормализации уровня билирубина и других показателей. Реконвалесценты гепатита A считаются нетрудоспособными в течение 2–4 недель в зависимости от тяжести болезни. Они также освобождаются от тяжелых физических нагрузок на 3–6 месяцев. Реконвалесценты гепатита B могут вернуться к труду не ранее чем через 4–5 недель. Период освобождения от тяжелого физического труда для них составляет до 12 месяцев.
Все реконвалесценты обследуются через 1 месяц в стационаре.
Дети, являющие реконвалесцентами гепатита А, обследуются в поликлинике через 3–6 месяцев и снимаются с учета. А перенесшие гепатит В обследуются в стационаре через 9 и 12 месяцев.
Взрослые реконвалесценты, перенесшие гепатит А, обследуются в поликлинике и снимаются с учета. А в случае выздоровления после заболевания гепатитом В они обследуются в поликлинике через 3, 6, 9 и 12 месяцев от начала заболевания.
Выписка больных осуществляется при нормализации уровня билирубина и других показателей. Реконвалесценты гепатита A считаются нетрудоспособными в течение 2–4 недель в зависимости от тяжести болезни. Они также освобождаются от тяжелых физических нагрузок на 3–6 месяцев. Реконвалесценты гепатита B могут вернуться к труду не ранее чем через 4–5 недель. Период освобождения от тяжелого физического труда для них составляет до 12 месяцев.
Все реконвалесценты обследуются через 1 месяц в стационаре.
Дети, являющие реконвалесцентами гепатита А, обследуются в поликлинике через 3–6 месяцев и снимаются с учета. А перенесшие гепатит В обследуются в стационаре через 9 и 12 месяцев.
Взрослые реконвалесценты, перенесшие гепатит А, обследуются в поликлинике и снимаются с учета. А в случае выздоровления после заболевания гепатитом В они обследуются в поликлинике через 3, 6, 9 и 12 месяцев от начала заболевания.
Профилактика
Первичная профилактика – это вакцинация.
При гепатите А массовая и экспозиционная профилактика возможна вместе с иммуноглобулином 0,02 мг/кг в течение 2 недель от контакта.
Профилактика гепатита В – первичная вакцинация: I вакцинация – новорожденный (1-е сутки), II вакцинация – 1-й месяц жизни, III вакцинация – 5–6 месяцев, постэксиозиционная вакцинация: 0–1 – 2 – 12 месяцев с контролем за маркерами в первый день специфического иммуноглобулина 0,12 мг/кг (не менее 6 МЕ/кг) в разные участки. При контакте вакцинированного определяют уровень анти-НВg, при уровне более 10 м МЕ/мл вакцину не вводят, а при уровне менее 10 м МЕ/мл вводят дозу вакцины и 2 дозы иммуноглобулина с интервалом в 1 месяц. При статусе контакта с хроническим гепатитом В рекомендуется прививание от гепатита А. Противопоказанием для проведения прививок при гепатите В является аллергическая реакция на пекарские дрожжи. Специфических средств профилактики гепатитов С и D нет.
Профилактика гепатита Е такая же, как и для гепатита А.
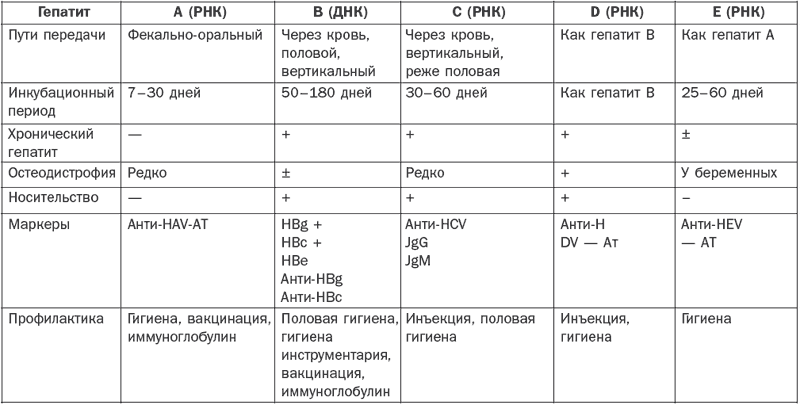
В табл. 2 приведены особенности путей передачи и течения гепатитов разной этиологии.
Таблица 2
Особенности гепатитов разной этиологии
При гепатите А массовая и экспозиционная профилактика возможна вместе с иммуноглобулином 0,02 мг/кг в течение 2 недель от контакта.
Профилактика гепатита В – первичная вакцинация: I вакцинация – новорожденный (1-е сутки), II вакцинация – 1-й месяц жизни, III вакцинация – 5–6 месяцев, постэксиозиционная вакцинация: 0–1 – 2 – 12 месяцев с контролем за маркерами в первый день специфического иммуноглобулина 0,12 мг/кг (не менее 6 МЕ/кг) в разные участки. При контакте вакцинированного определяют уровень анти-НВg, при уровне более 10 м МЕ/мл вакцину не вводят, а при уровне менее 10 м МЕ/мл вводят дозу вакцины и 2 дозы иммуноглобулина с интервалом в 1 месяц. При статусе контакта с хроническим гепатитом В рекомендуется прививание от гепатита А. Противопоказанием для проведения прививок при гепатите В является аллергическая реакция на пекарские дрожжи. Специфических средств профилактики гепатитов С и D нет.
Профилактика гепатита Е такая же, как и для гепатита А.
В табл. 2 приведены особенности путей передачи и течения гепатитов разной этиологии.
Таблица 2
Особенности гепатитов разной этиологии

Краснуха
Краснуха – инфекционное заболевание, вызванное вирусом краснухи, характеризующееся незначительно выраженными катаральными симптомами со стороны верхних дыхательных путей и увеличением затылочных и других групп лимфоузлов и мелкопятнистой сыпи.
Возбудитель краснухи – РНК-содержащий вирус. Источником инфекции являются больные люди и вирусоносители. Путь передачи – воздушно-капельный, но имеет место и трансплацентарный путь заражения плода. Вирус размножается в лимфатических узлах и циркулирует в крови. Инкубационный период составляет 15–24 дня.
Возбудитель краснухи – РНК-содержащий вирус. Источником инфекции являются больные люди и вирусоносители. Путь передачи – воздушно-капельный, но имеет место и трансплацентарный путь заражения плода. Вирус размножается в лимфатических узлах и циркулирует в крови. Инкубационный период составляет 15–24 дня.
Основные клинические симптомы
Основным симптомом является мелкоточечная сыпь, которая появляется на лице и в течение нескольких часов распространяется по всему телу с преимущественной локализацией на разгибательных поверхностях конечностей. За 1–2 дня до появления сыпи могут возникнуть слабовыраженные катаральные явления, на слизистой щек и мягком нёбе появляются розовые пятна, отмечается кратковременное повышение температуры до 37,5 °C, иногда до 39 °C. Характерным симптомом для краснухи является увеличение затылочных лимфоузлов.
Женщина, контактировавшая с больным краснухой, во время беременности может родить ребенка с врожденными уродствами, в этих случаях настоятельно рекомендуется прервать беременность.
Женщина, контактировавшая с больным краснухой, во время беременности может родить ребенка с врожденными уродствами, в этих случаях настоятельно рекомендуется прервать беременность.
Диагностика
Помимо клинических и эпидемиологических данных, диагноз подтверждается результатами вирусологических и иммунологических исследований.
Мероприятия в очаге
С 2007 года вакцинацией охватываются девушки и молодые женщины. Контактных детей не прививают. При контакте беременной у нее определяются антитела JgG, а при их отсутствии производится повторный анализ через 4–5 недель. Если антитела появились, предлагают прерывание беременности, если нет – берут еще одну пробу через 1 месяц. Иммуноглобулин вводят лишь в тех случаях, если женщина не желает прерывать беременность, в дозировке 0,55 мл/кг.
Микозы
Микозы – грибковые заболевания кожи человека и животных, которые, в зависимости от возбудителя и поражения ткани, подразделяются на кератомикозы, дерматофитии, кандидоз и глубокие микозы.
Кератомикозы
К кератомикозам относится разноцветный лишай – заболевание, характеризующееся появлением преимущественно на верхней части туловища пятен коричневатого и белого цвета, очаги отграничены от прилежащих участков. Чаще всего болеют дети и молодые люди. Предрасполагающие факторы имеют определенное значение. К ним относятся повышенная потливость, пониженное питание и др.
На коже появляются желтовато-розовые пятна, которые могут приобрести коричневую окраску. Мелкие чешуйки напоминают отруби.
При кератомикозе поражается грибками роговой слой эпидермиса при отсутствии острых воспалительных явлений. Заболевание малоконтагиозно.
На коже появляются желтовато-розовые пятна, которые могут приобрести коричневую окраску. Мелкие чешуйки напоминают отруби.
При кератомикозе поражается грибками роговой слой эпидермиса при отсутствии острых воспалительных явлений. Заболевание малоконтагиозно.
