Страница:
Для того чтобы понять, отчего человек испытывает боль, очень важно не только провести медицинское обследование, но и принять во внимание его психическое состояние. Единственная возможность для этого – искренний разговор о сложившейся ситуации, а это требует доверия между сторонами. Часто для человека, мучимого хроническими болями, бывает большим облегчением лишь сама возможность поговорить с кем-нибудь о своих тревогах. Однако для того, чтобы добиться той откровенности и доверия, которые необходимы для достижения удовлетворительного результата, могут потребоваться многие и длительные беседы.
Необходимо подчеркнуть еще раз, что боль, связанная с психическими факторами, не имеет ничего общего с воображением или осознанной выдумкой. Боль психического происхождения так же реальна и очевидна, как страдание, причина которого – перелом ноги или аппендицит, поэтому она должна приниматься так же серьезно.
Таким образом:
• всякая, боль независимо от причин указывает на какие-то нарушения в организме, и требует квалифицированной медицинской помощи для ее устранения;
• человек, стремясь уменьшить порог восприятия боли, может помочь себе сам, используя для этого приемы аутогенной тренировки, речь о которых пойдет в следующей главе.
Глава 2
Обследование у врача
Лабораторные и инструментальные исследования
Современные методы лечения
Лечебная физическая культура
Правила занятий
Противопоказания к лечебной гимнастике
Лечебный самомассаж
Противопоказания к проведению самомассажа
Основные приемы лечебного самомассажа
Правила проведения самомассажа
Точечный массаж
Необходимо подчеркнуть еще раз, что боль, связанная с психическими факторами, не имеет ничего общего с воображением или осознанной выдумкой. Боль психического происхождения так же реальна и очевидна, как страдание, причина которого – перелом ноги или аппендицит, поэтому она должна приниматься так же серьезно.
Таким образом:
• всякая, боль независимо от причин указывает на какие-то нарушения в организме, и требует квалифицированной медицинской помощи для ее устранения;
• человек, стремясь уменьшить порог восприятия боли, может помочь себе сам, используя для этого приемы аутогенной тренировки, речь о которых пойдет в следующей главе.
Глава 2
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТЕОХОНДРОЗА ПОЗВОНОЧНИКА
…Сознание своей болезни и готовность лечиться уже начало исцеления.
М. Сервантес
Обследование у врача
Большое значение в правильной постановке диагноза имеет обстоятельный разговор с врачом о том, как началась болезнь, ее характере и продолжительности. Тщательный учет всех обстоятельств: наследственных факторов, условий работы, отдыха и семейного быта – часто бывает хорошим подспорьем в постановке диагноза. Поэтому нет ничего необычного в том, что половина или даже больше времени на приеме у врача будет уделено подобным вопросам.
После беседы начинается непосредственное обследование, в ходе которого врач проверяет функционирование мышц спины и ног, для чего больной наклоняется вперед, назад, в стороны, а также поворачивает туловище вправо и влево и рассказывает о своих ощущениях. Чтобы установить причину болезни, врач ощупывает мышцы спины и кости скелета (рис. 25). Во время обследования выявляются источники болевых ощущений и степень подвижности позвонков. Врач проверяет, не напряжены ли мышцы, что может быть признаком раздражения близлежащих тканей.
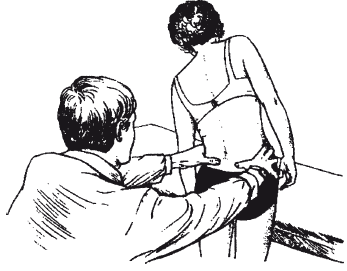
Надавливая на крестцово-поясничные суставы и копчик, а также осторожно постукивая по ним пальцами, можно вызвать у обследуемого болевые ощущения, чтобы определить их настоящий источник. Подвижность реберной дуги врач контролирует, положив руки на грудную клетку больного, в то время как тот делает глубокие вдох и выдох. Надавливая на разные участки грудной клетки и грудного отдела позвоночника, определяют болевые точки.
При определении степени подвижности шейного отдела позвоночника больной наклоняется вперед, назад и в стороны, а также поворачивает туловище вправо и влево. Проверяя подвижность между отдельными позвонками, врач прощупывает их. Надавливая на мышцы шеи и плечевого пояса, он выявляет повышенную напряженность и болезненность в этих местах.
Иногда в дополнение к обследованию врач проводит вытяжение позвоночника, с тем, чтобы попытаться снять боли. В некоторых случаях в местах, представляющихся вероятными источниками болей, делают местную аналгезию (обезболивание). Устранение (купирование) болей означает правильное определение пораженного участка. Верное выявление точки обезболивания приводит к облегчению состояния на более или менее длительный срок.
Итак, в результате беседы и тщательного обследования врач пытается определить причину болезненных явлений, что необходимо для правильной постановки диагноза и выбора эффективного способа лечения. Для подтверждения диагноза могут потребоваться дополнительные лабораторные и инструментальные обследования.
После беседы начинается непосредственное обследование, в ходе которого врач проверяет функционирование мышц спины и ног, для чего больной наклоняется вперед, назад, в стороны, а также поворачивает туловище вправо и влево и рассказывает о своих ощущениях. Чтобы установить причину болезни, врач ощупывает мышцы спины и кости скелета (рис. 25). Во время обследования выявляются источники болевых ощущений и степень подвижности позвонков. Врач проверяет, не напряжены ли мышцы, что может быть признаком раздражения близлежащих тканей.

Рис. 25. Определение функциональных возможностей позвоночника во время врачебного обследованияВ исследование также входит проверка сухожильных рефлексов, т. е. врач вызывает непроизвольное движение ноги ударом молоточка, например, по ахиллову сухожилию. По рефлексам врач судит о состоянии нервов, отвечающих за работу ног. Это важно, например, при диагностировании межпозвонковой грыжи. Для выявления этой болезни применяется и другой способ: больной поднимает поочередно ноги вверх и говорит о своих ощущениях. Проверка силы мышц и их чувствительности – еще один прием для выявления причины болезни: ослабление обеих этих функций обычно бывает признаком поражения спинномозговых нервов.
Надавливая на крестцово-поясничные суставы и копчик, а также осторожно постукивая по ним пальцами, можно вызвать у обследуемого болевые ощущения, чтобы определить их настоящий источник. Подвижность реберной дуги врач контролирует, положив руки на грудную клетку больного, в то время как тот делает глубокие вдох и выдох. Надавливая на разные участки грудной клетки и грудного отдела позвоночника, определяют болевые точки.
При определении степени подвижности шейного отдела позвоночника больной наклоняется вперед, назад и в стороны, а также поворачивает туловище вправо и влево. Проверяя подвижность между отдельными позвонками, врач прощупывает их. Надавливая на мышцы шеи и плечевого пояса, он выявляет повышенную напряженность и болезненность в этих местах.
Иногда в дополнение к обследованию врач проводит вытяжение позвоночника, с тем, чтобы попытаться снять боли. В некоторых случаях в местах, представляющихся вероятными источниками болей, делают местную аналгезию (обезболивание). Устранение (купирование) болей означает правильное определение пораженного участка. Верное выявление точки обезболивания приводит к облегчению состояния на более или менее длительный срок.
Итак, в результате беседы и тщательного обследования врач пытается определить причину болезненных явлений, что необходимо для правильной постановки диагноза и выбора эффективного способа лечения. Для подтверждения диагноза могут потребоваться дополнительные лабораторные и инструментальные обследования.
Лабораторные и инструментальные исследования
Анализ крови. По его результатам определяют воспалительные процессы в организме или патологию в костях скелета. Он помогает также выявлять возможные наследственные факторы, способствующие возникновению воспаления позвоночника.
Рентгенологическое обследование. Это во многих случаях хорошее вспомогательное средство для уточнения диагноза «остеохондроз позвоночника». Рентгеновские лучи проникают сквозь ткани, однако отражаются от костей скелета и оставляют таким образом «тень» на снимке. Полученная рентгенограмма отдельных частей скелета в естественную величину позволяет обнаружить даже небольшие изменения в костной ткани. Недостаток этого метода в том, что он представляет отображение только костей скелета, но не мышц и связок (мягких тканей), в которых при этом заболевания происходят существенные изменения.
Контрастная рентгенография. В спинно-мозговой канал вводят контрастное вещество, что позволяет четко видеть на рентгенограмме «тень» спинно-мозгового канала, в нем можно определить сужения, через которые контрастное вещество не проходит. Они могут свидетельствовать о межпозвонковой грыже, злокачественной опухоли или возрастных изменениях.
Радиоизотопный метод. Его используют с целью диагностики злокачественных опухолей или воспалительных процессов в позвоночнике и костях скелета. При его применении в кровь вводят небольшое количество радиоактивного вещества, которое скапливается в местах, где идет воспалительный процесс или развивается злокачественная опухоль. С помощью специальной аппаратуры обнаруживают поражения.
Электрофизиологические исследования. Этот метод позволяет определить функции мышц и нервов. При этом исследовании к соответствующим участкам тела подводят датчики, соединенные с чувствительным счетчиком, регистрирующим электрическую активность в тех или иных мышцах или нервах, регистрируемая электрическая активность свидетельствует об их состоянии. Используя несколько датчиков, можно определять время, требующееся для прохождения импульса, что представляет сведения о быстроте, с которой нерв проводит импульсы. Подобные исследования позволяют судить о влиянии на мышцы и нервы разных заболеваний позвоночника.
Компьютерная томография. Этот метод представляет собой рентгенологическое исследование на базе ЭВМ. Сам аппарат чрезвычайно сложен, однако его действие основано на вращении вокруг исследуемого участка тела источника рентгеновских лучей. ЭВМ, анализируя испускаемые рентгеновским аппаратом лучи, воспроизводит на экране детальную картину интересующего врача участка в разрезе.
С помощью этого метода исследования можно получить послойные снимки срезов исследуемых участков с промежутком приблизительно в 1 см. Другими словами, возможно получение весьма детальной картины соответствующих органов или участков тела изнутри. Таким способом удается обнаруживать точную локализацию злокачественных опухолей, переломов, а также сужений спинно-мозгового канала.
Обследование совершенно безболезненно и не требует содействия со стороны больного.
Рентгенологическое обследование. Это во многих случаях хорошее вспомогательное средство для уточнения диагноза «остеохондроз позвоночника». Рентгеновские лучи проникают сквозь ткани, однако отражаются от костей скелета и оставляют таким образом «тень» на снимке. Полученная рентгенограмма отдельных частей скелета в естественную величину позволяет обнаружить даже небольшие изменения в костной ткани. Недостаток этого метода в том, что он представляет отображение только костей скелета, но не мышц и связок (мягких тканей), в которых при этом заболевания происходят существенные изменения.
Контрастная рентгенография. В спинно-мозговой канал вводят контрастное вещество, что позволяет четко видеть на рентгенограмме «тень» спинно-мозгового канала, в нем можно определить сужения, через которые контрастное вещество не проходит. Они могут свидетельствовать о межпозвонковой грыже, злокачественной опухоли или возрастных изменениях.
Радиоизотопный метод. Его используют с целью диагностики злокачественных опухолей или воспалительных процессов в позвоночнике и костях скелета. При его применении в кровь вводят небольшое количество радиоактивного вещества, которое скапливается в местах, где идет воспалительный процесс или развивается злокачественная опухоль. С помощью специальной аппаратуры обнаруживают поражения.
Электрофизиологические исследования. Этот метод позволяет определить функции мышц и нервов. При этом исследовании к соответствующим участкам тела подводят датчики, соединенные с чувствительным счетчиком, регистрирующим электрическую активность в тех или иных мышцах или нервах, регистрируемая электрическая активность свидетельствует об их состоянии. Используя несколько датчиков, можно определять время, требующееся для прохождения импульса, что представляет сведения о быстроте, с которой нерв проводит импульсы. Подобные исследования позволяют судить о влиянии на мышцы и нервы разных заболеваний позвоночника.
Компьютерная томография. Этот метод представляет собой рентгенологическое исследование на базе ЭВМ. Сам аппарат чрезвычайно сложен, однако его действие основано на вращении вокруг исследуемого участка тела источника рентгеновских лучей. ЭВМ, анализируя испускаемые рентгеновским аппаратом лучи, воспроизводит на экране детальную картину интересующего врача участка в разрезе.
С помощью этого метода исследования можно получить послойные снимки срезов исследуемых участков с промежутком приблизительно в 1 см. Другими словами, возможно получение весьма детальной картины соответствующих органов или участков тела изнутри. Таким способом удается обнаруживать точную локализацию злокачественных опухолей, переломов, а также сужений спинно-мозгового канала.
Обследование совершенно безболезненно и не требует содействия со стороны больного.
Современные методы лечения
В настоящее время из многочисленных методов, направленных на лечение остеохондроза позвоночника, наиболее распространены следующие.
1. Медикаментозные средства: анальгетики – для снятия боли; нестероидные противовоспалительные препараты – для устранения отека и воспаления в суставах, спинно-мозговых корешках; миорелаксанты – для расслабления спазмированных мышц; препараты, улучшающие кровоснабжение; витамины как общеукрепляющие средства; стероидные препараты – для снятия воспаления и отека; антидепрессанты – для устранения часто наблюдаемых нарушений психики, особенно у длительно страдающих больных.
2. Физиотерапия – воздействие физическими факторами на патологически измененные ткани. Ультразвуковое, магнитное, лазерное и др. воздействие; лечение ядами пчел и змей; прижигание болезненных точек; гирудотерапия (лечение пиявками).
3. Мануальная терапия – лечение руками, воздействуя на мышцы, межпозвонковые суставы.
4. Блокады – введение обезболивающих и противовоспалительных средств длительного действия в болевые точки или в области воспаления: спинно-мозговые корешки, межпозвонковые и другие суставы.
5. Транскутанная электростимуляция – воздействие слабым электрическим током на болевые точки с целью обезболивания.
6. Вытяжение позвоночника – растяжение мышц позвоночника на специальных аппаратах: сухое и подводное.
7. Ортопедическая коррекция – с использованием корсетов, поясов, стелек и др.
8. Иглорефлексотерапия, акупунктура – воздействие на биологически активные точки.
Широкое распространение при лечении остеохондроза позвоночника в домашних условиях получили такие средства рефлекторного воздействия на организм, как иглоиппликатор Кузнецова и перцовый пластырь.
Противопоказанием к их применению являются заболевания кожи. Не накладывается они на родимые пятна и родинки.
Иппликатор Кузнецова – «колючий врачеватель» – может быть использован как при острой, так и при хронической боли в спине.
При острой боли иппликатор накладывается на область боли и придавливается руками в пределах болевой чувствительности на 4–5 мин. Процедура повторяется несколько раз (после коротких перерывов) до полного исчезновения боли.
При хронической боли в спине рекомендуется курс лечения иппликатором – 10–15 процедур ежедневно. Положите иппликатор на постель, от ее середины к изголовью. Большую подушку необходимо заменить маленькой. Сядьте на постель, затем плавно опуститесь обнаженной спиной на целебные «колючки». Чтобы иппликатор плотнее соприкасался с телом, положите под поясницу небольшой валик из полотенца. Сеанс лечения лучше проводить перед сном.
Перцовый пластырь применяется как отвлекающее, обезболивающее средство при радикулитах, люмбаго (боль в поясничной области), люмбоишиалгии (боль в поясничной области и по ходу седалищного нерва) и других формах остеохондроза.
Перед наложением пластыря кожу обезжиривают спиртом, эфиром и протирают ее насухо. С пластыря снимают защитную пленку, предохраняющую клейкую сторону, накладывают на кожу, слегка прижимают и разглаживают.
Пластырь можно не снимать в течение двух суток, если не ощущается сильного раздражения. При сильном жжении пластырь надо снять и смазать кожу кремом.
Если на коже остались следы клейкой массы, их легко удалить мыльным раствором или лосьоном.
У некоторых людей возможно возникновение аллергических реакций на компоненты препарата. В дальнейшем им не следует использовать для лечения перцовый пластырь.
9. Кинезитерапия (ЛФК – лечебная физическая культура) – лечение движением, используя специальные комплексы физических упражнений.
10. Массаж – метод механического дозированного воздействия руками на различные участки тела человека.
11. Психотерапия (самовнушение, аутогенная тренировка) – метод психологического воздействия с целью лечения больных.
12. Биофидбек – метод основан на обратной биологической связи и выработке движений, при которых не возникает болезненных ощущений.
13. Обучение больных правильному поведению при боли в спине, лечение покоем.
1. Медикаментозные средства: анальгетики – для снятия боли; нестероидные противовоспалительные препараты – для устранения отека и воспаления в суставах, спинно-мозговых корешках; миорелаксанты – для расслабления спазмированных мышц; препараты, улучшающие кровоснабжение; витамины как общеукрепляющие средства; стероидные препараты – для снятия воспаления и отека; антидепрессанты – для устранения часто наблюдаемых нарушений психики, особенно у длительно страдающих больных.
2. Физиотерапия – воздействие физическими факторами на патологически измененные ткани. Ультразвуковое, магнитное, лазерное и др. воздействие; лечение ядами пчел и змей; прижигание болезненных точек; гирудотерапия (лечение пиявками).
3. Мануальная терапия – лечение руками, воздействуя на мышцы, межпозвонковые суставы.
4. Блокады – введение обезболивающих и противовоспалительных средств длительного действия в болевые точки или в области воспаления: спинно-мозговые корешки, межпозвонковые и другие суставы.
5. Транскутанная электростимуляция – воздействие слабым электрическим током на болевые точки с целью обезболивания.
6. Вытяжение позвоночника – растяжение мышц позвоночника на специальных аппаратах: сухое и подводное.
7. Ортопедическая коррекция – с использованием корсетов, поясов, стелек и др.
8. Иглорефлексотерапия, акупунктура – воздействие на биологически активные точки.
Широкое распространение при лечении остеохондроза позвоночника в домашних условиях получили такие средства рефлекторного воздействия на организм, как иглоиппликатор Кузнецова и перцовый пластырь.
Противопоказанием к их применению являются заболевания кожи. Не накладывается они на родимые пятна и родинки.
Иппликатор Кузнецова – «колючий врачеватель» – может быть использован как при острой, так и при хронической боли в спине.
При острой боли иппликатор накладывается на область боли и придавливается руками в пределах болевой чувствительности на 4–5 мин. Процедура повторяется несколько раз (после коротких перерывов) до полного исчезновения боли.
При хронической боли в спине рекомендуется курс лечения иппликатором – 10–15 процедур ежедневно. Положите иппликатор на постель, от ее середины к изголовью. Большую подушку необходимо заменить маленькой. Сядьте на постель, затем плавно опуститесь обнаженной спиной на целебные «колючки». Чтобы иппликатор плотнее соприкасался с телом, положите под поясницу небольшой валик из полотенца. Сеанс лечения лучше проводить перед сном.
Перцовый пластырь применяется как отвлекающее, обезболивающее средство при радикулитах, люмбаго (боль в поясничной области), люмбоишиалгии (боль в поясничной области и по ходу седалищного нерва) и других формах остеохондроза.
Перед наложением пластыря кожу обезжиривают спиртом, эфиром и протирают ее насухо. С пластыря снимают защитную пленку, предохраняющую клейкую сторону, накладывают на кожу, слегка прижимают и разглаживают.
Пластырь можно не снимать в течение двух суток, если не ощущается сильного раздражения. При сильном жжении пластырь надо снять и смазать кожу кремом.
Если на коже остались следы клейкой массы, их легко удалить мыльным раствором или лосьоном.
У некоторых людей возможно возникновение аллергических реакций на компоненты препарата. В дальнейшем им не следует использовать для лечения перцовый пластырь.
9. Кинезитерапия (ЛФК – лечебная физическая культура) – лечение движением, используя специальные комплексы физических упражнений.
10. Массаж – метод механического дозированного воздействия руками на различные участки тела человека.
11. Психотерапия (самовнушение, аутогенная тренировка) – метод психологического воздействия с целью лечения больных.
12. Биофидбек – метод основан на обратной биологической связи и выработке движений, при которых не возникает болезненных ощущений.
13. Обучение больных правильному поведению при боли в спине, лечение покоем.
ПОМНИТЕ! Своевременно начатое и правильно проведенное лечение боли в спине – залог выздоровления и предупреждения перехода заболевания в хроническую форму.В таких современных методах терапии остеохондроза, как лечебная физическая культура, массаж, аутогенная тренировка, биофидбек, правильное поведение при боли в спине больной человек принимает самое активное участие в процессе лечения. Именно об этих методах я хочу рассказать подробнее. В этой главе речь пойдет о правилах поведения в разные периоды болезни; о том, как заниматься аутогенной тренировкой и самовнушением с целью повышения болевого порога, уменьшения чувства боли. Здесь же изложены основы лечебной физической культуры и массажа. Техника их выполнения, как и остальных методов лечения, где необходимо участие больного, изложена в главах, рассказывающих об остеохондрозе той или иной локализации.
Лечебная физическая культура
Целебное действие физических упражнений известно давно. Так, например, в Греции в период расцвета ее культуры врачи смотрели на лечебную гимнастику как на обязательный и значительный элемент всей эллинской медицины. Известные врачи Древней Греции – Геродик, Гиппократ, Асклепиад и др. – считали упражнения важнейшим компонентом лечебной и профилактической медицины. «Самое главное в режиме сохранения здоровья есть занятия физическими упражнениями, а затем уже режим пищи и режим сна», – писал Абу Али Ибн Сина (Авиценна).
И в наше время при лечении и профилактике остеохондроза позвоночника лечебной гимнастике придается очень большое значение. Независимо от уровня поражения измененный межпозвонковый диск вызывает раздражение нервных корешков, которое передается на мышцы, расположенные около позвоночника, вызывая их спазм. Боль в сочетании со спазмом (контрактурой) мышц приводит к ограничению движений в пораженном отделе позвоночника, к ухудшению кровообращения нервного корешка.
Занятия физическими упражнениями способствуют усилению кровоснабжения работающих мышц, нарастанию мышечной силы, увеличению объема движений в суставах, обеспечивают согласованную работу всех органов и систем организма, повышают эмоциональный тонус больного. Использование в острый период заболевания дыхательных упражнений и упражнений на расслабление помогает снятию мышечного спазма, уменьшает отек корешка, а, следовательно, и боль. В подострой стадии физические упражнения способствуют устранению неправильных, приводящих к боли, поз тела и восстанавливают навыки правильной походки. В период ремиссии физические упражнения, направленные на укрепление мышц и восстановление подвижности позвоночника, способствуют уменьшению нагрузки межпозвонковых дисков, следовательно, служат для профилактики обострений заболевания.
Поскольку позвоночный столб представляет собой единое функциональное целое, то при подборе гимнастических упражнений необходимо иметь в виду физиологические законы движения всего позвоночника. Методика лечебной гимнастики также должна учитывать те индивидуальные особенности организма и позвоночника, которые возникли в результате заболевания и локализации процесса.
Подробно это будет изложено под заголовком «Программа физических упражнений» в главах, описывающих остеохондроз различных локализаций: шейный, грудной, пояснично-крестцовый.
И в наше время при лечении и профилактике остеохондроза позвоночника лечебной гимнастике придается очень большое значение. Независимо от уровня поражения измененный межпозвонковый диск вызывает раздражение нервных корешков, которое передается на мышцы, расположенные около позвоночника, вызывая их спазм. Боль в сочетании со спазмом (контрактурой) мышц приводит к ограничению движений в пораженном отделе позвоночника, к ухудшению кровообращения нервного корешка.
Занятия физическими упражнениями способствуют усилению кровоснабжения работающих мышц, нарастанию мышечной силы, увеличению объема движений в суставах, обеспечивают согласованную работу всех органов и систем организма, повышают эмоциональный тонус больного. Использование в острый период заболевания дыхательных упражнений и упражнений на расслабление помогает снятию мышечного спазма, уменьшает отек корешка, а, следовательно, и боль. В подострой стадии физические упражнения способствуют устранению неправильных, приводящих к боли, поз тела и восстанавливают навыки правильной походки. В период ремиссии физические упражнения, направленные на укрепление мышц и восстановление подвижности позвоночника, способствуют уменьшению нагрузки межпозвонковых дисков, следовательно, служат для профилактики обострений заболевания.
Поскольку позвоночный столб представляет собой единое функциональное целое, то при подборе гимнастических упражнений необходимо иметь в виду физиологические законы движения всего позвоночника. Методика лечебной гимнастики также должна учитывать те индивидуальные особенности организма и позвоночника, которые возникли в результате заболевания и локализации процесса.
Подробно это будет изложено под заголовком «Программа физических упражнений» в главах, описывающих остеохондроз различных локализаций: шейный, грудной, пояснично-крестцовый.
Правила занятий
Физические упражнения окажут лечебное действие, если вы будете их правильно выполнять. Постарайтесь заниматься ежедневно. Знайте, что только систематическое выполнение упражнений делает их эффективными, а ваше выздоровление – более близким.
Постепенность в тренировке – залог успеха! Не торопитесь! Вы можете увеличивать нагрузку за счет большего количества повторений каждого упражнения. Начинайте с 2—3-х раз и постепенно доводите количество повторов до 20. Но для этого требуется время.
Выполняйте только те упражнения, которые не причиняют боли!
Среди предложенных вам упражнений, найдите такие, которые не вызывают неприятных, болезненных ощущений. Выполняйте сначала их, постепенно расширяя набор движений.
А если некоторые упражнения вызывают боль? Откажитесь на время от них. Но через 7—10 дней регулярных занятий безболезненными упражнениями вы можете осторожно приступить к движениям, вызывавшим у вас ранее боль. Сделайте только одно из них. На следующий день внимательно прислушайтесь к своим ощущениям. Дискомфорт есть. В этом случае уменьшите количество повторений, чаще и дольше отдыхайте между упражнениями, больше расслабляйтесь. Затем используйте другое «болезненное» упражнение. Тактика обучения та же. С течением времени вы получите возможность выполнять большинство упражнений без дискомфорта.
Выполнять упражнения надо обязательно медленно. Почему? Быстрые движения начинаются с преодоления инерции и постепенно приводят к такому моменту, который увеличивает ее. Тренирующая ценность таких упражнений невелика, а увеличение инерции приводит к утрате контроля над движениями. Это способствует перерастяжению тканей, что может спровоцировать боль. Медленные же движения безопасны и эффективны!
Постепенность в тренировке – залог успеха! Не торопитесь! Вы можете увеличивать нагрузку за счет большего количества повторений каждого упражнения. Начинайте с 2—3-х раз и постепенно доводите количество повторов до 20. Но для этого требуется время.
Выполняйте только те упражнения, которые не причиняют боли!
Среди предложенных вам упражнений, найдите такие, которые не вызывают неприятных, болезненных ощущений. Выполняйте сначала их, постепенно расширяя набор движений.
А если некоторые упражнения вызывают боль? Откажитесь на время от них. Но через 7—10 дней регулярных занятий безболезненными упражнениями вы можете осторожно приступить к движениям, вызывавшим у вас ранее боль. Сделайте только одно из них. На следующий день внимательно прислушайтесь к своим ощущениям. Дискомфорт есть. В этом случае уменьшите количество повторений, чаще и дольше отдыхайте между упражнениями, больше расслабляйтесь. Затем используйте другое «болезненное» упражнение. Тактика обучения та же. С течением времени вы получите возможность выполнять большинство упражнений без дискомфорта.
Выполнять упражнения надо обязательно медленно. Почему? Быстрые движения начинаются с преодоления инерции и постепенно приводят к такому моменту, который увеличивает ее. Тренирующая ценность таких упражнений невелика, а увеличение инерции приводит к утрате контроля над движениями. Это способствует перерастяжению тканей, что может спровоцировать боль. Медленные же движения безопасны и эффективны!
ПОМНИТЕ! Без осмысленного применения упражнений и контроля вы не сможете себе помочь. Поэтому, пожалуйста, внимательно читайте и перечитывайте текст рекомендаций к выполнению упражнений.
Противопоказания к лечебной гимнастике
Как и при любом методе лечения, к проведению лечебной гимнастики есть противопоказания. Они следующие:
• общее тяжелое состояние больного;
• высокая температура;
• стойкий болевой синдром;
• опасность кровотечения;
• острая сердечная недостаточность;
• гипертензия (артериальное давление (АД) выше 220/120 мм рт. ст.) на фоне удовлетворительного состояния больного;
• гипотензия (АД менее 90/50 мм рт. ст.);
• частые гипертонические или гипотонические кризы;
• угроза тромбоэмболии.
• общее тяжелое состояние больного;
• высокая температура;
• стойкий болевой синдром;
• опасность кровотечения;
• острая сердечная недостаточность;
• гипертензия (артериальное давление (АД) выше 220/120 мм рт. ст.) на фоне удовлетворительного состояния больного;
• гипотензия (АД менее 90/50 мм рт. ст.);
• частые гипертонические или гипотонические кризы;
• угроза тромбоэмболии.
Лечебный самомассаж
«Тысячи и тысячи раз возвращал я здоровье своим больным посредством массажа» – писал Клавдий Гален (ок. 130 – ок. 200), древнеримский врач. И в наше время лечебный массаж с успехом используется в комплексной терапии остеохондроза позвоночника.
Надо отметить, что применение массажа имеет многовековую историю. С давних времен люди использовали его при ушибах, болях, недугах. О необходимости применения массажа при различных заболеваниях и травмах писали еще Гиппократ, Герадикос и многие другие врачи древности.
Самомассаж, о котором я хочу рассказать, является разновидностью лечебного классического массажа, метода лечения и профилактики заболеваний, представляющего собой совокупность приемов механического дозированного воздействия руками на различные участки тела человека.
Несомненным достоинством самомассажа является то обстоятельство, что он проводится самим больным, т. е. человек занимает активную позицию в борьбе с болезнью, а это, конечно же, является важным фактором выздоровления.
К преимуществам самомассажа следует отнести и возможность применения его в любых условиях и любой позе массирующего – дома, в походе, в машине, на работе; возможность выбора удобной позы и наиболее эффективных манипуляций на данной области, а главное – возможность дозирования силы воздействия, исходя из самочувствия; возможность проводить его в удобное время, сочетая с другими лечебными процедурами – гимнастикой, физиотерапевтическими процедурами и др.
Надо отметить, что применение массажа имеет многовековую историю. С давних времен люди использовали его при ушибах, болях, недугах. О необходимости применения массажа при различных заболеваниях и травмах писали еще Гиппократ, Герадикос и многие другие врачи древности.
Самомассаж, о котором я хочу рассказать, является разновидностью лечебного классического массажа, метода лечения и профилактики заболеваний, представляющего собой совокупность приемов механического дозированного воздействия руками на различные участки тела человека.
Несомненным достоинством самомассажа является то обстоятельство, что он проводится самим больным, т. е. человек занимает активную позицию в борьбе с болезнью, а это, конечно же, является важным фактором выздоровления.
К преимуществам самомассажа следует отнести и возможность применения его в любых условиях и любой позе массирующего – дома, в походе, в машине, на работе; возможность выбора удобной позы и наиболее эффективных манипуляций на данной области, а главное – возможность дозирования силы воздействия, исходя из самочувствия; возможность проводить его в удобное время, сочетая с другими лечебными процедурами – гимнастикой, физиотерапевтическими процедурами и др.
Противопоказания к проведению самомассажа
Самомассаж противопоказан при следующих проявлениях остеохондроза позвоночника:
• острейшие боли, требующие применения болеутоляющих средств при радикулитах;
• острые боли, усиливающиеся при движении в период люмбаго;
• выраженный синдром позвоночной артерии с головными болями, приступами головокружения, тошнотой.
А также при наличии таких сопутствующих заболеваний и состояний, как:
• злокачественные опухоли любой локализации;
• гангрена;
• тромбоз сосудов в период его возникновения;
• аневризма сердца, сосудов;
• остеомиелит;
• недостаточность кровообращения и легочно-сердечная недостаточность III степени;
• острые лихорадочные заболевания;
• кровотечения и наклонность к ним;
• гнойные процессы любой локализации;
• гнойничковые поражения кожи;
• тошнота, рвота, боли в животе;
• сильное переутомление;
• алкогольное опьянение;
• беременность.
• острейшие боли, требующие применения болеутоляющих средств при радикулитах;
• острые боли, усиливающиеся при движении в период люмбаго;
• выраженный синдром позвоночной артерии с головными болями, приступами головокружения, тошнотой.
А также при наличии таких сопутствующих заболеваний и состояний, как:
• злокачественные опухоли любой локализации;
• гангрена;
• тромбоз сосудов в период его возникновения;
• аневризма сердца, сосудов;
• остеомиелит;
• недостаточность кровообращения и легочно-сердечная недостаточность III степени;
• острые лихорадочные заболевания;
• кровотечения и наклонность к ним;
• гнойные процессы любой локализации;
• гнойничковые поражения кожи;
• тошнота, рвота, боли в животе;
• сильное переутомление;
• алкогольное опьянение;
• беременность.
Основные приемы лечебного самомассажа
Самомассаж выполняется теми же приемами, которые используют профессиональные массажисты в технике лечебного классического массажа: поглаживание, растирание, разминание, вибрация.
Поглаживание. С этого приема начинается и им же обычно заканчивается сеанс самомассажа. При его выполнении массирующая рука должна свободно скользить по коже. Поглаживание можно выполнять ладонной и тыльной поверхностью кисти, пальцами. По направлению движения оно может быть прямолинейным, зигзагообразным.
Растирание. При выполнении растирания массирующая рука должна сдвигать, смещать кожу, а не скользить по ней, как при выполнении поглаживания. Суть приема растирания состоит в передвижении, смещении или растяжении тканей.
Разминание. Это основной прием. Заключается он в захватывании мышцы пальцами с некоторым оттягиванием, как бы отделением ее от кости, в сдавливании, смещении и разминании пальцами. Например, мышца обхватывается между большим и остальными пальцами, сжимается, затем делаются вращательные движения большим пальцем в сторону четырех пальцев.
Вибрация. Этим приемом обычно завершают процедуру самомассажа. Расслабленной кистью руки потряхивают, поколачивают мышцы, похлопывают по ним. Вибрация выполняется подушечками пальцев или всей ладонью.
Поглаживание. С этого приема начинается и им же обычно заканчивается сеанс самомассажа. При его выполнении массирующая рука должна свободно скользить по коже. Поглаживание можно выполнять ладонной и тыльной поверхностью кисти, пальцами. По направлению движения оно может быть прямолинейным, зигзагообразным.
Растирание. При выполнении растирания массирующая рука должна сдвигать, смещать кожу, а не скользить по ней, как при выполнении поглаживания. Суть приема растирания состоит в передвижении, смещении или растяжении тканей.
Разминание. Это основной прием. Заключается он в захватывании мышцы пальцами с некоторым оттягиванием, как бы отделением ее от кости, в сдавливании, смещении и разминании пальцами. Например, мышца обхватывается между большим и остальными пальцами, сжимается, затем делаются вращательные движения большим пальцем в сторону четырех пальцев.
Вибрация. Этим приемом обычно завершают процедуру самомассажа. Расслабленной кистью руки потряхивают, поколачивают мышцы, похлопывают по ним. Вибрация выполняется подушечками пальцев или всей ладонью.
Это надо знать
Начиная самомассаж, не стремитесь разнообразить его многими приемами. Начните с технически наиболее простых и легко выполнимых приемов: поглаживания и растирания. Проконтролируйте свои ощущения. Затем добавьте разминание и легкую вибрацию (потряхивание).
Об улучшении кровообращения, обмена веществ под действием массажа будет свидетельствовать ощутимое повышение температуры кожи. Благодаря разогреванию тканей увеличится объем движений в позвоночнике и суставах.
Правила проведения самомассажа
1. Массажные движения не должны вызывать болезненности, неприятных ощущений, оставлять на теле кровоподтеков, но проводить массаж следует достаточно энергично до появления ощущения тепла в массируемой области.
2. При самомассаже мышцы должны быть максимально расслаблены, для этого нужно выбрать наиболее удобную позу.
3. Кожные покровы должны быть чистыми. При повреждениях кожи (ссадины, царапины, порезы) их следует обработать перед процедурой или заклеить лейкопластырем. При проведении самомассажа эти участки следует обходить. При наличии густого волосяного покрова массаж проводят через тонкое белье – хлопчатобумажное или шерстяное.
4. Все приемы самомассажа выполняются по ходу лимфатических сосудов, по направлению к ближайшим лимфатическим узлам: на нижних конечностях от пальцев к голеностопному суставу, от голеностопного сустава к подколенной ямке, от подколенной ямки к паховым лимфатическим узлам. На верхних конечностях – от пальцев к локтевому суставу, от локтевого сустава к подмышечной впадине. Лимфатические узлы массировать нельзя.
5. При самомассаже можно применять средства, способствующие лучшему скольжению или обезболиванию (апизатрон, эфкамон, гэфкамон, випросал, никофлекс, финалгон, дольпик и др.). Но можно выполнять массаж просто чистыми, теплыми руками.
6. Продолжительность самомассажа зависит от его цели и составляет от 3 до 25 мин, что решается в каждом конкретном случае. Частота – в зависимости от состояния, в среднем 1–6 раз в неделю.
7. Целесообразно делать самомассаж перед лечебной гимнастикой утром, натощак, за 20–30 мин до завтрака или днем до еды или через 1,5–2 ч после еды. Перед самомассажем следует опорожнить кишечник и мочевой пузырь, проветрить помещение, чисто вымыть руки. Дышать во время процедуры нужно ровно, без задержек.
2. При самомассаже мышцы должны быть максимально расслаблены, для этого нужно выбрать наиболее удобную позу.
3. Кожные покровы должны быть чистыми. При повреждениях кожи (ссадины, царапины, порезы) их следует обработать перед процедурой или заклеить лейкопластырем. При проведении самомассажа эти участки следует обходить. При наличии густого волосяного покрова массаж проводят через тонкое белье – хлопчатобумажное или шерстяное.
4. Все приемы самомассажа выполняются по ходу лимфатических сосудов, по направлению к ближайшим лимфатическим узлам: на нижних конечностях от пальцев к голеностопному суставу, от голеностопного сустава к подколенной ямке, от подколенной ямки к паховым лимфатическим узлам. На верхних конечностях – от пальцев к локтевому суставу, от локтевого сустава к подмышечной впадине. Лимфатические узлы массировать нельзя.
5. При самомассаже можно применять средства, способствующие лучшему скольжению или обезболиванию (апизатрон, эфкамон, гэфкамон, випросал, никофлекс, финалгон, дольпик и др.). Но можно выполнять массаж просто чистыми, теплыми руками.
6. Продолжительность самомассажа зависит от его цели и составляет от 3 до 25 мин, что решается в каждом конкретном случае. Частота – в зависимости от состояния, в среднем 1–6 раз в неделю.
7. Целесообразно делать самомассаж перед лечебной гимнастикой утром, натощак, за 20–30 мин до завтрака или днем до еды или через 1,5–2 ч после еды. Перед самомассажем следует опорожнить кишечник и мочевой пузырь, проветрить помещение, чисто вымыть руки. Дышать во время процедуры нужно ровно, без задержек.
Это надо знать
Самомассаж, как и выполнение комплекса лечебной гимнастики, не должен вызывать выраженного утомления, слабости, одышки, усиления боли и других неприятных ощущений.
Точечный массаж
Родившийся в XX в. точечный массаж (шиацу) – это своеобразная современная интерпретация традиционного для Японии массажа амма, столетиями практиковавшегося в рамках восточной медицины. Широкая популярность этого метода на Востоке (а в последнее время и на Западе) – служит доказательством высокой эффективности шиацу-терапии, способствующей поддержанию и улучшению здоровья человека, излечению от многих заболеваний.
