Страница:
Прежде всего, все элементы сыпи подразделяются на первичные (самопроизвольно возникают на коже в результате ее поражения) и вторичные (возникают в результате постепенного изменения первичных элементов).
К первичным элементам сыпи относятся следующие.
Пятно. Для него характерна округлая форма. Располагается на уровне кожи, то есть не выступает и не углубляется по отношению к окружающим кожным покровам. Может быть любой формы.
Папула. Уплотненный участок кожи до 1 см в диаметре, расположен у поверхности кожи и часто приподнят над уровнем окружающих кожных покровов. Границы могут быть четкими или нечеткими. Папулы бывают:
• воспалительными – при надавливании цвет папулы бледнеет, но не исчезает. Рассасывается бесследно, иногда предварительно оставляет пигментацию;
• невоспалительными (бородавки, ксантомы, папилломы).
Узелок. Плотное округлое образование, расположенное в коже (глубже, чем папула). Часто это проявление системных заболеваний, поздних стадий сифилиса, туберкулеза, метастазов опухолей.
Узел. Элемент шаровидной или яйцевидной формы, похож на бугорок размером с лесной орех и более. Чаще всего заживает сам, если же он изъязвляется, то оставляет после себя рубец.
Бляшка. Возвышающееся над поверхностью кожи образование. Занимает большую площадь по отношению к высоте. Может образовываться за счет слияния папул. Бляшка характерна для псориаза, экзематозного дерматита.
Бугорок. Шаровидное или плоское образование, выступающее над уровнем кожи (липома). После заживления оставляет участок атрофии или атрофические рубцы различной формы.
Волдырь. Образуется при отеке верхнего слоя кожи. Округлой формы, возвышается над поверхностью кожи, имеет цвет от светло-розового до белого, исчезает в течение нескольких часов. Волдырь похож на ожог крапивой.
Пузырь. Образуется в результате расслоения кожи на разных уровнях. Имеет округлую форму и возвышается над поверхностью кожи. Содержит жидкость, реже кровь, гной, причем сквозь тонкие прозрачные стенки хорошо видно его содержимое. В зависимости от размера подразделяется на пузырьки – менее 0,5 см в диаметре и пузыри – более 0,5 см в диаметре. Тонкая покрышка пузыря может лопнуть, жидкость штечь, а на месте пузыря образоваться эрозия. Пузыри характерны для дерматитов, экземы, ветряной оспы, опоясывающего лишая, герпеса. При заживлении пузырьков следов на кожных покровах не остается.
Гнойничок (пустула). Округлое образование, возвышается над поверхностью кожи, имеет гнойное содержимое желтого, зеленовато-желтого или белого цвета. Может образовываться в волосяном фолликуле (фолликулит) или сальной железе (угорь, акне). Поверхностные гнойнички заживают бесследно, глубокие оставляют после себя рубцы.
К вторичным элементам сыпи относятся следующие.
Чешуйки. Представляют собой отпадающие роговые пластинки кожи. Если эти пластинки крупные, то шелушение пластинчатое. Если же чешуйки мелкие, то шелушение отрубевидное. Цвет чешуек может быть буроватый, белый, серый. Такие изменения кожи характерны для солнечного кератоза.
Корки. Образуются при высыхании на поверхности кожи крови, сыворотки или гноя. Поэтому могут иметь различный цвет: коричневый или темно-красный при высыхании крови, желтый при высыхании сыворотки, зеленый или желто-зеленый при высыхании гноя. Корки могут быть тонкими, хрупкими, утолщенными или плотными. Они характерны для герпеса либо опоясывающего лишая.
Вторичные гиперпигментации или депигментации. Участки повышенной пигментации или отсутствия пигментации, возникающие после исчезновения первичных элементов (узелков, поверхностных гнойничков и др.). Такое изменение пигментации продолжается недолго и исчезает бесследно.
Эрозии. Это поверхностные повреждения кожи, образующиеся после отпадения корок. Могут быть округлой или овальной формы.
Язвы. Характеризуются деструкцией кожи. Образуются из любого первичного элемента при присоединении вторичной инфекции. Могут иметь различную форму и расположение, выделения. Всегда оставляют рубец после исчезновения.
Ссадины. Возникают в результате поверхностных повреждений кожи (травм, расчесов или царапин). Могут быть поверхностными и глубокими. Первые заживают бесследно, последние оставляют рубцы после исчезновения.
Трещины. Образуются у естественных отверстий (углов рта, глаз или заднего прохода), складок (межпальцевых складок). Имеют линейную форму, часто кровоточат. Поверхностные трещины заживают бесследно, глубокие оставляют рубцы.
Рубцы. Исход глубоких дефектов кожи. Обычно повторяют форму предшествующих элементов. Атрофические рубцы располагаются ниже уровня кожи (утопают), гипертрофические возвышаются над уровнем кожи (келоидные рубцы).
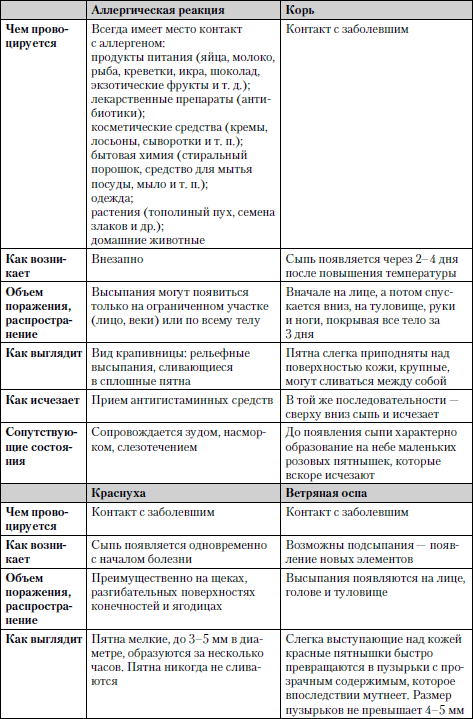
Во многих случаях характер сыпи свидетельствует об определенном заболевании (табл. 1.8).

Кашель
Нарушение глотания (дисфагия)
Обмороки
Одышка
Ожирение
Отеки
Повышение температуры тела
К первичным элементам сыпи относятся следующие.
Пятно. Для него характерна округлая форма. Располагается на уровне кожи, то есть не выступает и не углубляется по отношению к окружающим кожным покровам. Может быть любой формы.
Папула. Уплотненный участок кожи до 1 см в диаметре, расположен у поверхности кожи и часто приподнят над уровнем окружающих кожных покровов. Границы могут быть четкими или нечеткими. Папулы бывают:
• воспалительными – при надавливании цвет папулы бледнеет, но не исчезает. Рассасывается бесследно, иногда предварительно оставляет пигментацию;
• невоспалительными (бородавки, ксантомы, папилломы).
Узелок. Плотное округлое образование, расположенное в коже (глубже, чем папула). Часто это проявление системных заболеваний, поздних стадий сифилиса, туберкулеза, метастазов опухолей.
Узел. Элемент шаровидной или яйцевидной формы, похож на бугорок размером с лесной орех и более. Чаще всего заживает сам, если же он изъязвляется, то оставляет после себя рубец.
Бляшка. Возвышающееся над поверхностью кожи образование. Занимает большую площадь по отношению к высоте. Может образовываться за счет слияния папул. Бляшка характерна для псориаза, экзематозного дерматита.
Бугорок. Шаровидное или плоское образование, выступающее над уровнем кожи (липома). После заживления оставляет участок атрофии или атрофические рубцы различной формы.
Волдырь. Образуется при отеке верхнего слоя кожи. Округлой формы, возвышается над поверхностью кожи, имеет цвет от светло-розового до белого, исчезает в течение нескольких часов. Волдырь похож на ожог крапивой.
Пузырь. Образуется в результате расслоения кожи на разных уровнях. Имеет округлую форму и возвышается над поверхностью кожи. Содержит жидкость, реже кровь, гной, причем сквозь тонкие прозрачные стенки хорошо видно его содержимое. В зависимости от размера подразделяется на пузырьки – менее 0,5 см в диаметре и пузыри – более 0,5 см в диаметре. Тонкая покрышка пузыря может лопнуть, жидкость штечь, а на месте пузыря образоваться эрозия. Пузыри характерны для дерматитов, экземы, ветряной оспы, опоясывающего лишая, герпеса. При заживлении пузырьков следов на кожных покровах не остается.
Гнойничок (пустула). Округлое образование, возвышается над поверхностью кожи, имеет гнойное содержимое желтого, зеленовато-желтого или белого цвета. Может образовываться в волосяном фолликуле (фолликулит) или сальной железе (угорь, акне). Поверхностные гнойнички заживают бесследно, глубокие оставляют после себя рубцы.
К вторичным элементам сыпи относятся следующие.
Чешуйки. Представляют собой отпадающие роговые пластинки кожи. Если эти пластинки крупные, то шелушение пластинчатое. Если же чешуйки мелкие, то шелушение отрубевидное. Цвет чешуек может быть буроватый, белый, серый. Такие изменения кожи характерны для солнечного кератоза.
Корки. Образуются при высыхании на поверхности кожи крови, сыворотки или гноя. Поэтому могут иметь различный цвет: коричневый или темно-красный при высыхании крови, желтый при высыхании сыворотки, зеленый или желто-зеленый при высыхании гноя. Корки могут быть тонкими, хрупкими, утолщенными или плотными. Они характерны для герпеса либо опоясывающего лишая.
Вторичные гиперпигментации или депигментации. Участки повышенной пигментации или отсутствия пигментации, возникающие после исчезновения первичных элементов (узелков, поверхностных гнойничков и др.). Такое изменение пигментации продолжается недолго и исчезает бесследно.
Эрозии. Это поверхностные повреждения кожи, образующиеся после отпадения корок. Могут быть округлой или овальной формы.
Язвы. Характеризуются деструкцией кожи. Образуются из любого первичного элемента при присоединении вторичной инфекции. Могут иметь различную форму и расположение, выделения. Всегда оставляют рубец после исчезновения.
Ссадины. Возникают в результате поверхностных повреждений кожи (травм, расчесов или царапин). Могут быть поверхностными и глубокими. Первые заживают бесследно, последние оставляют рубцы после исчезновения.
Трещины. Образуются у естественных отверстий (углов рта, глаз или заднего прохода), складок (межпальцевых складок). Имеют линейную форму, часто кровоточат. Поверхностные трещины заживают бесследно, глубокие оставляют рубцы.
Рубцы. Исход глубоких дефектов кожи. Обычно повторяют форму предшествующих элементов. Атрофические рубцы располагаются ниже уровня кожи (утопают), гипертрофические возвышаются над уровнем кожи (келоидные рубцы).
Во многих случаях характер сыпи свидетельствует об определенном заболевании (табл. 1.8).
Таблица 1.8. Случаи возникновения сыпи


Кашель
Кашель возникает как защитная реакция на скопление в верхних дыхательных путях слизи или при попадании туда инородного тела, то есть вследствие раздражения дыхательных путей. Кроме того, кашель может быть рефлекторным – обусловленным раздражением чувствительных зон вне дыхательных путей (пищевода, слухового прохода). Возможен также кашель центрального происхождения – невротический (как проявление невроза).
Сам по себе кашель не является специфическим признаком какой-либо болезни. Далеко не всякий кашель следует расценивать как симптом серьезного заболевания. Однако кашель, длящийся в течение трех недель и не исчезающий после обычного лечения, требует серьезного внимания и обследования.
В зависимости от наличия или отсутствия мокроты кашель делится на сухой (без мокроты) и влажный (с выделением мокроты). Кашель может ра зличаться также по характеру (частый и редкий, слабый и сильный, болезненный и безболезненный), длительности (постоянный и периодический), времени появления (по утрам, в ночное время, при изменении положения тела), громкости (громкий, тихий, покашливание), тембру (лающий, грубый). Приступ сильного кашля может сопровождаться обмороком и даже потерей сознания.
Причинами кашля могут быть заболевания:
• верхних дыхательных путей (ОРЗ, грипп, ангина, фарингит);
• нижних дыхательных путей (пневмония, бронхит, бронхиальная астма, хроническая обструктивная болезнь легких, туберкулез, рак);
• инородное тело в дыхательных путях;
• заболевания органов кровообращения.
Сравнительная характеристика заболеваний, при которых одним из ведущих симптомов является кашель, представлена в табл. 1.9.
 Обследование. Общий ибиохимический анализы крови, рентгенография органов грудной клетки, исследование мокроты, функции внешнего дыхания, электрокардиография.
Обследование. Общий ибиохимический анализы крови, рентгенография органов грудной клетки, исследование мокроты, функции внешнего дыхания, электрокардиография.
Лечение. При сухом (без отделения мокроты) мучительном кашле можно применять противокашлевые препараты, подавляющие кашлевой рефлекс (либексин, глаувент, глауцина гидрохлорид, пакселадин, кодеин, стоптуссин, бронхолитин, бронхоцин). Однако они должны приниматься непродолжительное время только после консультации с врачом.
Эффективны щелочные и паровые ингаляции (с минеральной щелочной водой, двухпроцентным раствором соды или лекарственными травами).
Применяются также препараты, облегчающие выведение мокроты (алтей, солодка, бромгексин, мукалтин, АЦЦ, флуимуцил, амброксол, лазолван, халиксол).
Сам по себе кашель не является специфическим признаком какой-либо болезни. Далеко не всякий кашель следует расценивать как симптом серьезного заболевания. Однако кашель, длящийся в течение трех недель и не исчезающий после обычного лечения, требует серьезного внимания и обследования.
В зависимости от наличия или отсутствия мокроты кашель делится на сухой (без мокроты) и влажный (с выделением мокроты). Кашель может ра зличаться также по характеру (частый и редкий, слабый и сильный, болезненный и безболезненный), длительности (постоянный и периодический), времени появления (по утрам, в ночное время, при изменении положения тела), громкости (громкий, тихий, покашливание), тембру (лающий, грубый). Приступ сильного кашля может сопровождаться обмороком и даже потерей сознания.
Причинами кашля могут быть заболевания:
• верхних дыхательных путей (ОРЗ, грипп, ангина, фарингит);
• нижних дыхательных путей (пневмония, бронхит, бронхиальная астма, хроническая обструктивная болезнь легких, туберкулез, рак);
• инородное тело в дыхательных путях;
• заболевания органов кровообращения.
Сравнительная характеристика заболеваний, при которых одним из ведущих симптомов является кашель, представлена в табл. 1.9.
Таблица 1.9. Кашель

Лечение. При сухом (без отделения мокроты) мучительном кашле можно применять противокашлевые препараты, подавляющие кашлевой рефлекс (либексин, глаувент, глауцина гидрохлорид, пакселадин, кодеин, стоптуссин, бронхолитин, бронхоцин). Однако они должны приниматься непродолжительное время только после консультации с врачом.
Эффективны щелочные и паровые ингаляции (с минеральной щелочной водой, двухпроцентным раствором соды или лекарственными травами).
Применяются также препараты, облегчающие выведение мокроты (алтей, солодка, бромгексин, мукалтин, АЦЦ, флуимуцил, амброксол, лазолван, халиксол).
Нарушение глотания (дисфагия)
Дисфагия – это нарушение глотания и прохождения пищи по пищеводу.
Нарушения прохождения пищи могут быть механическими – вызванными слишком большими размерами проглоченного пищевого комка или сужением просвета пищевода. В норме у взрослого человека пищевод может растягиваться до 4 см благодаря эластичности стенок. Нарушение прохождения пищи по нему отмечается при уменьшении возможности растянуться до 2,5 см. Если же растяжимость пищевода не превышает 1,3 см, то затруднение глотания и прохождения пищи по пищеводу будет присутствовать всегда. Бывают также двигательные нарушения прохождения пищи, возникающие вследствие некоординированных, слишком слабых сокращений пищевода или угнетения глотательного центра.
Причинами дисфагии могут быть:
• заболевания пищевода (сужение, рак, воспаление);
• патологические изменения в соседних органах (опухоли и кисты);
• заболевания нервной и мышечной систем;
• лекарственные воздействия;
• психические заболевания.
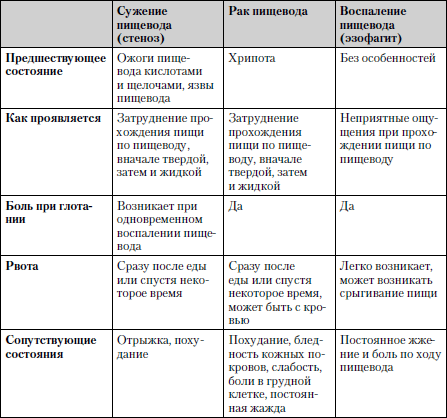
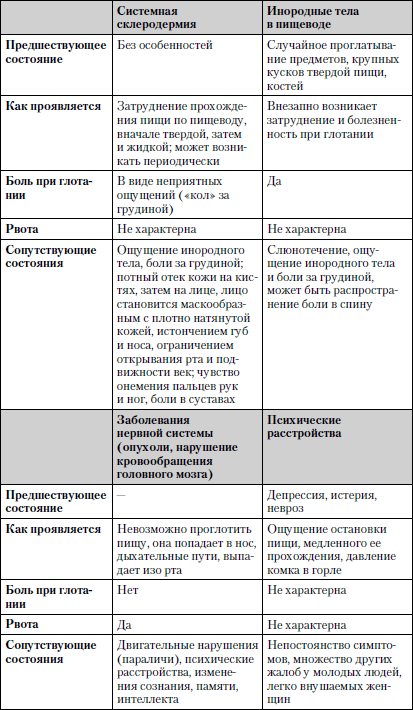
Сравнительная характеристика заболеваний, при которых нарушение глотания является одним из ведущих симптомов, представлена в табл. 1.10.
 Обследование. Рентгенологическое исследование пищевода, осмотр его с помощью оптического гибкого зонда (эзофагоскопия).
Обследование. Рентгенологическое исследование пищевода, осмотр его с помощью оптического гибкого зонда (эзофагоскопия).
Нарушения прохождения пищи могут быть механическими – вызванными слишком большими размерами проглоченного пищевого комка или сужением просвета пищевода. В норме у взрослого человека пищевод может растягиваться до 4 см благодаря эластичности стенок. Нарушение прохождения пищи по нему отмечается при уменьшении возможности растянуться до 2,5 см. Если же растяжимость пищевода не превышает 1,3 см, то затруднение глотания и прохождения пищи по пищеводу будет присутствовать всегда. Бывают также двигательные нарушения прохождения пищи, возникающие вследствие некоординированных, слишком слабых сокращений пищевода или угнетения глотательного центра.
Причинами дисфагии могут быть:
• заболевания пищевода (сужение, рак, воспаление);
• патологические изменения в соседних органах (опухоли и кисты);
• заболевания нервной и мышечной систем;
• лекарственные воздействия;
• психические заболевания.
Сравнительная характеристика заболеваний, при которых нарушение глотания является одним из ведущих симптомов, представлена в табл. 1.10.
Таблица 1.10. Нарушение глотания (дисфагия)


Обмороки
Обморок (синкопальное состояние, синкопе) – это внезапная кратковременная потеря сознания вследствие острого нарушения кровоснабжения мозга, сопровождаемая падением и нарушением деятельности сердечно-сосудистой системы. Встречается практически у трети населения планеты, причем как среди здоровых людей, так и среди страдающих патологией сердца и сосудов. Различают несколько видов обмороков.
Обмороки, связанные с особенностями психики. Являются самым частым видом. Провоцируются тасие обмороки внешними факторами: длительное стояние, душное помещение, боль, испуг, вид крови, стоматологические процедуры или внезапное вставание. Характеризуются кратковременностью протекания – не более нескольких минут. Чаще всего развиваются в вертикальном положении, перевод в горизонтальное положение прерывает обморок. Выделяют 3 фазы такого обморока:
• предобморок (предсинкопальное состояние) – появляется чувство дурноты, потемнения в глазах, заложенности ушей, потливости; продолжается от нескольких секунд до 1–2 мин;
• обморок (синкопальная фаза) – происходит потеря сознания на короткое время, человек падает, кожные покровы бледные, влажные, дыхание поверхностное, пульс слабый, артериальное давление понижено, зрачки расширены; продолжается от нескольких секунд до 1 мин;
• постобморочная (постсинкопальная) фаза – приходя в себя, человек испытывает общую слабость, разбитость, головокружение, тревогу; память сохранена; продолжительность фазы несколько минут.
Такие обмороки не представляют опасности для жизни и проходят самостоятельно.
Обмороки, возникающие вследствие заболеваний сердца и крупных сосудов. Наиболее часто такие обмороки возникают из-за нарушений работы ритма сердца (аритмий). Характеризуются внезапной потерей сознания, падением, резкой бледностью кожи, которая впоследствии может смениться ее покраснением, возможным развитием судорог. Обмороки при аритмиях с урежением частоты сердечных сокращений ниже 20 уд./мин вплоть до отсутствия сердечных сокращений в течение 5-10 с (брадиаритмические), как правило, не являются причиной внезапной смерти. Обмороки же при аритмиях с внезапным увеличением частоты сердечных сокращений более 200 уд./мин (тахиаритмические) довольно часто приводят к внезапной смерти.
Обмороки вследствие заболеваний сосудов головного мозга или нарушения кровообращения в системе позвоночных артерий при шейном остеохондрозе. Возникают внезапно, чаще в вертикальном положении, продолжаются до 1 мин, заканчиваются быстро, без спутанности сознания. Как правило, не представляют риска для жизни.
Причину обмороков необходимо распознать как можно скорее. Для этого нужно уточнить его продолжительность, быстроту утраты сознания и его восстановления, наличие предвестников обморочного состояния, потери памяти. Кроме того, необходимо выяснить возможные провоцирующие факторы обморока, перенесенные заболевания, наличие обмороков в прошлом, а также самочувствие в межприступном периоде.
Обследование. Общий анализ крови, анализ крови на сахар, электрокардиограмма, рентгенологическое исследование органов грудной клетки.
Лечение. Если у человека случился обморок, необходимо:
• придать горизонтальное положение, причем ноги должны быть выше головы (это позволит улучшить кровоснабжение мозга), а голову повернуть на бок (для предотвращения западания языка);
• расстегнуть воротник или ослабить тугую одежду;
• сбрызнуть лицо холодной водой;
• похлопать по щекам;
• дать вдохнуть пары нашатырного спирта;
• при ознобе укутать пледом или теплым одеялом;
• соблюдать горизонтальное положение до тех пор, пока не пройдет ощущение мышечной слабости;
• вставать постепенно и осторожно, вначале проведя некоторое время в положении сидя.
Для предупреждения (профилактики) обмороков прежде всего необходимо:
• отказаться от вредных привычек (употребление алкогольных напитков, курение);
• в дни ухудшения самочувствия употреблять соленую пищу, настойку боярышника, лимонника, крепкий к офе или ч ай, о собенно при пониженном артериальном давлении;
• постепенно переходить из горизонтального положения в вертикальное, особенно во время пробуждения утром и в ночное время;
• после пробуждения сесть в кровати, самостоятельно сделать легкий массаж рук, шейно-затылочной области, убедиться в отсутствии головокружения, чрезмерной легкости в голове и только после этого вставать.
Обмороки, связанные с особенностями психики. Являются самым частым видом. Провоцируются тасие обмороки внешними факторами: длительное стояние, душное помещение, боль, испуг, вид крови, стоматологические процедуры или внезапное вставание. Характеризуются кратковременностью протекания – не более нескольких минут. Чаще всего развиваются в вертикальном положении, перевод в горизонтальное положение прерывает обморок. Выделяют 3 фазы такого обморока:
• предобморок (предсинкопальное состояние) – появляется чувство дурноты, потемнения в глазах, заложенности ушей, потливости; продолжается от нескольких секунд до 1–2 мин;
• обморок (синкопальная фаза) – происходит потеря сознания на короткое время, человек падает, кожные покровы бледные, влажные, дыхание поверхностное, пульс слабый, артериальное давление понижено, зрачки расширены; продолжается от нескольких секунд до 1 мин;
• постобморочная (постсинкопальная) фаза – приходя в себя, человек испытывает общую слабость, разбитость, головокружение, тревогу; память сохранена; продолжительность фазы несколько минут.
Такие обмороки не представляют опасности для жизни и проходят самостоятельно.
Обмороки, возникающие вследствие заболеваний сердца и крупных сосудов. Наиболее часто такие обмороки возникают из-за нарушений работы ритма сердца (аритмий). Характеризуются внезапной потерей сознания, падением, резкой бледностью кожи, которая впоследствии может смениться ее покраснением, возможным развитием судорог. Обмороки при аритмиях с урежением частоты сердечных сокращений ниже 20 уд./мин вплоть до отсутствия сердечных сокращений в течение 5-10 с (брадиаритмические), как правило, не являются причиной внезапной смерти. Обмороки же при аритмиях с внезапным увеличением частоты сердечных сокращений более 200 уд./мин (тахиаритмические) довольно часто приводят к внезапной смерти.
Обмороки вследствие заболеваний сосудов головного мозга или нарушения кровообращения в системе позвоночных артерий при шейном остеохондрозе. Возникают внезапно, чаще в вертикальном положении, продолжаются до 1 мин, заканчиваются быстро, без спутанности сознания. Как правило, не представляют риска для жизни.
Причину обмороков необходимо распознать как можно скорее. Для этого нужно уточнить его продолжительность, быстроту утраты сознания и его восстановления, наличие предвестников обморочного состояния, потери памяти. Кроме того, необходимо выяснить возможные провоцирующие факторы обморока, перенесенные заболевания, наличие обмороков в прошлом, а также самочувствие в межприступном периоде.
Обследование. Общий анализ крови, анализ крови на сахар, электрокардиограмма, рентгенологическое исследование органов грудной клетки.
Лечение. Если у человека случился обморок, необходимо:
• придать горизонтальное положение, причем ноги должны быть выше головы (это позволит улучшить кровоснабжение мозга), а голову повернуть на бок (для предотвращения западания языка);
• расстегнуть воротник или ослабить тугую одежду;
• сбрызнуть лицо холодной водой;
• похлопать по щекам;
• дать вдохнуть пары нашатырного спирта;
• при ознобе укутать пледом или теплым одеялом;
• соблюдать горизонтальное положение до тех пор, пока не пройдет ощущение мышечной слабости;
• вставать постепенно и осторожно, вначале проведя некоторое время в положении сидя.
Для предупреждения (профилактики) обмороков прежде всего необходимо:
• отказаться от вредных привычек (употребление алкогольных напитков, курение);
• в дни ухудшения самочувствия употреблять соленую пищу, настойку боярышника, лимонника, крепкий к офе или ч ай, о собенно при пониженном артериальном давлении;
• постепенно переходить из горизонтального положения в вертикальное, особенно во время пробуждения утром и в ночное время;
• после пробуждения сесть в кровати, самостоятельно сделать легкий массаж рук, шейно-затылочной области, убедиться в отсутствии головокружения, чрезмерной легкости в голове и только после этого вставать.
Одышка
Одышка – это ощущение нехватки воздуха, затруднения дыхания. Характеризуется изменением частоты, глубины, ритма дыхания, а также продолжительности фаз вдоха и выдоха.
Данное явление может возникать у здоровых людей при значительных физических нагрузках, нахождении в душном и жарком помещении, в условиях высокогорья и т. п.
Одышка является важным симптомом:
• при заболеваниях органов дыхания (бронхиальная астма, хроническая обструктивная болезнь легких, рак легких, механическая закупорка дыхательных путей инородным телом, туберкулез легких);
• заболеваниях сердечно-сосудистой (ишемическая болезнь сердца, миокардит, артериальная гипертензия, клапанные пороки сердца) и нервной (черепно-мозговая травма, опухоли головного мозга) систем;
• анемии;
• нарушении обмена веществ (ожирение, сахарный диабет).
Наиболее тяжелая форма одышки – удушье, а сам приступ удушья называется астмой.
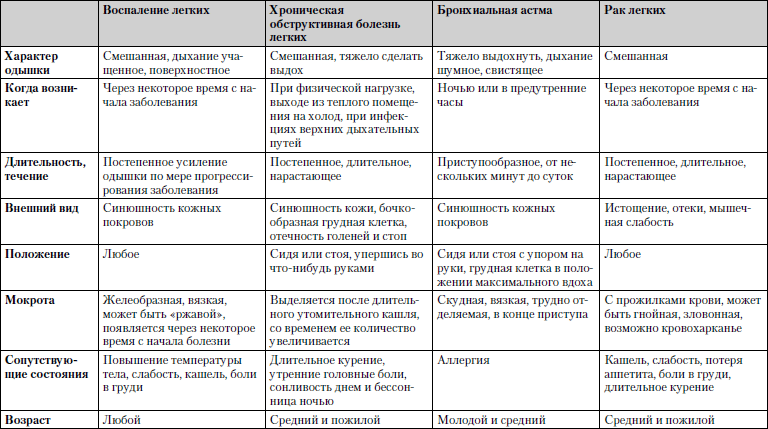
Сравнительная характеристика заболеваний, при которых одышка является одним из ведущих симптомов, представлена в табл. 1.11.
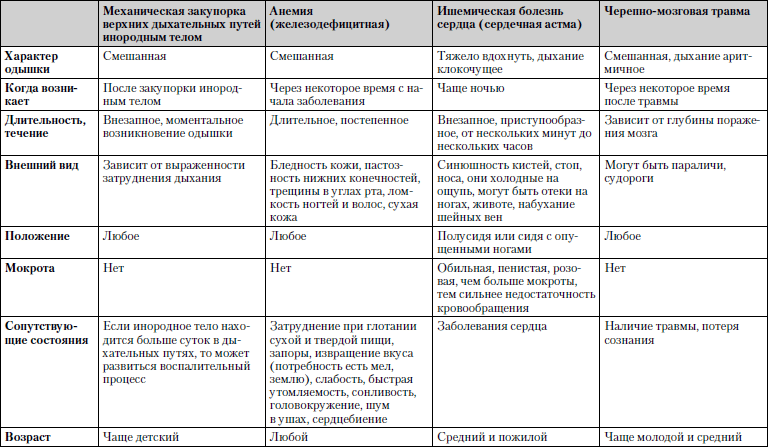 Обследование. Общий ибиохимический анализы крови, рентгенография органов грудной клетки, электрокардиограмма, исследование внешнего дыхания.
Обследование. Общий ибиохимический анализы крови, рентгенография органов грудной клетки, электрокардиограмма, исследование внешнего дыхания.
Лечение. К немедикаментозным методам относят:
• первое и самое важное – немедленное прекращение курения;
• эффективное вдыхание кислорода;
• физически тренирующие программы.
Из медикаментозных назначаются препараты, расширяющие бронхи (сальбутамол, орципреналина сульфат, фенотерол, беротек, сальметерол, ипратропий бромид, атровент, беродуал, серетид), гормональные препараты (беклометазона дипропионат, флунизолид гемигидрат, будезонид, беклоджет, бенакорт, серетид), препараты, облегчающие выход мокроты (мукалтин, бромгексин, АЦЦ, флуимуцил, амброксол, лазолван, халиксол).
Данное явление может возникать у здоровых людей при значительных физических нагрузках, нахождении в душном и жарком помещении, в условиях высокогорья и т. п.
Одышка является важным симптомом:
• при заболеваниях органов дыхания (бронхиальная астма, хроническая обструктивная болезнь легких, рак легких, механическая закупорка дыхательных путей инородным телом, туберкулез легких);
• заболеваниях сердечно-сосудистой (ишемическая болезнь сердца, миокардит, артериальная гипертензия, клапанные пороки сердца) и нервной (черепно-мозговая травма, опухоли головного мозга) систем;
• анемии;
• нарушении обмена веществ (ожирение, сахарный диабет).
Наиболее тяжелая форма одышки – удушье, а сам приступ удушья называется астмой.
Сравнительная характеристика заболеваний, при которых одышка является одним из ведущих симптомов, представлена в табл. 1.11.
Таблица 1.11. Одышка


Лечение. К немедикаментозным методам относят:
• первое и самое важное – немедленное прекращение курения;
• эффективное вдыхание кислорода;
• физически тренирующие программы.
Из медикаментозных назначаются препараты, расширяющие бронхи (сальбутамол, орципреналина сульфат, фенотерол, беротек, сальметерол, ипратропий бромид, атровент, беродуал, серетид), гормональные препараты (беклометазона дипропионат, флунизолид гемигидрат, будезонид, беклоджет, бенакорт, серетид), препараты, облегчающие выход мокроты (мукалтин, бромгексин, АЦЦ, флуимуцил, амброксол, лазолван, халиксол).
Ожирение
Ожирение – это состо яние, при котором происходит избыточное отложение жира в организме, протекающее с нарушением обмена веществ.
Ожирением страдает 20–25 % населения планеты.
Самым простым способом определения нормальной массы тела является формула Брока: рост в сантиметрах минус 100. Различают несколько степеней ожирения в зависимости от количества избыточной массы тела:
• I степень – превышение на 15–30 %;
• II степень – на 31–50 %;
• III степень – на 51-100 %;
• IV степень – более чем на 100 %.
Кроме того, выделяют первичное и вторичное ожирение.
Первичное характеризуется превышением показателей идеальной массы тела при отсутствии каких-либо недугов, способствующих заболеванию или вызывающих его. Этот вид ожирения наиболее распространен и составляет до 75 % всех случаев данной патологии. Причинами его являются переедание, малоподвижный образ жизни, наследственная предрасположенность. Многие тучные люди утверждают, что они нормально питаются и даже едят меньше нормы. Однако они не учитывают, что отдают предпочтение в еде рафинированным высококалорийным продуктам.
Вторичное ожирение развивается у людей, страдающих различными заболеваниями эндокринных желез (понижение функции щитовидной железы, климактерический синдром) и нервной системы.
При первых двух степенях ожирения обычно никаких жалоб нет.
В остальных случаях появляются следующие симптомы:
• одышка;
• быстрая утомляемость;
• потливость;
• запоры;
• нарушения менструального цикла;
• появление на коже живота и бедер полос белого, красного или фиолетового цвета (растяжки);
• повышение артериального давления;
• атеросклероз;
• сахарный диабет;
• заболевания дыхательных путей (от ОРЗ и пневмонии до дыхательной недостаточности);
• заболевания желчевыводящих путей (холецистит, желчно-каменная болезнь);
• заболевания мочевыводящей системы (мочекаменная болезнь);
• панкреатит;
• подагра;
• деформирующий остеоартроз;
• заболевания кожи (экзема, фурункулез, пиодермия).
Наиболее неблагоприятным является ожирение в области живота. Для определения характера распределения жира используется соотношение окружности талии и окружности бедер. Окружность талии измеряется в положении стоя, на середине расстояния между нижним краем грудной клетки и тазом, окружность бедер – в самой широкой их области. При окружности талии у мужчин более 94 см, а у женщин больше 80 см риск развития осложнений ожирения (сахарный диабет второго типа, артериальная гипертензия, сердечно-сосудистые заболевания) становится повышенным, а при 102 и 88 см соответственно – высоким.
Лечение. Существуют следующие немедикаментозные методы лечения (профилактики) ожирения:
• диета с ограничением потребления жиров и углеводов, уменьшением общей калорийности пищи;
• проведение разгрузочных дней пару раз в неделю (творог, кефир, нежирное мясо);
• сбалансированное поступление витаминов, особенно А, D и Е, ввиду ограничения потребления жиров;
• увеличение количества овощей в рационе питания;
• увеличение физической активности (гимнастика, занятия спортом, физкультурой, ходьба, прогулки на свежем воздухе).
При малой эффективностинемедикаментозных методов коррекции массы тела возможноприменение лекарственных препаратов, регулирующих аппетит (фепранон, дезопимон, мазиндол, теронак, линдакса, меридиа, ксеникал). Следует иметь в виду, что эти препараты оказывают возбуждающее действие, поэтому их нужно принимать в первой половине дня.
Ожирением страдает 20–25 % населения планеты.
Самым простым способом определения нормальной массы тела является формула Брока: рост в сантиметрах минус 100. Различают несколько степеней ожирения в зависимости от количества избыточной массы тела:
• I степень – превышение на 15–30 %;
• II степень – на 31–50 %;
• III степень – на 51-100 %;
• IV степень – более чем на 100 %.
Кроме того, выделяют первичное и вторичное ожирение.
Первичное характеризуется превышением показателей идеальной массы тела при отсутствии каких-либо недугов, способствующих заболеванию или вызывающих его. Этот вид ожирения наиболее распространен и составляет до 75 % всех случаев данной патологии. Причинами его являются переедание, малоподвижный образ жизни, наследственная предрасположенность. Многие тучные люди утверждают, что они нормально питаются и даже едят меньше нормы. Однако они не учитывают, что отдают предпочтение в еде рафинированным высококалорийным продуктам.
Вторичное ожирение развивается у людей, страдающих различными заболеваниями эндокринных желез (понижение функции щитовидной железы, климактерический синдром) и нервной системы.
При первых двух степенях ожирения обычно никаких жалоб нет.
В остальных случаях появляются следующие симптомы:
• одышка;
• быстрая утомляемость;
• потливость;
• запоры;
• нарушения менструального цикла;
• появление на коже живота и бедер полос белого, красного или фиолетового цвета (растяжки);
• повышение артериального давления;
• атеросклероз;
• сахарный диабет;
• заболевания дыхательных путей (от ОРЗ и пневмонии до дыхательной недостаточности);
• заболевания желчевыводящих путей (холецистит, желчно-каменная болезнь);
• заболевания мочевыводящей системы (мочекаменная болезнь);
• панкреатит;
• подагра;
• деформирующий остеоартроз;
• заболевания кожи (экзема, фурункулез, пиодермия).
Наиболее неблагоприятным является ожирение в области живота. Для определения характера распределения жира используется соотношение окружности талии и окружности бедер. Окружность талии измеряется в положении стоя, на середине расстояния между нижним краем грудной клетки и тазом, окружность бедер – в самой широкой их области. При окружности талии у мужчин более 94 см, а у женщин больше 80 см риск развития осложнений ожирения (сахарный диабет второго типа, артериальная гипертензия, сердечно-сосудистые заболевания) становится повышенным, а при 102 и 88 см соответственно – высоким.
Лечение. Существуют следующие немедикаментозные методы лечения (профилактики) ожирения:
• диета с ограничением потребления жиров и углеводов, уменьшением общей калорийности пищи;
• проведение разгрузочных дней пару раз в неделю (творог, кефир, нежирное мясо);
• сбалансированное поступление витаминов, особенно А, D и Е, ввиду ограничения потребления жиров;
• увеличение количества овощей в рационе питания;
• увеличение физической активности (гимнастика, занятия спортом, физкультурой, ходьба, прогулки на свежем воздухе).
При малой эффективностинемедикаментозных методов коррекции массы тела возможноприменение лекарственных препаратов, регулирующих аппетит (фепранон, дезопимон, мазиндол, теронак, линдакса, меридиа, ксеникал). Следует иметь в виду, что эти препараты оказывают возбуждающее действие, поэтому их нужно принимать в первой половине дня.
Отеки
Отек – это избыточное накопление жидкости в организме.
Отеки могут возникать вследствие:
• заболеваний сердечно-сосудистой системы (сердечная недостаточность);
• заболеваний почек (гломерулонефрит);
• заболеваний сосудов (варикозное расширение вен, нарушение лимфатического оттока);
• заболеваний печени (цирроз);
• гормональных изменений (предменструальные отеки);
• голоданий;
• аллергии;
• поражений нервной системы и др.
Распознать отеки можно по увеличению конечностей или частей тела в объеме. Общие отеки становятся видимыми при задержке в организме более 2 л жидкости. Довольно часто после надавливания пальцем в области отека остается ямка. Скрытые же отеки можно выявить путем ежедневного взвешивания, контроля соотношения между выпитой жидкостью и выделенной мочой.
Отеки бывают двух видов.
• Местные – отек располагается только на определенном участке. Такие отеки возникают при воспалении, нарушении венозного и лимфатического оттока крови, аллергии и др.
• Общие – зона отека может распространяться на все тело. Такие отеки возникают при сердечной и почечной недостаточности, голодании.
Для выяснения причины отеков необходимо определить их первичное расположение (лицо, стопы, голени, одна или две конечности), распространенность (общие или местные), условия возникновения (после длительного пребывания в вертикальном положении, физической нагрузки, контакта с аллергеном, приема медикаментозных препаратов, в предменструальный период), перенесенные или уже имеющиеся хронические заболевания.
Сравнительная характеристика заболеваний, при которых отеки являются одним из ведущих симптомов, представлена в табл. 1.12.
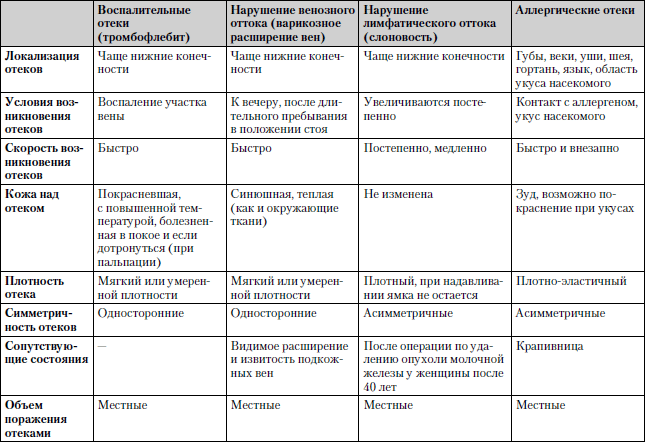
 Обследование. Общий анализ мочи и крови, биохимический анализ крови, электрокардиография, ультразвуковое исследование почек, исследование сосудов (реовазография).
Обследование. Общий анализ мочи и крови, биохимический анализ крови, электрокардиография, ультразвуковое исследование почек, исследование сосудов (реовазография).
Лечение. Немедикаментозное лечение большинства отеков заключается в следующем:
• ограничение потребления поваренной соли в пищу;
• при массивных общих отеках необходимо ограничение и выпиваемой жидкости до 1,5 л в сутки и менее (включая жидкость, содержащуюся в продуктах);
• коррекция массы тела;
• в период ухудшения состояния необходимо ограничение физической активности вплоть до постельного режима при тяжелых формах;
• при отеках нижних конечностей, обусловленных нарушением венозного оттока из-за варикозно расширенных вен, необходимо периодически лежать с поднятыми ногами, носить специальные утягивающие эластичные бинты, гольфы, чулки и колготы.
В качестве медикаментозной терапии отеков применяют мочегонные препараты (гидрохлортиазид, фуросемид, буметанид, арифон, индап, верошпирон). При длительном регулярном приеме мочегонных препаратов (за исключением калийсберегающих) необходимо обеспечить достаточное поступление калия в организм за счет диеты или с помощью препаратов калия (аспаркам, панангин).
Отеки могут возникать вследствие:
• заболеваний сердечно-сосудистой системы (сердечная недостаточность);
• заболеваний почек (гломерулонефрит);
• заболеваний сосудов (варикозное расширение вен, нарушение лимфатического оттока);
• заболеваний печени (цирроз);
• гормональных изменений (предменструальные отеки);
• голоданий;
• аллергии;
• поражений нервной системы и др.
Распознать отеки можно по увеличению конечностей или частей тела в объеме. Общие отеки становятся видимыми при задержке в организме более 2 л жидкости. Довольно часто после надавливания пальцем в области отека остается ямка. Скрытые же отеки можно выявить путем ежедневного взвешивания, контроля соотношения между выпитой жидкостью и выделенной мочой.
Отеки бывают двух видов.
• Местные – отек располагается только на определенном участке. Такие отеки возникают при воспалении, нарушении венозного и лимфатического оттока крови, аллергии и др.
• Общие – зона отека может распространяться на все тело. Такие отеки возникают при сердечной и почечной недостаточности, голодании.
Для выяснения причины отеков необходимо определить их первичное расположение (лицо, стопы, голени, одна или две конечности), распространенность (общие или местные), условия возникновения (после длительного пребывания в вертикальном положении, физической нагрузки, контакта с аллергеном, приема медикаментозных препаратов, в предменструальный период), перенесенные или уже имеющиеся хронические заболевания.
Сравнительная характеристика заболеваний, при которых отеки являются одним из ведущих симптомов, представлена в табл. 1.12.
Таблица 1.12. Отеки


Лечение. Немедикаментозное лечение большинства отеков заключается в следующем:
• ограничение потребления поваренной соли в пищу;
• при массивных общих отеках необходимо ограничение и выпиваемой жидкости до 1,5 л в сутки и менее (включая жидкость, содержащуюся в продуктах);
• коррекция массы тела;
• в период ухудшения состояния необходимо ограничение физической активности вплоть до постельного режима при тяжелых формах;
• при отеках нижних конечностей, обусловленных нарушением венозного оттока из-за варикозно расширенных вен, необходимо периодически лежать с поднятыми ногами, носить специальные утягивающие эластичные бинты, гольфы, чулки и колготы.
В качестве медикаментозной терапии отеков применяют мочегонные препараты (гидрохлортиазид, фуросемид, буметанид, арифон, индап, верошпирон). При длительном регулярном приеме мочегонных препаратов (за исключением калийсберегающих) необходимо обеспечить достаточное поступление калия в организм за счет диеты или с помощью препаратов калия (аспаркам, панангин).
Повышение температуры тела
Чаще всего повышение температуры тела расценивают как симптом простуды и борются с ним жаропонижающими средствами. В части случаев это помогает. Однако причина повышения температуры тела далеко не всегда простуда или грипп – под их маской скрывается серьезное заболевание, требующее специфического лечения.
Значение температуры тела – величина нестабильная. Нельзя сказать, что она в любой ситуации должна быть +36,6 °C. Диапазон колебаний в норме может быть в пределах 1 °C. Показатель может изменяться в зависимости от многих причин:
• времени суток – минимальные значения утром в 3–6 ч, а максимальные – вечером в 14–16 и 18–22 ч;
• двигательной активности – снижению температуры тела способствуют покой и сон, повышению – физическая активность, прием пищи;
• фазы менструального цикла;
• места измерения температуры тела. Минимальные значения в подмышечной впадине, максимальные – в прямой кишке и ушном канале.
Выделяют следующие отклонения температуры от нормы.
• Гипотермия – понижение температуры тела ниже +35 °C под воздействием внешних факторов (длительное пребывание на холодном воздухе, в холодной воде, во льду).
• Гипертермия – повышение температуры тела выше +37 °C в подмышечной впадине под воздействием некоторых физических и химических факторов. Наиболее частой причиной является высокая температура окружающей среды, особенно в сочетании с высокой влажностью – жаркий климат, горячие цехи.
• Лихорадка – повышение температуры тела выше +37 °C в подмышечной ямке вследствие перестройки терморегуляции, то есть изменения баланса между образованием тепла и его отдачей. Причиной могут служить возбудители инфекции и их токсины, различные аллергены, опухоли и др.
Повышение температуры тела само по себе довольно редко представляет угрозу для жизни взрослого человека. Опасными могут быть заболевания, приведшие к ее повышению.
В общей картине заболевания, как правило, и другие симптомы. Даже если на первый взгляд кажется, что кроме повышения температуры больше ничего не изменилось, выявить все симптомы заболевания может только врач, но при активном участии пациента или его родственников, близких. Важным может оказаться все: от образа жизни и изменения привычек до смены пристрастий в еде, не говоря уже о явных признаках заболевания. Большое значение имеет состояние здоровья пациента до начала лихорадки, наличие у него хронических заболеваний. Поэтому попробуем несколько систематизировать ситуации, когда может иметь место повышение температуры тела.
Значение температуры тела – величина нестабильная. Нельзя сказать, что она в любой ситуации должна быть +36,6 °C. Диапазон колебаний в норме может быть в пределах 1 °C. Показатель может изменяться в зависимости от многих причин:
• времени суток – минимальные значения утром в 3–6 ч, а максимальные – вечером в 14–16 и 18–22 ч;
• двигательной активности – снижению температуры тела способствуют покой и сон, повышению – физическая активность, прием пищи;
• фазы менструального цикла;
• места измерения температуры тела. Минимальные значения в подмышечной впадине, максимальные – в прямой кишке и ушном канале.
Выделяют следующие отклонения температуры от нормы.
• Гипотермия – понижение температуры тела ниже +35 °C под воздействием внешних факторов (длительное пребывание на холодном воздухе, в холодной воде, во льду).
• Гипертермия – повышение температуры тела выше +37 °C в подмышечной впадине под воздействием некоторых физических и химических факторов. Наиболее частой причиной является высокая температура окружающей среды, особенно в сочетании с высокой влажностью – жаркий климат, горячие цехи.
• Лихорадка – повышение температуры тела выше +37 °C в подмышечной ямке вследствие перестройки терморегуляции, то есть изменения баланса между образованием тепла и его отдачей. Причиной могут служить возбудители инфекции и их токсины, различные аллергены, опухоли и др.
Повышение температуры тела само по себе довольно редко представляет угрозу для жизни взрослого человека. Опасными могут быть заболевания, приведшие к ее повышению.
В общей картине заболевания, как правило, и другие симптомы. Даже если на первый взгляд кажется, что кроме повышения температуры больше ничего не изменилось, выявить все симптомы заболевания может только врач, но при активном участии пациента или его родственников, близких. Важным может оказаться все: от образа жизни и изменения привычек до смены пристрастий в еде, не говоря уже о явных признаках заболевания. Большое значение имеет состояние здоровья пациента до начала лихорадки, наличие у него хронических заболеваний. Поэтому попробуем несколько систематизировать ситуации, когда может иметь место повышение температуры тела.
