Страница:
Возможно, что этого будет вполне достаточно, чтобы компенсировать ваш диабет. Если же такое лечение не нормализует нарушенный обмен веществ, вам могут назначить сахаропонижающие таблетки.
Для лечения инсулиннезависимого диабета существует два основных вида таблеток, которые действуют каждая по-своему и используются в зависимости от поставленных задач.
Первая группа сахаропонижающих препаратов представлена препаратами сульфанилмочевины, или сульфаниламидами. Они повышают выработку поджелудочной железой инсулина. В то же время они могут усиливать чувство голода, поэтому мало подходят тем, у кого избыточный вес. Обычно их рекомендуют принимать людям с нормальным весом.
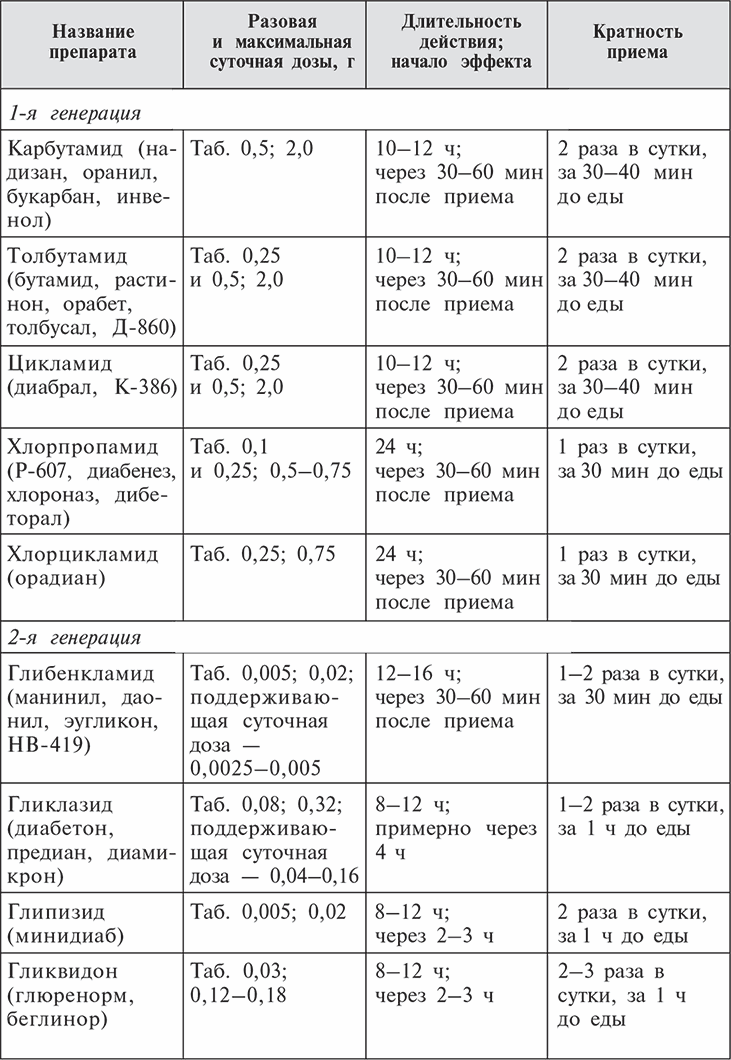
Все препараты сульфаниламидов быстро всасываются, даже когда принимаются вместе с едой, и поэтому их можно принимать во время еды. Ниже приводится краткая характеристика наиболее распространенных сульфаниламидов (см. таблицу).
Препараты сульфанилмочевины
При лечении сульфаниламидами, главным образом у больных, получающих хлорпропамид или глибенкламид, может наступить гипогликемия. Особенно высок риск развития гипогликемии у пожилых больных с почечной недостаточностью или на фоне острого интеркуррентного заболевания, когда сокращается прием пищи. Причем у пожилых гипогликемия может проявляться в основном виде психических или неврологических симптомов, затрудняющих ее распознавание. В связи с этим пожилым больным не рекомендуется принимать длительно действующие сульфаниламиды.
Изредка в первые недели лечения сульфаниламидом развиваются следующие побочные явления: диспепсия, кожная гиперчувствительность или реакция системы кроветворения. В таких ситуациях рекомендуется по возможности заменить препарат или хотя бы снизить дозировку.
Поскольку алкоголь подавляет глюконеогенез в печени, то его прием также может вызвать у больного, получающего сульфаниламиды, гипогликемию.
Для этой группы препаратов существуют следующие противопоказания: беременность, кормление грудью, кетоацидоз, диабетическая нефропатия, острые воспалительные заболевания, полостные операции.
Постепенно входит в медицинскую практику амарил, или глимепирид. Этот препарат стимулирует более плавную секрецию инсулина, что снижает риск гипогликемий. Его можно принимать раз в день и он обладает меньшими побочными эффектами по сравнению с другими сахаропонижающими препаратами. Разработчики препарата подчеркивают, что больные, принимающие его, могут не опасаться гипогликемии при тяжелых физических нагрузках.
Вторая группа сахаропонижающих препаратов представлена бигуанидами, производными гуанидина. Они замедляют всасывание глюкозы из кишечника (следовательно, она медленнее поступает в кровь) и повышают способность некоторых тканей захватывать глюкозу. Эти препараты не вызывают гипогликемии и не могут поднять уровень инсулина. С другой стороны, они усиливают его действие на уровне рецепторов. Бигуаниды снижают аппетит и помогают снизить вес, поэтому применение этих препаратов наиболее оправдано при заболевании диабетом тучных людей, облегчая таким больным соблюдение диеты.
В современной клинической практике используется, как правило, только один из препаратов этой группы – метформин (глюкофаг, диформин).
В некоторых случаях врач может назначить вам комбинированное медикаментозное лечение, в котором сульфаниламиды и метформин дополняют друг друга. Это логично, поскольку сульфаниламиды в основном стимулируют секрецию инсулина, а метформин улучшает главным образом действие инсулина. Эти препараты прекрасно взаимодействуют друг с другом, а риск побочных эффектов минимален.
Абсолютными противопоказаниями к применению бигуанидов являются: кетоацидоз, беременность, острые воспалительные заболевания, хирургические вмешательства, различные заболевания, при которых ухудшается снабжение тканей кислородом, болезни почек.
В диабетологической практике довольно часто используется еще один весьма полезный препарат, относящийся ко второй группе, – акарбоза, или глюкобай, являющийся ингибитором альфа-глюкозидазы. При применении глюкобая также замедляется всасывание сахаров из пищи в кишечнике. Иными словами, глюкобай выполняет ту же функцию, что и зернистые, волокнистые продукты с большим содержанием клетчатки – не дает углеводам быстро расщепиться до глюкозы и стремительно повысить уровень сахара в крови.
Почему иногда необходимо перейти на инъекции инсулина?
Глава 6. Инсулинотерапия
Когда назначают инсулин?
Разновидности инсулина
Характеристики действия различных форм инсулина
Схемы инсулинотерапии
Режим множественных инъекций
Режим стандартных доз
Интенсифицированная инсулинотерапия
Другие режимы инсулинотерапии
Время введения инсулина
Промежуточные приемы пиши
Как сделать инъекцию
Правильная техника уколов
Шприц-ручка имеет ряд преимуществ
Индивидуальные смеси
Место для введения инсулина
Дозировка
Возможные осложнения при инсулинотерапии
Глава 7. Осложнения при диабете
Острые осложнения
Гипергликемия
Рассветная гипергликемия
Кетоацидоз
Для лечения инсулиннезависимого диабета существует два основных вида таблеток, которые действуют каждая по-своему и используются в зависимости от поставленных задач.
Первая группа сахаропонижающих препаратов представлена препаратами сульфанилмочевины, или сульфаниламидами. Они повышают выработку поджелудочной железой инсулина. В то же время они могут усиливать чувство голода, поэтому мало подходят тем, у кого избыточный вес. Обычно их рекомендуют принимать людям с нормальным весом.
Все препараты сульфаниламидов быстро всасываются, даже когда принимаются вместе с едой, и поэтому их можно принимать во время еды. Ниже приводится краткая характеристика наиболее распространенных сульфаниламидов (см. таблицу).
Препараты сульфанилмочевины

При лечении сульфаниламидами, главным образом у больных, получающих хлорпропамид или глибенкламид, может наступить гипогликемия. Особенно высок риск развития гипогликемии у пожилых больных с почечной недостаточностью или на фоне острого интеркуррентного заболевания, когда сокращается прием пищи. Причем у пожилых гипогликемия может проявляться в основном виде психических или неврологических симптомов, затрудняющих ее распознавание. В связи с этим пожилым больным не рекомендуется принимать длительно действующие сульфаниламиды.
Изредка в первые недели лечения сульфаниламидом развиваются следующие побочные явления: диспепсия, кожная гиперчувствительность или реакция системы кроветворения. В таких ситуациях рекомендуется по возможности заменить препарат или хотя бы снизить дозировку.
Поскольку алкоголь подавляет глюконеогенез в печени, то его прием также может вызвать у больного, получающего сульфаниламиды, гипогликемию.
Для этой группы препаратов существуют следующие противопоказания: беременность, кормление грудью, кетоацидоз, диабетическая нефропатия, острые воспалительные заболевания, полостные операции.
Постепенно входит в медицинскую практику амарил, или глимепирид. Этот препарат стимулирует более плавную секрецию инсулина, что снижает риск гипогликемий. Его можно принимать раз в день и он обладает меньшими побочными эффектами по сравнению с другими сахаропонижающими препаратами. Разработчики препарата подчеркивают, что больные, принимающие его, могут не опасаться гипогликемии при тяжелых физических нагрузках.
Вторая группа сахаропонижающих препаратов представлена бигуанидами, производными гуанидина. Они замедляют всасывание глюкозы из кишечника (следовательно, она медленнее поступает в кровь) и повышают способность некоторых тканей захватывать глюкозу. Эти препараты не вызывают гипогликемии и не могут поднять уровень инсулина. С другой стороны, они усиливают его действие на уровне рецепторов. Бигуаниды снижают аппетит и помогают снизить вес, поэтому применение этих препаратов наиболее оправдано при заболевании диабетом тучных людей, облегчая таким больным соблюдение диеты.
В современной клинической практике используется, как правило, только один из препаратов этой группы – метформин (глюкофаг, диформин).
В некоторых случаях врач может назначить вам комбинированное медикаментозное лечение, в котором сульфаниламиды и метформин дополняют друг друга. Это логично, поскольку сульфаниламиды в основном стимулируют секрецию инсулина, а метформин улучшает главным образом действие инсулина. Эти препараты прекрасно взаимодействуют друг с другом, а риск побочных эффектов минимален.
Абсолютными противопоказаниями к применению бигуанидов являются: кетоацидоз, беременность, острые воспалительные заболевания, хирургические вмешательства, различные заболевания, при которых ухудшается снабжение тканей кислородом, болезни почек.
В диабетологической практике довольно часто используется еще один весьма полезный препарат, относящийся ко второй группе, – акарбоза, или глюкобай, являющийся ингибитором альфа-глюкозидазы. При применении глюкобая также замедляется всасывание сахаров из пищи в кишечнике. Иными словами, глюкобай выполняет ту же функцию, что и зернистые, волокнистые продукты с большим содержанием клетчатки – не дает углеводам быстро расщепиться до глюкозы и стремительно повысить уровень сахара в крови.
Почему иногда необходимо перейти на инъекции инсулина?
Иногда при инсулиннезависимом диабете, особенно людям старшего возраста, могут назначить инъекции инсулина. Их поджелудочная железа не прекращает выработку этого гормона, но бывают случаи, когда дополнительное введение инсулина извне все равно необходимо.
Если диета и сахаропонижающие таблетки не оказывают необходимого действия, ранее назначенное лечение сульфаниламидами дополняется введением небольших доз инсулина. Временный переход на инсулинотерапию не означает постоянной зависимости. Инсулин – не наркотическое вещество, привыкнув к которому, организм уже не сможет без него обходиться. Напротив, случается так, что при заместительной терапии инсулином бета-клетки пациента отдыхают, восстанавливаются и спустя какое-то время начинают снова работать. В таком случае опять переходят на лечение сахаропонижающими таблетками.
Зачастую неуклонный рост потребности в инсулине свидетельствует о полной устойчивости организма больного к сульфаниламидам, и тогда назначается монотерапия инсулином, то есть сульфаниламидные препараты отменяются и больной полностью переводится на инсулин. Еще одной причиной этого может послужить наличие противопоказаний к использованию таблеток.
Также инсулин показан при недостаточном питании, при высоком содержании сахара в крови натощак (более 16,5 ммоль/л), кетоацидозе. Инсулинотерапия необходима при возникновении прекоматозного состояния, диабетической комы, при декомпенсации диабета, связанной с физическим или эмоциональным стрессом, при беременности, кормлении грудью.
Если вам назначили инсулин, не нужно отказываться от инъекций. Конечно, инсулинотерапия прибавит вам хлопот – вам предстоит длительная и кропотливая работа по «приручению» вашего диабета. Но вы не должны забывать, что является целью вашего лечения. Вред, наносимый организму высоким содержанием сахара, несопоставим с временными неудобствами в начальный период инсулинотерапии.
Если диета и сахаропонижающие таблетки не оказывают необходимого действия, ранее назначенное лечение сульфаниламидами дополняется введением небольших доз инсулина. Временный переход на инсулинотерапию не означает постоянной зависимости. Инсулин – не наркотическое вещество, привыкнув к которому, организм уже не сможет без него обходиться. Напротив, случается так, что при заместительной терапии инсулином бета-клетки пациента отдыхают, восстанавливаются и спустя какое-то время начинают снова работать. В таком случае опять переходят на лечение сахаропонижающими таблетками.
Зачастую неуклонный рост потребности в инсулине свидетельствует о полной устойчивости организма больного к сульфаниламидам, и тогда назначается монотерапия инсулином, то есть сульфаниламидные препараты отменяются и больной полностью переводится на инсулин. Еще одной причиной этого может послужить наличие противопоказаний к использованию таблеток.
Также инсулин показан при недостаточном питании, при высоком содержании сахара в крови натощак (более 16,5 ммоль/л), кетоацидозе. Инсулинотерапия необходима при возникновении прекоматозного состояния, диабетической комы, при декомпенсации диабета, связанной с физическим или эмоциональным стрессом, при беременности, кормлении грудью.
Если вам назначили инсулин, не нужно отказываться от инъекций. Конечно, инсулинотерапия прибавит вам хлопот – вам предстоит длительная и кропотливая работа по «приручению» вашего диабета. Но вы не должны забывать, что является целью вашего лечения. Вред, наносимый организму высоким содержанием сахара, несопоставим с временными неудобствами в начальный период инсулинотерапии.
• Помните: инсулин спасает ваши глаза, почки, ноги и продлевает вашу жизнь. Противопоказаний к лечению инсулином не существует.Принципы лечения инсулином инсулиннезависимого диабета практически совпадают с таковыми при инсулинозависимом диабете.
Глава 6. Инсулинотерапия
Еще в начале XX века медики не умели компенсировать диабет I типа, и больные, заболевшие этой болезнью, практически не имели шансов прожить хотя бы несколько лет.
Впервые инсулин был выделен из поджелудочных желез телят только в 1921 году Бантингом и Бестом. Вскоре лечение инсулином применили на практике, в результате чего была спасена жизнь тяжелобольного ребенка. Производство инсулина в форме лекарственного препарата началось только в 1923 году, что спасло жизни миллионам людей во всем мире. А дальнейшие открытия в области инсулинотерапии, связанные с разработкой различных видов инсулина, обеспечили диабетикам полноценную жизнь.
Впервые инсулин был выделен из поджелудочных желез телят только в 1921 году Бантингом и Бестом. Вскоре лечение инсулином применили на практике, в результате чего была спасена жизнь тяжелобольного ребенка. Производство инсулина в форме лекарственного препарата началось только в 1923 году, что спасло жизни миллионам людей во всем мире. А дальнейшие открытия в области инсулинотерапии, связанные с разработкой различных видов инсулина, обеспечили диабетикам полноценную жизнь.
Когда назначают инсулин?
Если ваш врач назначил вам инъекции инсулина, не торопитесь подвергать сомнению такое решение. Этому есть масса причин. Давайте уточним, в каких случаях может быть назначена инсулинотерапия:
• для лечения пациентов с диабетом I типа;
• в качестве «временной меры» при подготовке пациентов с диабетом II типа к хирургическим вмешательствам; при возникновении простудных и других заболеваний;
• для лечения пациентов с диабетом II типа при неэффективности лечения сахаропонижающими препаратами.
• для лечения пациентов с диабетом I типа;
• в качестве «временной меры» при подготовке пациентов с диабетом II типа к хирургическим вмешательствам; при возникновении простудных и других заболеваний;
• для лечения пациентов с диабетом II типа при неэффективности лечения сахаропонижающими препаратами.
Разновидности инсулина
Животный инсулин (нормальный инсулин) получают из поджелудочной железы свиней, телят или коров. Наиболее близким по своим свойствам к человеческому считается инсулин свиньи.
В наше время производство животных инсулинов отошло на второй план, уступая место более эффективным разработкам. Речь идет об инсулине, идентичном вырабатываемому в человеческом организме. Первая партия человеческого инсулина была произведена в 1970-е годы в США благодаря достижениям в области генной инженерии. Для лечения детского и подросткового диабета первого типа наиболее предпочтительной является именно эта разновидность инсулина.
Многие пациенты задают вопрос, почему для лечения инсулином используются исключительно инъекции препарата. Выпуск инсулина в форме таблеток пока, к сожалению, невозможен, поскольку в желудке инсулин полностью разрушается, теряя свою эффективность. Тем не менее в наше время ведутся разработки в области создания новых форм инсулина. В частности, проходит испытания препарат, который будет всасываться в организм через слизистую оболочку носа. Но пока все это находится на стадии разработки и проведения испытаний, а поэтому приходится мириться с инсулиновыми инъекциями.
В наше время производство животных инсулинов отошло на второй план, уступая место более эффективным разработкам. Речь идет об инсулине, идентичном вырабатываемому в человеческом организме. Первая партия человеческого инсулина была произведена в 1970-е годы в США благодаря достижениям в области генной инженерии. Для лечения детского и подросткового диабета первого типа наиболее предпочтительной является именно эта разновидность инсулина.
Многие пациенты задают вопрос, почему для лечения инсулином используются исключительно инъекции препарата. Выпуск инсулина в форме таблеток пока, к сожалению, невозможен, поскольку в желудке инсулин полностью разрушается, теряя свою эффективность. Тем не менее в наше время ведутся разработки в области создания новых форм инсулина. В частности, проходит испытания препарат, который будет всасываться в организм через слизистую оболочку носа. Но пока все это находится на стадии разработки и проведения испытаний, а поэтому приходится мириться с инсулиновыми инъекциями.
Характеристики действия различных форм инсулина
В мире производится множество различных препаратов инсулина. Эти препараты можно разделить на «классы» по источнику получения, по длительности действия и др. Наиболее важным в практическом плане является разделение инсулинов на короткие (короткого действия – 3–5 ч) и продленные (из последних в настоящее время чаще всего применяют так называемые инсулины средней продолжительности действия – 12–16 ч). Выпускаются также смешанные, или микст-инсулины, – готовые смеси инсулина, содержащие короткий и продленный инсулин в определенной пропорции (от 10:90 до 50:50).
При инсулинотерапии требуется индивидуальный подбор не только доз, но и вида препарата. Выбирая вид инсулина, следует учитывать следующий факт: профили действия инсулинов приблизительные и отличаются у разных пациентов. Продолжительность действия инсулина зависит также от величины дозы.
Расчет суточной дозы инсулина производит врач, основываясь на показателях уровня глюкозы в крови и моче. Затем необходимое количество препарата распределяется на три-четыре инъекции, которые необходимо сделать в течение дня.
В дальнейшем вы сами сможете корректировать дозы по результатам исследований содержания глюкозы в крови и моче.
При инсулинотерапии требуется индивидуальный подбор не только доз, но и вида препарата. Выбирая вид инсулина, следует учитывать следующий факт: профили действия инсулинов приблизительные и отличаются у разных пациентов. Продолжительность действия инсулина зависит также от величины дозы.
Расчет суточной дозы инсулина производит врач, основываясь на показателях уровня глюкозы в крови и моче. Затем необходимое количество препарата распределяется на три-четыре инъекции, которые необходимо сделать в течение дня.
В дальнейшем вы сами сможете корректировать дозы по результатам исследований содержания глюкозы в крови и моче.
Схемы инсулинотерапии
Режим множественных инъекций
Диабетологи разработали отличающиеся режимы инсулинотерапии, с различным числом инъекций в течение суток. Назначение определенного режима зависит от вида заболевания, характера его протекания и, конечно, от ваших индивидуальных особенностей. При сахарном диабете первого типа, когда инсулин в организме самостоятельно не вырабатывается, требуется введение инсулина короткого действия практически перед каждым приемом пищи (режим «множественных инъекций инсулина»). При этом дополнительно вводят инсулин продленного действия – утром и на ночь. Короткий инсулин необходим для усвоения потребляемой пищи, он также предотвращает повышение уровня сахара в крови после еды, а продленный – обеспечивает оптимальный уровень инсулина между приемами пищи.
Режим множественных инъекций инсулина предусматривает два основных варианта.
Режим множественных инъекций инсулина предусматривает два основных варианта.
Режим стандартных доз
В этом случае предполагается, что количество углеводов в диете изо дня в день относительно постоянно. Дозы инсулина также постоянны. Этот режим имеет множество ограничений, поскольку требует приема строго определенной пищи в строго определенное время. Поскольку это невозможно (кроме того, есть много других факторов, влияющих на уровень сахара в крови, например физическая нагрузка), уровень сахара в крови при этом методе лечения значительно колеблется, достигая как слишком высоких, так и низких значений.
Интенсифицированная инсулинотерапия
Доза инсулина постоянно корректируется самим пациентом на основании количества углеводов в пище и результатов самостоятельного измерения уровня сахара в крови. Правилам коррекции дозы обучают в школах диабета. Этот метод позволяет поддерживать уровень сахара близким к нормальному и при этом не ограничивает вашу свободу, позволяя вам изменять питание.
Другие режимы инсулинотерапии
При декомпенсации сахарного диабета на фоне тяжелых заболеваний и в некоторых других случаях применяется дробное введение короткого инсулина: в небольшой дозе (4–8 ед.) каждые 2–4 ч под контролем частого измерения сахара крови.
При диабете II типа, в случаях, когда остаточная секреция инсулина бета-клетками достаточно велика, вам могут предложить менее активные режимы инсулинотерапии.
• Инсулин продленного действия 1 раз в сутки перед сном.
• Инсулин продленного действия перед завтраком и перед ужином.
• Комбинация инсулина короткого и продленного действия перед завтраком и перед ужином. В этом случае целесообразно применение микст-инсулинов.
Эти режимы инсулинотерапии требуют более строгого соблюдения времени приема пищи (особенно обеда), чем режим многократных инъекций (так как доза инсулина перед завтраком назначается так, чтобы инсулин действовал не только во время завтрака, но и в обед). Если, например, обед будет пропущен или отложен, может возникнуть гипогликемия, то есть резкое снижение уровня сахара в крови.
При диабете II типа, в случаях, когда остаточная секреция инсулина бета-клетками достаточно велика, вам могут предложить менее активные режимы инсулинотерапии.
• Инсулин продленного действия 1 раз в сутки перед сном.
• Инсулин продленного действия перед завтраком и перед ужином.
• Комбинация инсулина короткого и продленного действия перед завтраком и перед ужином. В этом случае целесообразно применение микст-инсулинов.
Эти режимы инсулинотерапии требуют более строгого соблюдения времени приема пищи (особенно обеда), чем режим многократных инъекций (так как доза инсулина перед завтраком назначается так, чтобы инсулин действовал не только во время завтрака, но и в обед). Если, например, обед будет пропущен или отложен, может возникнуть гипогликемия, то есть резкое снижение уровня сахара в крови.
Время введения инсулина
Инсулин короткого действия вводят за 30 мин до еды. Из подкожной жировой клетчатки живота инсулин всасывается быстрее, и в эту область его вводят за 20 мин до еды. При высоком уровне сахара перед едой этот интервал может быть несколько (до 30–40 мин) увеличен, при уровне сахара, близком к нормальному, – укорочен. При переносе времени приема пищи (например, с 19:00 на 18:00) время инъекции также надо перенести.
Продленный инсулин обычно вводят «по часам», то есть примерно в одно и то же время. Утром его обычно вводят одновременно с коротким, но бывают случаи, когда надо поступать иначе.
Микст-инсулины также вводят за 30 мин до еды (это продиктовано тем, что в состав этих препаратов входит инсулин короткого действия). Но в состав микст-инсулина входит и продленный инсулин, поэтому значительные отклонения от обычного времени приема пищи нежелательны.
Продленный инсулин обычно вводят «по часам», то есть примерно в одно и то же время. Утром его обычно вводят одновременно с коротким, но бывают случаи, когда надо поступать иначе.
Микст-инсулины также вводят за 30 мин до еды (это продиктовано тем, что в состав этих препаратов входит инсулин короткого действия). Но в состав микст-инсулина входит и продленный инсулин, поэтому значительные отклонения от обычного времени приема пищи нежелательны.
Промежуточные приемы пиши
Учитывая, что умеренное действие инсулина сохраняется и между приемами пищи, в это время целесообразны небольшие полдники (для предотвращения снижения уровня сахара в крови в эти часы).
Как сделать инъекцию
Правильная техника уколов
Сахароснижающее действие инсулина (а значит, и степень компенсации диабета) напрямую зависит не только от дозы инсулина, но и от правильной техники его введения.
Инсулин вводят подкожно, предварительно хорошо массируя место инъекции. Это способствует ускоренному всасыванию препарата.
Рекомендуется ежедневно чередовать места введения инсулина. Инъекции выполняются при помощи инсулиновых шприцев с тонкой иголочкой или при помощи шприц-ручек. Предпочтительнее пользоваться пластиковыми, а не стеклянными шприцами, так как в стеклянных «мертвое» пространство больше, что приводит к уменьшению точности дозирования препарата и потерям инсулина.
Одноразовые шприцы можно смело использовать повторно в домашних условиях. Достаточно закрыть иглу колпачком и хранить шприц в таком виде, без каких-либо дополнительных стерилизационных мероприятий. Таким образом, шприц можно использовать, пока не затупится игла или не сотрется маркировка. Как правило, это происходит через несколько дней, в зависимости от количества инъекций. Однако в больнице необходимо уничтожать шприц сразу же после использования для избежания возникновения перекрестных инфекционных заболеваний.
Инсулин вводят подкожно, предварительно хорошо массируя место инъекции. Это способствует ускоренному всасыванию препарата.
Рекомендуется ежедневно чередовать места введения инсулина. Инъекции выполняются при помощи инсулиновых шприцев с тонкой иголочкой или при помощи шприц-ручек. Предпочтительнее пользоваться пластиковыми, а не стеклянными шприцами, так как в стеклянных «мертвое» пространство больше, что приводит к уменьшению точности дозирования препарата и потерям инсулина.
Одноразовые шприцы можно смело использовать повторно в домашних условиях. Достаточно закрыть иглу колпачком и хранить шприц в таком виде, без каких-либо дополнительных стерилизационных мероприятий. Таким образом, шприц можно использовать, пока не затупится игла или не сотрется маркировка. Как правило, это происходит через несколько дней, в зависимости от количества инъекций. Однако в больнице необходимо уничтожать шприц сразу же после использования для избежания возникновения перекрестных инфекционных заболеваний.
Шприц-ручка имеет ряд преимуществ
• Она снабжена специальной иглой, что делает инъекцию инсулина почти безболезненной.
• Ее можно носить с собой (просто в кармане) без боязни разрушения инсулина под влиянием температуры окружающей среды.
• Некоторые шприц-ручки позволяют использовать флаконы инсулина, что значительно облегчает проведение лечения (отсутствие зависимости от наличия картриджей), позволяет готовить и применять смешанные препараты инсулина индивидуально.
• Ее можно носить с собой (просто в кармане) без боязни разрушения инсулина под влиянием температуры окружающей среды.
• Некоторые шприц-ручки позволяют использовать флаконы инсулина, что значительно облегчает проведение лечения (отсутствие зависимости от наличия картриджей), позволяет готовить и применять смешанные препараты инсулина индивидуально.
Индивидуальные смеси
При составлении индивидуальных инсулиновых смесей (речь, как правило, идет о комбинировании краткосрочного инсулина и депо-инсулина) сначала осуществляется набор инсулина краткого действия. Затем на иглу вертикально насаживается бутылочка с другим видом инсулина и набирается необходимое количество этого препарата. При этом в шприц обычно попадает небольшой пузырек воздуха, поэтому рекомендуется набирать депо-инсулина на 2 единицы больше, а после снятия бутылочки с иглы выпустить излишки инсулина вместе с воздухом. В результате этого действия в шприце останется ровно столько препарата, сколько требуется для инъекции.
Место для введения инсулина
Наиболее эффективный и простой способ введения инсулина в организм, практикуемый уже в течение нескольких десятков лет, заключается во впрыскивании инсулина в область подкожных жировых тканей.
В качестве инъекционных ареалов подходят:
• кожа живота;
• область таза (ягодицы);
• область бедер (внешняя сторона).
В некоторых случаях местом для инъекций может стать область плеч или предплечий.
Наиболее быстро и равномерно инсулин распределяется в организме при введении в жировые ткани кожи живота, наиболее медленно – в область плеч. Поэтому нормальный инсулин и затяжной утренний инсулин следует впрыскивать в кожу живота, а затяжной ночной инсулин – в плечо, чтобы он не слишком быстро всасывался и, следовательно, действовал на протяжении более длительного времени.
В качестве инъекционных ареалов подходят:
• кожа живота;
• область таза (ягодицы);
• область бедер (внешняя сторона).
В некоторых случаях местом для инъекций может стать область плеч или предплечий.
Наиболее быстро и равномерно инсулин распределяется в организме при введении в жировые ткани кожи живота, наиболее медленно – в область плеч. Поэтому нормальный инсулин и затяжной утренний инсулин следует впрыскивать в кожу живота, а затяжной ночной инсулин – в плечо, чтобы он не слишком быстро всасывался и, следовательно, действовал на протяжении более длительного времени.
Дозировка
Средняя суточная доза инсулина при диабете первого типа составляет 0,4–0,9 ед. на 1 кг массы тела: когда она выше, это обычно свидетельствует об инсулинорезистентности, но чаще о передозировке инсулина, а более низкая потребность наблюдается в период неполной ремиссии заболевания. В состоянии компенсации одна единица инсулина снижает гликемию на пике действия примерно на 1,5–2 ммоль/л (30–40 мг%), а одна «хлебная единица» (12 г углеводов) повышает ее приблизительно на 3 ммоль/л (60 мг).
Неправильная техника введения инсулина очень часто приводит к слишком слабому, сильному или непрогнозируемому действию препарата. Порой для достижения компенсации диабета достаточно лишь обучиться правильной технике инъекций.
Неправильная техника введения инсулина очень часто приводит к слишком слабому, сильному или непрогнозируемому действию препарата. Порой для достижения компенсации диабета достаточно лишь обучиться правильной технике инъекций.
Возможные осложнения при инсулинотерапии
В некоторых случаях при инсулинотерапии возможно развитие побочных эффектов или осложнений. Это может выражаться следующими явлениями.
• Аллергические реакции: зуд, высыпания в месте инъекции. Аллергические реакции нередко возникают в результате неправильного введения инсулина: чрезмерная травматизация (слишком толстая или затупленная игла), введение сильно охлажденного препарата, неправильный выбор места для инъекции и т. п.
• Гипогликемические состояния (слишком низкий уровень сахара в крови), появление выраженного чувства голода, потливости, сердцебиения, дрожания. Встречаются при завышении дозы инсулина или недостаточном приеме пищи.
Если вы чувствуете приближение гипогликемии, съешьте как можно быстрее кусочек булки, 3–4 кусочка сахара или выпейте стакан сладкого чая. Если это не поможет, необходимо вызвать врача.
В некоторых случаях гипогликемические состояния могут возникнуть при чрезмерном физическом напряжении или психическом потрясении, волнении.
• Постинсулиновые липодистрофии (в месте инъекции кожа видоизменяется, исчезает подкожно-жировая клетчатка).
К развитию этого осложнения приводит неправильное введение инсулина (частые инъекции в одни и те же области, введение холодного инсулина и последующее охлаждение области его введения, недостаточное массирование после инъекции и т. п.).
При склонности к образованию липодистрофий вы должны строго придерживаться правил введения инсулина, обязательно чередуя места ежедневных инъекций.
• Аллергические реакции: зуд, высыпания в месте инъекции. Аллергические реакции нередко возникают в результате неправильного введения инсулина: чрезмерная травматизация (слишком толстая или затупленная игла), введение сильно охлажденного препарата, неправильный выбор места для инъекции и т. п.
• Гипогликемические состояния (слишком низкий уровень сахара в крови), появление выраженного чувства голода, потливости, сердцебиения, дрожания. Встречаются при завышении дозы инсулина или недостаточном приеме пищи.
Если вы чувствуете приближение гипогликемии, съешьте как можно быстрее кусочек булки, 3–4 кусочка сахара или выпейте стакан сладкого чая. Если это не поможет, необходимо вызвать врача.
В некоторых случаях гипогликемические состояния могут возникнуть при чрезмерном физическом напряжении или психическом потрясении, волнении.
• Постинсулиновые липодистрофии (в месте инъекции кожа видоизменяется, исчезает подкожно-жировая клетчатка).
К развитию этого осложнения приводит неправильное введение инсулина (частые инъекции в одни и те же области, введение холодного инсулина и последующее охлаждение области его введения, недостаточное массирование после инъекции и т. п.).
При склонности к образованию липодистрофий вы должны строго придерживаться правил введения инсулина, обязательно чередуя места ежедневных инъекций.
Глава 7. Осложнения при диабете
Приступая к этой весьма обширной и не менее важной теме, хочу вас предупредить – не настраивайтесь заранее на худшее! К счастью, мы живем в такую эпоху, когда никто уже не считает осложнения неизбежным следствием сахарного диабета: в наше время есть реальный способ их избежать. Единственное, что от вас требуется, – всегда держать в норме уровень сахара в крови. Конечно, это непросто, и все же… Сейчас в распоряжении диабетиков есть надежные средства самоконтроля, полноценные знания о питании, необходимые медикаменты. Одним словом – теперь все в наших руках.
Мы уже говорили о том, чем опасны осложнения. Давайте еще раз вернемся к этому вопросу. Основная проблема заключается в том, что вы можете достаточно долгое время не испытывать никаких неприятных ощущений при повышенном уровне сахара в крови (это зависит от индивидуальной чувствительности). Соответственно вы вряд ли будете стараться компенсировать диабет. А для того, чтобы заранее предотвратить развитие осложнений, вы должны иметь представление о причинах и характере их развития. И запомните, лекарства для лечения осложнений диабета эффективны только на фоне стабильной компенсации.
Диабетические осложнения подразделяются на острые, или неотложные, и хронические состояния.
Мы уже говорили о том, чем опасны осложнения. Давайте еще раз вернемся к этому вопросу. Основная проблема заключается в том, что вы можете достаточно долгое время не испытывать никаких неприятных ощущений при повышенном уровне сахара в крови (это зависит от индивидуальной чувствительности). Соответственно вы вряд ли будете стараться компенсировать диабет. А для того, чтобы заранее предотвратить развитие осложнений, вы должны иметь представление о причинах и характере их развития. И запомните, лекарства для лечения осложнений диабета эффективны только на фоне стабильной компенсации.
Диабетические осложнения подразделяются на острые, или неотложные, и хронические состояния.
Острые осложнения
Острые осложнения развиваются в течение минут, часов или дней и грозят инвалидностью либо смертью. Поэтому, особенно если у вас диабет первого типа, вы в первую очередь должны контролировать острые осложнения – гипергликемию, кетоацидоз и гипогликемию.
Гипергликемия
Вы уже знаете, что гипергликемия – это такое состояние больного диабетом, когда сахар в крови слишком высок.
Признаки, по которым можно установить, что уровень сахара в крови повышен:
• частое мочеиспускание (полиурия), выделение сахара с мочой (это явление называется глюкозурией), большая потеря воды с мочой;
• как следствие полиурии и глюкозурии – сильная постоянная жажда;
• пересыхание рта, особенно ночью;
• слабость, вялость, быстрая утомляемость;
• потеря веса;
• возможны тошнота, рвота, головная боль.
Основной причиной гипергликемии является недостаток инсулина, отсюда – повышенный уровень сахара в крови. Концентрация глюкозы в крови превышает почечный порог, сахар начинает выделяться с мочой, стимулируя частое мочеиспускание (через каждые полтора-два часа). В результате организм теряет влагу и обезвоживается, что вызывает неутолимую жажду. Вместе с мочой мы теряем не только воду и сахар, но также и полезные вещества – соли натрия, калия, хлориды и т. д.; результат – слабость и потеря веса. Все эти процессы идут тем быстрее, чем больше глюкозы в крови, а ее уровень может достигать очень значительных величин, порядка 26–28 ммоль/л.
Признаки, по которым можно установить, что уровень сахара в крови повышен:
• частое мочеиспускание (полиурия), выделение сахара с мочой (это явление называется глюкозурией), большая потеря воды с мочой;
• как следствие полиурии и глюкозурии – сильная постоянная жажда;
• пересыхание рта, особенно ночью;
• слабость, вялость, быстрая утомляемость;
• потеря веса;
• возможны тошнота, рвота, головная боль.
Основной причиной гипергликемии является недостаток инсулина, отсюда – повышенный уровень сахара в крови. Концентрация глюкозы в крови превышает почечный порог, сахар начинает выделяться с мочой, стимулируя частое мочеиспускание (через каждые полтора-два часа). В результате организм теряет влагу и обезвоживается, что вызывает неутолимую жажду. Вместе с мочой мы теряем не только воду и сахар, но также и полезные вещества – соли натрия, калия, хлориды и т. д.; результат – слабость и потеря веса. Все эти процессы идут тем быстрее, чем больше глюкозы в крови, а ее уровень может достигать очень значительных величин, порядка 26–28 ммоль/л.
Рассветная гипергликемия
У многих больных в ранние утренние часы (между 4:00 и 8:00) отмечается гипергликемия, которая еще больше усиливается после завтрака и достигает максимума к середине первой половины дня.
Причина рассветной гипергликемии – недостаточный базальный уровень инсулина. Это может быть обусловлено повышенной скоростью разрушения инсулина в печени в ранние утренние часы. Другая возможная причина дефицита инсулина – усиление в это время суток секреции так называемого контринсулярного гормона.
При рассветной гипергликемии увеличивают дозы инсулина (либо изменяют схему инсулинотерапии). Некоторые врачи считают, что утреннюю дозу инсулина (короткого действия или средней длительности действия) надо увеличивать и вводить в 5:00– 6:00, но большинство рекомендует вводить увеличенную дозу инсулина средней длительности действия непосредственно перед сном.
Причина рассветной гипергликемии – недостаточный базальный уровень инсулина. Это может быть обусловлено повышенной скоростью разрушения инсулина в печени в ранние утренние часы. Другая возможная причина дефицита инсулина – усиление в это время суток секреции так называемого контринсулярного гормона.
При рассветной гипергликемии увеличивают дозы инсулина (либо изменяют схему инсулинотерапии). Некоторые врачи считают, что утреннюю дозу инсулина (короткого действия или средней длительности действия) надо увеличивать и вводить в 5:00– 6:00, но большинство рекомендует вводить увеличенную дозу инсулина средней длительности действия непосредственно перед сном.
Кетоацидоз
Следствием гипергликемии и глюкозурии является кетоацидоз. При высоком уровне сахара в крови и недостатке инсулина начинается «голодание» клеток. Они не получают глюкозы и начинают использовать свои резервы жира в качестве источника энергии. При этом образуются кетоновые тела, которые в высоких концентрациях токсичны; они определяются в моче.
