Страница:
Содержание фосфора в сыворотке крови у детей до одного года – 1,25–2,20 ммоль/л. Фосфор входит в состав нуклеиновых кислот, ядер клеток, аденозинфосфатов.
Содержание магния в сыворотке крови – 0,75–1,0 ммоль/л. Роль магния заключается в активации освобождения паратгормона, повышении активности ферментов (гидроксилазы) в почках, способствующих превращению кальцидиола в кальцитриол. Вместе с фосфором магний участвует в регуляции функции ЦНС, входит в состав АТФ, поддерживает эластичность мембраны эритроцитов.
Селен является важнейшим регулятором функции скелетных мышц и сердца. Цинк участвует в формировании костей.
Регуляция фосфорно-кальциевого обмена осуществляется железами внутренней секреции. Паращитовидные железы при гипокальциемии выделяют паратиреогормон, который приводит к резорбции кальция из костей, поддерживая постоянство содержания кальция в сыворотке крови.
Щитовидная железа продуцирует гормон тиреокальцитонин. При повышении кальция в сыворотке крови количество его уменьшается. Кальцитонин является антагонистом паратгормона. Снижению кальция в крови способствуют глюкокортикоиды, соматотропный гормон, глюкагон, андрогены и эстрогены.
Витамин D способствует усилению всасывания кальция в тонком кишечнике, реабсорбции кальция и фосфора в почечных канальцах, образованию фосфорно-кальциевой соли и мобилизации ее в костную ткань. Гомеостатическое действие витамина D, направленное на восстановление сниженного уровня кальция в крови, более медленное по сравнению с паратгормоном. Если последний является фактором быстрого реагирования на угрожающую организму гипокальциемию, и восстановление уровня кальция происходит ценой деструкции костной ткани с развитием выраженного остеопороза, то витамин D осуществляет более тонкую регуляцию фосфорно-кальциевого обмена на уровне многих органов.
Витамин D2 (эргокальциферол), поступающий в организм с пищей, всасывается в тонком кишечнике в присутствии жира и желчи. Витамин D3 (холекальциферол) образуется в коже при воздействии ультрафиолетовых лучей. Исходные формы витамина D становятся биологически активными после изменения их структуры в процессе метаболизма. Витамин D поступает в печень, где под влиянием фермента 25-гидроксилазы превращается в первый активный метаболит – гидрохолекальциферол 25(OH)D3 и гидрокальциферол 25(OH)D2. Печеночный метаболит транспортируется в почки, где в результате действия фермента α1-гидролазы образуются наиболее активные метаболиты витамина D: 1,25(OH)2D3 – дигидрохолекальциферол и 1,25(OH)2D2 – дигидроэргокальциферол, способствующие всасыванию кальция и фосфора в кишечнике. В почках образуется и второй метаболит – 24,25(OH)D3, способствующий отложению фосфорно-кальциевой соли в кость.
Маркером содержания в организме витамина D является определение печеночного метаболита 25(OH)D3 (гидрохолекальциферола). В норме его содержание в сыворотке крови – 20–25–40 нг/мл.
Этиология. Выделяют три формы рахита: экзогенный, эндогенный и рахит вследствие сочетания эндогенных и экзогенных факторов. У детей раннего возраста чаще наблюдается экзогенный рахит вследствие недостаточности УФО или гиповитаминоза D – витамин-D-дефицитный рахит. Возможен алиментарно-зависимый рахит, обусловленный недостатком в рационе белков, незаменимых аминокислот, минеральных веществ, при дисбалансе пищевых ингредиентов, недостатке витаминов. Ятрогенный рахит развивается при антисудорожной терапии; врожденный рахит – у детей, матери которых имеют хроническую экстрагенитальную патологию (тяжелые токсикозы, заболевания печени, почек и др.).
Предрасполагающими факторами к развитию рахита являются неправильное питание женщин во время беременности; осложненные роды, экстрагенитальная патология, возраст матери.
К эндогенному рахиту относят так называемый генетически детерминированный рахит (витамин-D-зависимый) и ряд заболеваний, относящихся к группе витамин-D-резистентного рахита, семейный гипофосфатемический рахит (фосфатдиабет, глюкозоаминофосфатный диабет, или болезнь Де-Тони – Дебре – Фанкони, почечный тубулярный ацидоз и др.).
При первичных генетических и вторичных заболеваниях органов, участвующих в метаболизме витамина D (паращитовидных желез, почек, печени, костной системы), возникают изменения костей, аналогичные D-дефицитному рахиту. В таких случаях диагноз трактуется как рахитоподобный синдром основного заболевания (например, фосфатдиабет).
Патогенез. Алиментарный фактор, световое голодание, недостаток витамина D приводят к снижению всасывания кальция и магния в кишечнике, торможению образования фосфатов и нарушению белкового и других видов обмена веществ. Развивающаяся гипокальциемия стимулирует функцию околощитовидных желез, что приводит к снижению реабсорбции фосфатов в почках, развиваются фосфатурия и гипофосфатемия. Паратгормон на первых порах стимулирует биосинтез в почках метаболита 1,25-диоксивитамина-D, что усиливает резорбцию кальция из костей. Однако в дальнейшем в результате торможения образования 1,25-метаболита усугубляются гипокальциемия и гипофосфатемия. Нарушение фосфорно-кальциевого обмена изменяет минерализацию костей. Развивающиеся ацидоз и гипофосфатемия способствуют развитию миотонии. Нарушение в системе микроэлементов ведет к нарушению окислительно-восстановительных процессов. Полигиповитаминоз, нарушения белкового обмена приводят к нарушению углеводного и жирового обмена. Развиваются остеопатия, мышечная гипотония, нарушения нервной системы, функции желудочно-кишечного тракта.
В течение длительного периода педиатры пользовались классификацией рахита, предложенной С. О. Дулицким [1947], при этом выделяли рахит по степени тяжести – I, II и III, по периоду (начальный, разгара, репарации, остаточных явлений) и течению (острое, подострое и рецидивирующее). Е. М. Лукьянова с соавторами [1988] дополнила и систематизировала классификацию рахита (табл. 15, 16).
Острое течение рахита наблюдается у детей раннего возраста (первой трети жизни), не получавших своевременную профилактику рахита или вскармливаемых неадаптированными смесями. Сочетается обычно с начальным периодом и периодом разгара. Возможно острое течение у детей при выходе из гипотрофии. При остром течении преобладают процессы остеомаляции. Подострое течение рахита возникает чаще у детей во втором полугодии жизни на фоне недостаточной профилактики или лечения, а также у детей-гипотрофиков.
Рецидивирующее течение наблюдается у детей при нарушении профилактики или лечения, часто болеющих, живущих в неблагоприятных санитарно-гигиенических и социальных условиях.
Выделение ведущего минерального дефицита обусловливает особенности клиники. При кальцийпеническом варианте характерны более выраженные деформации, преобладание остеомаляций, повышенная нервно-мышечная возбудимость, потливость, ваготоническая направленность ВНС. Сочетание гипокальциемии с гипомагнезиемией усугубляет эти симптомы. Могут возникнуть аритмия, брадикардия, судорожный синдром.
При фосфопеническом варианте характерны вялость, заторможенность ребенка, остеоидная гиперплазия костей черепа, утолщение метафизов костей рук, ребер и др.
Пример формулировки диагноза рахита с использованием его классификации представлен в табл. 15.
Таблица 15
Классификация рахита [Лукьянова Е. М. и соавт., 1988]


Таблица 16
Дифференциальная диагностика рахита по периодам болезни



Диагноз. Ребенок 3 месяцев. Витамин-D-дефицитный рахит, гипокальциемический вариант, острое течение, средней тяжести, период разгара.
Дифференциальная диагностика рахита проводится с хондродистрофией, для которой характерны непропорциональность частей тела, отсутствие повышенной потливости и мышечной гипотонии, нарушение фосфорно-кальциевого обмена.
Иногда приходится дифференцировать с врожденной ломкостью костей. Заболевание связано с нарушением функции остеобластов. Длинные кости тонкие, бедные известью и очень ломкие. Череп мягкий, прощупываются отдельные костные пластинки, роднички и швы широкие. Дети нередко рождаются с переломами ребер и длинных трубчатых костей. После рождения переломы возникают без видимых причин или при незначительном воздействии – пеленании, поворачивании. Довольно быстро образуются костные мозоли.
При врожденном гипотиреозе наблюдается резкое отставание в психомоторном развитии, росте, характерны жесткие волосы, короткая шея, брадикардия, глухие тоны сердца.
Дифференциальная диагностика младенческого рахита проводится с витамин-D-зависимым рахитом, который проявляется чаще в 5–6-месячном возрасте. При этом характерны прогрессирование болезни, несмотря на проведение профилактики и лечения рахита, выраженная мышечная гипотония, более выраженное отставание статических функций, после одного года появляется искривление костей голени в нижней трети.
Профилактика рахита – антенатальная, постнатальная, специфическая и неспецифическая. Антенатальная неспецифическая профилактика включает в себя правильный режим дня беременной, ежедневные прогулки не менее двух часов, диету, содержащую основные ингредиенты пищи и достаточное количество витаминов, минеральных веществ, микроэлементов.
Специфическая профилактика рахита начинается с 30–32 недель беременности, женщина должна получать 400–500 ЕД/сут. витамина D. Можно назначить гендевит (в драже содержится 250 ЕД витамина D2).
Беременным женщинам, страдающим нефропатией, диабетом, ревматизмом, антенатальную профилактику рекомендуют начинать с 28–32 недель витамином D до 800–1000 ЕД/сут. независимо от времени года в течение 8 недель.
В северных районах, во время полярной ночи вместо витамина D можно рекомендовать проведение двух курсов УФО, начиная с 1/4 биодозы до 2,5–3 биодоз ежедневно, 15–20 сеансов.
Постнатальная профилактика. Если женщина не получала во время беременности специфической профилактики, то матери рекомендуют в течение 2–3 недель принимать витамин D от 500 до 1000 ЕД в день.
Профилактика рахита у ребенка предусматривает правильное питание (лучше грудное молоко), хороший уход, прогулки. Дети, вскармливаемые адаптированными смесями, не нуждаются в дополнительном приеме поливитаминных препаратов.
Здоровым доношенным детям специфическая профилактика рахита начинается с 3–4 недель жизни. Назначается витамин D по 400–500 ME в сутки в осенний, зимний и весенний периоды с перерывами на месяцы интенсивной инсоляции (с июня по сентябрь). Профилактика проводится в течение первых двух лет жизни.
Детям из группы риска по рахиту (недоношенные, маловесные, со сниженной двигательной активностью, часто болеющие, получающие антисудорожную терапию, вскармливаемые простыми молочными смесями, с отягощенной наследственностью по рахиту, из двоен и др.) рекомендуется ежедневно назначать витамин D в дозе 1000 ME. Недоношенным детям, с недоношенностью первой степени, профилактика рахита проводится с 10–14-го дня жизни по 500–1000 ME в сутки в течение двух лет, исключая летние месяцы. При недоношенности II–III степени – в дозе 1000–2000 ME ежедневно в течение первого года жизни; на втором году – в дозе 500–1000 ЕД ME. Специфическую профилактику рахита лучше проводить водным раствором витамина D3, особенно у недоношенных детей с учетом незрелости у них ферментативной активности кишечника. Водорастворимая форма витамина D3 содержит в одной капле 500 ME.
На втором году жизни проводится один-два профилактических курса витамина D в зимне-весенний период. Одновременно с дачей витамина D назначают витамины С, В1, В2, Е.
Противопоказаниями к назначению профилактической дозы витамина D являются органическое перинатальное повреждение нервной системы, идиопатическая кальциурия, гипофосфатазия. Детям с малыми размерами большого родничка или его ранним закрытием проводится отсроченная профилактика начиная с 3–4 месяцев жизни.
В осенне-зимний период с целью профилактики рахита можно провести два курса УФО, 15–20 сеансов. В этот период витамин D не назначается. После проведения курса УФО через 1,5–2 месяца назначаются профилактические дозы витамина D. Препараты кальция при назначении витамина D рекомендуется вводить только при естественном вскармливании. Учитывая, что у ряда детей может быть повышенная чувствительность к витамину D, возникает необходимость один раз в 2–3 недели проводить пробу Сулковича и при положительной пробе (+++) витамин D следует отменить. В таких случаях можно дать цитратную смесь (2,0 г лимонной кислоты + 3,5 г лимоннокислого натрия + 100 мл воды, назначается по одной чайной ложке 3 раза в день в течение 10–14 дней).
Несмотря на проводимую профилактику рахита, у некоторых детей отмечается ее неэффективность. Это может быть при генетически обусловленных рахитоподобных заболеваниях, либо имеют место нерегулярная дача витамина D, временная незрелость ферментных систем, заболевания желудочно-кишечного тракта, печени, почек, несбалансированное питание.
Лечение рахита. Целью лечебных мероприятий являются нормализация фосфорно-кальциевого обмена; ликвидация метаболического ацидоза, дефицита витамина D. Только комплекс неспецифических и медикаментозных методов лечения может привести к ожидаемому эффекту. Правильное питание с достаточным количеством витаминов, минеральных веществ, пребывание на воздухе, массаж, гимнастика, гигиенические ванны будут способствовать эффективности лечения витамином D.
Витамин D2 назначается в дозе 2–5 тысяч ME в сутки на 30–45 дней под контролем реакции Сулковича, которая проводится 1 раз в неделю. После достижения эффекта переходят на профилактические дозы витамина D – по 400–500 ME в сутки в течение двух лет жизни и в зимнее время на третьем году жизни. Детям из неблагополучных социальных групп, из групп риска после окончания основного курса рекомендуется провести 1–2 противорецидивных курса лечения витамином D.
Противорецидивное лечение проводится в дозе 2000–5000 ME в течение 3–4 недель, через 3 месяца после основного курса (летом не проводят). Лечение рахита лучше проводить водорастворимым витамином D3.
Для лечения рахита можно использовать витамин D2, видеин, видехол, оксидевит (синтетический аналог 1,25-диоксивитамина D3) в дозе 0,001 мг/сут. в течение 10 дней, через две недели проводят еще два курса. Рекомендуется назначение кальциферола – 10 мкг в день в 2 приема в течение 3–4 недель или кальцитриола – 1 мкг в день в 2 приема в течение 3–4 недель.
При рахите, особенно недоношенным и находящимся на естественном вскармливании детям, показано назначение препаратов кальция – глицерофосфат кальция по 0,05 г 2 раза в день детям первого полугодия жизни и по 0,1 г 2 раза в день детям второго полугодия, или глюконат кальция по 0,15–0,2 г 2–3 раза в день в течение 2–3 недель. Детям второго года жизни показана диета, обогащенная кальцием (яичная скорлупа по 1/3–1/4 чайной ложки вместе с лимонным соком в разведении водой 1:4 или с раствором цитратной смеси). Цитратную смесь можно назначать при лечении рахита детям раннего возраста по 1 чайной ложке 3 раза в день в течение 10–14 дней.
С целью нормализации функции паращитовидных желез и уменьшения вегетативных нарушений назначаются препараты магния и калия (аспаркам или панангин по 10 мг/кг сут.; оротат калия по 10–20 мг/кг сут. в течение 3 недель).
Для восстановления метаболических процессов рекомендуется назначение 20 % водного раствора карнитина хлорида по 4–12 капель 3 раза в сутки в течение 1–3 месяцев.
С целью стимуляции энергетического обмена у детей, больных тяжелым рахитом, показано назначение АТФ (особенно при фосфопеническом варианте) по 0,5–1 мл внутримышечно, на курс – 15–30 инъекций.
Необходима витаминотерапия (В1, В2, В6, С, А, Е) в возрастных дозировках; антианемическая терапия (гемостимулин, молочнокислое железо на 3–5 недель); с целью улучшения функции печени – эссенциале, липамид. Для улучшения статических функций назначается прозерин по 0,5 мг 3 раза в день на 10 дней; ЛФК; массаж в течение 1,5–2 месяцев. Через один месяц от начала лечения рахита назначают бальнеолечение. У легко возбудимых детей показаны хвойные ванны (одна чайная ложка экстракта на 10 л воды 37 °C, продолжительность – 5–10 минут, на курс 13–15 ванн). Вялым, малоподвижным детям рекомендуют солевые ванны (2 столовых ложки морской или поваренной соли на 10 л воды, на 5 минут; от 8–10 ванн на курс). Для детей с экссудативно-катаральным диатезом показаны ванны из отваров трав (подорожник, череда, ромашка, кора дуба).
Бальнеологическое лечение проводится 2–3 раза в год.
Диспансеризация. Под диспансерным наблюдением находятся дети, перенесшие рахит II и III степени. Наблюдают ежеквартально в течение трех лет. Рахит не является противопоказанием для проведения профилактических прививок.
Витамин-D-зависимый и резистентный рахит (рахитоподобные заболевания)
Спазмофилия (тетания рахитическая)
Хронические расстройства питания (дистрофии)
Содержание магния в сыворотке крови – 0,75–1,0 ммоль/л. Роль магния заключается в активации освобождения паратгормона, повышении активности ферментов (гидроксилазы) в почках, способствующих превращению кальцидиола в кальцитриол. Вместе с фосфором магний участвует в регуляции функции ЦНС, входит в состав АТФ, поддерживает эластичность мембраны эритроцитов.
Селен является важнейшим регулятором функции скелетных мышц и сердца. Цинк участвует в формировании костей.
Регуляция фосфорно-кальциевого обмена осуществляется железами внутренней секреции. Паращитовидные железы при гипокальциемии выделяют паратиреогормон, который приводит к резорбции кальция из костей, поддерживая постоянство содержания кальция в сыворотке крови.
Щитовидная железа продуцирует гормон тиреокальцитонин. При повышении кальция в сыворотке крови количество его уменьшается. Кальцитонин является антагонистом паратгормона. Снижению кальция в крови способствуют глюкокортикоиды, соматотропный гормон, глюкагон, андрогены и эстрогены.
Витамин D способствует усилению всасывания кальция в тонком кишечнике, реабсорбции кальция и фосфора в почечных канальцах, образованию фосфорно-кальциевой соли и мобилизации ее в костную ткань. Гомеостатическое действие витамина D, направленное на восстановление сниженного уровня кальция в крови, более медленное по сравнению с паратгормоном. Если последний является фактором быстрого реагирования на угрожающую организму гипокальциемию, и восстановление уровня кальция происходит ценой деструкции костной ткани с развитием выраженного остеопороза, то витамин D осуществляет более тонкую регуляцию фосфорно-кальциевого обмена на уровне многих органов.
Витамин D2 (эргокальциферол), поступающий в организм с пищей, всасывается в тонком кишечнике в присутствии жира и желчи. Витамин D3 (холекальциферол) образуется в коже при воздействии ультрафиолетовых лучей. Исходные формы витамина D становятся биологически активными после изменения их структуры в процессе метаболизма. Витамин D поступает в печень, где под влиянием фермента 25-гидроксилазы превращается в первый активный метаболит – гидрохолекальциферол 25(OH)D3 и гидрокальциферол 25(OH)D2. Печеночный метаболит транспортируется в почки, где в результате действия фермента α1-гидролазы образуются наиболее активные метаболиты витамина D: 1,25(OH)2D3 – дигидрохолекальциферол и 1,25(OH)2D2 – дигидроэргокальциферол, способствующие всасыванию кальция и фосфора в кишечнике. В почках образуется и второй метаболит – 24,25(OH)D3, способствующий отложению фосфорно-кальциевой соли в кость.
Маркером содержания в организме витамина D является определение печеночного метаболита 25(OH)D3 (гидрохолекальциферола). В норме его содержание в сыворотке крови – 20–25–40 нг/мл.
Этиология. Выделяют три формы рахита: экзогенный, эндогенный и рахит вследствие сочетания эндогенных и экзогенных факторов. У детей раннего возраста чаще наблюдается экзогенный рахит вследствие недостаточности УФО или гиповитаминоза D – витамин-D-дефицитный рахит. Возможен алиментарно-зависимый рахит, обусловленный недостатком в рационе белков, незаменимых аминокислот, минеральных веществ, при дисбалансе пищевых ингредиентов, недостатке витаминов. Ятрогенный рахит развивается при антисудорожной терапии; врожденный рахит – у детей, матери которых имеют хроническую экстрагенитальную патологию (тяжелые токсикозы, заболевания печени, почек и др.).
Предрасполагающими факторами к развитию рахита являются неправильное питание женщин во время беременности; осложненные роды, экстрагенитальная патология, возраст матери.
К эндогенному рахиту относят так называемый генетически детерминированный рахит (витамин-D-зависимый) и ряд заболеваний, относящихся к группе витамин-D-резистентного рахита, семейный гипофосфатемический рахит (фосфатдиабет, глюкозоаминофосфатный диабет, или болезнь Де-Тони – Дебре – Фанкони, почечный тубулярный ацидоз и др.).
При первичных генетических и вторичных заболеваниях органов, участвующих в метаболизме витамина D (паращитовидных желез, почек, печени, костной системы), возникают изменения костей, аналогичные D-дефицитному рахиту. В таких случаях диагноз трактуется как рахитоподобный синдром основного заболевания (например, фосфатдиабет).
Патогенез. Алиментарный фактор, световое голодание, недостаток витамина D приводят к снижению всасывания кальция и магния в кишечнике, торможению образования фосфатов и нарушению белкового и других видов обмена веществ. Развивающаяся гипокальциемия стимулирует функцию околощитовидных желез, что приводит к снижению реабсорбции фосфатов в почках, развиваются фосфатурия и гипофосфатемия. Паратгормон на первых порах стимулирует биосинтез в почках метаболита 1,25-диоксивитамина-D, что усиливает резорбцию кальция из костей. Однако в дальнейшем в результате торможения образования 1,25-метаболита усугубляются гипокальциемия и гипофосфатемия. Нарушение фосфорно-кальциевого обмена изменяет минерализацию костей. Развивающиеся ацидоз и гипофосфатемия способствуют развитию миотонии. Нарушение в системе микроэлементов ведет к нарушению окислительно-восстановительных процессов. Полигиповитаминоз, нарушения белкового обмена приводят к нарушению углеводного и жирового обмена. Развиваются остеопатия, мышечная гипотония, нарушения нервной системы, функции желудочно-кишечного тракта.
В течение длительного периода педиатры пользовались классификацией рахита, предложенной С. О. Дулицким [1947], при этом выделяли рахит по степени тяжести – I, II и III, по периоду (начальный, разгара, репарации, остаточных явлений) и течению (острое, подострое и рецидивирующее). Е. М. Лукьянова с соавторами [1988] дополнила и систематизировала классификацию рахита (табл. 15, 16).
Острое течение рахита наблюдается у детей раннего возраста (первой трети жизни), не получавших своевременную профилактику рахита или вскармливаемых неадаптированными смесями. Сочетается обычно с начальным периодом и периодом разгара. Возможно острое течение у детей при выходе из гипотрофии. При остром течении преобладают процессы остеомаляции. Подострое течение рахита возникает чаще у детей во втором полугодии жизни на фоне недостаточной профилактики или лечения, а также у детей-гипотрофиков.
Рецидивирующее течение наблюдается у детей при нарушении профилактики или лечения, часто болеющих, живущих в неблагоприятных санитарно-гигиенических и социальных условиях.
Выделение ведущего минерального дефицита обусловливает особенности клиники. При кальцийпеническом варианте характерны более выраженные деформации, преобладание остеомаляций, повышенная нервно-мышечная возбудимость, потливость, ваготоническая направленность ВНС. Сочетание гипокальциемии с гипомагнезиемией усугубляет эти симптомы. Могут возникнуть аритмия, брадикардия, судорожный синдром.
При фосфопеническом варианте характерны вялость, заторможенность ребенка, остеоидная гиперплазия костей черепа, утолщение метафизов костей рук, ребер и др.
Пример формулировки диагноза рахита с использованием его классификации представлен в табл. 15.
Таблица 15
Классификация рахита [Лукьянова Е. М. и соавт., 1988]


Таблица 16
Дифференциальная диагностика рахита по периодам болезни



Диагноз. Ребенок 3 месяцев. Витамин-D-дефицитный рахит, гипокальциемический вариант, острое течение, средней тяжести, период разгара.
Дифференциальная диагностика рахита проводится с хондродистрофией, для которой характерны непропорциональность частей тела, отсутствие повышенной потливости и мышечной гипотонии, нарушение фосфорно-кальциевого обмена.
Иногда приходится дифференцировать с врожденной ломкостью костей. Заболевание связано с нарушением функции остеобластов. Длинные кости тонкие, бедные известью и очень ломкие. Череп мягкий, прощупываются отдельные костные пластинки, роднички и швы широкие. Дети нередко рождаются с переломами ребер и длинных трубчатых костей. После рождения переломы возникают без видимых причин или при незначительном воздействии – пеленании, поворачивании. Довольно быстро образуются костные мозоли.
При врожденном гипотиреозе наблюдается резкое отставание в психомоторном развитии, росте, характерны жесткие волосы, короткая шея, брадикардия, глухие тоны сердца.
Дифференциальная диагностика младенческого рахита проводится с витамин-D-зависимым рахитом, который проявляется чаще в 5–6-месячном возрасте. При этом характерны прогрессирование болезни, несмотря на проведение профилактики и лечения рахита, выраженная мышечная гипотония, более выраженное отставание статических функций, после одного года появляется искривление костей голени в нижней трети.
Профилактика рахита – антенатальная, постнатальная, специфическая и неспецифическая. Антенатальная неспецифическая профилактика включает в себя правильный режим дня беременной, ежедневные прогулки не менее двух часов, диету, содержащую основные ингредиенты пищи и достаточное количество витаминов, минеральных веществ, микроэлементов.
Специфическая профилактика рахита начинается с 30–32 недель беременности, женщина должна получать 400–500 ЕД/сут. витамина D. Можно назначить гендевит (в драже содержится 250 ЕД витамина D2).
Беременным женщинам, страдающим нефропатией, диабетом, ревматизмом, антенатальную профилактику рекомендуют начинать с 28–32 недель витамином D до 800–1000 ЕД/сут. независимо от времени года в течение 8 недель.
В северных районах, во время полярной ночи вместо витамина D можно рекомендовать проведение двух курсов УФО, начиная с 1/4 биодозы до 2,5–3 биодоз ежедневно, 15–20 сеансов.
Постнатальная профилактика. Если женщина не получала во время беременности специфической профилактики, то матери рекомендуют в течение 2–3 недель принимать витамин D от 500 до 1000 ЕД в день.
Профилактика рахита у ребенка предусматривает правильное питание (лучше грудное молоко), хороший уход, прогулки. Дети, вскармливаемые адаптированными смесями, не нуждаются в дополнительном приеме поливитаминных препаратов.
Здоровым доношенным детям специфическая профилактика рахита начинается с 3–4 недель жизни. Назначается витамин D по 400–500 ME в сутки в осенний, зимний и весенний периоды с перерывами на месяцы интенсивной инсоляции (с июня по сентябрь). Профилактика проводится в течение первых двух лет жизни.
Детям из группы риска по рахиту (недоношенные, маловесные, со сниженной двигательной активностью, часто болеющие, получающие антисудорожную терапию, вскармливаемые простыми молочными смесями, с отягощенной наследственностью по рахиту, из двоен и др.) рекомендуется ежедневно назначать витамин D в дозе 1000 ME. Недоношенным детям, с недоношенностью первой степени, профилактика рахита проводится с 10–14-го дня жизни по 500–1000 ME в сутки в течение двух лет, исключая летние месяцы. При недоношенности II–III степени – в дозе 1000–2000 ME ежедневно в течение первого года жизни; на втором году – в дозе 500–1000 ЕД ME. Специфическую профилактику рахита лучше проводить водным раствором витамина D3, особенно у недоношенных детей с учетом незрелости у них ферментативной активности кишечника. Водорастворимая форма витамина D3 содержит в одной капле 500 ME.
На втором году жизни проводится один-два профилактических курса витамина D в зимне-весенний период. Одновременно с дачей витамина D назначают витамины С, В1, В2, Е.
Противопоказаниями к назначению профилактической дозы витамина D являются органическое перинатальное повреждение нервной системы, идиопатическая кальциурия, гипофосфатазия. Детям с малыми размерами большого родничка или его ранним закрытием проводится отсроченная профилактика начиная с 3–4 месяцев жизни.
В осенне-зимний период с целью профилактики рахита можно провести два курса УФО, 15–20 сеансов. В этот период витамин D не назначается. После проведения курса УФО через 1,5–2 месяца назначаются профилактические дозы витамина D. Препараты кальция при назначении витамина D рекомендуется вводить только при естественном вскармливании. Учитывая, что у ряда детей может быть повышенная чувствительность к витамину D, возникает необходимость один раз в 2–3 недели проводить пробу Сулковича и при положительной пробе (+++) витамин D следует отменить. В таких случаях можно дать цитратную смесь (2,0 г лимонной кислоты + 3,5 г лимоннокислого натрия + 100 мл воды, назначается по одной чайной ложке 3 раза в день в течение 10–14 дней).
Несмотря на проводимую профилактику рахита, у некоторых детей отмечается ее неэффективность. Это может быть при генетически обусловленных рахитоподобных заболеваниях, либо имеют место нерегулярная дача витамина D, временная незрелость ферментных систем, заболевания желудочно-кишечного тракта, печени, почек, несбалансированное питание.
Лечение рахита. Целью лечебных мероприятий являются нормализация фосфорно-кальциевого обмена; ликвидация метаболического ацидоза, дефицита витамина D. Только комплекс неспецифических и медикаментозных методов лечения может привести к ожидаемому эффекту. Правильное питание с достаточным количеством витаминов, минеральных веществ, пребывание на воздухе, массаж, гимнастика, гигиенические ванны будут способствовать эффективности лечения витамином D.
Витамин D2 назначается в дозе 2–5 тысяч ME в сутки на 30–45 дней под контролем реакции Сулковича, которая проводится 1 раз в неделю. После достижения эффекта переходят на профилактические дозы витамина D – по 400–500 ME в сутки в течение двух лет жизни и в зимнее время на третьем году жизни. Детям из неблагополучных социальных групп, из групп риска после окончания основного курса рекомендуется провести 1–2 противорецидивных курса лечения витамином D.
Противорецидивное лечение проводится в дозе 2000–5000 ME в течение 3–4 недель, через 3 месяца после основного курса (летом не проводят). Лечение рахита лучше проводить водорастворимым витамином D3.
Для лечения рахита можно использовать витамин D2, видеин, видехол, оксидевит (синтетический аналог 1,25-диоксивитамина D3) в дозе 0,001 мг/сут. в течение 10 дней, через две недели проводят еще два курса. Рекомендуется назначение кальциферола – 10 мкг в день в 2 приема в течение 3–4 недель или кальцитриола – 1 мкг в день в 2 приема в течение 3–4 недель.
При рахите, особенно недоношенным и находящимся на естественном вскармливании детям, показано назначение препаратов кальция – глицерофосфат кальция по 0,05 г 2 раза в день детям первого полугодия жизни и по 0,1 г 2 раза в день детям второго полугодия, или глюконат кальция по 0,15–0,2 г 2–3 раза в день в течение 2–3 недель. Детям второго года жизни показана диета, обогащенная кальцием (яичная скорлупа по 1/3–1/4 чайной ложки вместе с лимонным соком в разведении водой 1:4 или с раствором цитратной смеси). Цитратную смесь можно назначать при лечении рахита детям раннего возраста по 1 чайной ложке 3 раза в день в течение 10–14 дней.
С целью нормализации функции паращитовидных желез и уменьшения вегетативных нарушений назначаются препараты магния и калия (аспаркам или панангин по 10 мг/кг сут.; оротат калия по 10–20 мг/кг сут. в течение 3 недель).
Для восстановления метаболических процессов рекомендуется назначение 20 % водного раствора карнитина хлорида по 4–12 капель 3 раза в сутки в течение 1–3 месяцев.
С целью стимуляции энергетического обмена у детей, больных тяжелым рахитом, показано назначение АТФ (особенно при фосфопеническом варианте) по 0,5–1 мл внутримышечно, на курс – 15–30 инъекций.
Необходима витаминотерапия (В1, В2, В6, С, А, Е) в возрастных дозировках; антианемическая терапия (гемостимулин, молочнокислое железо на 3–5 недель); с целью улучшения функции печени – эссенциале, липамид. Для улучшения статических функций назначается прозерин по 0,5 мг 3 раза в день на 10 дней; ЛФК; массаж в течение 1,5–2 месяцев. Через один месяц от начала лечения рахита назначают бальнеолечение. У легко возбудимых детей показаны хвойные ванны (одна чайная ложка экстракта на 10 л воды 37 °C, продолжительность – 5–10 минут, на курс 13–15 ванн). Вялым, малоподвижным детям рекомендуют солевые ванны (2 столовых ложки морской или поваренной соли на 10 л воды, на 5 минут; от 8–10 ванн на курс). Для детей с экссудативно-катаральным диатезом показаны ванны из отваров трав (подорожник, череда, ромашка, кора дуба).
Бальнеологическое лечение проводится 2–3 раза в год.
Диспансеризация. Под диспансерным наблюдением находятся дети, перенесшие рахит II и III степени. Наблюдают ежеквартально в течение трех лет. Рахит не является противопоказанием для проведения профилактических прививок.
Витамин-D-зависимый и резистентный рахит (рахитоподобные заболевания)
В эту группу входят генетически детерминированные заболевания, приводящие к нарушению обмена кальция и фосфора с последующей деформацией костей. В отличие от рахита, зависимого от витамина D, выделяют витамин-D-резистентный рахит, критерием для диагностики которого является отсутствие эффекта при использовании больших доз витамина D.
К этой группе болезней относят четыре заболевания, сходные по клинической картине с рахитом: врожденный псевдодефицитный витамин-D-зависимый рахит; врожденный гипофосфатемический витамин-D-резистентный рахитфосфатдиабет; болезнь Де-Тони – Дебре – Фанкони; почечный тубулярный ацидоз (табл. 17).
Таблица 17
Дифференциальная диагностика рахитоподобных заболеваний у детей [Красновская М. А., Пирогова З. И., 1998]
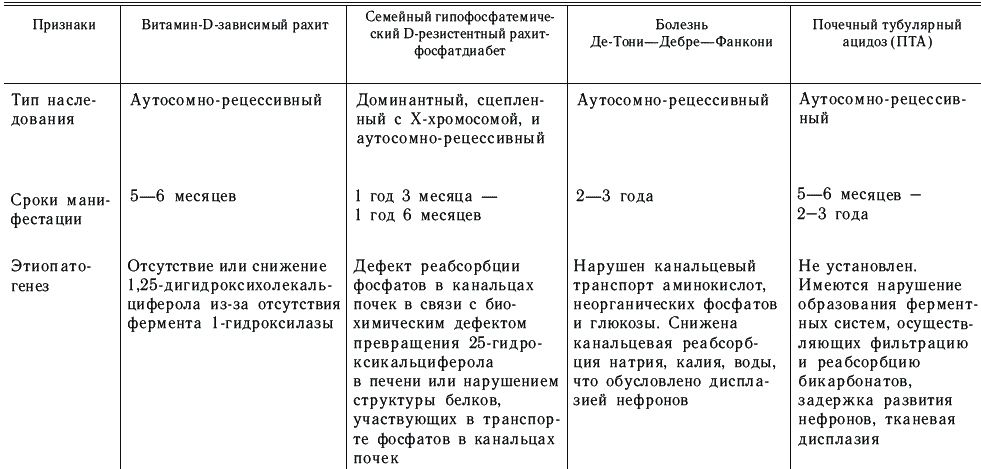


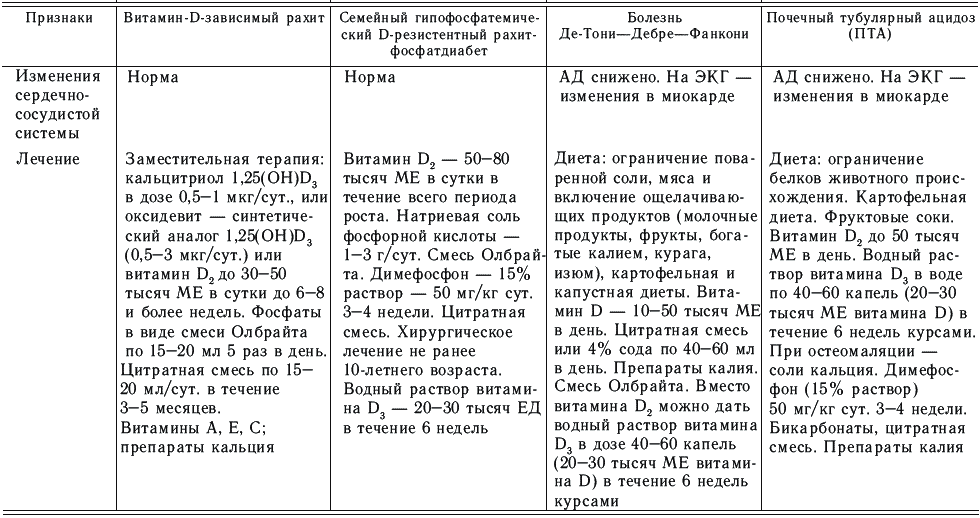
Диагноз рахитоподобных заболеваний ставится основным, однако оцениваются, как и при младенческом рахите, степень тяжести болезни, период и течение. Тяжесть состояния оценивается по выраженности отставания детей в росте и массе тела, степени деформаций нижних конечностей, рентгенологическим и биохимическим изменениям. Начальный период чаще пропускается, и диагноз ставится, как правило, в периоде разгара. Реконвалесценция наступает в 13–15 лет.
Пример диагноза. Витамин-D-резистентный рахит. Болезнь Де-Тони – Дебре – Фанкони; острое течение; средней тяжести; период разгара.
К этой группе болезней относят четыре заболевания, сходные по клинической картине с рахитом: врожденный псевдодефицитный витамин-D-зависимый рахит; врожденный гипофосфатемический витамин-D-резистентный рахитфосфатдиабет; болезнь Де-Тони – Дебре – Фанкони; почечный тубулярный ацидоз (табл. 17).
Таблица 17
Дифференциальная диагностика рахитоподобных заболеваний у детей [Красновская М. А., Пирогова З. И., 1998]




Диагноз рахитоподобных заболеваний ставится основным, однако оцениваются, как и при младенческом рахите, степень тяжести болезни, период и течение. Тяжесть состояния оценивается по выраженности отставания детей в росте и массе тела, степени деформаций нижних конечностей, рентгенологическим и биохимическим изменениям. Начальный период чаще пропускается, и диагноз ставится, как правило, в периоде разгара. Реконвалесценция наступает в 13–15 лет.
Пример диагноза. Витамин-D-резистентный рахит. Болезнь Де-Тони – Дебре – Фанкони; острое течение; средней тяжести; период разгара.
Спазмофилия (тетания рахитическая)
Заболевание обусловлено нарушением минерального обмена, главным образом кальциевого и кислотно-щелочного равновесия, ведущим к повышенной механической и гальванической возбудимости нервов и проявляющимся судорожной готовностью или судорогами.
Спазмофилия чаще выявляется у детей в возрасте от трех месяцев до двух лет, в весеннее время, больных рахитом и находящихся на неправильном искусственном вскармливании.
В основе патогенеза лежит увеличение синтеза витамина D в коже, что приводит к понижению секреции паращитовидных желез и уменьшению потерь фосфатов с мочой. Усиленное образование фосфорно-кальциевых солей приводит к отложению их в костях. Снижение общего кальция в крови ниже 1,75 ммоль/л приводит к повышению нервно-мышечной возбудимости и к судорогам.
Клиника. Выделяют скрытую и явную формы спазмофилии. При скрытой форме характерны следующие симптомы:
● симптом Хвостека — сокращение мышц в области рта, носа, нижнего века при поколачивании щеки пальцем между скуловой дугой и углом рта;
● симптом Труссо — судорожное сокращение пальцев кисти в виде руки «акушера» при сдавливании плеча манжеткой или пальцами;
● симптом Люста — быстрое отведение стопы при ударе ниже головки малой берцовой кости;
● симптом Эрба — повышенная гальваническая возбудимость нервов – сокращение мышц при размыкании катода при силе тока менее 5 мА;
● симптом Маслова — остановка дыхания на высоте вдоха при легком уколе (в норме учащение и углубление дыхания).
Явная спазмофилия характеризуется тремя клиническими вариантами:
● ларингоспазм — спазм голосовой щели, проявляющийся звучным или хриплым вдохом при плаче, крике. Появляются бледность, цианоз, иногда судороги. Возможна остановка сердца, дыхания. Приступ длится от нескольких секунд до 1–2 минут, но в течение дня он может повториться;
● карпопедальный спазм — спазм дистальных мышц кисти и стопы: рука «акушера» и подошвенное сгибание пальцев ног, особенно выражено у большого пальца. Карпопедальный спазм может сохраняться от нескольких часов до нескольких дней. Наблюдается в основном у детей после года;
● эклампсия — общие клонические судороги, протекающие с потерей сознания, чаще возникают у детей в возрасте 3–6 месяцев.
Для спазмофилии характерны повышенная нервная возбудимость ребенка; уменьшение содержания ионизированного кальция ниже 0,9 ммоль/л; наличие респираторного или метаболического алкалоза. Для гипокальциемии характерным является удлинение интервала Q – T на ЭКГ.
Дифференциальный диагноз проводится с судорогами другой этиологии: фебрильные судороги возникают у детей в возрасте от 3 месяцев до 5 лет при повышении температуры до 39–40°; продолжаются до 10–15 минут.
Респираторно-аффективные судороги возникают чаще у детей от 6 месяцев до 3 лет. Выявляются на высоте отрицательных эмоций (судороги «злости»); тонического характера. Наступает задержка дыхания на вдохе; цианоз. После приступа ребенок спит.
Судороги, связанные с обменными нарушениями, возникают в результате снижения магния в крови до 0,62 ммоль/л; гипогликемические – при снижении сахара в сыворотке крови ниже 3,7 ммоль/л. Гипомагнезийные судороги могут быть генерализованными и фокальными. При этом появляются тремор, мышечное дрожание. При гипомагнезийных судорогах вводят внутримышечно 25 % раствор сульфата магния по 0,4 мл/кг каждые 6 часов. Гипогликемические судороги транзиторного характера возникают у новорожденных детей в первые сутки неонатального периода; чаще у детей с пренатальной гипотрофией, родившихся в асфиксии и имеющих родовую травму. Гипогликемические судороги могут быть связаны с гиперинсулинизмом (при аденоме поджелудочной железы, ее гиперплазии, сахарном диабете у матери) у детей с адреногенитальным синдромом.
Неотложная помощь. Внутривенное струйное введение 10 % раствора декстрозы из расчета 200 мг/кг, с последующим капельным введением. При достижении нормальных цифр сахара в крови переходят на введение 5 % глюкозы. Антиконвульсанты не показаны.
Эпилептические судороги, в отличие от спазмофильных, начинаются или рано, или после трехлетнего возраста. Протекают более тяжело, с более глубокой потерей сознания; после приступа имеют место оглушенность, олигофазия, амнезия.
Лечение спазмофилии. Питание ребенка грудным молоком или адаптированными смесями; овощной прикорм.
Назначают 10 % раствор хлористого кальция по одной чайной ложке 3 раза в день или глюконат кальция по 0,5 г 3 раза в день. В условиях стационара – 10 % раствор глюконата кальция или хлорида кальция вводится внутривенно из расчета 1–2 мл/кг. Для создания ацидоза назначают 5 % или 10 % раствор аммония хлорида по одной чайной ложке 3 раза в день. Через 3–4 дня дачи препаратов кальция дается витамин D в лечебной дозе. При судорогах одновременно с введением препаратов кальция назначается противосудорожная терапия (сульфат магния 25 % раствор – 0,5 мл/кг; оксибутират натрия 20 % – 100–150 мг/кг внутривенно, не более 10,0). При обменных нарушениях показано введение пиридоксина – 50–100 мг [Цыбулькин Э. К., 1998]. При ларингоспазме необходим доступ свежего воздуха, поэтому следует произвести раздражение слизистой носа, корня языка, задней стенки глотки, кожи.
Спазмофилия чаще выявляется у детей в возрасте от трех месяцев до двух лет, в весеннее время, больных рахитом и находящихся на неправильном искусственном вскармливании.
В основе патогенеза лежит увеличение синтеза витамина D в коже, что приводит к понижению секреции паращитовидных желез и уменьшению потерь фосфатов с мочой. Усиленное образование фосфорно-кальциевых солей приводит к отложению их в костях. Снижение общего кальция в крови ниже 1,75 ммоль/л приводит к повышению нервно-мышечной возбудимости и к судорогам.
Клиника. Выделяют скрытую и явную формы спазмофилии. При скрытой форме характерны следующие симптомы:
● симптом Хвостека — сокращение мышц в области рта, носа, нижнего века при поколачивании щеки пальцем между скуловой дугой и углом рта;
● симптом Труссо — судорожное сокращение пальцев кисти в виде руки «акушера» при сдавливании плеча манжеткой или пальцами;
● симптом Люста — быстрое отведение стопы при ударе ниже головки малой берцовой кости;
● симптом Эрба — повышенная гальваническая возбудимость нервов – сокращение мышц при размыкании катода при силе тока менее 5 мА;
● симптом Маслова — остановка дыхания на высоте вдоха при легком уколе (в норме учащение и углубление дыхания).
Явная спазмофилия характеризуется тремя клиническими вариантами:
● ларингоспазм — спазм голосовой щели, проявляющийся звучным или хриплым вдохом при плаче, крике. Появляются бледность, цианоз, иногда судороги. Возможна остановка сердца, дыхания. Приступ длится от нескольких секунд до 1–2 минут, но в течение дня он может повториться;
● карпопедальный спазм — спазм дистальных мышц кисти и стопы: рука «акушера» и подошвенное сгибание пальцев ног, особенно выражено у большого пальца. Карпопедальный спазм может сохраняться от нескольких часов до нескольких дней. Наблюдается в основном у детей после года;
● эклампсия — общие клонические судороги, протекающие с потерей сознания, чаще возникают у детей в возрасте 3–6 месяцев.
Для спазмофилии характерны повышенная нервная возбудимость ребенка; уменьшение содержания ионизированного кальция ниже 0,9 ммоль/л; наличие респираторного или метаболического алкалоза. Для гипокальциемии характерным является удлинение интервала Q – T на ЭКГ.
Дифференциальный диагноз проводится с судорогами другой этиологии: фебрильные судороги возникают у детей в возрасте от 3 месяцев до 5 лет при повышении температуры до 39–40°; продолжаются до 10–15 минут.
Респираторно-аффективные судороги возникают чаще у детей от 6 месяцев до 3 лет. Выявляются на высоте отрицательных эмоций (судороги «злости»); тонического характера. Наступает задержка дыхания на вдохе; цианоз. После приступа ребенок спит.
Судороги, связанные с обменными нарушениями, возникают в результате снижения магния в крови до 0,62 ммоль/л; гипогликемические – при снижении сахара в сыворотке крови ниже 3,7 ммоль/л. Гипомагнезийные судороги могут быть генерализованными и фокальными. При этом появляются тремор, мышечное дрожание. При гипомагнезийных судорогах вводят внутримышечно 25 % раствор сульфата магния по 0,4 мл/кг каждые 6 часов. Гипогликемические судороги транзиторного характера возникают у новорожденных детей в первые сутки неонатального периода; чаще у детей с пренатальной гипотрофией, родившихся в асфиксии и имеющих родовую травму. Гипогликемические судороги могут быть связаны с гиперинсулинизмом (при аденоме поджелудочной железы, ее гиперплазии, сахарном диабете у матери) у детей с адреногенитальным синдромом.
Неотложная помощь. Внутривенное струйное введение 10 % раствора декстрозы из расчета 200 мг/кг, с последующим капельным введением. При достижении нормальных цифр сахара в крови переходят на введение 5 % глюкозы. Антиконвульсанты не показаны.
Эпилептические судороги, в отличие от спазмофильных, начинаются или рано, или после трехлетнего возраста. Протекают более тяжело, с более глубокой потерей сознания; после приступа имеют место оглушенность, олигофазия, амнезия.
Лечение спазмофилии. Питание ребенка грудным молоком или адаптированными смесями; овощной прикорм.
Назначают 10 % раствор хлористого кальция по одной чайной ложке 3 раза в день или глюконат кальция по 0,5 г 3 раза в день. В условиях стационара – 10 % раствор глюконата кальция или хлорида кальция вводится внутривенно из расчета 1–2 мл/кг. Для создания ацидоза назначают 5 % или 10 % раствор аммония хлорида по одной чайной ложке 3 раза в день. Через 3–4 дня дачи препаратов кальция дается витамин D в лечебной дозе. При судорогах одновременно с введением препаратов кальция назначается противосудорожная терапия (сульфат магния 25 % раствор – 0,5 мл/кг; оксибутират натрия 20 % – 100–150 мг/кг внутривенно, не более 10,0). При обменных нарушениях показано введение пиридоксина – 50–100 мг [Цыбулькин Э. К., 1998]. При ларингоспазме необходим доступ свежего воздуха, поэтому следует произвести раздражение слизистой носа, корня языка, задней стенки глотки, кожи.
Хронические расстройства питания (дистрофии)
Хронические расстройства питания (дистрофии) развиваются преимущественно у детей раннего возраста и характеризуются дефицитом массы тела и отставанием ее от роста (гипотрофия), равномерным отставанием в массе тела и росте (гипостатура), равномерно избыточной массой и ростом, преобладанием массы тела над ростом (паратрофии).
Классификация дистрофий основана на клинико-этиопатогенетическом принципе (табл. 18).
Таблица 18
Классификация хронических расстройств питания у детей раннего возраста [Зайцева Г. И., Строганова Л. А., 1983]
Классификация дистрофий основана на клинико-этиопатогенетическом принципе (табл. 18).
Таблица 18
Классификация хронических расстройств питания у детей раннего возраста [Зайцева Г. И., Строганова Л. А., 1983]
