Светлана Владимировна Устелимова
МАССАЖ ПРИ ГИПЕРТОНИИ И ГИПОТОНИИ
ВВЕДЕНИЕ
Со второй половины ХХ века на первое место среди наиболее распространенных заболеваний, приводящих к летальному исходу, стали выходить заболевания сердечно-сосудистой системы: ишемическая болезнь сердца, стенокардия, коронарная недостаточность, инфаркт миокарда и инсульт. К их числу относится и гипертоническая болезнь, которая приводит к серьезным осложнениям.
По приблизительным подсчетам, в цивилизованном мире гипертонией страдает примерно 30% населения. Самым серьезным осложнением гипертонии является развитие ишемической болезни сердца. Очень часто гипертония сопровождает другие опасные сердечные болезни.
Гипотония, в отличие от гипертонии, к серьезным органическим повреждениям сердца и других внутренних органов не приводит, но заметно снижает работоспособность, осложняя жизнь тех, кто ею болен.
Лечение гипертонии и ее профилактика имеют чрезвычайно важное значение для предупреждения таких серьезных заболеваний сердечно-сосудистой системы, как коронарная недостаточность и инфаркт миокарда.
Современная медицина не испытывает недостатка в лекарственных средствах, в том числе и растительного происхождения, которые успешно применяются при лечении гипертонии.
Подобрать для больного необходимый препарат – дело врача. Однако страдающим гипертонической болезнью не стоит ограничиваться только медикаментозным лечением. Существуют и другие меры профилактики и лечения заболевания, ведущее место среди которых, бесспорно, отводится массажу.
Умелое проведение массажа не только избавит пациента, например, от головной боли, являющейся наиболее распространенным симптомом как гипертонии, так и гипотонии, но и нормализует артериальное давление. О том, как правильно проводить массаж при указанных заболеваниях, и расскажет книга, которую вы держите в руках.
В первой главе вы прочитаете о том, каким образом функционирует сердечно-сосудистая система человека. Это поможет понять, как возникают нарушения артериального давления.
В последующих главах будет подробно рассказано о факторах, которые вызывают его понижение или повышение.
Вы сможете узнать из книги, каковы симптомы артериальной гипертонии и гипотонии и перспективы прогрессирования этих болезней. Отдельно, в небольшой главе будет рассказано о тяжелых осложнениях, к которым может привести повышенное давление, если с ним не бороться.
В книге собраны краткие сведения о методах исследования артериальных патологий и о способах лечения гипертонии и гипотонии – как в официальной, так и в народной медицине.
Среди способов лечения массаж – один из самых щадящих и в то же время самых эффективных. О разных видах массажа будет подробно рассказано в специальных главах.
В основе причин, вызывающих нарушения давления, лежат главным образом социальные факторы, устранить которые традиционными медицинскими мерами нельзя. Здесь необходимо применять социальные меры.
Гигиенисты сходятся во мнении, что потенциал здоровья общества на 50% определяется образом жизни населения, на 20% – внешними факторами среды, на 20% – генетическими факторами и лишь на 10% – мерами чисто медицинского характера.
Что касается повышения или понижения давления, важнейшее значение в их возникновении имеет культура человеческих отношений. Определенную роль играют питание и физическая активность. Оказывают заметное влияние на кровяное давление вредные привычки, особенно курение. Все это в совокупности называется образом жизни.
Рекомендации по образу жизни больных гипертонией и гипотонией даны в отдельной главе. В ней же вы найдете советы по организации своего труда и отдыха.
Как уже было сказано, нарушения давления – болезнь социальная. Небольшая глава посвящена тому, какие меры должны принимать общество и государство, чтобы остановить эпидемическое распространение этих заболеваний. Массаж – один из физиологических методов лечения.
Отдельная, самая значительная глава книги посвящена классическому массажу, который используется в официальной медицине.
В книге вы найдете сведения о первых упоминаниях о массаже, правилах проведения процедур, физиологическом воздействии массажа на разные органы и системы организма, особенно на сердце и сосуды. Будет изложена методика проведения массажа и приемов (поглаживание, растирание, разминание и вибрация), которые являются основой для многих других разновидностей массажа. Здесь вы сможете найти методику проведения массажа на любых участках тела, в первую очередь на тех, которые рекомендуются при нарушениях давления. На каких именно областях проводят классический массаж при гипертонии и гипотонии, вы узнаете из этой же главы.
В отдельную главу мы посчитали необходимым вынести методику проведения самомассажа, который основан на классическом массаже. Здесь будут даны описания тех же приемов и способов массирования разных частей тела, но в применении к тому случаю, когда массирующий и массируемый – одно лицо. Этот массаж может быть очень полезен при гипертонии и гипотонии, так как способен быстро избавить человека, например, от головной боли. Это эффективный метод профилактики.
Существует мнение, что в организме «все отражается во всем». На любом органе, на любой ткани, части человеческого тела можно найти проекции других органов, тканей, частей тела. На этом принципе основаны многие другие виды массажа, например сегментарно-рефлекторный, индийский массаж стоп и рефлексогенный массаж кистей рук, которым посвящены специальные главы.
Особое значение имеет сегментарно-рефлекторный массаж, который успешно используют для лечения гипертонии и гипотонии.
В книге вы найдете способы выявления рефлекторных патологий, принципы техники и методики воздействия. В то же время массаж стоп или кистей лучше использовать для профилактики, а также в сочетании с классическим массажем.
Китайскому точечному массажу уже несколько тысяч лет. Он долго добивался признания на Западе, и сегодня это один из популярнейших видов массажа.
Сведения о его технике, методике и философском обосновании, а также специфические советы при гипертонии и гипотонии даны в отдельной главе.
Несколько напоминает китайский точечный массаж японский массаж шиацу, однако он проводится с другой, более простой целью. Он призван пробудить на борьбу с болезнью внутренние резервы организма. Методика его легче для усвоения. Массаж шиацу особенно хорош для профилактики. Будут предложены некоторые приемы, которые позволят снять приступ гипертонии или гипотонии.
Как видите, видов массажа много. Попробуйте, и вы найдете для себя самый приемлемый, тот, который будет помогать вам лучше других. Надеемся, что эта книга станет вам полезной.
По приблизительным подсчетам, в цивилизованном мире гипертонией страдает примерно 30% населения. Самым серьезным осложнением гипертонии является развитие ишемической болезни сердца. Очень часто гипертония сопровождает другие опасные сердечные болезни.
Гипотония, в отличие от гипертонии, к серьезным органическим повреждениям сердца и других внутренних органов не приводит, но заметно снижает работоспособность, осложняя жизнь тех, кто ею болен.
Лечение гипертонии и ее профилактика имеют чрезвычайно важное значение для предупреждения таких серьезных заболеваний сердечно-сосудистой системы, как коронарная недостаточность и инфаркт миокарда.
Современная медицина не испытывает недостатка в лекарственных средствах, в том числе и растительного происхождения, которые успешно применяются при лечении гипертонии.
Подобрать для больного необходимый препарат – дело врача. Однако страдающим гипертонической болезнью не стоит ограничиваться только медикаментозным лечением. Существуют и другие меры профилактики и лечения заболевания, ведущее место среди которых, бесспорно, отводится массажу.
Умелое проведение массажа не только избавит пациента, например, от головной боли, являющейся наиболее распространенным симптомом как гипертонии, так и гипотонии, но и нормализует артериальное давление. О том, как правильно проводить массаж при указанных заболеваниях, и расскажет книга, которую вы держите в руках.
В первой главе вы прочитаете о том, каким образом функционирует сердечно-сосудистая система человека. Это поможет понять, как возникают нарушения артериального давления.
В последующих главах будет подробно рассказано о факторах, которые вызывают его понижение или повышение.
Вы сможете узнать из книги, каковы симптомы артериальной гипертонии и гипотонии и перспективы прогрессирования этих болезней. Отдельно, в небольшой главе будет рассказано о тяжелых осложнениях, к которым может привести повышенное давление, если с ним не бороться.
В книге собраны краткие сведения о методах исследования артериальных патологий и о способах лечения гипертонии и гипотонии – как в официальной, так и в народной медицине.
Среди способов лечения массаж – один из самых щадящих и в то же время самых эффективных. О разных видах массажа будет подробно рассказано в специальных главах.
В основе причин, вызывающих нарушения давления, лежат главным образом социальные факторы, устранить которые традиционными медицинскими мерами нельзя. Здесь необходимо применять социальные меры.
Гигиенисты сходятся во мнении, что потенциал здоровья общества на 50% определяется образом жизни населения, на 20% – внешними факторами среды, на 20% – генетическими факторами и лишь на 10% – мерами чисто медицинского характера.
Что касается повышения или понижения давления, важнейшее значение в их возникновении имеет культура человеческих отношений. Определенную роль играют питание и физическая активность. Оказывают заметное влияние на кровяное давление вредные привычки, особенно курение. Все это в совокупности называется образом жизни.
Рекомендации по образу жизни больных гипертонией и гипотонией даны в отдельной главе. В ней же вы найдете советы по организации своего труда и отдыха.
Как уже было сказано, нарушения давления – болезнь социальная. Небольшая глава посвящена тому, какие меры должны принимать общество и государство, чтобы остановить эпидемическое распространение этих заболеваний. Массаж – один из физиологических методов лечения.
Отдельная, самая значительная глава книги посвящена классическому массажу, который используется в официальной медицине.
В книге вы найдете сведения о первых упоминаниях о массаже, правилах проведения процедур, физиологическом воздействии массажа на разные органы и системы организма, особенно на сердце и сосуды. Будет изложена методика проведения массажа и приемов (поглаживание, растирание, разминание и вибрация), которые являются основой для многих других разновидностей массажа. Здесь вы сможете найти методику проведения массажа на любых участках тела, в первую очередь на тех, которые рекомендуются при нарушениях давления. На каких именно областях проводят классический массаж при гипертонии и гипотонии, вы узнаете из этой же главы.
В отдельную главу мы посчитали необходимым вынести методику проведения самомассажа, который основан на классическом массаже. Здесь будут даны описания тех же приемов и способов массирования разных частей тела, но в применении к тому случаю, когда массирующий и массируемый – одно лицо. Этот массаж может быть очень полезен при гипертонии и гипотонии, так как способен быстро избавить человека, например, от головной боли. Это эффективный метод профилактики.
Существует мнение, что в организме «все отражается во всем». На любом органе, на любой ткани, части человеческого тела можно найти проекции других органов, тканей, частей тела. На этом принципе основаны многие другие виды массажа, например сегментарно-рефлекторный, индийский массаж стоп и рефлексогенный массаж кистей рук, которым посвящены специальные главы.
Особое значение имеет сегментарно-рефлекторный массаж, который успешно используют для лечения гипертонии и гипотонии.
В книге вы найдете способы выявления рефлекторных патологий, принципы техники и методики воздействия. В то же время массаж стоп или кистей лучше использовать для профилактики, а также в сочетании с классическим массажем.
Китайскому точечному массажу уже несколько тысяч лет. Он долго добивался признания на Западе, и сегодня это один из популярнейших видов массажа.
Сведения о его технике, методике и философском обосновании, а также специфические советы при гипертонии и гипотонии даны в отдельной главе.
Несколько напоминает китайский точечный массаж японский массаж шиацу, однако он проводится с другой, более простой целью. Он призван пробудить на борьбу с болезнью внутренние резервы организма. Методика его легче для усвоения. Массаж шиацу особенно хорош для профилактики. Будут предложены некоторые приемы, которые позволят снять приступ гипертонии или гипотонии.
Как видите, видов массажа много. Попробуйте, и вы найдете для себя самый приемлемый, тот, который будет помогать вам лучше других. Надеемся, что эта книга станет вам полезной.
ГЛАВА 1. СИСТЕМА КРОВООБРАЩЕНИЯ
Основное назначение системы кровообращения (рис. 1) – доставка кислорода от легких к тканям и выведение углекислоты из тканей через легкие, а также транспортация питательных веществ от желудочно-кишечного тракта ко всем органам и системам организма и выведение шлаков в обратном направлении.
Эти задачи сердце и сосуды выполняют в два этапа. Правая половина сердца (предсердие и желудочек) посылает порцию крови в легкие для обогащения их кислородом. Левые отделы сердца направляют кровь в другие органы и системы организма. В этом процессе желудочки выполняют роль насосов, а предсердия, которые находятся перед ними, обеспечивают равномерное заполнение их кровью. В стенке правого предсердия имеется небольшое образование – синусовый узел, который связан нервными волокнами с центральной нервной системой. Он отвечает за сердечный ритм и частоту ударов сердца.
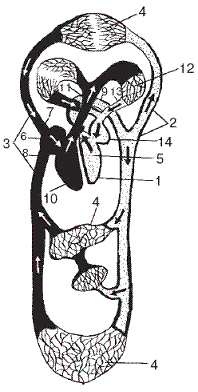 Рис. 1. Система кровообращения (схема):
1 – сердце; 2 – артерия; 3 – вены; 4 – капилляры; 5 – левый желудочек; 6 – правое предсердие; 7 – верхняя полая вена; 8 – нижняя полая вена; 9 – аорта; 10 – правый желудочек; 11 – легочный ствол; 12 – капилляры легких; 13 – легочные вены; 14 – левое предсердие
Рис. 1. Система кровообращения (схема):
1 – сердце; 2 – артерия; 3 – вены; 4 – капилляры; 5 – левый желудочек; 6 – правое предсердие; 7 – верхняя полая вена; 8 – нижняя полая вена; 9 – аорта; 10 – правый желудочек; 11 – легочный ствол; 12 – капилляры легких; 13 – легочные вены; 14 – левое предсердие
Чтобы организм функционировал нормально, важно обеспечить ткани кислородом. Здоровый человек поглощает 200 мл кислорода в минуту в состоянии покоя, а при физической нагрузке потребление кислорода может увеличиться в 20 раз. Главную роль здесь играют легкие, которые при необходимости могут повышать объем вдыхаемого воздуха с 10 до 200 л, но и сердце при интенсивной нагрузке увеличивает частоту сокращений и объем крови, который выбрасывается во время одного сокращения (систолический объем). Сердце начинает биться уже у эмбрионов.
В состоянии покоя сердце выбрасывает 50 мл крови за одно сокращение, производя 70 сокращений в минуту. При нагрузках (как физических, так и эмоциональных) этот объем возрастает в несколько раз.
Другое звено, которое обеспечивает циркуляцию крови по всему организму, – это кровеносные сосуды: вены и артерии.
Сосуды могут сильно отличаться друг от друга размером: аорта имеет диаметр с большой палец руки, некоторые капилляры пропускают через себя только один эритроцит. Диаметр среднего капилляра составляет 8 мкм, однако общая площадь их поверхности у человека равна 6500 м2.
Система сердца и сосудов имеет тончайший механизм саморегуляции. При возникновении любых потребностей организма сердце и сосуды готовы принять необходимый объем крови и доставить ее в тот орган, которому она в первую очередь нужна.
Чтобы кровь могла продвигаться от сердца к периферии, в сосудах должно всегда поддерживаться определенное давление, которое принято называть артериальным.
В артериях плеча у здорового человека давление равно приблизительно 120/80 мм рт. ст. Ближе к сердцу оно несколько выше, к периферии – ниже.
Артериальное давление меняется незначительно: всего на 20 – 30 мм рт. ст., даже при физической нагрузке, когда объем доставляемой крови увеличивается в 6 -
7 раз, что обеспечивается изменением просвета сосудов.
Главная нагрузка здесь ложится на артериолы – переходные сосуды между артериями и капиллярами.
8 артериолах текущая струя крови встречает основное сопротивление. В начале артериолы кровяное давление равно 70 – 80 мм рт. ст., а в конце, перед выходом в капилляры, – 20 – 40 мм рт. ст. Диаметр артериол регулируется большим количеством гладких мышц, действующих под влиянием центральной нервной системы.
Большую роль в продвижении крови по сосудам играют мышцы, которые во время своей работы обеспечивают проталкивающий или присасывающий эффект. В работе сердца и сосудов не участвует головной мозг. Их согласованное взаимодействие в покое и при нагрузке обеспечивается вегетативной нервной системой, регулирующей функции внутренних органов и следящей за постоянством внутренней среды организма.
Вегетативная нервная система делится на симпатическую и парасимпатическую. Химическим передатчиком нервных импульсов в симпатических нервах служит норадреналин. Под его влиянием суживаются сосуды кожи, слизистых оболочек внутренних органов, расширяются сосуды, питающие сердце, учащается сердечный ритм, увеличивается объем дыхания и сердечный выброс, может повыситься артериальное давление.
Вещества типа адреналина и норадреналина производятся в основном в надпочечниках. Они оказывают свое действие в момент нагрузки на организм.
Химическим передатчиком в парасимпатических нервах является ацетилхолин. Он производит действие, противоположное норадреналину: замедляет сердечный ритм, расширяет периферические сосуды, понижает артериальное давление. Ацетилхолин действует в период отдыха.
Организм устроен так, что кровь направляется в первую очередь к тем органам, которые в данный момент больше в ней нуждаются. Например, при интенсивной мышечной работе в мышцы поступает 85% крови, а в покое – не больше 20%.
Особенно тщательно питается мышца сердца. Кровь поступает к ней через правую и левую коронарные артерии, которые отходят от начального отдела аорты. В покое эти сосуды пропускают 200 – 250 мл крови в минуту, а при физической нагрузке – 3 – 3,5 л. Через сосуды сердца проходит 5% всей крови организма.
Нервная система регулирует все функции организма, благодаря чему все ткани и органы работают как одно целое, в том числе и сложнейшая система кровообращения. Нарушение гармонии между выбросом крови и сопротивлением, которое она встречает на периферии, приводит к отклонению артериального давления от нормы.
Эти задачи сердце и сосуды выполняют в два этапа. Правая половина сердца (предсердие и желудочек) посылает порцию крови в легкие для обогащения их кислородом. Левые отделы сердца направляют кровь в другие органы и системы организма. В этом процессе желудочки выполняют роль насосов, а предсердия, которые находятся перед ними, обеспечивают равномерное заполнение их кровью. В стенке правого предсердия имеется небольшое образование – синусовый узел, который связан нервными волокнами с центральной нервной системой. Он отвечает за сердечный ритм и частоту ударов сердца.
Чтобы организм функционировал нормально, важно обеспечить ткани кислородом. Здоровый человек поглощает 200 мл кислорода в минуту в состоянии покоя, а при физической нагрузке потребление кислорода может увеличиться в 20 раз. Главную роль здесь играют легкие, которые при необходимости могут повышать объем вдыхаемого воздуха с 10 до 200 л, но и сердце при интенсивной нагрузке увеличивает частоту сокращений и объем крови, который выбрасывается во время одного сокращения (систолический объем). Сердце начинает биться уже у эмбрионов.
В состоянии покоя сердце выбрасывает 50 мл крови за одно сокращение, производя 70 сокращений в минуту. При нагрузках (как физических, так и эмоциональных) этот объем возрастает в несколько раз.
Другое звено, которое обеспечивает циркуляцию крови по всему организму, – это кровеносные сосуды: вены и артерии.
Сосуды могут сильно отличаться друг от друга размером: аорта имеет диаметр с большой палец руки, некоторые капилляры пропускают через себя только один эритроцит. Диаметр среднего капилляра составляет 8 мкм, однако общая площадь их поверхности у человека равна 6500 м2.
Система сердца и сосудов имеет тончайший механизм саморегуляции. При возникновении любых потребностей организма сердце и сосуды готовы принять необходимый объем крови и доставить ее в тот орган, которому она в первую очередь нужна.
Чтобы кровь могла продвигаться от сердца к периферии, в сосудах должно всегда поддерживаться определенное давление, которое принято называть артериальным.
В артериях плеча у здорового человека давление равно приблизительно 120/80 мм рт. ст. Ближе к сердцу оно несколько выше, к периферии – ниже.
Артериальное давление меняется незначительно: всего на 20 – 30 мм рт. ст., даже при физической нагрузке, когда объем доставляемой крови увеличивается в 6 -
7 раз, что обеспечивается изменением просвета сосудов.
Главная нагрузка здесь ложится на артериолы – переходные сосуды между артериями и капиллярами.
8 артериолах текущая струя крови встречает основное сопротивление. В начале артериолы кровяное давление равно 70 – 80 мм рт. ст., а в конце, перед выходом в капилляры, – 20 – 40 мм рт. ст. Диаметр артериол регулируется большим количеством гладких мышц, действующих под влиянием центральной нервной системы.
Большую роль в продвижении крови по сосудам играют мышцы, которые во время своей работы обеспечивают проталкивающий или присасывающий эффект. В работе сердца и сосудов не участвует головной мозг. Их согласованное взаимодействие в покое и при нагрузке обеспечивается вегетативной нервной системой, регулирующей функции внутренних органов и следящей за постоянством внутренней среды организма.
Вегетативная нервная система делится на симпатическую и парасимпатическую. Химическим передатчиком нервных импульсов в симпатических нервах служит норадреналин. Под его влиянием суживаются сосуды кожи, слизистых оболочек внутренних органов, расширяются сосуды, питающие сердце, учащается сердечный ритм, увеличивается объем дыхания и сердечный выброс, может повыситься артериальное давление.
Вещества типа адреналина и норадреналина производятся в основном в надпочечниках. Они оказывают свое действие в момент нагрузки на организм.
Химическим передатчиком в парасимпатических нервах является ацетилхолин. Он производит действие, противоположное норадреналину: замедляет сердечный ритм, расширяет периферические сосуды, понижает артериальное давление. Ацетилхолин действует в период отдыха.
Организм устроен так, что кровь направляется в первую очередь к тем органам, которые в данный момент больше в ней нуждаются. Например, при интенсивной мышечной работе в мышцы поступает 85% крови, а в покое – не больше 20%.
Особенно тщательно питается мышца сердца. Кровь поступает к ней через правую и левую коронарные артерии, которые отходят от начального отдела аорты. В покое эти сосуды пропускают 200 – 250 мл крови в минуту, а при физической нагрузке – 3 – 3,5 л. Через сосуды сердца проходит 5% всей крови организма.
Нервная система регулирует все функции организма, благодаря чему все ткани и органы работают как одно целое, в том числе и сложнейшая система кровообращения. Нарушение гармонии между выбросом крови и сопротивлением, которое она встречает на периферии, приводит к отклонению артериального давления от нормы.
ГЛАВА 2. НАРУШЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Гипертония
«Гипертония» («гипертензия») с латинского языка переводится как «повышенное давление, повышенный тонус». Речь идет о повышении артериального давления крови. Не всегда повышенное давление – признак болезни. В некоторых условиях давление поднимается даже у здоровых людей: пробежали ли вы 200 м за автобусом, вышли ли из парной, где усердно хлестали себя березовым веником, поругались ли с продавцом в магазине – повысится не только давление, но и частота дыхания, пульс, температура кожи, изменятся и другие характеристики. У здорового человека они быстро приходят в норму.
В некоторых случаях гипертензия может быть вызвана заболеванием внутренних органов (например, почек). В таком случае она является симптомом другой болезни.
Собственно гипертоническая болезнь – это склонность к повышению давления, не вызванная органическими заболеваниями.
Распространенность гипертонической болезни
Гипертоническая болезнь занимает первое место по распространенности среди неинфекционных заболеваний. Не случайно эпидемиологии этого заболевания посвящено огромное количество исследований в разных странах мира, в том числе ряд кооперативных программ, где едиными методами в разных городах обследуются и наблюдаются, оздоравливаются сотни тысяч людей, относящихся к разным половым, возрастным, профессиональным, этническим и другим группам населения. Правда, при таких исследованиях бывает трудно установить причины повышения артериального давления.
Эпидемиологический материал показал, что усилия врачей должны быть направлены на профилактику этого заболевания, формирование здорового образа жизни, а если заболевание уже возникло, на задержание его прогрессирования, профилактику осложнений (мозговых инсультов, инфаркта миокарда, болезней почек и др.).
В последние годы заболеваемость артериальной гипертензией заметно возросла. Пограничный уровень АД при обследовании 1 млн. 200 тыс. человек отмечен у 4,7% человек, в том числе в возрасте 15 – 19 лет – у 1,4%, 20 – 29 лет – у 2,8%, 30 – 39 лет – у 4,3%, 40 – 49 лет – у 5,8%, 50 – 59 лет – у 7,1%, 60 лет и старше – у 7,2%. Артериальная гипертензия выявлена у 11,1% обследованных, в том числе в возрасте 15 – 19 лет – у 1,3%, 20 – 29 лет – у 2%, 30 – 39 лет – у 6,4%, 40 – 49 лет – у 14,5%, 50 – 59 лет – у 23,2%, 60 лет и старше – у 29,6%. Для многих обследованных наличие у них артериальной гипертонии явилось полной неожиданностью: у 26,8% человек она выявлена впервые.
Из цифр видно, что частота заболеваемости артериальной гипертензией закономерно увеличивается с возрастом. Особенно часто она встречается среди лиц старше 40 лет, хотя в последние годы значительно «помолодела».
Учеными предложены формулы для расчета артериального давления в зависимости от возраста: систолическое (максимальное) давление = 102 + (0,6 х возраст), диастолическое (минимальное) давление = 63 + (0,4 х возраст). Например, человеку 25 лет. В таком случае артериальное давление у него должно быть не выше 117/73 мм рт. ст.
В жизни человека есть этапы, когда опасность заболевания гипертонией увеличивается. В первую очередь это периоды, когда меняется функция эндокринного аппарата, нарушается гормональный баланс в организме.
Гормональные нарушения часто происходят в период климакса, когда половые железы угасают, особенно если это происходит довольно быстро, в виде скачка. У некоторых мужчин и, особенно, женщин в климактерический период наблюдаются неустойчивость давления, тенденция к его подъему. В последующем давление может прийти в норму. Климакс способствует более частому возникновению неврозов и ослаблению регуляторных систем организма в связи с перестройкой обменных процессов.
Во время полового созревания – такой же ступени в гормональном равновесии – особенно лабильны вегетативные нервные механизмы, легко нарушается взаимосвязь между нервной и эндокринной регуляцией артериального давления и, как следствие, может развиться гипертоническая болезнь.
Нынешнее поколение заболевает гипертонией на 15 – 20 лет раньше, чем предыдущее. Болезнь, по-видимому, закладывается еще в раннем детстве и, возможно, связана с информационным бумом, который переживают дети, с огромным количеством знаний, которые они должны усваивать в учебном процессе. Большую роль играет также наследственный фон. В семьях, где один или оба родителя страдают гипертонической болезнью, дети имеют в 2,5 раза больше шансов на развитие этого заболевания, чем дети здоровых родителей.
Исследователи отмечают, что с возрастом повышается как систолическое, так и диастолическое артериальное давление, особенно у юношей.
Критерием повышенного давления в 12 – 14 лет является 130/80 мм рт. ст., в 15 – 17 лет – 135/85 мм рт. ст., с 18 лет – 140/90 мм рт. ст. Частота выявления повышенного давления крови в указанных возрастных группах составила у юношей соответственно 8,1, 7,3, 16,7%, у девушек – 5,6, 4,0, 0,8%. Повышению АД способствуют избыточная масса тела, наличие гипертонической болезни у родителей, у подростков 12 – 13 лет – высокий рост.
В зрелом и пожилом возрасте АД имеет свои особенности. С возрастом часто повышается только диастолическое давление в связи со снижением эластичности кровеносных сосудов. У мужчин в возрасте 40 – 59 лет почти в 50% случаев было повышено только диастолическое давление, в 35% – систолическо-диастолическое, в остальных случаях – только систолическое. Систолическое АД в среднем в 40 – 44 года составляло 131,2 мм рт. ст., в 45 – 49 лет – 136,8, в 50 – 54 – 139,6, в 55 – 59 – 143,7 мм рт. ст. В то же время диастолическое давление оказалось соответственно на уровне 86,2, 88,7, 88,3, 88,3 мм рт. ст. Таким образом, профилактика гипертонической болезни в молодом и среднем возрасте должна быть главным образом направлена на предупреждение диастолической артериальной гипертензии, которая тесно связана с массой тела, психоэмоциональными, пищевыми и наследственными факторами. У людей пожилого возраста к перечисленным факторам добавляется измененная упругость артериальных сосудов, обусловленная в первую очередь атеросклерозом.
Уровень заболеваемости артериальной гипертонией в городах и сельской местности в последние годы отличается несущественно.
Причины возникновения гипертонии
Среди причин заболевания основной считается генетическая предрасположенность. Очень часто гипертония – семейное заболевание. Способствуют возникновению и развитию болезни тяжелые и частые стрессы, психофизические перегрузки. Тяжело переносится гипертензия, если она сопровождается ожирением. Провоцирует приступы употребление соленой и острой пищи и алкоголя.
На начальном этапе становления болезни под действием стрессов, повторяющихся отрицательных эмоций нарушается баланс нервных и эндокринных механизмов, отвечающих за регуляцию кровообращения. При этом возрастает активность симпатического отдела нервной системы и выработка организмом адреналина. В результате увеличивается сила сердечных сокращений, их частота, повышается максимальное давление и кровоснабжение тканей.
Восстановить нарушенное равновесие призваны барорецепторы, расположенные в стенках аорты и важнейших артерий. Они подают сигнал о фактическом давлении крови в сосудодвигательные центры. Сигналы будут поступать до тех пор, пока не выработаются вещества типа брадикинина, вызывающие расширение сосудов и снижение давления. В этот период может уменьшиться почечный кровоток, что приведет к выделению почками фермента ринина, который опосредованно способствует повышению артериального давления: он стимулирует выработку надпочечниками гормона альдостерона, регулирующего водно-солевой обмен в организме.
Под действием альдостерона уменьшается выделение с мочой натрия и воды, т. е. увеличивается объем циркулирующей крови, а также возрастает содержание натрия в клетках организма, в том числе в клетках гладкой мускулатуры артериальных сосудов. Вслед за натрием в клетки притягивается вода, они набухают, происходит уменьшение просвета сосудов, которое приводит к повышению давления. Четверть больных гипертонией потребляют избыточное количество поваренной соли, которая в химическом отношении представляет собой хлорид натрия.
В начальной стадии гипертонии включаются механизмы самозащиты: вслед за выделением ринина почки начинают вырабатывать простагландины, которые способствуют расширению сосудов. В итоге давление приходит в норму.
Если раздражающие факторы действуют постоянно, компенсаторные возможности организма исчерпываются и болезнь стабилизируется. Под действием длительного повышенного давления крови барорецепторы настраиваются на высокий уровень давления как на норму. Стойко повышается тонус огромной сети артериол, нарушается почечный кровоток, обмен натрия и других веществ, меняется работа желез внутренней секреции. В таких условиях в ответ на действие адреналина и норадреналина давление повышается еще больше. Нормализовать его можно при активном медицинском вмешательстве.
В некоторых случаях гипертензия может быть вызвана заболеванием внутренних органов (например, почек). В таком случае она является симптомом другой болезни.
Собственно гипертоническая болезнь – это склонность к повышению давления, не вызванная органическими заболеваниями.
Распространенность гипертонической болезни
Гипертоническая болезнь занимает первое место по распространенности среди неинфекционных заболеваний. Не случайно эпидемиологии этого заболевания посвящено огромное количество исследований в разных странах мира, в том числе ряд кооперативных программ, где едиными методами в разных городах обследуются и наблюдаются, оздоравливаются сотни тысяч людей, относящихся к разным половым, возрастным, профессиональным, этническим и другим группам населения. Правда, при таких исследованиях бывает трудно установить причины повышения артериального давления.
Эпидемиологический материал показал, что усилия врачей должны быть направлены на профилактику этого заболевания, формирование здорового образа жизни, а если заболевание уже возникло, на задержание его прогрессирования, профилактику осложнений (мозговых инсультов, инфаркта миокарда, болезней почек и др.).
В последние годы заболеваемость артериальной гипертензией заметно возросла. Пограничный уровень АД при обследовании 1 млн. 200 тыс. человек отмечен у 4,7% человек, в том числе в возрасте 15 – 19 лет – у 1,4%, 20 – 29 лет – у 2,8%, 30 – 39 лет – у 4,3%, 40 – 49 лет – у 5,8%, 50 – 59 лет – у 7,1%, 60 лет и старше – у 7,2%. Артериальная гипертензия выявлена у 11,1% обследованных, в том числе в возрасте 15 – 19 лет – у 1,3%, 20 – 29 лет – у 2%, 30 – 39 лет – у 6,4%, 40 – 49 лет – у 14,5%, 50 – 59 лет – у 23,2%, 60 лет и старше – у 29,6%. Для многих обследованных наличие у них артериальной гипертонии явилось полной неожиданностью: у 26,8% человек она выявлена впервые.
Из цифр видно, что частота заболеваемости артериальной гипертензией закономерно увеличивается с возрастом. Особенно часто она встречается среди лиц старше 40 лет, хотя в последние годы значительно «помолодела».
Учеными предложены формулы для расчета артериального давления в зависимости от возраста: систолическое (максимальное) давление = 102 + (0,6 х возраст), диастолическое (минимальное) давление = 63 + (0,4 х возраст). Например, человеку 25 лет. В таком случае артериальное давление у него должно быть не выше 117/73 мм рт. ст.
В жизни человека есть этапы, когда опасность заболевания гипертонией увеличивается. В первую очередь это периоды, когда меняется функция эндокринного аппарата, нарушается гормональный баланс в организме.
Гормональные нарушения часто происходят в период климакса, когда половые железы угасают, особенно если это происходит довольно быстро, в виде скачка. У некоторых мужчин и, особенно, женщин в климактерический период наблюдаются неустойчивость давления, тенденция к его подъему. В последующем давление может прийти в норму. Климакс способствует более частому возникновению неврозов и ослаблению регуляторных систем организма в связи с перестройкой обменных процессов.
Во время полового созревания – такой же ступени в гормональном равновесии – особенно лабильны вегетативные нервные механизмы, легко нарушается взаимосвязь между нервной и эндокринной регуляцией артериального давления и, как следствие, может развиться гипертоническая болезнь.
Нынешнее поколение заболевает гипертонией на 15 – 20 лет раньше, чем предыдущее. Болезнь, по-видимому, закладывается еще в раннем детстве и, возможно, связана с информационным бумом, который переживают дети, с огромным количеством знаний, которые они должны усваивать в учебном процессе. Большую роль играет также наследственный фон. В семьях, где один или оба родителя страдают гипертонической болезнью, дети имеют в 2,5 раза больше шансов на развитие этого заболевания, чем дети здоровых родителей.
Исследователи отмечают, что с возрастом повышается как систолическое, так и диастолическое артериальное давление, особенно у юношей.
Критерием повышенного давления в 12 – 14 лет является 130/80 мм рт. ст., в 15 – 17 лет – 135/85 мм рт. ст., с 18 лет – 140/90 мм рт. ст. Частота выявления повышенного давления крови в указанных возрастных группах составила у юношей соответственно 8,1, 7,3, 16,7%, у девушек – 5,6, 4,0, 0,8%. Повышению АД способствуют избыточная масса тела, наличие гипертонической болезни у родителей, у подростков 12 – 13 лет – высокий рост.
В зрелом и пожилом возрасте АД имеет свои особенности. С возрастом часто повышается только диастолическое давление в связи со снижением эластичности кровеносных сосудов. У мужчин в возрасте 40 – 59 лет почти в 50% случаев было повышено только диастолическое давление, в 35% – систолическо-диастолическое, в остальных случаях – только систолическое. Систолическое АД в среднем в 40 – 44 года составляло 131,2 мм рт. ст., в 45 – 49 лет – 136,8, в 50 – 54 – 139,6, в 55 – 59 – 143,7 мм рт. ст. В то же время диастолическое давление оказалось соответственно на уровне 86,2, 88,7, 88,3, 88,3 мм рт. ст. Таким образом, профилактика гипертонической болезни в молодом и среднем возрасте должна быть главным образом направлена на предупреждение диастолической артериальной гипертензии, которая тесно связана с массой тела, психоэмоциональными, пищевыми и наследственными факторами. У людей пожилого возраста к перечисленным факторам добавляется измененная упругость артериальных сосудов, обусловленная в первую очередь атеросклерозом.
Уровень заболеваемости артериальной гипертонией в городах и сельской местности в последние годы отличается несущественно.
Причины возникновения гипертонии
Среди причин заболевания основной считается генетическая предрасположенность. Очень часто гипертония – семейное заболевание. Способствуют возникновению и развитию болезни тяжелые и частые стрессы, психофизические перегрузки. Тяжело переносится гипертензия, если она сопровождается ожирением. Провоцирует приступы употребление соленой и острой пищи и алкоголя.
На начальном этапе становления болезни под действием стрессов, повторяющихся отрицательных эмоций нарушается баланс нервных и эндокринных механизмов, отвечающих за регуляцию кровообращения. При этом возрастает активность симпатического отдела нервной системы и выработка организмом адреналина. В результате увеличивается сила сердечных сокращений, их частота, повышается максимальное давление и кровоснабжение тканей.
Восстановить нарушенное равновесие призваны барорецепторы, расположенные в стенках аорты и важнейших артерий. Они подают сигнал о фактическом давлении крови в сосудодвигательные центры. Сигналы будут поступать до тех пор, пока не выработаются вещества типа брадикинина, вызывающие расширение сосудов и снижение давления. В этот период может уменьшиться почечный кровоток, что приведет к выделению почками фермента ринина, который опосредованно способствует повышению артериального давления: он стимулирует выработку надпочечниками гормона альдостерона, регулирующего водно-солевой обмен в организме.
Под действием альдостерона уменьшается выделение с мочой натрия и воды, т. е. увеличивается объем циркулирующей крови, а также возрастает содержание натрия в клетках организма, в том числе в клетках гладкой мускулатуры артериальных сосудов. Вслед за натрием в клетки притягивается вода, они набухают, происходит уменьшение просвета сосудов, которое приводит к повышению давления. Четверть больных гипертонией потребляют избыточное количество поваренной соли, которая в химическом отношении представляет собой хлорид натрия.
В начальной стадии гипертонии включаются механизмы самозащиты: вслед за выделением ринина почки начинают вырабатывать простагландины, которые способствуют расширению сосудов. В итоге давление приходит в норму.
Если раздражающие факторы действуют постоянно, компенсаторные возможности организма исчерпываются и болезнь стабилизируется. Под действием длительного повышенного давления крови барорецепторы настраиваются на высокий уровень давления как на норму. Стойко повышается тонус огромной сети артериол, нарушается почечный кровоток, обмен натрия и других веществ, меняется работа желез внутренней секреции. В таких условиях в ответ на действие адреналина и норадреналина давление повышается еще больше. Нормализовать его можно при активном медицинском вмешательстве.
Методы исследования артериального давления
Выявить гипертонию легко. Современная методика измерения общедоступна и проста.
Впервые артериальное давление измерил Стефан Холес (Англия) в XVIII веке. Ртутный манометр изобрел Ж. Пуазейль (Франция) в 1828 году. Этот способ требует прокола артерии и в наши дни иногда используется в экспериментах на животных.
В конце XIX века итальянский ученый Рива-Роччи предложил измерять давление с помощью манжеты, сдавливающей конечность.
О давлении судили по исчезновению или появлению пульса в артериях. Существующий метод основан на изобретении Н. С. Короткова, которое было сделано в 1905 году. Оно позволяет определять верхнюю и нижнюю границы давления.
О максимальном и минимальном давлении сообщает появление и исчезновение звука при выслушивании с помощью стетоскопа (или фонендоскопа) артериальных сосудов в области локтевого сгиба. В манжете создается давление, которое должно перекрыть ток крови. Затем давление в манжете постепенно уменьшается, пока во время выброса сердцем крови в сосуды (период систолы) давление в артерии не станет немного выше, чем в манжете. Кровь в эту минуту проходит по сдавленному участку, и тоны становятся слышимыми. Давление в манжете, показываемое манометром при появлении первых тонов, соответствует максимальному, или систолическому. При последующем снижении давления в манжете в период наполнения сердца кровью (период диастолы) оно становится несколько ниже давления в сосуде. Кровь проходит через сдавленный участок без заметного сопротивления, и звуки в месте выслушивания пропадают. Соответствующее этому моменту давление называют минимальным, или диастолическим.
В последние годы разработаны новые приборы, позволяющие измерять давление менее болезненно и более точно. Очень полезно, когда лица, имеющие нарушения давления, сами могут его контролировать, особенно это касается больных с неустойчивым, подвижным давлением.
Существует несколько правил, которые необходимо соблюдать, чтобы точно измерить давление. Человек, который подвергается исследованию, должен находиться в положении лежа. Воздух в манжетку нагнетать и выпускать из нее необходимо достаточно быстро. Во время манипуляции должна быть создана спокойная, благожелательная атмосфера. Диагноз «гипертоническая болезнь» в поликлинике ставят после многократных измерений давления.
Среди других объективных исследований, способствующих выявлению гипертонии, – рентгеноскопия грудной клетки, электрокадиография и исследование глазного дна, которые проводятся специалистами.
Симптомы гипертонической болезни
Согласно последним рекомендациям Всемирной организации здравоохранения, нормальным считается давление 140/90 мм рт. ст. и ниже у взрослых. Давление 160/95 мм рт. ст. является повышенным. Лица моложе 40 лет, у которых давление колеблется в этих границах, считаются склонными к гипертонической болезни и должны наблюдаться у врача.
Кровяное давление у детей ниже, чем у взрослых. Независимо от возраста ребенка оно не должно превышать 130/80 мм рт. ст. Ученые отметили, что повышенное артериальное давление у школьников 12 – 13 лет через 5 лет сохраняется только в 40% случаев.
Давление меняется в течение суток. Чаще всего минимальные показатели бывают ночью, во время сна, между 23 и 3 часами. Наивысшие показатели приходятся на конец дня, когда накапливается усталость, – между 17 и 20 часами. Днем давление зависит от случая, например от того, какие психические или физические нагрузки человек испытал и т. п.
Не все переносят повышение давления болезненно. Иногда люди могут много лет жить с гипертонией без особого ухудшения самочувствия, не теряя работоспособности. Особенно это касается начальной стадии болезни.
Впервые артериальное давление измерил Стефан Холес (Англия) в XVIII веке. Ртутный манометр изобрел Ж. Пуазейль (Франция) в 1828 году. Этот способ требует прокола артерии и в наши дни иногда используется в экспериментах на животных.
В конце XIX века итальянский ученый Рива-Роччи предложил измерять давление с помощью манжеты, сдавливающей конечность.
О давлении судили по исчезновению или появлению пульса в артериях. Существующий метод основан на изобретении Н. С. Короткова, которое было сделано в 1905 году. Оно позволяет определять верхнюю и нижнюю границы давления.
О максимальном и минимальном давлении сообщает появление и исчезновение звука при выслушивании с помощью стетоскопа (или фонендоскопа) артериальных сосудов в области локтевого сгиба. В манжете создается давление, которое должно перекрыть ток крови. Затем давление в манжете постепенно уменьшается, пока во время выброса сердцем крови в сосуды (период систолы) давление в артерии не станет немного выше, чем в манжете. Кровь в эту минуту проходит по сдавленному участку, и тоны становятся слышимыми. Давление в манжете, показываемое манометром при появлении первых тонов, соответствует максимальному, или систолическому. При последующем снижении давления в манжете в период наполнения сердца кровью (период диастолы) оно становится несколько ниже давления в сосуде. Кровь проходит через сдавленный участок без заметного сопротивления, и звуки в месте выслушивания пропадают. Соответствующее этому моменту давление называют минимальным, или диастолическим.
В последние годы разработаны новые приборы, позволяющие измерять давление менее болезненно и более точно. Очень полезно, когда лица, имеющие нарушения давления, сами могут его контролировать, особенно это касается больных с неустойчивым, подвижным давлением.
Существует несколько правил, которые необходимо соблюдать, чтобы точно измерить давление. Человек, который подвергается исследованию, должен находиться в положении лежа. Воздух в манжетку нагнетать и выпускать из нее необходимо достаточно быстро. Во время манипуляции должна быть создана спокойная, благожелательная атмосфера. Диагноз «гипертоническая болезнь» в поликлинике ставят после многократных измерений давления.
Среди других объективных исследований, способствующих выявлению гипертонии, – рентгеноскопия грудной клетки, электрокадиография и исследование глазного дна, которые проводятся специалистами.
Симптомы гипертонической болезни
Согласно последним рекомендациям Всемирной организации здравоохранения, нормальным считается давление 140/90 мм рт. ст. и ниже у взрослых. Давление 160/95 мм рт. ст. является повышенным. Лица моложе 40 лет, у которых давление колеблется в этих границах, считаются склонными к гипертонической болезни и должны наблюдаться у врача.
Кровяное давление у детей ниже, чем у взрослых. Независимо от возраста ребенка оно не должно превышать 130/80 мм рт. ст. Ученые отметили, что повышенное артериальное давление у школьников 12 – 13 лет через 5 лет сохраняется только в 40% случаев.
Давление меняется в течение суток. Чаще всего минимальные показатели бывают ночью, во время сна, между 23 и 3 часами. Наивысшие показатели приходятся на конец дня, когда накапливается усталость, – между 17 и 20 часами. Днем давление зависит от случая, например от того, какие психические или физические нагрузки человек испытал и т. п.
Не все переносят повышение давления болезненно. Иногда люди могут много лет жить с гипертонией без особого ухудшения самочувствия, не теряя работоспособности. Особенно это касается начальной стадии болезни.
