При гиповентиляции количество углекислого газа, задерживающегося в организме за 1 мин, исчисляется десятками миллилитров, что крайне мало по сравнению с общими запасами СО2 в организме, объем которых составляет более 100л. Несмотря на то что в острой ситуации задержанный С02 накапливается преимущественно в органах с умеренным и интенсивным кровоснабжением, а основная часть периферических хранилищ СО2
не успевает полноценно включиться в дело, процентный прирост количества СО2 в организме за 1 мин оказывается весьма скромным. Поэтому РetСО2 при внезапной гиповентиляции увеличивается очень медленно, от 0,5 до 3 мм рт. ст. в 1 мин (рис. 2.11), а окончательная стабилизация этого показателя на уровне, характерном для нового объема дыхания, наступает не ранее чем через 1 ч от начала гиповентиляции.
Из этого следует важный для практики вывод:
Внезапная гиповентиляция выявляется капнографом не сразу, а лишь через несколько минут, а нередко и несколько десятков минут, которые требуются для заметного подъема концентрации СО, в тканях, крови и альвеолах.
В первые минуты после неожиданного уменьшения вентиляции РetСО2 не позволяет составить впечатление об истинном объеме катастрофы, однако устойчивый постепенный рост данного показателя - очень серьезный симптом, побуждающий к немедленной оценке дыхания пациента другими способами: внимательным визуальным контролем, аускультацией, спирометрией, пульсоксиметрией. Единственный монитор, который обнаруживает внезапную гиповентиляцию практически сразу,- быстродействующий оксиметр. К сожалению, в нашей стране приборы, в которых используется этот метод, применяются крайне редко.
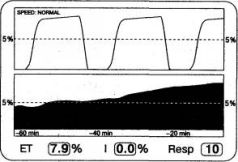 Рис. 2.11. Капнограмма и тренд РetСО2 при внезапном снижении минутного объема вентиляции
Рис. 2.11. Капнограмма и тренд РetСО2 при внезапном снижении минутного объема вентиляции
Необходимо помнить, что самое раннее и опасное последствие гиповентиляции - не гиперкапния, а гипоксия, которая способна возникнуть при относительно невысоком РetСО2 и которую легко предотвратить увеличением содержания кислорода во вдыхаемом газе.
В неясных случаях дополнительная диагностика гиповентиляции непременно проводится на фоне оксигенотерапии.
Для скорейшего привлечения внимания врача к росту РetС02, когда изменение величины этого показателя находится еще на уровне опасной тенденции, нужно устанавливать верхний порог аларма РetС02 всего на 2- 3 мм рт. ст. выше его текущего значения.
Если по каким-то причинам минутный объем вентиляции своевременно не был откорректирован, можно ретроспективно оценить темп нарастания гиперкапнии по тренду РetСО2. При выраженной гиповентиляции подъем тренда РetСО2 оказывается более быстрым и существенным, чем при умеренном снижении объема дыхания.
В некоторых случаях минутный объем дыхания уменьшается постепенно, в течение многих часов, дней и даже недель. Это характерно для ряда неврологических заболеваний - миастении, радикулополиневрита, постдифтеритической нейропатии и пр. В таких случаях успевает установиться соответствие между сокращающимся объемом вентиляции и возрастающим уровнем РetСО2.
При постепенном снижении минутного объема дыхания текущая величина PetCO2 точно отражает глубину гиповентиляции.
При длительном мониторинге скорость развития (углубления) дыхательной недостаточности можно оценить по тренду РetСО2. Наиболее информативны тренды тех моделей, которые обладают большим буфером памяти, что позволяет накапливать данные за 8-12 ч и более (рис.2.12).
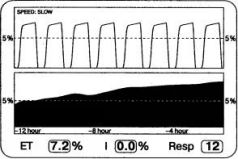 Рис. 2.12. Капнограмма и тренд РetСО2 при постепенно нарастающей гиповентиляции
Рис. 2.12. Капнограмма и тренд РetСО2 при постепенно нарастающей гиповентиляции
Чаще всего причинами гиповентиляции в операционной служат нарушение работы респиратора и негерметичность контура. Капнография - самый эффективный метод выявления таких проблем (результативность - 25 %). На втором месте - пульсоксиметрия, на третьем - спирометрия. В целом же мониторный контроль обнаруживает лишь менее половины случаев технических неполадок, подобных указанным выше; довольно часто они остаются нераспознанными. Причины недостаточной эффективности мониторинга: (1) увеличение альвеолярного Мертвого пространства, маскирующего капнографические признаки гиповентиляции, что весьма типично для общей анестезии, -и (2) использование во время наркоза повышенных концентраций кислорода, предотвращающих возникновение гипоксемии на фоне гиповентиляции.
Вторая по частоте причина гиперкапнии у пациента во время общей анестезии - неисправность клапанной системы аппарата (негерметичная установка колпачков, залипание, деформация или отсутствие пластинки клапана, деформация проволочных ограничителей и пр.); Согласно статистическим исследованиям, при регулярном применении капнографа в операционной монитор выявляет такие неполадки в 90 % (!) случаев; в одном случае из ста (1 %) их определяют по клиническим данным, а в 9 % случаев не распознают вообще.
Приведенные цифры лишний раз свидетельствуют о том, что за любым серьезным изменением мониторной картины всегда скрывается реальная причина, которая вполне поддается обнаружению.
При оценке дыхания больного по капнограмме необходимо помнить о том, что в некоторых случаях альвеолярная гиповен-тиляция сочетается с нормальным и даже сниженным уровнем РetСО2; такая картина наблюдается, в частности, при нарушениях легочного газообмена, приводящих к появлению альвеолярного мертвого пространства. При малейших сомнениях на этот счет выполняют анализ газов артериальной крови и сопоставляют РаСО2 с РetС02. Если разница превышает 4- 6 мм рт. ст., об адекватности вентиляции по капнограмме судят с осторожностью. (Подробнее об этом речь пойдет далее.)
Мониторинг апноэ
Капнография при гипервентиляции
Мониторинг рециркуляции CO 2 в контуре
Капнография при гиповолемии
Капнография при тромбоэмболии легочной артерии
не успевает полноценно включиться в дело, процентный прирост количества СО2 в организме за 1 мин оказывается весьма скромным. Поэтому РetСО2 при внезапной гиповентиляции увеличивается очень медленно, от 0,5 до 3 мм рт. ст. в 1 мин (рис. 2.11), а окончательная стабилизация этого показателя на уровне, характерном для нового объема дыхания, наступает не ранее чем через 1 ч от начала гиповентиляции.
Из этого следует важный для практики вывод:
Внезапная гиповентиляция выявляется капнографом не сразу, а лишь через несколько минут, а нередко и несколько десятков минут, которые требуются для заметного подъема концентрации СО, в тканях, крови и альвеолах.
В первые минуты после неожиданного уменьшения вентиляции РetСО2 не позволяет составить впечатление об истинном объеме катастрофы, однако устойчивый постепенный рост данного показателя - очень серьезный симптом, побуждающий к немедленной оценке дыхания пациента другими способами: внимательным визуальным контролем, аускультацией, спирометрией, пульсоксиметрией. Единственный монитор, который обнаруживает внезапную гиповентиляцию практически сразу,- быстродействующий оксиметр. К сожалению, в нашей стране приборы, в которых используется этот метод, применяются крайне редко.

Необходимо помнить, что самое раннее и опасное последствие гиповентиляции - не гиперкапния, а гипоксия, которая способна возникнуть при относительно невысоком РetСО2 и которую легко предотвратить увеличением содержания кислорода во вдыхаемом газе.
В неясных случаях дополнительная диагностика гиповентиляции непременно проводится на фоне оксигенотерапии.
Для скорейшего привлечения внимания врача к росту РetС02, когда изменение величины этого показателя находится еще на уровне опасной тенденции, нужно устанавливать верхний порог аларма РetС02 всего на 2- 3 мм рт. ст. выше его текущего значения.
Если по каким-то причинам минутный объем вентиляции своевременно не был откорректирован, можно ретроспективно оценить темп нарастания гиперкапнии по тренду РetСО2. При выраженной гиповентиляции подъем тренда РetСО2 оказывается более быстрым и существенным, чем при умеренном снижении объема дыхания.
В некоторых случаях минутный объем дыхания уменьшается постепенно, в течение многих часов, дней и даже недель. Это характерно для ряда неврологических заболеваний - миастении, радикулополиневрита, постдифтеритической нейропатии и пр. В таких случаях успевает установиться соответствие между сокращающимся объемом вентиляции и возрастающим уровнем РetСО2.
При постепенном снижении минутного объема дыхания текущая величина PetCO2 точно отражает глубину гиповентиляции.
При длительном мониторинге скорость развития (углубления) дыхательной недостаточности можно оценить по тренду РetСО2. Наиболее информативны тренды тех моделей, которые обладают большим буфером памяти, что позволяет накапливать данные за 8-12 ч и более (рис.2.12).

Чаще всего причинами гиповентиляции в операционной служат нарушение работы респиратора и негерметичность контура. Капнография - самый эффективный метод выявления таких проблем (результативность - 25 %). На втором месте - пульсоксиметрия, на третьем - спирометрия. В целом же мониторный контроль обнаруживает лишь менее половины случаев технических неполадок, подобных указанным выше; довольно часто они остаются нераспознанными. Причины недостаточной эффективности мониторинга: (1) увеличение альвеолярного Мертвого пространства, маскирующего капнографические признаки гиповентиляции, что весьма типично для общей анестезии, -и (2) использование во время наркоза повышенных концентраций кислорода, предотвращающих возникновение гипоксемии на фоне гиповентиляции.
Вторая по частоте причина гиперкапнии у пациента во время общей анестезии - неисправность клапанной системы аппарата (негерметичная установка колпачков, залипание, деформация или отсутствие пластинки клапана, деформация проволочных ограничителей и пр.); Согласно статистическим исследованиям, при регулярном применении капнографа в операционной монитор выявляет такие неполадки в 90 % (!) случаев; в одном случае из ста (1 %) их определяют по клиническим данным, а в 9 % случаев не распознают вообще.
Приведенные цифры лишний раз свидетельствуют о том, что за любым серьезным изменением мониторной картины всегда скрывается реальная причина, которая вполне поддается обнаружению.
При оценке дыхания больного по капнограмме необходимо помнить о том, что в некоторых случаях альвеолярная гиповен-тиляция сочетается с нормальным и даже сниженным уровнем РetСО2; такая картина наблюдается, в частности, при нарушениях легочного газообмена, приводящих к появлению альвеолярного мертвого пространства. При малейших сомнениях на этот счет выполняют анализ газов артериальной крови и сопоставляют РаСО2 с РetС02. Если разница превышает 4- 6 мм рт. ст., об адекватности вентиляции по капнограмме судят с осторожностью. (Подробнее об этом речь пойдет далее.)
Мониторинг апноэ
Незамедлительное распознавание апноэ - одна из основных целей капнографии.
Единственный капнографический критерий апноэ - отсутствие волн на капнограмме.
В цифровом выражении это соответствует частоте дыхания, равной нулю (рис. 2.13). При полном отсутствии дыхательных циклов на дисплеях большинства моделей капнографов "замораживается" последнее предшествующее остановке дыхания значение РetС02. В тех случаях, когда больной совершает редкие нерегулярные вдохи (что по клиническим последствиям почти эквивалентно апноэ), величина РetСО2 может обновляться.
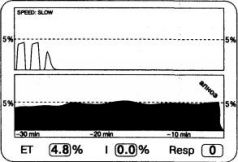 Рис. 2.13. Капнограмма и тренд РetСО2 при апноэ
Рис. 2.13. Капнограмма и тренд РetСО2 при апноэ
При исчезновении дыхательной активности пациента монитор подает звуковой и световой сигналы; есть также модели, которые выводят на экран показания таймера, фиксирующего продолжительность апноэ. Включение аларм-системы происходит через определенный интервал времени после последнего выдоха. Обычно этот интервал составляет 15-20 с; в некоторых моделях его можно регулировать.
Таким образом, в число показаний для капнографии входят клинические состояния, связанные с реальным риском остановки дыхания, а именно:
• критическая патология нервной системы, затрагивающая дыхательный центр и иннервацию дыхательной мускулатуры;
• критическая патология дыхательной мускулатуры;
• применение препаратов, угнетающих дыхательный центр:
– наркоз, глубокая седатация, эпи- и субдуральное введение наркотических анальгетиков;
– передозировка наркотиков, барбитуратов, транквилизаторов;
• высокий риск полной обструкции дыхательных путей:
– коматозные состояния;
– отек или инородное тело верхних дыхательных путей, ларингоспазм;
• ИВЛ:
– разгерметизация контура респиратора;
– случайное отсоединение интубационной трубки от адаптера;
– непреднамеренная экстубация;
– перегиб интубационной трубки и другие варианты полной обструкции дыхательных путей;
– отказ респиратора;
• период перевода больного с ИВЛ на самостоятельное дыхание;
• ранний посленаркозный период:
– центральная депрессия дыхания;
– рекураризация;
– западение языка.
Во время апноэ подъем напряжения СО2 в тканях и в оттекающей от них венозной крови происходит довольно медленно, по 3- 6 мм рт. ст. в 1 мин. Запасы же кислорода в организме в условиях апноэ истощаются с катастрофической скоростью, поэтому гипоксическая остановка сердца не исключается и на фоне вполне удовлетворительных показателей обмена СО2. Допустимая длительность апноэ значительно увеличивается, если ему предшествует дыхание или искусственная вентиляция газовой смесью с высоким содержанием кислорода.
Подробнее эта проблема рассмотрена в главах "Пульсоксиметрия" и "Оксиметрия".
Наиболее распространенные причины апноэ в операционной - полный отказ респиратора и полная разгерметизация контура. Более чем в половине случаев аларм капнографа служит первым сигналом, предупреждающим врача об ухудшении ситуации. Если респиратор снабжен собственным монитором давления в контуре, капнограф оказывается вторым по скорости реакции. Эти мониторы оповещают об осложнении задолго до развития гипоксемии, изменения артериального давления и возникновения аритмии.
Необходимо помнить, что аларм "апноэ" никогда не бывает случайным и обязательно должен побуждать к внимательной оценке ситуации.
Описаны случаи, когда анестезиологи в течение довольно долгого времени наблюдали.за изолинией на дисплее канпографа и в конце концов выключали аларм, так и не осознав, что произошла остановка вентиляции. Впоследствии, при "разборе полетов", данный прискорбный факт документально подтверждался трендами. И это далеко не единственный пример того, что психология отношений между врачом и монитором играет не меньшую роль в принятии решений, чем профессиональное образование специалиста.
Единственный капнографический критерий апноэ - отсутствие волн на капнограмме.
В цифровом выражении это соответствует частоте дыхания, равной нулю (рис. 2.13). При полном отсутствии дыхательных циклов на дисплеях большинства моделей капнографов "замораживается" последнее предшествующее остановке дыхания значение РetС02. В тех случаях, когда больной совершает редкие нерегулярные вдохи (что по клиническим последствиям почти эквивалентно апноэ), величина РetСО2 может обновляться.

При исчезновении дыхательной активности пациента монитор подает звуковой и световой сигналы; есть также модели, которые выводят на экран показания таймера, фиксирующего продолжительность апноэ. Включение аларм-системы происходит через определенный интервал времени после последнего выдоха. Обычно этот интервал составляет 15-20 с; в некоторых моделях его можно регулировать.
Таким образом, в число показаний для капнографии входят клинические состояния, связанные с реальным риском остановки дыхания, а именно:
• критическая патология нервной системы, затрагивающая дыхательный центр и иннервацию дыхательной мускулатуры;
• критическая патология дыхательной мускулатуры;
• применение препаратов, угнетающих дыхательный центр:
– наркоз, глубокая седатация, эпи- и субдуральное введение наркотических анальгетиков;
– передозировка наркотиков, барбитуратов, транквилизаторов;
• высокий риск полной обструкции дыхательных путей:
– коматозные состояния;
– отек или инородное тело верхних дыхательных путей, ларингоспазм;
• ИВЛ:
– разгерметизация контура респиратора;
– случайное отсоединение интубационной трубки от адаптера;
– непреднамеренная экстубация;
– перегиб интубационной трубки и другие варианты полной обструкции дыхательных путей;
– отказ респиратора;
• период перевода больного с ИВЛ на самостоятельное дыхание;
• ранний посленаркозный период:
– центральная депрессия дыхания;
– рекураризация;
– западение языка.
Во время апноэ подъем напряжения СО2 в тканях и в оттекающей от них венозной крови происходит довольно медленно, по 3- 6 мм рт. ст. в 1 мин. Запасы же кислорода в организме в условиях апноэ истощаются с катастрофической скоростью, поэтому гипоксическая остановка сердца не исключается и на фоне вполне удовлетворительных показателей обмена СО2. Допустимая длительность апноэ значительно увеличивается, если ему предшествует дыхание или искусственная вентиляция газовой смесью с высоким содержанием кислорода.
Подробнее эта проблема рассмотрена в главах "Пульсоксиметрия" и "Оксиметрия".
Наиболее распространенные причины апноэ в операционной - полный отказ респиратора и полная разгерметизация контура. Более чем в половине случаев аларм капнографа служит первым сигналом, предупреждающим врача об ухудшении ситуации. Если респиратор снабжен собственным монитором давления в контуре, капнограф оказывается вторым по скорости реакции. Эти мониторы оповещают об осложнении задолго до развития гипоксемии, изменения артериального давления и возникновения аритмии.
Необходимо помнить, что аларм "апноэ" никогда не бывает случайным и обязательно должен побуждать к внимательной оценке ситуации.
Описаны случаи, когда анестезиологи в течение довольно долгого времени наблюдали.за изолинией на дисплее канпографа и в конце концов выключали аларм, так и не осознав, что произошла остановка вентиляции. Впоследствии, при "разборе полетов", данный прискорбный факт документально подтверждался трендами. И это далеко не единственный пример того, что психология отношений между врачом и монитором играет не меньшую роль в принятии решений, чем профессиональное образование специалиста.
Капнография при гипервентиляции
Гипервентиляция - это состояние газообмена, при котором объем легочной вентиляции избыточен по Отношению к текущим потребностям организма, что приводит к снижению напряжения CO2 в артериальной крови.
Гипервентиляция, в первую очередь, проявляется интенсивным вымыванием углекислого газа из альвеол, в связи с чем парциальное давление СO2 в альвеолярном газе уменьшается. Это вызывает падение напряжения СO2 в артериальной крови, и диффузия двуокиси углерода из тканей в притекающую к ним кровь усиливается. В результате количество CO2 в тканях постепенно уменьшается до уровня, соответствующего новому объему вентиляции.
Три первичных физиологических следствия гипервентиляции:
Гипокапния - снижение концентрации CO2 в альвеолярном газе. Гипокарбия - снижение концентрации С02 в крови и тканях.
Респираторный алкалоз - повышение рН крови и тканей, обусловленное уменьшением концентрации угольной кислоты.
Гипокапния легко определяется при мониторинге РetСО2.
Минутный объем вентиляции избыточен, если РetСО2 ниже 34 мм рт. ст., что соответствует концентрации СО2 менее 4,5 % (при нормальном атмосферном давлении). На капнограмме при гипервентиляции обнаруживается снижение волн.
При внезапном начале гипервентиляции (например, после изменения режима ИВЛ) РetС02 падает довольно резко и достигает нового устойчивого значения уже через 10-15 мин, что легко обнаруживается при изучении тренда (рис. 2.14). Кратковременная гипервентиляция не успевает заметно истощить периферические запасы С02, поэтому после возврата к исходному объему дыхания РetСО2 и РаСО2 быстро нормализуются.
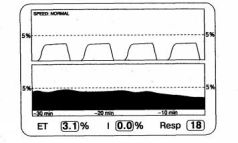 Рис. 2.14. Капнограмма и тренд РetСО2 при гипервентиляции
Рис. 2.14. Капнограмма и тренд РetСО2 при гипервентиляции
Но если продолжительность гипервентиляции превышает 30-40 мин, содержание СО2 в тканях уменьшается. В таких случаях последующий переход к нормовентиляции сопровождается постепенным накоплением СО2 в тканях, и нормализация показателей гомеостаза С02 совершается лишь тогда, когда восстановятся периферические запасы двуокиси углерода. Этот процесс, в зависимости от глубины и длительности предшествовавшей гипервентиляции, занимает от 30 мин до 1 ч.
Подобное развитие событий часто наблюдается в операционной, где преднамеренная гипервентиляция во время наркоза традиционно используется для адаптации пациента к респиратору и для сокращения количества вводимых анестетиков и миорелаксантов. Такой подход нередко заканчивается замедленным восстановлением самостоятельного дыхания после завершения многочасовой операции. Причиной пролонгированного апноэ в данном случае служит угнетающее действие на дыхательный центр наркотических препаратов, которое резко усиливается на фоне респираторного алкалоза. Во избежание осложнения необходимо уменьшить объем вентиляции заранее, за 20-30 мин до конца операции, чтобы успеть восполнить периферические запасы СО2 в организме пациента.
В клиниках Великобритании до настоя пито времени довольно широко применяется альтернативный подход - подача углекислого гада и контур респиратора в конце операции. Поэтому наркозные аппараты, используемые в Великобритании, традиционно имеют poтаметр для СО2. Однако этот способ, при всей своей эффективности в других странах распространения не получил.
Сходные проблемы возникают и в периоде восстановления самостоятельного дыхания после длительной ИВЛ. Капногра-фия при этом обеспечивает точный количественный контроль вентиляции и позволяет целенаправленно отлаживать режим вентиляции. Изменения РetС02 после смены режима происходят постепенно, поэтому их динамику удобнее всего оценивать по трендам.
С внедрением в широкую клиническую практику мониторинга РetС02 выбор режима ИВЛ - как в операционных, так и в палатах интенсивной терапии - стал более строгим. Например, подверглась пересмотру популярная прежде рекомендация во всех случаях выполнять ИВЛ в режиме заведомой гипервентиляции. В отсутствие мониторинга такая позиция была в определенной степени оправдана, поскольку из двух зол - гипо- и гипервентиляции - позволяла выбрать меньшее. Вместе с тем неблагоприятные эффекты гипервентиляции давно и хорошо известны. К ним, в частности, относятся:
• вазоконстрикция в системах церебрального, коронарного и маточно-плацентарного кровотока, вызывающая ухудшение кровоснабжения органов;
• увеличение сродства гемоглобина к кислороду, приводящее к ухудшению оксигенации тканей;
• ухудшение вязкоэластических свойств легких в связи с уменьшением количества сурфактанта;
• изменение фармакокинетики некоторых препаратов на фоне респираторного алкалоза.
Все эти явления приобретают клиническую значимость при выраженной гипервентиляции, когда РаСО2 опускается ниже 28- 30 мм рт. ст. При умеренной гипокапнии отрицательных последствий у больных не отмечается.
Нетрудно заметить, что любой из вышеперечисленных нежелательных эффектов способен в определенной ситуации ухудшить состояние пациента, однако в каждом случае прямая причинно-следственная связь между тем или иным осложнением и гипервентиляцией не столь очевидна, как связь между падением кирпича и черепно-мозговой травмой. Гипервентиляция никогда не фигурирует в историях болезни в качестве причины острой ишемии миокарда или гипоксии плода, но это свидетельствует лишь о неготовности практической медицины обнаруживать и доказывать реальную связь между этими явлениями. Искусство ведения больного заключается в том числе и в умении избегать факторов, чреватых нанесением вреда, даже если этот вред неявен и недоказуем. Мониторинг РetСО2 обеспечивает безопасность пациента во время ИВЛ, предотвращая возникновение ненужной гипокапнии. Вместе с тем капнографический контроль предоставляет возможность регулировать степень гипокапнии в тех случаях, когда она действительно необходима (например, у больных с внутричерепной гипертензией).
Гипервентиляция, в первую очередь, проявляется интенсивным вымыванием углекислого газа из альвеол, в связи с чем парциальное давление СO2 в альвеолярном газе уменьшается. Это вызывает падение напряжения СO2 в артериальной крови, и диффузия двуокиси углерода из тканей в притекающую к ним кровь усиливается. В результате количество CO2 в тканях постепенно уменьшается до уровня, соответствующего новому объему вентиляции.
Три первичных физиологических следствия гипервентиляции:
Гипокапния - снижение концентрации CO2 в альвеолярном газе. Гипокарбия - снижение концентрации С02 в крови и тканях.
Респираторный алкалоз - повышение рН крови и тканей, обусловленное уменьшением концентрации угольной кислоты.
Гипокапния легко определяется при мониторинге РetСО2.
Минутный объем вентиляции избыточен, если РetСО2 ниже 34 мм рт. ст., что соответствует концентрации СО2 менее 4,5 % (при нормальном атмосферном давлении). На капнограмме при гипервентиляции обнаруживается снижение волн.
При внезапном начале гипервентиляции (например, после изменения режима ИВЛ) РetС02 падает довольно резко и достигает нового устойчивого значения уже через 10-15 мин, что легко обнаруживается при изучении тренда (рис. 2.14). Кратковременная гипервентиляция не успевает заметно истощить периферические запасы С02, поэтому после возврата к исходному объему дыхания РetСО2 и РаСО2 быстро нормализуются.

Но если продолжительность гипервентиляции превышает 30-40 мин, содержание СО2 в тканях уменьшается. В таких случаях последующий переход к нормовентиляции сопровождается постепенным накоплением СО2 в тканях, и нормализация показателей гомеостаза С02 совершается лишь тогда, когда восстановятся периферические запасы двуокиси углерода. Этот процесс, в зависимости от глубины и длительности предшествовавшей гипервентиляции, занимает от 30 мин до 1 ч.
Подобное развитие событий часто наблюдается в операционной, где преднамеренная гипервентиляция во время наркоза традиционно используется для адаптации пациента к респиратору и для сокращения количества вводимых анестетиков и миорелаксантов. Такой подход нередко заканчивается замедленным восстановлением самостоятельного дыхания после завершения многочасовой операции. Причиной пролонгированного апноэ в данном случае служит угнетающее действие на дыхательный центр наркотических препаратов, которое резко усиливается на фоне респираторного алкалоза. Во избежание осложнения необходимо уменьшить объем вентиляции заранее, за 20-30 мин до конца операции, чтобы успеть восполнить периферические запасы СО2 в организме пациента.
В клиниках Великобритании до настоя пито времени довольно широко применяется альтернативный подход - подача углекислого гада и контур респиратора в конце операции. Поэтому наркозные аппараты, используемые в Великобритании, традиционно имеют poтаметр для СО2. Однако этот способ, при всей своей эффективности в других странах распространения не получил.
Сходные проблемы возникают и в периоде восстановления самостоятельного дыхания после длительной ИВЛ. Капногра-фия при этом обеспечивает точный количественный контроль вентиляции и позволяет целенаправленно отлаживать режим вентиляции. Изменения РetС02 после смены режима происходят постепенно, поэтому их динамику удобнее всего оценивать по трендам.
С внедрением в широкую клиническую практику мониторинга РetС02 выбор режима ИВЛ - как в операционных, так и в палатах интенсивной терапии - стал более строгим. Например, подверглась пересмотру популярная прежде рекомендация во всех случаях выполнять ИВЛ в режиме заведомой гипервентиляции. В отсутствие мониторинга такая позиция была в определенной степени оправдана, поскольку из двух зол - гипо- и гипервентиляции - позволяла выбрать меньшее. Вместе с тем неблагоприятные эффекты гипервентиляции давно и хорошо известны. К ним, в частности, относятся:
• вазоконстрикция в системах церебрального, коронарного и маточно-плацентарного кровотока, вызывающая ухудшение кровоснабжения органов;
• увеличение сродства гемоглобина к кислороду, приводящее к ухудшению оксигенации тканей;
• ухудшение вязкоэластических свойств легких в связи с уменьшением количества сурфактанта;
• изменение фармакокинетики некоторых препаратов на фоне респираторного алкалоза.
Все эти явления приобретают клиническую значимость при выраженной гипервентиляции, когда РаСО2 опускается ниже 28- 30 мм рт. ст. При умеренной гипокапнии отрицательных последствий у больных не отмечается.
Нетрудно заметить, что любой из вышеперечисленных нежелательных эффектов способен в определенной ситуации ухудшить состояние пациента, однако в каждом случае прямая причинно-следственная связь между тем или иным осложнением и гипервентиляцией не столь очевидна, как связь между падением кирпича и черепно-мозговой травмой. Гипервентиляция никогда не фигурирует в историях болезни в качестве причины острой ишемии миокарда или гипоксии плода, но это свидетельствует лишь о неготовности практической медицины обнаруживать и доказывать реальную связь между этими явлениями. Искусство ведения больного заключается в том числе и в умении избегать факторов, чреватых нанесением вреда, даже если этот вред неявен и недоказуем. Мониторинг РetСО2 обеспечивает безопасность пациента во время ИВЛ, предотвращая возникновение ненужной гипокапнии. Вместе с тем капнографический контроль предоставляет возможность регулировать степень гипокапнии в тех случаях, когда она действительно необходима (например, у больных с внутричерепной гипертензией).
Мониторинг рециркуляции CO 2 в контуре
В большинстве моделей капнографов предусмотрено измерение Содержания СО2 во вдыхаемом газе (P1CO2). Появление примеси углекислого газа во вдыхаемой газовой смеси служит признаком неисправности или неграмотного использования наркозно-дыхательной аппаратуры.
Существует несколько разновидностей реверсивных наркозных контуров (Mapleson D, Bain и другие), для которых незначительная рециркуляция СО2 - нормальное явление. В России эти контуры распространения не получили.
Основные причины повышения P1CO2:
• истощение или отсутствие сорбента в адсорбере наркозного аппарата;
• неправильная сборка или поломка клапанов наркозного аппарата;
• негерметичность шлангов наркозного аппарата.
При рециркуляции выдохнутого газа капнограмма поднимается над изолинией. Если минутный объем вентиляции не изменяется, РetС02 возрастает на величину P1CO2 и возникает гиперкапния. Развитие данных событий во времени изучают по тренду концентрации СО2 (рис. 2.15).
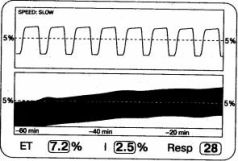 Рис.2.15. Капнограмма и тренд волн СО2; при рециркуляции углекислого газа в контуре
Рис.2.15. Капнограмма и тренд волн СО2; при рециркуляции углекислого газа в контуре
Далеко не праздным является вопрос, а возможно ли обеспечить нормо- или гипокапнию при истощении или отсутствии натронной извести в адсорбере. Достичь этого помогает выполнение двух условий: (1) увеличение подачи свежей газонаркотической смеси в контур и (2) повышение минутного объема вентиляции. В результате волны капнограммы, оставаясь приподнятыми над изолинией, уплощаются. Таким "сжатием" капнограммы сверху можно добиться желаемого уровня РetСО2 и при рециркуляции углекислого газа в контуре (рис. 2.16).
 Рис. 2.16. Результат увеличения минутного объема вентиляции при рециркуляции выдохнутого газа
Рис. 2.16. Результат увеличения минутного объема вентиляции при рециркуляции выдохнутого газа
Существует несколько разновидностей реверсивных наркозных контуров (Mapleson D, Bain и другие), для которых незначительная рециркуляция СО2 - нормальное явление. В России эти контуры распространения не получили.
Основные причины повышения P1CO2:
• истощение или отсутствие сорбента в адсорбере наркозного аппарата;
• неправильная сборка или поломка клапанов наркозного аппарата;
• негерметичность шлангов наркозного аппарата.
При рециркуляции выдохнутого газа капнограмма поднимается над изолинией. Если минутный объем вентиляции не изменяется, РetС02 возрастает на величину P1CO2 и возникает гиперкапния. Развитие данных событий во времени изучают по тренду концентрации СО2 (рис. 2.15).

Далеко не праздным является вопрос, а возможно ли обеспечить нормо- или гипокапнию при истощении или отсутствии натронной извести в адсорбере. Достичь этого помогает выполнение двух условий: (1) увеличение подачи свежей газонаркотической смеси в контур и (2) повышение минутного объема вентиляции. В результате волны капнограммы, оставаясь приподнятыми над изолинией, уплощаются. Таким "сжатием" капнограммы сверху можно добиться желаемого уровня РetСО2 и при рециркуляции углекислого газа в контуре (рис. 2.16).

Капнография при гиповолемии
Типичное физиологическое следствие гиповолемии - снижение давления в легочных капиллярах. Признанию данного факта немало способствовало внедрение в повседневную клиническую практику катетера Свана-Ганца, с помощью которого оказалось возможным измерять давление заклинивания легочной артерии (ДЗЛА)(РАWР - pulmonary artery wedge pressure) - эквивалент легочного капиллярного давления. Уменьшение ДЗЛА принадлежит к весьма чувствительным признакам гиповолемии даже в тех случаях, когда она носит скрытый, компенсированный характер.
Падение давления в легочной артерии и капиллярах сопровождается резким нарушением распределения кровотока между легочными регионами и выраженным искажением вентиляционно-перфузионных отношений в легких. Кровоснабжение верхних регионов значительно сокращается или прекращается вовсе, и они трансформируются в альвеолярное мертвое пространство. Этот факт не проходит мимо внимания капнографа, который регистрирует снижение содержания С02 в конечной пробе выдыхаемого газа. При анализе газового состава артериальной крови обнаруживается ненормально большая разница между напряжением СО2 в крови и парциальным давлением СО2 в альвеолах. Из этого следуют по крайней мере три важных практических вывода.
Во- первых, в той ситуации, когда у пациента диагностирована или подозревается гиповолемия, интерпретацию данных капнографии необходимо проводить с большой осторожностью, а полагаться на значение РetСО2 при решении вопроса о достаточности минутного объема вентиляции нельзя.
Во- вторых, нужно выполнить лабораторный анализ газового состава артериальной крови и по его результатам определить, чем вызвано уменьшение РetСО2 -банальной гипервентиляцией или появлением альвеолярного мертвого пространства. В первом случае артерио-конечно-экспираторная разница по СО2 будет нормальной, а во втором - увеличится.
В- третьих, падение уровня РetСО2 при повышенном артерио-конечно-экспираторном градиенте -это не только следствие, но и вероятный симптом гиповолемии, в том числе скрытой. Капнография не относится к методам точной диагностики волемических расстройств, тем не менее при "необъяснимо" низком уровне РетСО2, явно не соответствующем минутному объему дыхания, у внимательного врача должна обязательно возникнуть мысль о наличии гиповолемии; в спорных ситуациях такая находка подчас становится серьезным дополнительным аргументом. При грамотном прочтении результатов капнографии, сопоставлении их с клинической картиной и данными пульсоксиметрии можно заподозрить развитие у больного гиповолемии и своевременно предпринять необходимые диагностические действия.
При массивном кровотечении изменения капнограммы, описанные выше, особенно демонстративны. Быстрому и существенному уменьшению РetСО2 сопутствует прогрессирующее снижение волн капнограммы. Динамика процесса отчетливо прослеживается на тренде РетСО2 (рис. 2.17). По своему характеру изменения напоминают капнографическую картину тромбоэмболии легочной артерии, что неудивительно: оба события сопровождаются быстрым увеличением альвеолярного мертвого пространства, которое, собственно, и приводит к падению РetСО2.
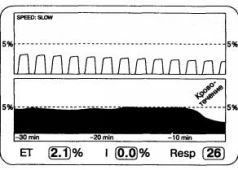 Рис. 2.17. Капнограмма и тренд РetСО2 при массивном кровотечении
Рис. 2.17. Капнограмма и тренд РetСО2 при массивном кровотечении
Нормализация показателей капнограммы - один из надежных признаков эффективности инфузионной терапии.
Типичные изменения показателей капнограммы особенно выражены у пациентов с гиповолемией - явной или скрытой - на фоне ИВЛ. В таких случаях сказывается одновременное и однонаправленное воздействие на легочное кровообращение сразу двух факторов.
Падение давления в легочной артерии и капиллярах сопровождается резким нарушением распределения кровотока между легочными регионами и выраженным искажением вентиляционно-перфузионных отношений в легких. Кровоснабжение верхних регионов значительно сокращается или прекращается вовсе, и они трансформируются в альвеолярное мертвое пространство. Этот факт не проходит мимо внимания капнографа, который регистрирует снижение содержания С02 в конечной пробе выдыхаемого газа. При анализе газового состава артериальной крови обнаруживается ненормально большая разница между напряжением СО2 в крови и парциальным давлением СО2 в альвеолах. Из этого следуют по крайней мере три важных практических вывода.
Во- первых, в той ситуации, когда у пациента диагностирована или подозревается гиповолемия, интерпретацию данных капнографии необходимо проводить с большой осторожностью, а полагаться на значение РetСО2 при решении вопроса о достаточности минутного объема вентиляции нельзя.
Во- вторых, нужно выполнить лабораторный анализ газового состава артериальной крови и по его результатам определить, чем вызвано уменьшение РetСО2 -банальной гипервентиляцией или появлением альвеолярного мертвого пространства. В первом случае артерио-конечно-экспираторная разница по СО2 будет нормальной, а во втором - увеличится.
В- третьих, падение уровня РetСО2 при повышенном артерио-конечно-экспираторном градиенте -это не только следствие, но и вероятный симптом гиповолемии, в том числе скрытой. Капнография не относится к методам точной диагностики волемических расстройств, тем не менее при "необъяснимо" низком уровне РетСО2, явно не соответствующем минутному объему дыхания, у внимательного врача должна обязательно возникнуть мысль о наличии гиповолемии; в спорных ситуациях такая находка подчас становится серьезным дополнительным аргументом. При грамотном прочтении результатов капнографии, сопоставлении их с клинической картиной и данными пульсоксиметрии можно заподозрить развитие у больного гиповолемии и своевременно предпринять необходимые диагностические действия.
При массивном кровотечении изменения капнограммы, описанные выше, особенно демонстративны. Быстрому и существенному уменьшению РetСО2 сопутствует прогрессирующее снижение волн капнограммы. Динамика процесса отчетливо прослеживается на тренде РетСО2 (рис. 2.17). По своему характеру изменения напоминают капнографическую картину тромбоэмболии легочной артерии, что неудивительно: оба события сопровождаются быстрым увеличением альвеолярного мертвого пространства, которое, собственно, и приводит к падению РetСО2.

Нормализация показателей капнограммы - один из надежных признаков эффективности инфузионной терапии.
Типичные изменения показателей капнограммы особенно выражены у пациентов с гиповолемией - явной или скрытой - на фоне ИВЛ. В таких случаях сказывается одновременное и однонаправленное воздействие на легочное кровообращение сразу двух факторов.
Капнография при тромбоэмболии легочной артерии
Первичная клиническая диагностика ТЭЛА до сего дня остается серьезной проблемой. Тромбоэмболия легочной артерии без труда диагностируется лишь в типичных случаях, однако отнюдь не каждый случай ТЭЛА имеет типичные клинические проявления. Это связано с разнообразием и неспецифичностью симптомов и наличием многих клинических вариантов течения - от молниеносных до бессимптомных. Особенно сложно распознавать данную патологию у больных, которым выполняется ИВЛ (ИВЛ сама по себе является серьезнейшим фактором риска возникновения: эмбологенного тромбоза вен, что обусловлено длительным неподвижным положением пациента и отсутствием "мышечного массажа" вен, а также повышенным веночным давлением).
Тромбоэмболия легочной артерии сопровождается настолько характерными изменениями показателей капнограммы, что этот метод мониторинга в настоящее время включен в комплекс первичной диагностики ТЭЛА.
Эмболия ветви легочной артерии приводит к прекращению кровоснабжения соответствующего региона легких, но вентиляция в нем сохраняется. В результате углекислый газ, находящийся в альвеолах пострадавшего участка, вымывается из них в течение нескольких дыхательных циклов, после чего альвеолы оказываются заполненными вдыхаемым газом с незначительной примесью С02. В функциональном плане такой регион превращается в альвеолярное мертвое пространство, объем которого определяется массивностью эмболии.
Давайте уточним, каким образом это событие сказывается на легочном газообмене и проявляется при капнографии.
В фазу выдоха газ из работающих зон легких смешивается с газом, поступающим из альвеолярного мертвого пространства, не содержащим СО2. В итоге концентрация СО2 в выдыхаемом газе уменьшается (рис. 2.18). Степень снижения зависит от объема альвеолярного мертвого пространства я, следовательно, от степени эмболии.
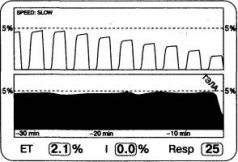 Рис. 2.18. Капнограмма и тренд РetСО2 при массивной тромбоэмболии легочной артерии
Рис. 2.18. Капнограмма и тренд РetСО2 при массивной тромбоэмболии легочной артерии
Первый и основной капнографический признак ТЭЛА - внезапное резкое падение РetСO2
В таких случаях необходим срочный анализ газового состава артериальной крови: наличие выраженного артерио-конечно-экспираторного различия РСО2 позволяет сузить "круг подозреваемых" до ТЭЛА и массивного кровотечения.
На вентиляцию альвеолярного мертвого пространства расходуется часть минутного объема дыхания, и эта часть тем больше, чем массивнее объем поражения легких. Вентиляции функционирующих легочных зон за счет эффекта обкрадывания недостаточно для обработки всего минутного объема кровообращения, осуществляемого по "уцелевшей" части малого круга. Компенсаторная реакция при этом направлена на увеличение минутного объема дыхания и проявляется тахипноэ и возрастанием глубины дыхания - симптомами, весьма характерными для ТЭЛА. В том случае, когда массивная тромбоэмболия легочной артерии диагностируется у пациента в ходе ИВЛ, врач должен принять решение о соответствующем изменении режима вентиляции.
" У пациента с тромбоэмболией легочной артерии низкий уровень РetС02 отнюдь не свидетельствует о гипервентиляции. В связи С возникновением альвеолярного мертвого пространства данный показатель полностью утрачивает свою первоначальную диагностическую роль и приобретает новую: степень падения РetСО2 дает ориентировочное представление о выраженности эмболии.
Итак, перечислим типичные изменения капнограммы, обусловленные тромбоэмболией легочной артерии:
• быстрое и резкое уменьшение РetСО2, не объяснимое другими причинами;
• возникновение выраженного различия между РetС02 и РаСО2- признак альвеолярного мертвого пространства;
• повышение частоты самостоятельного дыхания - необязательный, но частый симптом;
• внезапность развития перечисленных изменений, что особенно наглядно демонстрируется на трендах РетСО2 и ЧД.
По сути дела, все вышеперечисленные симптомы говорят не о ТЭЛА как таковой, а о неожиданном образовании в легких большого альвеолярного мертвого пространства. Следует, однако, помнить, что в списке вероятных причин данного нарушения диагноз ТЭЛА занимает почетное первое место.
Тромбоэмболия легочной артерии сопровождается настолько характерными изменениями показателей капнограммы, что этот метод мониторинга в настоящее время включен в комплекс первичной диагностики ТЭЛА.
Эмболия ветви легочной артерии приводит к прекращению кровоснабжения соответствующего региона легких, но вентиляция в нем сохраняется. В результате углекислый газ, находящийся в альвеолах пострадавшего участка, вымывается из них в течение нескольких дыхательных циклов, после чего альвеолы оказываются заполненными вдыхаемым газом с незначительной примесью С02. В функциональном плане такой регион превращается в альвеолярное мертвое пространство, объем которого определяется массивностью эмболии.
Давайте уточним, каким образом это событие сказывается на легочном газообмене и проявляется при капнографии.
В фазу выдоха газ из работающих зон легких смешивается с газом, поступающим из альвеолярного мертвого пространства, не содержащим СО2. В итоге концентрация СО2 в выдыхаемом газе уменьшается (рис. 2.18). Степень снижения зависит от объема альвеолярного мертвого пространства я, следовательно, от степени эмболии.

Первый и основной капнографический признак ТЭЛА - внезапное резкое падение РetСO2
В таких случаях необходим срочный анализ газового состава артериальной крови: наличие выраженного артерио-конечно-экспираторного различия РСО2 позволяет сузить "круг подозреваемых" до ТЭЛА и массивного кровотечения.
На вентиляцию альвеолярного мертвого пространства расходуется часть минутного объема дыхания, и эта часть тем больше, чем массивнее объем поражения легких. Вентиляции функционирующих легочных зон за счет эффекта обкрадывания недостаточно для обработки всего минутного объема кровообращения, осуществляемого по "уцелевшей" части малого круга. Компенсаторная реакция при этом направлена на увеличение минутного объема дыхания и проявляется тахипноэ и возрастанием глубины дыхания - симптомами, весьма характерными для ТЭЛА. В том случае, когда массивная тромбоэмболия легочной артерии диагностируется у пациента в ходе ИВЛ, врач должен принять решение о соответствующем изменении режима вентиляции.
" У пациента с тромбоэмболией легочной артерии низкий уровень РetС02 отнюдь не свидетельствует о гипервентиляции. В связи С возникновением альвеолярного мертвого пространства данный показатель полностью утрачивает свою первоначальную диагностическую роль и приобретает новую: степень падения РetСО2 дает ориентировочное представление о выраженности эмболии.
Итак, перечислим типичные изменения капнограммы, обусловленные тромбоэмболией легочной артерии:
• быстрое и резкое уменьшение РetСО2, не объяснимое другими причинами;
• возникновение выраженного различия между РetС02 и РаСО2- признак альвеолярного мертвого пространства;
• повышение частоты самостоятельного дыхания - необязательный, но частый симптом;
• внезапность развития перечисленных изменений, что особенно наглядно демонстрируется на трендах РетСО2 и ЧД.
По сути дела, все вышеперечисленные симптомы говорят не о ТЭЛА как таковой, а о неожиданном образовании в легких большого альвеолярного мертвого пространства. Следует, однако, помнить, что в списке вероятных причин данного нарушения диагноз ТЭЛА занимает почетное первое место.
