Страница:
(рисунок отсутствует)
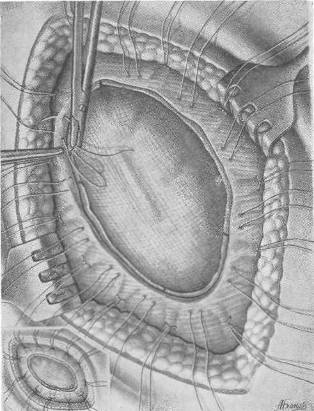
Рис. 107 г. Операция по поводу большой послеоперационной грыжи с закрытием дефекта двойной капроновой сеткой. Окончательное «укрепление второй капроновой сетки.
При оперативных вмешательствах по поводу больших послеоперационных грыж у пожилых противопоказаны длительные травматические реконструктивные операции. У этих больных полезно как минимальное вмешательство сделать невправимую грыжу вправимой в такой степени, чтобы дать больному возможность носить не очень громоздкий бандаж. В таких случаях целесообразно после экономного иссечения рубцов пришить аллопластический лоскут к краям дефекта и к рубцово-измененным тканям и закончить такую относительно простую операцию в короткий срок и при непродолжительном наркозе.
О судьбе аллопластического трансплантата и роли его в процессах регенерации
Какова судьба имплантированного в ткани реципиента лоскута или сетки из синтетических материалов либо тантала? Какую роль играет этот имплантат в процессах восстановления дефекта в тканях и, наконец, в какой степени надежно закрытие большого дефекта в стенке живота аллопластическими материалами? Этим вопросам был посвящен ряд экспериментальных работ и многочисленные клинические наблюдения[33].
Авторы подчеркивают (и это очень важно), что для успеха пластики следует избегать контакта танталовой сетки с подкожной клетчаткой. О том же говорят и наши наблюдения при имплантации капроновой сетки.
Экспериментальными работами С. Я. Долецкого (1957), Е. В. Серовой, А. Я. Фищенко (1962) доказано, что капрон в организме животного постепенно рассасывается и заменяется соединительной тканью. Лавсан и тефлон вживают в ткани (В. М. Буянов, Д. П. Чухриенко).
Примерно такие же результаты получили И. С. Василенко и С.Н. Мухоедова в опытах с поролоном, предложенным в 1958 г. В. П. Радушкевичем. Авторы экспериментального исследования (94 опыта) отмечают, что и при незначительном нагноении прорастание имплантата грануляционной, а затем волокнистой тканью проходит с резким замедлением.
А. П. Ковешников поставил опыт на 205 кроликах. Экспериментальная модель послеоперационной грыжи создавалась путем иссечения мышечно-апоневротического лоскута на передней стенке живота. Образованный дефект закрывался капроновой сеткой, пришитой к его краям. Срок наблюдений превышал 2 года. В разные сроки после операции исследовались взятые препараты, что дало возможность проследить судьбу трансплантата и его роль в развитии процессов регенерации. Тщательно поставленные опыты дали автору возможность сделать следующие выводы, имеющие большое практическое значение.
Макроскопическое исследование. Спустя месяц сетка была окутана тонким слоем плотной соединительной ткани, образующим тонкую пластинку, в толще которой находилась прочно замурованная сетка. К 9—12-му месяцу соединительнотканная пластинка достигала толщины 1,5—2,5—3 мм. Края дефекта были плотно сращены с образованной на месте дефекта пластинкой. Нити капроновой сетки были истончены. К 18—24-месячному сроку от сетки оставались только узлы[34].
Микроскопическое исследование. Реакция тканей на капрон носит пролиферативный характер и к месячному сроку после трансплантации почти полностью стихает. Каждое волоконце капрона постепенно окружается зрелой грубоволокнистой соединительной тканью, бедной клеточными элементами. Рассасывание нитей капрона начинается с 9-го месяца; по истечении 2 лет капроновая сетка полностью рассасывается, а на месте ее остается плотная соединительнотканная пластинка, прочно закрывающая дефект в брюшной стенке. Опыты А. П. Ковешникова показали, что капроновая сетка, закрывая временно дефект брюшной стенки на протяжении 10—12 месяцев, создает благоприятные условия для образования плотной соединительной ткани, для прочного закрытия дефекта в стенке живота.
Д. П. Чухриенко провел интересные наблюдения в эксперименте и клинике над отечественным синтетическим материалом — лавсаном. Опыты на собаках и белых крысах показали закономерность образования прочной соединительной ткани в области полимера-имплантата, идентичную во многом данным эксперимента с капроновой тканью с той, однако, разницей, что лавсан не рассасывается, а надежно «вживает» в организм животного. Указанная работа Д. П. Чухриенко иллюстрирована весьма показательными микрофото.
Выборе способа (аллопластического материала)
Различные пластические материалы все шире входят в практику пластической хирургии. По виду аллопластического материала нередко называют и способ операции (капроновая пластика, perlonnetzplastik, nylonnetzplastik и т. д.).
В. А. Жмур и В. М. Буянов при послеоперационных и рецидивных паховых грыжах пользовались капроном, нейлоном, пластинами из поливинилалкоголя. Молони (Moloney) применял нейлон (штопку из нейлоновых нитей), Штигер (Stiegert)—перлон. Д. П. Чухриенко при операциях по поводу послеоперационных грыж с успехом использовал лавсан у 56 больных. М. В. Шеляховский для закрытия грыжевых ворот при обширных вентральных грыжах с успехом пользовался перфорированными пластинками из фторопласта— 4 толщиной в 0,25 мм (1955).
Немалое значение имеет и способ применения синтетических материалов. Н. 3. Монаков предпочитает капрон в виде сеток, плетенных сетевым узлом. Ашер, Коген и Лоури применяют вязаную узловую сетку из полиэтилена (мар-лекс). В. М. Буянов и С. И. Беликов (клиника, руководимая А. Н. Бакулевым) рекомендуют для закрытия дефекта в стенке живота пользоваться плетеной сеткой из тефлона;[35] такие сетки укладываются без складок, плотно прилегают к тканям, свободно растягиваются во всех направлениях, что обеспечивает нужное умеренное натяжение аллоимплантата. С. Gtti и J. Bucciareli (1962) при больших поясничных грыжах применяли для пластического закрытия грыжевых ворот двойную сетку из нейлона, помещая одну из них под края дефекта, а другую над ним.
Кунц, наиболее видный американский герниолог, после нескольких неудач с применением «протеза из марлекса» (полиэтилена) предпочитает сетку из танталовой тонкой проволоки. Танталовую сетку применяет также Джонс (Johns), но в сочетании с аутопластикой; он ее пришивает поверх пластически закрытого дефекта с использованием рубцовой ткани.
Танталовую сетку для пластического закрытия дефекта брюшной стенки применяют многие зарубежные хирурги. Однако сетка нередко ломается, и спустя несколько месяцев можно прощупать фрагменты ее.
Эрвальд и Ригер (Erwald, Rieger) у 8 из 10 больных наблюдали фрагментацию сетки, что не отразилось на результатах операции. Фрагментацию сетки из тантала наблюдал также и Кунц. На результатах операции ломкость сетки обычно не сказывается, так как она успевает прорасти плотной соединительной тканью и рецидивы послеоперационных грыж бывают не чаще, чем при применении мягких сеток из синтетических тканей.
Осложнения при аллопластике и их профилактика
Пластический материал лучше помещать между слоями сшиваемых тканей; следует избегать имплантировать сетку под кожей; Волстейнхолм и др. (Wolstenholme a. oth.) правы, отмечая довольно частое образование в этих случаях скоплений серозной жидкости. При обширных хирургических вмешательствах, широкой сепаровке тканей повреждается много лимфатических, мелких кровеносных сосудов и при наличии складок на имплантированной сетке, свободных пространств между слоями сшитых тканей и особенно между подкожной клетчаткой и имплантатом эти серомы долго держатся, образуя длительно сецернирующие свищи. У тучных больных такое осложнение встречается особенно часто.
В. М. Буянов и СИ. Беликов сообщают о серомах при вшивании многослойных синтетических сеток. Случай стойкого скопления серозно-кровянистой жидкости с последующим образованием свищей наблюдали и мы после имплантации двухслойной сетки (капрон) при большой вентральной грыже. Очевидно, между слоями сетки остается полость, где скопляется серозно-геморрагическая жидкость.
Волстейнхолм (Wolstenholme) наблюдал серомы при пластике дакроном, а Шутемейер и Штигерт (W. Schuttemeyer, К. Stiegert) — при пользовании перлоном. Дело, очевидно, не в имплантате, а в самой хирургической технике, в тщательности проведения часто сложной реконструктивной операции. Серомы могут вторично инфицироваться и тогда течение осложняется нагноением, при котором дело может ограничиться отхождением отдельных ниток (жилок из сетки), а в редких случаях приходится удалять и весь имплантат (В. А. Левенец). Но обычно, как отмечают Б. В. Петровский, Н. 3. Монаков, Волстейнхолм, Мишо (Michaut), синтетические материалы стойки к инфекции, и даже при умеренном нагноении редко происходит отторжение имплантата.
Другим осложнением при аллопластике является образование свищей, что, однако, далеко не всегда отражается на результатах операций. Мейснер (Meissner), применявший сетку из нейлона, на 42 вмешательства по поводу послеоперационных грыж наблюдал образование свищей в 14 случаях, а рецидивов всего два (сроки наблюдения до 5 лет). Для предупреждения осложнений необходим педантичный гемостаз, тщательное послойное зашивание тканей, чтобы не оставалось мертвых пространств. Введение при завершении операции тонких резиновых полосок, а при больших дефектах — длинных тонких дренажей, уложенных поверх сетки, предупреждает в значительной степени лимфорею.
Во время операции необходимо соблюдать тщательную асептику, на отдельных этапах менять инструменты, обкладывать ближайшее поле операции чистыми салфетками, смывать перчатки раствором сулемы. Оперировать следует атравматично и по возможности аподактильно (инструментально). Капроновую сетку нужно предварительно мыть в теплой мыльной воде, кипятить 30—40 минут. Н. 3. Монаков рекомендует до употребления помещать сетку в раствор пенициллина.
Над выведенными дренажами нужно ежедневно менять стерильный материал, а извлекать дренаж можно, когда отделяемое прекратится — спустя 2—3 дня после операции. При появлении серомы следует ее опорожнить, соблюдая строго правила асептики. Обычно выделение серозной жидкости (лимфорея) самостоятельно прекращается спустя 8— 10—12 дней.
Для предупреждения образования свищей следует пришивать аллопластический имплантат лигатурами из синтетических нитей, идентичных вшиваемому в дефект материалу (нити из капрона при пластике капроном, нити из тонкой танталовой проволоки при вшивании танталовой сетки). Мы часто применяли шелковые нити, и в 3 случаях возникли свищи, но лишь в одном случае образование свища осложнилось инфильтратом с отхождением жилок — ниток капроновой сетки.
Режим больного после выписки из стационара. На все время организации соединительнотканного замещения дефекта по всей имплантированной сетке или надежного «вживления» аллопластического материала — примерно на срок в 6—8—10 месяцев после операции — следует рекомендовать больному ношение легкого бандажа. Бандаж-пояс должен хорошо облегать живот (по типу женской «грации»), быть легким и удобным, включать эластичные «тянки» по линии максимального натяжения, обычно в поперечном направлении (соответствующие указания следует давать в бандажную мастерскую).
В противном случае и при хорошем первоначальном врастании (вживлении) сетки вследствие значительного внутрибрюшного давления на участок, где «вселен» имплан-тат, могут растянуться и истончиться мышечно-апоневротические края дефекта, к которым пришита сетка.
Рецидив при этих обстоятельствах почти неизбежен.
Сказанное выше относится главным образом к восстановительным операциям по поводу больших и огромных послеоперационных грыж. При небольших пластических операциях можно ограничиться эластическим бинтованием живота (бинт «идеал») в течение 2—3 месяцев или ношением обычного широкого женского пояса.
Большое значение имеет возвращение больного к полезному труду либо в его прежней профессии, либо в другой, импонирующей больному, и чем раньше это будет сделано, тем полезнее для больного. Вопросы сроков трудоустройства больных, перенесших реконструктивные операции на стенке живота, должны решаться при участии хирурга и должны быть продуманы вместе с больным еще до его выписки. Автоматический переход на длительный срок инвалидности не является лучшим решением задачи.
Детали хирургической техники и предупреждение опасностей при оперировании послеоперационных грыж. Ведение ближайшего послеоперационного периода
1. Положение больного на операционном столе с умеренным наклоном головного конца, а также с боковым наклоном в сторону, противоположную стороне грыжи. При местном обезболивании, при наклонении всего стола, головная часть стола приподнимается (рис. 108).
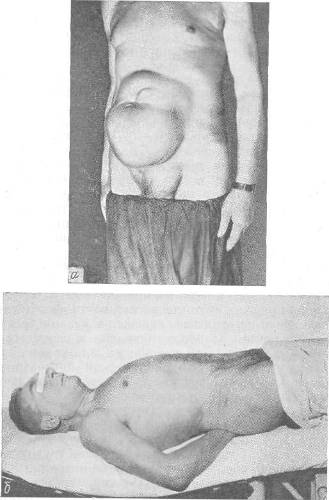
Рис. 108. а — больной с послеоперационной грыжей в положении стоя; б — тот нее больной в положении на операционном столе.
2. Благодаря такому положению содержимое мешка вправляется в брюшную полость и устраняется опасность повреждения внутренностей при вскрытии грыжевого мешка.
3. При спаечном процессе, при свободном погружении всей массы внутренностей в брюшную полость отчетливо выявляются именно те петли кишки или пряди сальника, которые спаяны со стенкой грыжевого мешка. Для более надежного предохранения петель кишечника от нечаянного повреждения весьма целесообразно ввести новокаин под истонченный рубец по всей поверхности грыжевого выпячивания от периферии к центру.
4. При массовых плоскостных спайках, образовании конгломерата кишечных петель, когда при разделении спаек нарушается во многих местах серозный покров, а иногда и целость стенки кишки, целесообразна в отдельных случаях резекция участка кишки. Травматичное разделение сращений значительно удлиняет время и нарушает асептичность операции[36].
5. Вскрытие грыжевого мешка при оперировании послеоперационных грыж обязательно.
По вскрытии брюшной полости, особенно при наличии спаек и большого дефекта брюшной стенки, можно спокойнее и увереннее обнаружить и отсепаровать края грыжевых ворот. Приподнимание краев дефекта слегка согнутыми пальцами, подведенными под эти края, значительно облегчает их препаровку и хорошо ориентирует хирурга в его дальнейших действиях (см. рис. 103, а).
6. Не следует спешить с отсечением грыжевого мешка (иссечением избытка брюшины). Плотный, нередко толстостенный мешок целесообразно использовать как пластический материал либо для удвоения брюшины на участке дефекта, либо для закрытия самого дефекта в сочетании с другими тканями[37].
7. При отсепаровке рубцовых тканей над дефектом брюшной стенки и в его окружности полезно эти ткани сохранить в анатомической связи с выделенными краями дефекта (с полноценными, малоизмененными тканями). Эти рубцово-измененные ткани можно использовать при образовании дубликатуры для уменьшения натяжения, для самой дубли-катуры, для прикрытия аллопластического имплантата.
8. Надо стремиться к прикрытию имплантата какими-либо тканями, даже Рубцовыми, истонченными. Непосредственное прилегание сетки к подкожной клетчатке (особенно у тучных больных) часто вызывает образование кровянисто-серозных скоплений (сером), что осложняет послеоперационное течение.
9. Капроновую сетку надо либо подрубать, либо загибать края (см. рис. 107, г) или оплавлять их горячим скальпелем по краю металлической линейки; в противном случае края лоскута волокнятся и достаточное натяжение для сближения краев дефекта затруднено. Плетеные сетки из капрона, тефлона не имеют этих недостатков. При умеренном натяжении лавсановой сетки края дефекта сближаются и пластика из окружающих тканей становится более доступной. Синтетические лигатуры следует завязывать тройным узлом.
10. Если хорошо прикрепленная по краям дефекта сетка все же мало натянута, можно сделать продольную складку, наложив по длиннику вшитой сетки ряд швов. Пришивать аллопластический материал лучше всего нитями из той же синтетической ткани или лигатурами из капрона (профилактика образования свищей).
11. Опасно стремиться к чрезмерному натяжению капроновой сетки с целью максимального сближения краев дефекта; при большом натяжении на значительном протяжении послеоперационное течение может тяжело осложниться, особенно у пожилых больных[38].
12. При очень больших дефектах брюшной стенки и невозможности использовать в какой-либо степени ткани больного можно имплантировать два лоскута синтетической ткани, поместив один из них под края дефекта над брюшиной, а другой фиксировав над краями дефекта (см. рис. 107, б, в).
При двухэтаждом протезировании целесообразно прошить оба лоскута по всей поверхности отдельными матрацными швами (можно в шахматном порядке), что явится профилактикой возникновения сером, свищей. Подобным же образом можно закрыть грыжевые ворота при вмешательстве по поводу послеоперационной грыжи после верхнесрединной лапаротомии; при этом удается воссоздать и белую линию, если положить ряд швов через оба листка соответственно средней линии.
13. При завершении пластического закрытия дефекта целесообразно ввести в ткани, окружающие место пластики, раствор пенициллина в новокаине. Сетку из синтетических тканей можно припудрить порошком пенициллина или стрептоцида.
14. Оперировать больных с большими послеоперационными грыжами лучше под наркозом с применением релаксантов. Местное обезболивание должно быть послойным, надежным, в сочетании с потенцирующими средствами.
15. После операции необходимо сохранить спокойное положение больного в постели, обеспечить ритмичное глубокое дыхание до полного пробуждения после наркоза. Лучше всего как при местной анестезии, так и после общего обезболивания перед отправкой больного в палату сделать подкожную инъекцию морфина или промедола.
16. После доставки больного в палату на область операции следует положить большую плоскую подушечку с песком для равномерного давления на всю область операции (см. рис. 12); эту подушечку надо держать в течение первого дня или суток[39].
На 2-й день после операции полезно фовлеровское положение (см. рис. 13); с 3—4-го дня больной может быть вполне активен в постели, причем надо советовать ему лежать чаще на здоровом боку, что предупреждает раннее образование спаек и разгружает область пластической операции.
17. При вставании больного с постели полезно бинтование живота эластическим бинтом (бинт «идеал»).
ВЫБОР МЕТОДА И СПОСОБА ОПЕРАЦИИ
Вместе с интенсивным развитием в последнее десятилетие хирургии органов брюшной полости возросло, естественно, и число послеоперационных грыж, однако лишь небольшая часть этих больных (13—15 %) обращается за помощью с целью устранения грыжи (В. И. Стручков, Н. 3. Монаков). Для вмешательства по поводу послеоперационных грыж больные чаще поступают в связи с явлениями частичной непроходимости кишок, невправимости огромного выпячивания, вестиментарных неудобств. Поэтому обычно больные подвергаются хирургическому вмешательству, когда имеются уже значительные патологические изменения в органах и тканях и закрытие обширного дефекта в стенке живота представляет большие трудности. Этим обстоятельством можно в значительной мере объяснить частые рецидивы после операций и трудность выбора метода и способа устранения послеоперационных грыж, особенно рецидивных.Несомненно, наиболее физиологичным является метод аутопластический со всеми разновидностями способов кожной и фасциально-апоневротической пластики как свободно взятым трансплантатом, так и на ножке, сохраняющей связь с донорским участком, что лучше обеспечивает кровообращение и иннервацию переносимых тканей.
Наиболее простым способом является перемещение и удвоение фасций и апоневрозов, отсепарованных над грыжевыми воротами и в окружности их. Способ этот пригоден лишь при небольших послеоперационных грыжах.
Метод применения аллопластических материалов за два десятилетия[40] получил признание, однако отдаленные результаты его еще недостаточно ясны для исчерпывающего суждения, тем более что широкое распространение синтетические материалы в восстановительной хирургии получили лишь в последнее десятилетие.
Несомненно, положительным моментом в применении аллопластических материалов в восстановительной хирургии при больших дефектах брюшной стенки является расширение диапазона хирургического вмешательства, показаний к операции и при неустранимых прежде грыжах. Операции с применением синтетических тканей менее продолжительны и тем самым не так травматичны, менее опасны.
Применение сеток из капрона, тефлона, лавсана делает возможным большие реконструктивные операции и при огромных послеоперационных грыжах после соответствующей подготовки больных.
Наиболее целесообразным нам представляется метод сочетанной пластики с максимальным использованием тканей больного, вплоть до рубцово-измененных в окружности дефекта брюшной стенки.
К имплантации синтетической сетки следует прибегать в большей части случаев как к подсобному материалу, как к каркасу, на котором монтируется пластика путем уменьшения натяжения сшиваемых тканей после их сепаровки в окружности дефекта. При очень больших дефектах такой способ пластического закрытия бывает менее доступен; в этих случаях надо пользоваться чисто аллопластическим методом, закрывая дефект двойной сеткой.
На 88 операций устранения послеоперационных грыж мы лишь 24 раза прибегали к аллопластике, в подавляющем числе случаев в виде сочетания ауто— и аллопластики.
Данные о рецидивах после операций по поводу послеоперационных грыж весьма разнообразны. По Дэнк, Герсуни (Denk, Gersuny), Мэйо, в среднем наблюдается 23—24 % рецидивов, по Н. 3. Монакову —33 %.
В. М. Буянов и С. И. Беликов из 46 больных, оперированных с применением синтетических сеток, наблюдали 30 больных, у 10 из них имелись рецидивы (сроки наблюдения от 6 месяцев до 6 лет). К нам поступило с рецидивом после операций с применением капроновой сетки 2 больных, один после реконструктивной операции по поводу большой поясничной грыжи, другой после операции рецидивной послеоперационной грыжи после холецистэктомии.
Представляют интерес данные Мейснера: на 42 операции послеоперационных грыж с применением перлоновой сетки отмечено два рецидива (сроки наблюдения от 1 года до 5 лет). На сборном материале немецких хирургов автор получил следующие сравнительные данные при аутопластических и аллопластических операциях по поводу послеоперационных грыж (табл. 3).
Таблица 3
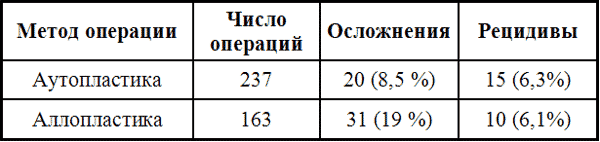
Как видно из табл. 3, аллопластические способы дают больше осложнений (фистул), но количество осложнений не отразилось на общем проценте рецидивов, который нельзя считать большим.
В заключение следует сказать, что хотя хирургическое лечение послеоперационных грыж и достигло заметных успехов, но оно все еще находится в стадии поисков. Своего полного разрешения ждет еще и проблема применения синтетических тканей при восстановительных операциях на стенке живота. Пути подлинного успеха лежат в профилактике послеоперационных грыж, выявлении больных с грыжами, активном наблюдении за ними и своевременном их оперировании.
