«Сейчас все кому не лень рассуждают о “ненужном и неоправданном” врачебном вмешательстве в процесс родов. А знаете ли вы, что у нас практически нет здоровых будущих мам – у кого заболевания почек, у кого сердечнососудистая патология, у кого ожирение немыслимой степени? И сейчас что ни роды, то осложнения – тут вам и преждевременное излитие вод, и слабая родовая деятельность, и обвитие пуповины, и гипоксия, и отслойка плаценты. Если возникли осложнения, ни о какой “естественности” говорить уже не приходится, невмешательство в таких случаях просто преступно. Далее. Никакая акушерка так точно не измерит частоту сердцебиения плода и его реакцию на схватки, как это сделает аппарат. КТГ в родах делается для того, чтобы врач ТОЧНО знал, как чувствует себя ребенок, нет ли гипоксии. А слабая родовая деятельность, кстати, чаще всего и приводит к тому, что плод начинает страдать от удушья. Влагалищный осмотр нужен для того, чтобы видеть, как идет раскрытие шейки матки, насколько продуктивны схватки – товарищи, это же прописные истины. Сейчас врачи борются за здоровье каждой мамы и каждого малыша и, например, та же эпизиотомия делается только по показаниям – либо при начавшемся разрыве, либо для того, чтобы облегчить рождение ребенка. В момент прорезывания головки на нее сильно давят кости материнского таза, ее освободить от этого давления побыстрее надо, а не ждать, когда же, наконец, у мамы ткани промежности растянутся. А они не растянутся. Состояние промежности большинства рожениц таково, что ткани просто рвутся, и насколько сильно они “треснут” – одному Богу известно. Гладкие края разреза заживают и восстанавливаются намного лучше, чем неровные, “рваные” края разрыва – не надо вводить никого в заблуждение… Если вы хотите “естественные” роды, будьте тогда готовы и к естественному отбору. В старину на Руси перед родами роженица, прежде чем отправиться рожать, прощалась с родными. Она знала, что может не выжить. О таких “естественных” родах вы мечтаете?»
«Никто не говорит о том, чтобы рожать, как встарь, однако сами врачи признаются, что палят из пушек по воробьям и очень часто их медицинские манипуляции являются преждевременными, упреждающими – в общем, простой перестраховкой…»
«Нравятся мне эти сторонницы естественных родов, честное слово. Ну тогда что же вы все в роддом рожать едете? Там же “поточный метод”, злоупотребление лекарствами и необоснованное медицинское вмешательство. Зачем вы едете в роддом, персонал которого считаете непрофессиональным? Вы же лучше знаете, как надо рожать! Ну так рожайте дома. А лучше всего, как раньше – в поле…»
Капельницу ей все же поставили. Сокращения участились и стали очень болезненными. Постепенно перерыва между ними не стало вообще. Подруга не могла ни лежать, ни сидеть, ни ходить. От анестезии категорически отказывалась. В беспрерывных мучениях она провела 2 часа.
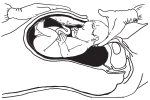
Очередной осмотр принес долгожданную весть – раскрытие полное, но… Ребенок не опустился в родовой канал. Врач забеспокоился. Решили срочно делать КТГ. Прибор показал, что сердцебиение малыша упало – с нужных 140 ударов в минуту до критических 96. Это означало только одно: ребенку очень плохо. Ему нечем дышать. Он задыхается…
Медперсонал сработал молниеносно. В мгновение ока Вику перегрузили на каталку и повезли в операционную – проводить экстренную операцию кесарева сечения. Вике сделали эпидуральную анестезию. Сама операция заняла всего пять минут.
Аленка родилась вся синяя. Вика даже не смогла прижать ее к себе. Ей только показали дочку и тут же передали в руки неонатолога. А подруга лежала и смотрела, как врачи борются за жизнь ее ребенка.
Потом девочку положили в отделение интенсивной терапии, и Вика увидела ее только через два дня. Малышке поставили диагноз «острая гипоксия», «асфиксия[48]». Было опасение, что она наглоталась околоплодных вод. Как выяснилось после операции, у нее было тугое двойное обвитие пуповины вокруг шеи. Именно пуповина сдерживала ребенка и не давала ему продвигаться по родовым путям.
После рождения малышки, немного отойдя от пережитого шока и проанализировав произошедшее, Вика сделала для себя два очень важных вывода. Первый из них касается взаимоотношений роженицы и врача. Вика поняла, что вела себя неправильно. Со своим акушером-гинекологом она постоянно спорила и игнорировала его рекомендации.
На самом же деле врачу надо доверять, сотрудничать с ним, а не сопротивляться. Если что-то настораживает – просить объяснить, а не протестовать.
Второй вывод – о том, что перед рождением малыша нужно быть готовой ко всему. Можно научиться всем известным и неизвестным методикам дыхания и релаксации, но они тут же выветрятся из головы, когда ты переступишь порог родблока. Можно рисовать в воображении сценарий благополучных физиологических родов (ведь проведена такая мощная подготовка), а придется, как Вике, делать срочное кесарево.
После родов Вика была шокирована таким поворотом событий. Она была абсолютно убеждена, что родит сама, без анестезии и вмешательства медиков, в вертикальной позе, как с самого начала и планировала. Поэтому подруга изучила все, что было связано с естественными родами, а кесарево сечение осталось вне зоны ее пристального внимания. И она совершенно не знала, как проходит операция и как после нее нужно себя вести. Так что совет от Вики: будущим мамам нужно готовиться к любому развитию событий. Конечно, максимально физиологичные роды – это то, к чему надо стремиться. Но природа, увы, неидеальна, и не все беременности могут закончиться естественными родами. Приготовьтесь к любому варианту развития событий, но при этом непременно настраивайтесь на лучшее и верьте в свои силы.

Глава 6

День первый: упоение
Первые кормления: тренируем правильный захват
«Никто не говорит о том, чтобы рожать, как встарь, однако сами врачи признаются, что палят из пушек по воробьям и очень часто их медицинские манипуляции являются преждевременными, упреждающими – в общем, простой перестраховкой…»
«Нравятся мне эти сторонницы естественных родов, честное слово. Ну тогда что же вы все в роддом рожать едете? Там же “поточный метод”, злоупотребление лекарствами и необоснованное медицинское вмешательство. Зачем вы едете в роддом, персонал которого считаете непрофессиональным? Вы же лучше знаете, как надо рожать! Ну так рожайте дома. А лучше всего, как раньше – в поле…»
Капельницу ей все же поставили. Сокращения участились и стали очень болезненными. Постепенно перерыва между ними не стало вообще. Подруга не могла ни лежать, ни сидеть, ни ходить. От анестезии категорически отказывалась. В беспрерывных мучениях она провела 2 часа.
Очередной осмотр принес долгожданную весть – раскрытие полное, но… Ребенок не опустился в родовой канал. Врач забеспокоился. Решили срочно делать КТГ. Прибор показал, что сердцебиение малыша упало – с нужных 140 ударов в минуту до критических 96. Это означало только одно: ребенку очень плохо. Ему нечем дышать. Он задыхается…
Медперсонал сработал молниеносно. В мгновение ока Вику перегрузили на каталку и повезли в операционную – проводить экстренную операцию кесарева сечения. Вике сделали эпидуральную анестезию. Сама операция заняла всего пять минут.
Аленка родилась вся синяя. Вика даже не смогла прижать ее к себе. Ей только показали дочку и тут же передали в руки неонатолога. А подруга лежала и смотрела, как врачи борются за жизнь ее ребенка.
Потом девочку положили в отделение интенсивной терапии, и Вика увидела ее только через два дня. Малышке поставили диагноз «острая гипоксия», «асфиксия[48]». Было опасение, что она наглоталась околоплодных вод. Как выяснилось после операции, у нее было тугое двойное обвитие пуповины вокруг шеи. Именно пуповина сдерживала ребенка и не давала ему продвигаться по родовым путям.
После рождения малышки, немного отойдя от пережитого шока и проанализировав произошедшее, Вика сделала для себя два очень важных вывода. Первый из них касается взаимоотношений роженицы и врача. Вика поняла, что вела себя неправильно. Со своим акушером-гинекологом она постоянно спорила и игнорировала его рекомендации.
На самом же деле врачу надо доверять, сотрудничать с ним, а не сопротивляться. Если что-то настораживает – просить объяснить, а не протестовать.
Второй вывод – о том, что перед рождением малыша нужно быть готовой ко всему. Можно научиться всем известным и неизвестным методикам дыхания и релаксации, но они тут же выветрятся из головы, когда ты переступишь порог родблока. Можно рисовать в воображении сценарий благополучных физиологических родов (ведь проведена такая мощная подготовка), а придется, как Вике, делать срочное кесарево.
После родов Вика была шокирована таким поворотом событий. Она была абсолютно убеждена, что родит сама, без анестезии и вмешательства медиков, в вертикальной позе, как с самого начала и планировала. Поэтому подруга изучила все, что было связано с естественными родами, а кесарево сечение осталось вне зоны ее пристального внимания. И она совершенно не знала, как проходит операция и как после нее нужно себя вести. Так что совет от Вики: будущим мамам нужно готовиться к любому развитию событий. Конечно, максимально физиологичные роды – это то, к чему надо стремиться. Но природа, увы, неидеальна, и не все беременности могут закончиться естественными родами. Приготовьтесь к любому варианту развития событий, но при этом непременно настраивайтесь на лучшее и верьте в свои силы.

Кесарево сечение
Кесарево сечение (КС) – хирургическая операция, при которой ребенок появляется на свет через разрез брюшной стенки и матки. Бывает плановым и экстренным.
Показаний к плановому КС много: узкий таз будущей мамы; неправильное (поперечное, косое) положение плода; полное предлежание плаценты; грубые рубцовые изменения матки, шейки матки, влагалища; тяжелые формы гестоза; тяжелые заболевания (сильная близорукость, сердечнососудистые заболевания, болезни головного мозга, почек, сахарный диабет и так далее); артериальная гипертония; травмы таза; инфекции половых путей в стадии обострения и другие.
Чаще всего врачи ЖК направляют в роддом за 1 – 2 недели до плановой операции. Если заранее известно, что предстоит КС, будущей маме можно провести так называемое аутологичное плазмодонорство – после 20 недели беременности сдать 300 миллилитров собственной плазмы, которую хранят в специальном морозильнике и используют во время операции, если возникает необходимость в переливании крови.
Подготовка: накануне – душ, легкий ужин, в день операции ни есть, ни пить нельзя. За 2 часа, как правило, проводится очистительная клизма.

Показания к экстренному КС: маточное кровотечение (при частичном предлежании или преждевременной отслойке плаценты); нарушения родовой деятельности, не поддающиеся лечению; угроза разрыва матки; выпадение пульсирующей петли пуповины; острая гипоксия плода.
Ход операции: в мочевой пузырь вводится катетер, проводится анестезия (эпидуральная или общий наркоз). Делается разрез (чаще всего – поперечный) брюшной стенки, мышцы раздвигаются, делается разрез на матке, вскрывается плодный пузырь. Врач извлекает ребенка, пересекает пуповину, удаляет послед. Разрез на матке зашивают специальной ниткой, которая рассасывается через 3 – 4 месяца. Также восстанавливается брюшная стенка. На кожу накладывают скобки или швы, поверх – стерильную повязку. В зависимости от методики и сложности операция длится от 20 до 40 минут.
После операции: первые сутки мама обычно находится в палате интенсивной терапии, где за ней круглосуточно наблюдают (малыш – в детском отделении), позволяется пить только минеральную воду без газа. Вставать разрешают не ранее 6 – 8 часов после операции. Диета со вторых суток – каши, нежирный бульон, кусок отварного мяса, сладкий чай. На 5-й день делают УЗИ, на 6-й – снимают скобы или швы. Выписывают домой на 7 – 10 сутки после КС.
Кормление грудью после КС: в идеале, приложить малыша к груди нужно в течение первых 6 часов после операции или сразу же, как только появится такая возможность. Со второго дня необходимо начать сцеживать обе груди каждые 2 – 3 часа по 5 – 10 – 15 минут, независимо от того, выделяется оттуда что-то или нет (ночной перерыв с полуночи до 6 утра). Можно попытаться договориться с медсестрами, чтобы сцеженным молозивом кормили малыша с помощью ложечки и НЕ докармливали его смесью из бутылки. Когда ребенка начнут приносить на кормление, нужно продолжать сцеживание обеих грудей после кормления. В случае совместного пребывания с малышом – прикладывать его к груди каждые 2 часа (и минимум два раза ночью). Лучшая поза для кормления – лежа на боку или «из-под руки» (см. ниже).
Дома: питание – обычное для кормящих мам; из водных процедур – только душ. Обработка шва 5%-ным раствором марганцовки. Физические нагрузки, ванны, бассейн, секс – не раньше, чем через 6 – 8 недель. Щадящий режим, больше отдыха и прогулок.
Вторая беременность и роды: беременность лучше планировать через 2 года, чтобы организм успел восстановиться. После КС есть все шансы родить самостоятельно.
Глава 6
6 дней / 6 ночей
(инструкции по выживанию в роддоме)


День первый: упоение
На следующее после родов утро я проснулась где-то в семь часов от того, что мочевой пузырь отчаянно подавал сигналы «sos». Я хотела было уже подняться, но тут вспомнила наказ медсестры не принимать вертикального положения до особого распоряжения. Но когда оно поступит?
Очень быстро терпеть стало невмоготу. Как будто прочитав мои мысли, в палате появилась медсестра и наконец-таки «дала добро». Я вскочила, как ошпаренная, и понеслась в туалет, удивляясь самой себе. Я и представить не могла, что всего через несколько часов после родов смогу нормально передвигаться. А уж бегать…
В туалете меня накрыл ужас: я не смогла выдавить из себя ни капли. И это при том, что содержимое мочевого пузыря было уже готово вылиться через уши. Мама родная! Меня что, и там заштопали?
Я опять кинулась к медсестре: помогите! Та невозмутимо посоветовала встать под душ, расслабиться и под журчание воды спокойно сделать свои дела. Помогло! Избавившись от насущной проблемы, я оглядела себя. Зрелище глаз совсем не радует. Большой и упругий живот, к которому я уже привыкла, сдулся и повис как бурдюк (надо будет попросить мужа передать послеродовой бандаж). А что там с многострадальным детородным местом? Подгоняемая нездоровым любопытством, я опустила руку вниз. И тут же одернула. Вместо привычных изгибов и складочек мои пальцы нащупали … грубые толстые нитки. Бр-р-р!
Приведя себя в относительный порядок, я вышла в пока пустынный коридор и оглядела послеродовое отделение. В самом центре длинного коридора находился холл, в котором располагался «пост» (широкая кафедра), где круглосуточно дежурили медсестры. Кафедру подпирал столик с разными бутылями, одна из которых явно была с зеленкой, а над столиком красовался листочек с инструкциями по обработки молочных желез после кормления.
С одной стороны в коридор выходили двери общих палат на 6 человек, с другой – двери боксов на двоих. Плюс еще была столовая, процедурный кабинет, несколько служебных комнаток и два детских бокса в обоих концах. В котором из них находилась моя девочка, я не знала. На выкрашенных светлой краской стенах висели различные назидательные плакаты, распорядок дня, часы кормлений и даже словарь имен.

Убранство моей палаты было более чем скромным: застеленная веселеньким бельишком кровать, стол, стул, пеленальный столик и лоток на колесиках, служащий колыбелькой для малыша. Холодильник стоял в смежной палате, с которой у моей был общий предбанник (так что душ, туалет и раковину мы делили с соседкой).
Я подошла к окну. Из рамы, естественно, дуло. Но это было не важно. А важно было то, что за окном стоял настоящий весенний солнечный день. Зима, до сих пор не желавшая уступать свои права, дрогнула и посторонилась. Казалось, природа вместе со мной радуется рождению нашей девочки.
За спиной раздались чьи-то шаги. Обернувшись, я увидела незнакомую женщину с кипой каких-то вещей в руках. С облегчением вывалив ее на стол, она сказала:
– Это все вам. Располагайтесь.
И вышла. Удивленная, я стала разгребать кипу. Прокладки для родильниц, одноразовые трусики, подгузники для новорожденных и много-много пробничков различных детских кремов. Все очень нужное, особенно прокладки, а то существовать с пеленочкой между ног как-то не очень…[49]
Тем временем коридор, до сих пор мирно спавший, ожил и стал наполняться разными звуками. Туда-сюда ходили люди, слышались голоса, чувствовалось все нарастающее движение – в отделении наступило бодрое утро рабочего дня.
Ко мне снова пришли – на этот раз старенькая бабушка. Спросила, пойду ли я завтракать в столовую или мне принести в палату. В столовую идти не хотелось, попросила принести (раз предлагают – надо пользоваться), хотя ужасно неловко. Через несколько минут бабушка вернулась с омлетом в тарелке и чашкой чая. Конечно, все холодное и безвкусное. Но я отнеслась к этому философски. В конце концов, роддом – это не санаторий, а больница. За государственный счет тут разносолами угощать не будут. Жуй, что дают. Хочешь – ешь, а не хочешь – пусть родные в термосиках передают…
В половине десятого в коридорный гул вклинился грохот тележек, сопровождаемый звонким детским плачем – детишек повезли к мамочкам на завтрак. Меня трясло от волнения: первое кормление (не считая прикладывания к груди в родблоке) – это же настоящее событие!

– Эй, Даша, ку-ку. Просыпайся! – я легонько потрясла дочку.
Никакой реакции. Как спал ребенок, так и спит. Ладно, подождем медсестру – она обещала прийти и показать, как кормить. Авось, не забудет про меня. Не забыла – пришла.
Я приняла единственно возможную для себя позу для кормления – лежа на боку (сидеть-то из-за швов нельзя).
– Может, пусть отсыпается? – робко кивнула я на дочку.
– Нет, нет и нет. Будить и кормить! Чего ценным каплям молозива пропадать. Смотрите. Чтобы разбудить малыша, нужно его подергать за щечку.
На этот маневр Даша не среагировала.
– Если не получается – тогда за ушко. И сильнее, сильнее.
Даша недовольно открыла глазки.
– А теперь быстренько открываем ротик, – медсестра надавила пальцем на детский подбородок, – и запихиваем, запихиваем сисю. Вот так. Подложите руку ПОД грудь, так удобнее. Придерживайте ее снизу. И не надо пальцами ничего сдавливать – молочные протоки передавите. Следите, чтобы во рту был не только сосок, но и ареола. Я скоро приду! – резюмировала моя спасительница и вышла.
Очень быстро терпеть стало невмоготу. Как будто прочитав мои мысли, в палате появилась медсестра и наконец-таки «дала добро». Я вскочила, как ошпаренная, и понеслась в туалет, удивляясь самой себе. Я и представить не могла, что всего через несколько часов после родов смогу нормально передвигаться. А уж бегать…
В туалете меня накрыл ужас: я не смогла выдавить из себя ни капли. И это при том, что содержимое мочевого пузыря было уже готово вылиться через уши. Мама родная! Меня что, и там заштопали?
Я опять кинулась к медсестре: помогите! Та невозмутимо посоветовала встать под душ, расслабиться и под журчание воды спокойно сделать свои дела. Помогло! Избавившись от насущной проблемы, я оглядела себя. Зрелище глаз совсем не радует. Большой и упругий живот, к которому я уже привыкла, сдулся и повис как бурдюк (надо будет попросить мужа передать послеродовой бандаж). А что там с многострадальным детородным местом? Подгоняемая нездоровым любопытством, я опустила руку вниз. И тут же одернула. Вместо привычных изгибов и складочек мои пальцы нащупали … грубые толстые нитки. Бр-р-р!
Приведя себя в относительный порядок, я вышла в пока пустынный коридор и оглядела послеродовое отделение. В самом центре длинного коридора находился холл, в котором располагался «пост» (широкая кафедра), где круглосуточно дежурили медсестры. Кафедру подпирал столик с разными бутылями, одна из которых явно была с зеленкой, а над столиком красовался листочек с инструкциями по обработки молочных желез после кормления.
С одной стороны в коридор выходили двери общих палат на 6 человек, с другой – двери боксов на двоих. Плюс еще была столовая, процедурный кабинет, несколько служебных комнаток и два детских бокса в обоих концах. В котором из них находилась моя девочка, я не знала. На выкрашенных светлой краской стенах висели различные назидательные плакаты, распорядок дня, часы кормлений и даже словарь имен.

Убранство моей палаты было более чем скромным: застеленная веселеньким бельишком кровать, стол, стул, пеленальный столик и лоток на колесиках, служащий колыбелькой для малыша. Холодильник стоял в смежной палате, с которой у моей был общий предбанник (так что душ, туалет и раковину мы делили с соседкой).
Я подошла к окну. Из рамы, естественно, дуло. Но это было не важно. А важно было то, что за окном стоял настоящий весенний солнечный день. Зима, до сих пор не желавшая уступать свои права, дрогнула и посторонилась. Казалось, природа вместе со мной радуется рождению нашей девочки.
За спиной раздались чьи-то шаги. Обернувшись, я увидела незнакомую женщину с кипой каких-то вещей в руках. С облегчением вывалив ее на стол, она сказала:
– Это все вам. Располагайтесь.
И вышла. Удивленная, я стала разгребать кипу. Прокладки для родильниц, одноразовые трусики, подгузники для новорожденных и много-много пробничков различных детских кремов. Все очень нужное, особенно прокладки, а то существовать с пеленочкой между ног как-то не очень…[49]
Тем временем коридор, до сих пор мирно спавший, ожил и стал наполняться разными звуками. Туда-сюда ходили люди, слышались голоса, чувствовалось все нарастающее движение – в отделении наступило бодрое утро рабочего дня.
Ко мне снова пришли – на этот раз старенькая бабушка. Спросила, пойду ли я завтракать в столовую или мне принести в палату. В столовую идти не хотелось, попросила принести (раз предлагают – надо пользоваться), хотя ужасно неловко. Через несколько минут бабушка вернулась с омлетом в тарелке и чашкой чая. Конечно, все холодное и безвкусное. Но я отнеслась к этому философски. В конце концов, роддом – это не санаторий, а больница. За государственный счет тут разносолами угощать не будут. Жуй, что дают. Хочешь – ешь, а не хочешь – пусть родные в термосиках передают…
В половине десятого в коридорный гул вклинился грохот тележек, сопровождаемый звонким детским плачем – детишек повезли к мамочкам на завтрак. Меня трясло от волнения: первое кормление (не считая прикладывания к груди в родблоке) – это же настоящее событие!

Первое время из груди выделяется молозиво – густая клейкая жидкость желтого цвета. В молозиве больше, чем в молоке белков, минеральных веществ и витаминов. Оно очень богато иммунными телами и антитоксинами, защищающими организм новорожденного от действия вредных бактерий, вирусов и аллергенов. Молозиво помогает ему приспособиться к внеутробной жизни. Его вырабатывается совсем немного: в среднем 30 – 40 мл в сутки или 1 – 2 чайные ложки за одно кормление. Молоко приходит на 3 – 5 сутки после родов.…Мой ребенок, укутанный в роддомовский конверт, мирно спал. Бедняжка! Ох, и несладко же тебе пришлось. И как же мне тебя разбудить? Во сне-то ты точно есть не будешь.
– Эй, Даша, ку-ку. Просыпайся! – я легонько потрясла дочку.
Никакой реакции. Как спал ребенок, так и спит. Ладно, подождем медсестру – она обещала прийти и показать, как кормить. Авось, не забудет про меня. Не забыла – пришла.
Я приняла единственно возможную для себя позу для кормления – лежа на боку (сидеть-то из-за швов нельзя).
– Может, пусть отсыпается? – робко кивнула я на дочку.
– Нет, нет и нет. Будить и кормить! Чего ценным каплям молозива пропадать. Смотрите. Чтобы разбудить малыша, нужно его подергать за щечку.
На этот маневр Даша не среагировала.
– Если не получается – тогда за ушко. И сильнее, сильнее.
Даша недовольно открыла глазки.
– А теперь быстренько открываем ротик, – медсестра надавила пальцем на детский подбородок, – и запихиваем, запихиваем сисю. Вот так. Подложите руку ПОД грудь, так удобнее. Придерживайте ее снизу. И не надо пальцами ничего сдавливать – молочные протоки передавите. Следите, чтобы во рту был не только сосок, но и ареола. Я скоро приду! – резюмировала моя спасительница и вышла.
Первые кормления: тренируем правильный захват
Стоит ли говорить, что первые кормления – самые важные? Тут надо сразу научиться правильно давать грудь. А для этого нужна правильная поза.
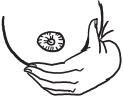
1. Попробуем для начала лечь (например, на левый бок). Левая рука согнута в локте, кисть ПОД левой грудью (кормить мы собираемся именно ей), наверху только большой палец (таким образом, вся кисть образует форму буквы С) – причем подальше от ареолы.

2. Кладем малыша себе под бочок, но не нависаем над ним. Прижимаем к себе, животик к животику: мы на боку, и он на боку (а НЕ на спинке, под спинку ему можно положить валик из пеленки или одеяльца, чтобы он не заваливался назад). Голова и туловище ребенка находятся на одной линии. Наш сосок «смотрит» на его носик. Можно слегка поводить соском по детской щечке, чтобы малыш знал, куда ему тянуться.
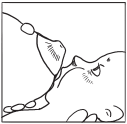
3. Чтобы взять грудь правильно, малыш должен широко открыть рот. Для этого можно чуть-чуть помочь ему своим мизинцем, слегка надавив на подбородок или нижнюю губку. А потом быстро «насадить» кроху на грудь.
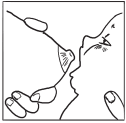
4. Захват груди малышом осуществляется снизу, то есть сначала в ротик попадает нижняя часть ареолы, потом сосок и уже затем верхняя часть ареолы (причем нижней части во рту больше, чем верхней). Посмотрите внимательно на картинки.
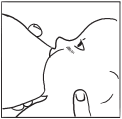
5. При правильном захвате во рту малыша оказывается почти вся ареола (минимум 2 сантиметра от соска), его губки вывернуты. Когда малыш сосет грудь правильно, его щечки надуты, а не втянуты, ушки двигаются, челюсти ритмично работают – он не сосет, а как бы «доит». Не слышно никаких чмокающих и чавкающих звуков. Подбородок глубоко упирается в мамину грудь, видно, как малыш глотает. Если захват оказался неправильным (например, во рту только сосок), надо ТУТ ЖЕ высвободить грудь (надавив мизинцем в угол ротика) и повторить процедуру снова – чтобы захват был правильным.

Если на промежности нет швов, можно попробовать кормить сидя – в позе «колыбелька» (традиционная поза для кормления, когда малыш лежит, например, на левой согнутой маминой руке и собирается есть из левой груди). В данном случае грудь поддерживает мамина правая рука: кисть опять-таки под грудью, наверху только большой палец. Однако для первых кормлений эта поза неидеальна, поскольку не дает возможности управлять головкой малыша.
Поэтому пробуем другой вариант: пристраиваем малыша к левой груди, но держим его ПРАВОЙ рукой (поза «перевернутая колыбелька»). Нашу левую грудь в данном случае поддерживает левая рука. Это очень удобно, особенно если подложить под ребенка подушку. (Соответственно, если малыш лежит у правой груди, его держит ЛЕВАЯ мамина рука, а правая «руководит» грудью.)

Совсем скоро вы освоите все возможные позы для кормления (см. ниже), выберете ту, которая подходит именно вам. Но сейчас самое главное – чтобы малыш научился правильно захватывать грудь.
Правильный захват нужен для того, чтобы а) малыш полноценно питался, эффективно высасывал молоко и прибавлял в весе, б) маме было не больно, и не появлялись трещины, в) грудь получала стимуляцию, и молоко продолжало вырабатываться.
…Даша почмокала пару раз и снова заснула. Как я ни старалась повторить процедуру сначала, мне это не удалось. Стало понятно, что научиться кормить «на раз» не выйдет. Придется попыхтеть, прежде чем получится что-то путное.
Лежать вместе с собственным ребенком, чувствовать его тепло, легкое дыхание, разглядывать и обнимать его – это, конечно, великое счастье. Казалось, ничего в жизни больше не нужно, только лежать вот так рядышком и любоваться.

– Ну, как, получилось?
– Да что-то не очень. А можно мне ее оставить?
– Сейчас будет врачебный обход, процедуры, вам надо будет отлучаться. Давайте я вам ее оставлю после следующего кормления.
Детишек с грохотом увезли.
Чуть позже ко мне зашла врач моего послеродового отделения, обаятельная и улыбчивая. Она рассказала, что меня ждет: обработка промежности зеленкой дважды в день (это делает дежурная медсестра), уколы окситоцина в попу и физиотерапия для лучшего сокращения матки, на пятый день анализы, УЗИ, рентген, снятие швов. А на шестой – контрольный осмотр и домой.
– Мочевой пузырь надо опорожнять не реже, чем раз в три часа. Побольше лежи на животе, к матке прикладывай лед, он в холодильнике, – напутствовала врач[50]. – Сходить в туалет «по большому» желательно на тре тий день. От напряжения могут повредиться швы. Поэтому, если сильно захочется, возьми у сестер свечку с глицерином – тогда все выйдет мягко. Шов на промежности надо почаще «проветривать». После каждого похода в туалет обмывайся теплой водой. Следи внимательно, чтобы не было пульсирующей боли. Это признак инфицирования. Измеряй температуру дважды в день[51]. Но самое важное сейчас – сосредоточиться на груди. По неопытности на сосках могут появиться трещины, а через них прямая дорога инфекциям. Так что мой тебе совет – после каждого кормления мажь соски зеленкой. Это и заслон микробам, и профилактика молочницы у ребенка.
Я скривилась. Уродовать грудь двумя зелеными фингалами ужасно не хотелось. Я и так похожа на Бабу-Ягу, а с блямбами на сосках вообще превращусь в… ну, не знаю, в Кикимору болотную, например, она тоже зеленая.
– Когда придет молоко, – не обращая внимания на мою богатую мимику, продолжала врач, – надо сцедиться. Молокоотсос купила? Пусть родные принесут. У нас здесь есть электрический, но лучше своим. Ни в коем случае нельзя допустить застоев молока. Так что бди![52]
Тот день вообще был богат на события: под руководством все той же детской медсестры я училась подмывать дочку и менять ей подгузник. Поначалу, конечно, брать малышку на руки было страшно: тельце махонькое, сковано мышечным тонусом (ручки прижаты к груди, ножки – к животу), головку надо поддерживать, кожица нежная, все такое хрупкое – как бы не навредить ненароком и все сделать правильно…

1. Попробуем для начала лечь (например, на левый бок). Левая рука согнута в локте, кисть ПОД левой грудью (кормить мы собираемся именно ей), наверху только большой палец (таким образом, вся кисть образует форму буквы С) – причем подальше от ареолы.

2. Кладем малыша себе под бочок, но не нависаем над ним. Прижимаем к себе, животик к животику: мы на боку, и он на боку (а НЕ на спинке, под спинку ему можно положить валик из пеленки или одеяльца, чтобы он не заваливался назад). Голова и туловище ребенка находятся на одной линии. Наш сосок «смотрит» на его носик. Можно слегка поводить соском по детской щечке, чтобы малыш знал, куда ему тянуться.

3. Чтобы взять грудь правильно, малыш должен широко открыть рот. Для этого можно чуть-чуть помочь ему своим мизинцем, слегка надавив на подбородок или нижнюю губку. А потом быстро «насадить» кроху на грудь.

4. Захват груди малышом осуществляется снизу, то есть сначала в ротик попадает нижняя часть ареолы, потом сосок и уже затем верхняя часть ареолы (причем нижней части во рту больше, чем верхней). Посмотрите внимательно на картинки.

5. При правильном захвате во рту малыша оказывается почти вся ареола (минимум 2 сантиметра от соска), его губки вывернуты. Когда малыш сосет грудь правильно, его щечки надуты, а не втянуты, ушки двигаются, челюсти ритмично работают – он не сосет, а как бы «доит». Не слышно никаких чмокающих и чавкающих звуков. Подбородок глубоко упирается в мамину грудь, видно, как малыш глотает. Если захват оказался неправильным (например, во рту только сосок), надо ТУТ ЖЕ высвободить грудь (надавив мизинцем в угол ротика) и повторить процедуру снова – чтобы захват был правильным.

Если на промежности нет швов, можно попробовать кормить сидя – в позе «колыбелька» (традиционная поза для кормления, когда малыш лежит, например, на левой согнутой маминой руке и собирается есть из левой груди). В данном случае грудь поддерживает мамина правая рука: кисть опять-таки под грудью, наверху только большой палец. Однако для первых кормлений эта поза неидеальна, поскольку не дает возможности управлять головкой малыша.
Поэтому пробуем другой вариант: пристраиваем малыша к левой груди, но держим его ПРАВОЙ рукой (поза «перевернутая колыбелька»). Нашу левую грудь в данном случае поддерживает левая рука. Это очень удобно, особенно если подложить под ребенка подушку. (Соответственно, если малыш лежит у правой груди, его держит ЛЕВАЯ мамина рука, а правая «руководит» грудью.)

Совсем скоро вы освоите все возможные позы для кормления (см. ниже), выберете ту, которая подходит именно вам. Но сейчас самое главное – чтобы малыш научился правильно захватывать грудь.
Правильный захват нужен для того, чтобы а) малыш полноценно питался, эффективно высасывал молоко и прибавлял в весе, б) маме было не больно, и не появлялись трещины, в) грудь получала стимуляцию, и молоко продолжало вырабатываться.
…Даша почмокала пару раз и снова заснула. Как я ни старалась повторить процедуру сначала, мне это не удалось. Стало понятно, что научиться кормить «на раз» не выйдет. Придется попыхтеть, прежде чем получится что-то путное.
Лежать вместе с собственным ребенком, чувствовать его тепло, легкое дыхание, разглядывать и обнимать его – это, конечно, великое счастье. Казалось, ничего в жизни больше не нужно, только лежать вот так рядышком и любоваться.

Частый тактильный контакт мамы и малыша в первые дни после родов запускает инстинктивную «программу привязанности». Привязанность формируется не только у младенчика, но и, что гораздо важнее, у мамы. Это невероятно важно для того, чтобы научиться чувствовать своего ребенка.Идиллию нарушил приход медсестры.
– Ну, как, получилось?
– Да что-то не очень. А можно мне ее оставить?
– Сейчас будет врачебный обход, процедуры, вам надо будет отлучаться. Давайте я вам ее оставлю после следующего кормления.
Детишек с грохотом увезли.
Чуть позже ко мне зашла врач моего послеродового отделения, обаятельная и улыбчивая. Она рассказала, что меня ждет: обработка промежности зеленкой дважды в день (это делает дежурная медсестра), уколы окситоцина в попу и физиотерапия для лучшего сокращения матки, на пятый день анализы, УЗИ, рентген, снятие швов. А на шестой – контрольный осмотр и домой.
– Мочевой пузырь надо опорожнять не реже, чем раз в три часа. Побольше лежи на животе, к матке прикладывай лед, он в холодильнике, – напутствовала врач[50]. – Сходить в туалет «по большому» желательно на тре тий день. От напряжения могут повредиться швы. Поэтому, если сильно захочется, возьми у сестер свечку с глицерином – тогда все выйдет мягко. Шов на промежности надо почаще «проветривать». После каждого похода в туалет обмывайся теплой водой. Следи внимательно, чтобы не было пульсирующей боли. Это признак инфицирования. Измеряй температуру дважды в день[51]. Но самое важное сейчас – сосредоточиться на груди. По неопытности на сосках могут появиться трещины, а через них прямая дорога инфекциям. Так что мой тебе совет – после каждого кормления мажь соски зеленкой. Это и заслон микробам, и профилактика молочницы у ребенка.
Я скривилась. Уродовать грудь двумя зелеными фингалами ужасно не хотелось. Я и так похожа на Бабу-Ягу, а с блямбами на сосках вообще превращусь в… ну, не знаю, в Кикимору болотную, например, она тоже зеленая.
– Когда придет молоко, – не обращая внимания на мою богатую мимику, продолжала врач, – надо сцедиться. Молокоотсос купила? Пусть родные принесут. У нас здесь есть электрический, но лучше своим. Ни в коем случае нельзя допустить застоев молока. Так что бди![52]
Тот день вообще был богат на события: под руководством все той же детской медсестры я училась подмывать дочку и менять ей подгузник. Поначалу, конечно, брать малышку на руки было страшно: тельце махонькое, сковано мышечным тонусом (ручки прижаты к груди, ножки – к животу), головку надо поддерживать, кожица нежная, все такое хрупкое – как бы не навредить ненароком и все сделать правильно…
