Гормонально-активные опухоли коры надпочечников
Гормонально-активные опухоли, в отличие от гормонально-неактивных опухолей коры надпочечников, характеризуются гиперфункцией коры надпочечников. В зависимости от вида продуцируемого гормона они подразделяются на следующие виды:
1) кортикостерома – опухоль, продуцирующая кортизол (в избытке);
2) андростерома – вирилизирующая опухоль коры надпочечников, вырабатывающая андрогены;
3) кортикоэстрома – феминизирующая опухоль, продуцирующая эстрогены;
4) альдостерома – опухоль, продуцирующая альдостерон и обусловливающая развитие синдрома Кона (первичного гиперальдостеронизма);
5) смешанные опухоли коры надпочечников (кортико андростерома, кортико альдостерома).
Все больные прибавляют в весе, жалуются на головную боль, сонливость, у женщин появляется гипертрихоз – обильный рост волос на туловище и лице (усы, борода), рано возникают нарушения половой функции (атрофия матки, влагалища), наблюдаются возрастающее артериальное давление, нарушения психики, депрессия, нетерпимость к окружающим. Люди замыкаются в себе, у них появляются суицидальные мысли. Развивается остеопороз.
Все перечисленные опухоли коры надпочечника подлежат хирургическому удалению. Своевременное удаление доброкачественной опухоли приводит к выздоровлению. При отсутствии метастазов и радикальном удалении злокачественной опухоли прогноз также достаточно благоприятный.
1) кортикостерома – опухоль, продуцирующая кортизол (в избытке);
2) андростерома – вирилизирующая опухоль коры надпочечников, вырабатывающая андрогены;
3) кортикоэстрома – феминизирующая опухоль, продуцирующая эстрогены;
4) альдостерома – опухоль, продуцирующая альдостерон и обусловливающая развитие синдрома Кона (первичного гиперальдостеронизма);
5) смешанные опухоли коры надпочечников (кортико андростерома, кортико альдостерома).
Все больные прибавляют в весе, жалуются на головную боль, сонливость, у женщин появляется гипертрихоз – обильный рост волос на туловище и лице (усы, борода), рано возникают нарушения половой функции (атрофия матки, влагалища), наблюдаются возрастающее артериальное давление, нарушения психики, депрессия, нетерпимость к окружающим. Люди замыкаются в себе, у них появляются суицидальные мысли. Развивается остеопороз.
Все перечисленные опухоли коры надпочечника подлежат хирургическому удалению. Своевременное удаление доброкачественной опухоли приводит к выздоровлению. При отсутствии метастазов и радикальном удалении злокачественной опухоли прогноз также достаточно благоприятный.
Сахарный диабет
Характеристика признаков сахарного диабета впервые встречается в описания заболеваний, о которых несколько тысяч лет назад рассказывали врачи Рима, Греции, Египта, Индии, Китая. Но лишь в 1788 г. Лангерганс пришел к выводу, что причиной возникновения сахарного диабета являются нарушения в поджелудочной железе. А через 100 лет врачи обнаружили в поджелудочной железе островковые клетки непонятного предназначения. И в 1901 г. Л. Соболев подтвердил, что островками Лангерганса осуществляется внутренняя секреция. Через 20 лет из них извлекли инсулин.
Оказалось, что 75 % клеточного состава островков Лангерганса специализируется на биосинтезе инсулина. В поджелудочной железе человека содержится примерно 25 мг инсулина. Еще 5 лет ушло на то, чтобы люди научились получать инсулин в кристаллическом виде, а последующие 30 лет – чтобы раскрыть его химическую структуру. Прошло 10 лет, и инсулин стали синтезировать в лаборатории.
Его синтез в организме усиливается секретином, тиреоидными гормонами, АНТГ, СТГ, глюкагоном, лейцином, аргинином, рибозой, фруктозой, глюкозой.
Синтез инсулина ослабляется различными патологическими состояниями поджелудочной железы.
Нарушение биосинтеза, выделения инсулина и его инактивация (чаще обусловленные генетически) приводят к сахарному диабету.
С кровью инсулин через воротную вену поступает в печень. Там большая часть инсулина расщепляется. Не инактивированный инсулин частично связывается с белками, частично остается свободным и поступает в кровь. В ткани из крови переходит свободная часть инсулина. Полураспад инсулина происходит за полчаса.
Инсулин влияет на все виды обмена веществ во всех органах и тканях. Поступив в ткани, он воздействует на клеточные мембраны, облегчает транспорт глюкозы, аминокислот, жирных кислот, фосфора, калия, натрия. В мышечной ткани инсулин усиливает синтез гликогена в цитоплазме.
Патогенез обменных нарушений при сахарном диабете.
При недостаточности или отсутствии инсулина клеточные мембраны становятся менее проницаемыми для калия и натрия, фосфора, жирных кислот, аминокислот, глюкозы; замедляются процессы фосфорилирования глюкозы и ее обмена. Снижение гликолиза (расцепления глюкозы) приводит к снижению образования энергетических веществ, необходимых организму для жизнедеятельности и пластических процессов. Усиливается распад жиров и белков, гликогена в печени, скелетных мышц и жировой ткани и активизируется глюконеогенез в печени и почках. В крови увеличивается содержание молочной кислоты, глюкозы, триглицеридов, аминокислот и неэстерифицированных жирных кислот (НЭЖК). Происходит жировая инфильтрация печени. В ней усиливается образование азотистых продуктов распада и из-за неполного окисления свободных жирных кислот увеличивается продукция кетоновых тел – кетогенез. Образуется много холестерина.
Накопление этих веществ в крови ведет к развитию комы сопровождающейся нарушением кислотно-щелочного равновесия, увеличением глюкозы в крови, повышеним уровня липидов, калия, холестерина, азота. Головной мозг получает мало глюкозы и кислорода. Его углеводное и кислородное голодание тормозит подкорковые образования (гипоталамические). Импульсами гипоталамуса возбуждаются мозговая часть надпочечников и адренокортикотропная функция гипофиза, усиливающая функции корковой части надпочечников.
При отсутствии инсулина увеличивается секреция катехоламинов и глюкокортикоидов. Действие контринсулярных гормонов мобилизует белки и жиры, активизирует гликогенолиз, глюконеогенез и кетогенез в печени. Усиливается гликогенолиз в мышцах, и в кровь поступает излишнее количество молочной кислоты.
Отсутствие инсулина немного компенсируется гипергликемией, гиперкетонемией. Гипоталамо-гипофизарная область, надпочечники, симпатический отдел нервной системы в условиях внутриклеточного дефицита энергетических веществ в качестве приспособительной реакции стимулируют организм на обеспечение усиленного образования глюкозы. Это происходит путем усиленного глюконеогенеза из продуктов, полученных при интенсивном распаде белков различных органов и тканей, что физически и иммунобиологически уязвляет организм. Этот механизм приспособительно-компенсаторной реакции на отсутствие инсулина крайне опасен для организма. Он теряет большое количество продуктов распада собственных тканей, обессоливается, обезвоживается. Жизнедеятельность организма в отсутствии инсулина невозможна.
Сахарный диабет очень тяжелое заболевание. В доинсулиновую эпоху больные сахарным диабетом погибали.
И в настоящее время сахарный диабет у многих больных, несмотря на лечение, быстро и остро прогрессирует. Прогноз заболевания во многом зависит от своевременности его выявления. Поэтому так важно вовремя обратить внимание на характерные для него симптомы: сухость во рту, жажду, повышенный аппетит, одновременное похудание с приступами слабости, пародонтоз, остеопороз, фурункулез, медленное заживление ран и костных переломов, увеличенное отделение мочи.
Указанные признаки появляются не все одновременно. Иногда их и вовсе нет, а заболевание выявляется случайно при нахождении сахара в анализе мочи. Имеется определенная генетическая склонность к диабету. Но это совершенно не означает, что если кто-то из предков был диабетиком, то человек обязательно будет страдать сахарным диабетом.
Существует много вариантов происхождения скрытых форм диабета: ослабление функций бета-клеток за счет повышенной чувствительности рецепторов желудка к сахару, за чем следуют появление нервно-рефлекторной гипергликемии, повышенная всасываемость глюкозы в кишечнике и нарушение функции печени. Развитие ожирения может способствовать переходу простой формы диабета в клиническую.
2. Тип диабета взрослых (тучных) проявляется в возрасте после 40 лет у лиц с лишним весом. Уровень инсулина в крови либо умеренно повышен, либо понижен.
3. Лабильный диабет, встречающийся у больных юношеским типом заболевания. Дозы инсулина часто меняются.
4. Инсулинрезистентный диабет, характеризующийся суточной потребностью в инсулине 200 единиц и больше.
5. Диабет беременных характеризуется высокой гликозурией и невысокой гипергликемией. Такие больные рискуют иметь потомство с различными эмбриопатиями.
6. Панкреатический диабет как следствие травматизации бета-клеток, кисты, кровоизлияния, склероза, воспалительных процессов, обезвоживания, гемохроматоза и других воздействий.
7. Эндокринный диабет – результат гиперфункции эндокринных желез, продуцирующих избыточное количество контринсулярных гормонов: АКТГ, глюкокортикоидов, катехоламинов, тиреоидных гормонов, СТГ, глюкагона.
8. Ятрогенный диабет – как осложнение побочного воздействия медикаментов (глюкокортикоидов, диуретиков и др.).
Для того чтобы выявить причины сахарного диабета, следует учитывать следующие факторы:
1) возраст пациента на момент развития диабета;
2) длительность заболевания;
3) возможные этиологии (наследственность, приобретенность, панкреатичность, гипофизарность);
4) тяжесть диабета;
5) вес больного (излишен ли он и на сколько процентов);
6) состояние различных органов и систем;
7) реакция на диету, физическую нагрузку, сахароснижающие препараты.
Полифагия (или чувство голода) связана с усиленным превращением белков и жиров в углеводы.
Изменение веса. Падение веса в результате полиурии и гликозурии, несоответствие между калорийностью пищи и энергетическими затратами организма. У части больных вес тела нарастает, если они употребляют избыточное количество пищи при недостаточной физической нагрузке. У них усиленно откладывается жир.
При сахарном диабете нередко страдает и пищеварительный аппарат. У больных диабетом, не занимающихся лечением, в первую очередь поражаются зубы (пародонтоз, кариес) и полость рта (перидентальные инфекции, гингивиты). Язык становится красным и сухим. Понижен или отсутствует аппетит.
У страдающих диабетом развиваются гастриты, прогрессирующая атрофия железистых элементов желудка, нарушения сосудов слизистой оболочки желудка.
С длительностью заболевания более 15 лет развивается диабетическая ангиопатия в желудочно-кишечном тракте. Нарушение обмена веществ сказывается на секреторной функции желудка – угнетается секреция желудочного сока и снижается содержание соляной кислоты в нем.
При легком течении диабета секреция желудочного сока не меняется. Диабетики предрасположены к заболеваниям желчевыводящих путей. При диспепсии с рвотой может развиться диабетическая кома (если больные вводят инсулин и допускают погрешности в диете).
Диабетическая кома является наиболее грозным осложнением сахарного диабета и характеризуется развитием кетоацидоза – острой декомпенсации обмена веществ, проявляющейся резким повышением уровня глюкозы и концентрации кетоновых тел в крови, появлением их в моче вне зависимости от степени нарушения сознания больного и требующей его экстренной госпитализации.
Клинические проявления кетоацидоза начинаются с головной боли, потери аппетита, слабости, подавленности, тошноты, рвоты, сонливости, учащенного дыхания. Часто беспокоят боли в желудке, в ногах. При приближении к коме усиливается рвота и боль в животе. Больной может стать неподвижным и потерять сознание. Лицо у больного красное, осунувшееся. Конечности холодные, температура тела понижена.
В анализах выявляется высокая гликемия – 400–100 мг %. Щелочной резерв снижен. В крови повышается содержание остаточного азота. Кровь сгущается, что проявляется лейкоцитозом, повышенным количеством эритроцитов и гематокрита. Наблюдаются миелоидные элементы крови.
Отмечается резко положительная реакция на ацетон, высокая гликозурия (выше 4 %). Иногда гликозурия и ацетонурия бывают слегка заметны или их вовсе нет. Это обычно свидетельствует о тяжелом токсическом поражении почек. В моче обнаруживается альбуминурия.
Кома – состояние потери сознания с исчезновением рефлексов.
При диабетической коме кетоацидоз и гипергликемия резко обезвоживают организм, ведут к потере электролитов, что приводит к сердечно-сосудистой и почечной недостаточности.
Сегодня благодаря лечению инсулином и диетой, смерть больных сахарным диабетом от комы наблюдается редко. Больные диабетом стали чаще умирать от сосудистых осложнений. В настоящее время половина больных диабетом погибает от сердечно-сосудистых нарушений: инфаркта миокарда, кровоизлияния в головной мозг, гангрены конечностей, хронической сердечной недостаточности, атеросклероза.
Больные диабетом с продолжительностью его в 15–20 лет в 48 % случаев погибают от почечной патологии. Предполагается, что избыток гормонов коры надпочечников может послужить причиной развития диабетической нефропатии. Изучали почки больных красной волчанкой, ревматическим артритом, которых лечили глюкокортикоидами. Изменений в почках не наблюдалось. Значит, сосуды почек, возможно, поражаются до развития диабетического нарушения веществ.
У больных предиабетом в почках в центральной межкапиллярной части клубочков было обнаружено вещество, подобное гликопротеиду основной мембраны.
У диабетиков с десятилетним стажем электронная микроскопия почек показала увеличение и распространение в них интеркапиллярных веществ. Затем происходит утолщение в 2–3 раза основной мембраны капилляров. По мере прогрессирования процесса в утолщения вовлекаются все капилляры.
У 70 % длительно болеющих диабетом в возрасте свыше 50 лет наблюдается гипертония.
Для давно страдающих сахарным диабетом характерным являются патологические изменения в сетчатке глаз. Они проявляются микроаневризмами, кровоизлияниями и образованием новых сосудов (пролиферацей).
Микроаневризмы могут исчезать, а могут превращаться в белые пятна. Большие кровоизлияния могут распространяться в стекловидное тело, при этом значительно ослабляется или совсем теряется зрение. Дегенерация капилляров вызывает атрофию внутренней области сетчатки. Это так называемая ретинопатия, развивающаяся при диабете. До 40 лет она почти не проявляется. Но у больных 50 – 60-летнего возраста при поражении почек она встречается чаще в 17 раз.
При отсутствии поражения почек ретинопатия не прогрессирует. Атеросклероз глазного дна и атеросклероз почек часто сопровождают друг друга. Конечно, способствует развитию ретинопатии и артериальная гипертония.
При хорошем контроле состояния болеющих диабетическая ретинопатия развивается у 67 %, а при плохом контроле – у 85 % больных.
Плохой контроль означает неаккуратное введение инсулина, перерывы в его введении, нарушение режима приема пищи, несоблюдение рациона, игнорирование гликозурии и гипергликемии, халатное отношение к указаниям врача. Осложнения при этих обстоятельствах проявляются в виде прогрессирующей диабетической ретинопатии.
Неряшливое отношение к ногам может провоцировать гангрену пальцев или всей стопы. При диабетической сосудистой недостаточности незначительное повреждение кожи стопы (мозоль, ссадина) может образовать некротические язвы.
При диабете часто появляются симптомы поражения периферических нервов: боль в мышцах, зуд, судороги в икрах.
В диабетической нейропатии выделяют несколько синдромов. Нарушение чувствительности проявляется ощущениями ползания «мурашек», сопровождающимися болью – щекочущей, колющей.
Болевой синдром выражается локализованными мучительными болями (острыми, тупыми, жгучими) в подошве стоп. Днем они слабее, ночью в состоянии покоя усиливаются. Больные ночью не спят, а ходят, так как движение слегка ослабевает боль. У других больных, напротив, движения усиливают боль.
Атактический синдром проявляется нарушением глубокой чувствительности, мышечной слабостью.
Диабетический полиневрит выражается радикулитами, радикулоневритами, связанными с изменением в позвоночнике.
Возникают и нарушения вегетативной иннервации повышенное потоотделение, нарушение кишечной моторики, половой потенции у мужчин.
Лечение больных диабетом основано на таких правилах, как:
1) диета;
2) активная мышечная деятельность, рациональный режим труда и отдыха;
3) сахароснижающие препараты.
Для лечащих врачей существуют общие принципы:
1) врач обязан убедить пациента, что успех лечения во многом зависит от больного, от того, в какой мере он будет следовать указаниям врача;
2) врач должен разъяснить больному характер заболевания и принцип лечения. Важно предупредить больного, что курение, алкоголь, переедание, избыточный вес и малоподвижный образ ему очень вредны, все это усугубляет диабет;
3) врач должен ознакомить больного с первыми признаками гипогликемического состояния и диабетической комы;
4) желательно научить больного самостоятельно определять сахар в моче, исследовать гликозурию, сопоставлять ее с количеством и качеством принимаемой пищи;
5) врач должен научить разбираться в таблице пищевых продуктов и содержании в них углеводов, белков, жиров и витаминов; заменять одни продукты другими, не изменяя положенного ему количества различных составных частей пищи;
6) врач обязан позаботиться о сохранении или восстановлении работоспособности больного диабетом, о снижении веса у тучных и прибавлении его у истощенных;
7) врач должен разработать доступную систему физических упражнений;
8) врач должен леченить на предотвращение или замедление выраженности сосудистых осложнений.
Витамины необходимы в большом количестве и желательно в натуральном виде (в овощах и фруктах). Из рациона исключаются продукты, содержащие легкоусваиваемые углеводы: сахар, конфеты, мед, варенье, шоколад, манная крупа. Резко ограничиваются рис, белый хлеб (см. табл. 1).
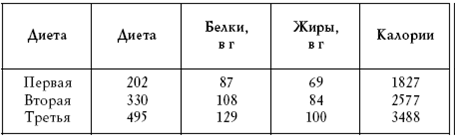
Первая и вторая диеты назначаются детям до 10 лет. С 11–16 лет – только вторая. Третья диета назначается истощенным взрослым. Большинству взрослых лучше подходит вторая диета.
Учеными подсчитана затрата килокалорий в час: на постельное пребывание – 20–25, на сидячую работу – 25–30, на работу умеренной тяжести – 30–35 и тяжелую работу – 40–50. В диете взрослых и больных диабетом количество белков не должно быть меньше 1–1,5 г, а при физических нагрузках – 2 г, жиров – 0,75 – 1,5 г, углеводов – 3–4 г, реже 5 г на 1 кг расчетного веса. При подборе следует учитывать географические особенности проживания больного и материальные возможности. Значительную часть углеводов можно принимать с овощами и фруктами. Адекватная замена одного продукта другим учитывает, к примеру, что 20 г хлеба (13 г углеводов) адекватно 15 г пшеничной или кукурузной муки, 18 г сухих или 65 г вареных макарон, 250 г молока, 350 г кислого молока или простокваши, 60 г картофеля – 20 г сухого или 70 г вареного гороха, фасоли или чечевицы, 130 г слив – 135 г черешни или вишни, 140 г яблок или груш – 170 г апельсинов, 190 г арбуза, 210 г земляники или черники (см. табл. 2).


Для снижения избыточного веса больным диабетом назначается гипокалорийная диета: 1200 калорий для женщин и 1500 калорий для мужчин.
Состав диеты: 200–250 г мяса или рыбы, 200–300 г творога, 50 мл молока, 5 – 10 г масла, 50 г хлеба, 100 г картофеля, до 1000 г овощей и до 300 г несладких фруктов в день.
Мышечная деятельность в комплексе лечебных мероприятий.
Мышечная работа тонизирует мускулатуру, улучшает кровообращение во всем организме, укрепляет сердечную мышцу, нормализует эластичность и реактивность периферических сосудов, предотвращает и накопление избыточного жира, повышает иммунную систему.
Обеспечивается мышечная деятельность энергией окисления углеводов и жирных кислот, используются сначала собственные запасы углеводов в мышцах. Образующаяся в них молочная кислота увеличивает просвет капилляров, облегчая тем кровоток. Возбуждается симпатико-адреналовая система. Увеличивается выделение адреналина и норадреналина, и усиливается гликогенолиз в печени и в мышцах. В кровь поступает глюкоза, способствуя «первичной рабочей гипергликемии».
У больных диабетом постоянная мышечная деятельность усиливает утилизацию мышцами углеводов и жирных кислот.
Но физическую работу они должны выполнять после введения инсулина.
Диабетикам лучше выполнять спокойную, плавную, ритмичную работу.
Систематически выполняемая физическая работа приводит к возможности уменьшения дозы инсулина.
И тем больным, у которых уже есть нарушения периферического кровообращения, полезна гимнастика. Не повредит она и лежачим больным.
Эффект достигается быстрым освобождением инсулина из связи его с белками крови.
40 % больных диабетом пользуются сахароснижающими сульфаниламидами. Они не оказывают повреждающего действия на бета-клетки, печень и почки, а также на сердечно-сосудистую и нервную системы.
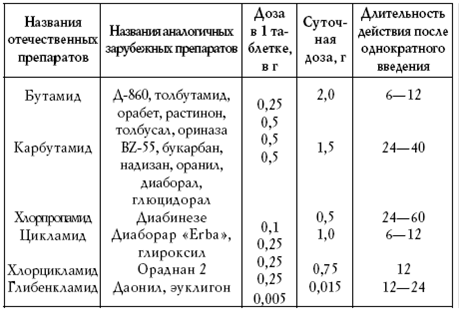
К применению сульфаниламидных препаратов есть противопоказания: тяжелый диабет взрослых, наличие ацидоза, кетоза, прекома, кома, хирургические операции, инфекции, гангрена, травма, беременность, почечная гликозурия, гипергликемия, связанная с уремией (см. табл. 3, 4).
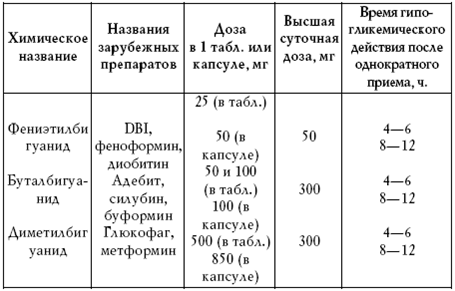
Применение бигуанидов показано прежде всего при диабете в сочетании с ожирением.
Противопоказания для использования бигуанидов те же, что и для сульфаниламидов.
В то же время инсулинотерапия не идеальна, потому что не уподобляется ритму секреции инсулина поджелудочной железой. Никто не знает, сколько она секретирует инсулина при приеме пищи у конкретного человека.
Больным приходится пользоваться лишь приблизительным количеством инсулина. Кроме того, инъекции инсулина болезненны.
Применение инсулина показано при средней тяжести и тяжелом диабете. При кетоацидозе, выраженной декомпенсации заболевания с высокой гипергликемией и гликозурией; истощении больного; невозможности компенсировать углеводный обмен диетой и пероральными сахароснижающими препаратами; детском и юношеском диабете (см. табл. 5).
Для рационального лечения инсулином необходимо учитывать индивидуальные особенности каждого больного и свойства различных препаратов инсулина.
Для уточнения дозировки всех видов инсулина определяют суточное количество сахара в моче (моча собрана с 9 до 14 ч., затем за следующие 5 ч., за 4 последующих, далее за период с 23 ч. ночи и до 6 ч. утра, потом до 9 ч. утра).
Согласуясь с полученными данными, устанавливают соответствующую дозу инсулина, частоту инъекций, количество принимаемых углеводов в различное время, а по необходимости назначают дополнительное введение простого инсулина.
Инсулин длительного действия противопоказан диабетикам с тяжелой формой заболевания, выраженным кетоацидозом, а также в состоянии прекомы и диабетической комы.
Оказалось, что 75 % клеточного состава островков Лангерганса специализируется на биосинтезе инсулина. В поджелудочной железе человека содержится примерно 25 мг инсулина. Еще 5 лет ушло на то, чтобы люди научились получать инсулин в кристаллическом виде, а последующие 30 лет – чтобы раскрыть его химическую структуру. Прошло 10 лет, и инсулин стали синтезировать в лаборатории.
Его синтез в организме усиливается секретином, тиреоидными гормонами, АНТГ, СТГ, глюкагоном, лейцином, аргинином, рибозой, фруктозой, глюкозой.
Синтез инсулина ослабляется различными патологическими состояниями поджелудочной железы.
Нарушение биосинтеза, выделения инсулина и его инактивация (чаще обусловленные генетически) приводят к сахарному диабету.
С кровью инсулин через воротную вену поступает в печень. Там большая часть инсулина расщепляется. Не инактивированный инсулин частично связывается с белками, частично остается свободным и поступает в кровь. В ткани из крови переходит свободная часть инсулина. Полураспад инсулина происходит за полчаса.
Инсулин влияет на все виды обмена веществ во всех органах и тканях. Поступив в ткани, он воздействует на клеточные мембраны, облегчает транспорт глюкозы, аминокислот, жирных кислот, фосфора, калия, натрия. В мышечной ткани инсулин усиливает синтез гликогена в цитоплазме.
Патогенез обменных нарушений при сахарном диабете.
При недостаточности или отсутствии инсулина клеточные мембраны становятся менее проницаемыми для калия и натрия, фосфора, жирных кислот, аминокислот, глюкозы; замедляются процессы фосфорилирования глюкозы и ее обмена. Снижение гликолиза (расцепления глюкозы) приводит к снижению образования энергетических веществ, необходимых организму для жизнедеятельности и пластических процессов. Усиливается распад жиров и белков, гликогена в печени, скелетных мышц и жировой ткани и активизируется глюконеогенез в печени и почках. В крови увеличивается содержание молочной кислоты, глюкозы, триглицеридов, аминокислот и неэстерифицированных жирных кислот (НЭЖК). Происходит жировая инфильтрация печени. В ней усиливается образование азотистых продуктов распада и из-за неполного окисления свободных жирных кислот увеличивается продукция кетоновых тел – кетогенез. Образуется много холестерина.
Накопление этих веществ в крови ведет к развитию комы сопровождающейся нарушением кислотно-щелочного равновесия, увеличением глюкозы в крови, повышеним уровня липидов, калия, холестерина, азота. Головной мозг получает мало глюкозы и кислорода. Его углеводное и кислородное голодание тормозит подкорковые образования (гипоталамические). Импульсами гипоталамуса возбуждаются мозговая часть надпочечников и адренокортикотропная функция гипофиза, усиливающая функции корковой части надпочечников.
При отсутствии инсулина увеличивается секреция катехоламинов и глюкокортикоидов. Действие контринсулярных гормонов мобилизует белки и жиры, активизирует гликогенолиз, глюконеогенез и кетогенез в печени. Усиливается гликогенолиз в мышцах, и в кровь поступает излишнее количество молочной кислоты.
Отсутствие инсулина немного компенсируется гипергликемией, гиперкетонемией. Гипоталамо-гипофизарная область, надпочечники, симпатический отдел нервной системы в условиях внутриклеточного дефицита энергетических веществ в качестве приспособительной реакции стимулируют организм на обеспечение усиленного образования глюкозы. Это происходит путем усиленного глюконеогенеза из продуктов, полученных при интенсивном распаде белков различных органов и тканей, что физически и иммунобиологически уязвляет организм. Этот механизм приспособительно-компенсаторной реакции на отсутствие инсулина крайне опасен для организма. Он теряет большое количество продуктов распада собственных тканей, обессоливается, обезвоживается. Жизнедеятельность организма в отсутствии инсулина невозможна.
Сахарный диабет очень тяжелое заболевание. В доинсулиновую эпоху больные сахарным диабетом погибали.
И в настоящее время сахарный диабет у многих больных, несмотря на лечение, быстро и остро прогрессирует. Прогноз заболевания во многом зависит от своевременности его выявления. Поэтому так важно вовремя обратить внимание на характерные для него симптомы: сухость во рту, жажду, повышенный аппетит, одновременное похудание с приступами слабости, пародонтоз, остеопороз, фурункулез, медленное заживление ран и костных переломов, увеличенное отделение мочи.
Указанные признаки появляются не все одновременно. Иногда их и вовсе нет, а заболевание выявляется случайно при нахождении сахара в анализе мочи. Имеется определенная генетическая склонность к диабету. Но это совершенно не означает, что если кто-то из предков был диабетиком, то человек обязательно будет страдать сахарным диабетом.
Существует много вариантов происхождения скрытых форм диабета: ослабление функций бета-клеток за счет повышенной чувствительности рецепторов желудка к сахару, за чем следуют появление нервно-рефлекторной гипергликемии, повышенная всасываемость глюкозы в кишечнике и нарушение функции печени. Развитие ожирения может способствовать переходу простой формы диабета в клиническую.
По течению диабет бывает разных типов.
1. Юношеский тип диабета (диабет худых) с абсолютным отсутствием инсулина и тяжелым течением. В основном это заболевания наследственного характера.2. Тип диабета взрослых (тучных) проявляется в возрасте после 40 лет у лиц с лишним весом. Уровень инсулина в крови либо умеренно повышен, либо понижен.
3. Лабильный диабет, встречающийся у больных юношеским типом заболевания. Дозы инсулина часто меняются.
4. Инсулинрезистентный диабет, характеризующийся суточной потребностью в инсулине 200 единиц и больше.
5. Диабет беременных характеризуется высокой гликозурией и невысокой гипергликемией. Такие больные рискуют иметь потомство с различными эмбриопатиями.
6. Панкреатический диабет как следствие травматизации бета-клеток, кисты, кровоизлияния, склероза, воспалительных процессов, обезвоживания, гемохроматоза и других воздействий.
7. Эндокринный диабет – результат гиперфункции эндокринных желез, продуцирующих избыточное количество контринсулярных гормонов: АКТГ, глюкокортикоидов, катехоламинов, тиреоидных гормонов, СТГ, глюкагона.
8. Ятрогенный диабет – как осложнение побочного воздействия медикаментов (глюкокортикоидов, диуретиков и др.).
Для того чтобы выявить причины сахарного диабета, следует учитывать следующие факторы:
1) возраст пациента на момент развития диабета;
2) длительность заболевания;
3) возможные этиологии (наследственность, приобретенность, панкреатичность, гипофизарность);
4) тяжесть диабета;
5) вес больного (излишен ли он и на сколько процентов);
6) состояние различных органов и систем;
7) реакция на диету, физическую нагрузку, сахароснижающие препараты.
Основные признаки сахарного диабета
Полидипсия (повышенная жажда) является одним из ведущих симптомом заболевания. Вначале она связана с угнетением функции слюнных желез, отчего иссушивается слизистая оболочка полости рта и глотки, а затем с обезвоживанием организма и обусловлена повышенным содержанием в крови хлористого натрия, глюкозы, мочевины.Полифагия (или чувство голода) связана с усиленным превращением белков и жиров в углеводы.
Изменение веса. Падение веса в результате полиурии и гликозурии, несоответствие между калорийностью пищи и энергетическими затратами организма. У части больных вес тела нарастает, если они употребляют избыточное количество пищи при недостаточной физической нагрузке. У них усиленно откладывается жир.
При сахарном диабете нередко страдает и пищеварительный аппарат. У больных диабетом, не занимающихся лечением, в первую очередь поражаются зубы (пародонтоз, кариес) и полость рта (перидентальные инфекции, гингивиты). Язык становится красным и сухим. Понижен или отсутствует аппетит.
У страдающих диабетом развиваются гастриты, прогрессирующая атрофия железистых элементов желудка, нарушения сосудов слизистой оболочки желудка.
С длительностью заболевания более 15 лет развивается диабетическая ангиопатия в желудочно-кишечном тракте. Нарушение обмена веществ сказывается на секреторной функции желудка – угнетается секреция желудочного сока и снижается содержание соляной кислоты в нем.
При легком течении диабета секреция желудочного сока не меняется. Диабетики предрасположены к заболеваниям желчевыводящих путей. При диспепсии с рвотой может развиться диабетическая кома (если больные вводят инсулин и допускают погрешности в диете).
Диабетическая кома является наиболее грозным осложнением сахарного диабета и характеризуется развитием кетоацидоза – острой декомпенсации обмена веществ, проявляющейся резким повышением уровня глюкозы и концентрации кетоновых тел в крови, появлением их в моче вне зависимости от степени нарушения сознания больного и требующей его экстренной госпитализации.
Клинические проявления кетоацидоза начинаются с головной боли, потери аппетита, слабости, подавленности, тошноты, рвоты, сонливости, учащенного дыхания. Часто беспокоят боли в желудке, в ногах. При приближении к коме усиливается рвота и боль в животе. Больной может стать неподвижным и потерять сознание. Лицо у больного красное, осунувшееся. Конечности холодные, температура тела понижена.
В анализах выявляется высокая гликемия – 400–100 мг %. Щелочной резерв снижен. В крови повышается содержание остаточного азота. Кровь сгущается, что проявляется лейкоцитозом, повышенным количеством эритроцитов и гематокрита. Наблюдаются миелоидные элементы крови.
Отмечается резко положительная реакция на ацетон, высокая гликозурия (выше 4 %). Иногда гликозурия и ацетонурия бывают слегка заметны или их вовсе нет. Это обычно свидетельствует о тяжелом токсическом поражении почек. В моче обнаруживается альбуминурия.
Кома – состояние потери сознания с исчезновением рефлексов.
При диабетической коме кетоацидоз и гипергликемия резко обезвоживают организм, ведут к потере электролитов, что приводит к сердечно-сосудистой и почечной недостаточности.
Сегодня благодаря лечению инсулином и диетой, смерть больных сахарным диабетом от комы наблюдается редко. Больные диабетом стали чаще умирать от сосудистых осложнений. В настоящее время половина больных диабетом погибает от сердечно-сосудистых нарушений: инфаркта миокарда, кровоизлияния в головной мозг, гангрены конечностей, хронической сердечной недостаточности, атеросклероза.
Больные диабетом с продолжительностью его в 15–20 лет в 48 % случаев погибают от почечной патологии. Предполагается, что избыток гормонов коры надпочечников может послужить причиной развития диабетической нефропатии. Изучали почки больных красной волчанкой, ревматическим артритом, которых лечили глюкокортикоидами. Изменений в почках не наблюдалось. Значит, сосуды почек, возможно, поражаются до развития диабетического нарушения веществ.
У больных предиабетом в почках в центральной межкапиллярной части клубочков было обнаружено вещество, подобное гликопротеиду основной мембраны.
У диабетиков с десятилетним стажем электронная микроскопия почек показала увеличение и распространение в них интеркапиллярных веществ. Затем происходит утолщение в 2–3 раза основной мембраны капилляров. По мере прогрессирования процесса в утолщения вовлекаются все капилляры.
У 70 % длительно болеющих диабетом в возрасте свыше 50 лет наблюдается гипертония.
Для давно страдающих сахарным диабетом характерным являются патологические изменения в сетчатке глаз. Они проявляются микроаневризмами, кровоизлияниями и образованием новых сосудов (пролиферацей).
Микроаневризмы могут исчезать, а могут превращаться в белые пятна. Большие кровоизлияния могут распространяться в стекловидное тело, при этом значительно ослабляется или совсем теряется зрение. Дегенерация капилляров вызывает атрофию внутренней области сетчатки. Это так называемая ретинопатия, развивающаяся при диабете. До 40 лет она почти не проявляется. Но у больных 50 – 60-летнего возраста при поражении почек она встречается чаще в 17 раз.
При отсутствии поражения почек ретинопатия не прогрессирует. Атеросклероз глазного дна и атеросклероз почек часто сопровождают друг друга. Конечно, способствует развитию ретинопатии и артериальная гипертония.
При хорошем контроле состояния болеющих диабетическая ретинопатия развивается у 67 %, а при плохом контроле – у 85 % больных.
Плохой контроль означает неаккуратное введение инсулина, перерывы в его введении, нарушение режима приема пищи, несоблюдение рациона, игнорирование гликозурии и гипергликемии, халатное отношение к указаниям врача. Осложнения при этих обстоятельствах проявляются в виде прогрессирующей диабетической ретинопатии.
Поражение сосудов нижних конечностей
Самое раннее проявление сосудистых расстройств у больных диабетом – атеросклероз сосудов нижних конечностей. Сосудистая недостаточность выражается следующими проявлениями: кожа ног выглядит атрофичной, блестящей; пульсация на тыльной артерии стопы ослаблена; стопы холодные; беспокоят боль, парестезии (жжение, покалывание, чувство онемения); отмечается перемежающаяся хромота.Неряшливое отношение к ногам может провоцировать гангрену пальцев или всей стопы. При диабетической сосудистой недостаточности незначительное повреждение кожи стопы (мозоль, ссадина) может образовать некротические язвы.
При диабете часто появляются симптомы поражения периферических нервов: боль в мышцах, зуд, судороги в икрах.
В диабетической нейропатии выделяют несколько синдромов. Нарушение чувствительности проявляется ощущениями ползания «мурашек», сопровождающимися болью – щекочущей, колющей.
Болевой синдром выражается локализованными мучительными болями (острыми, тупыми, жгучими) в подошве стоп. Днем они слабее, ночью в состоянии покоя усиливаются. Больные ночью не спят, а ходят, так как движение слегка ослабевает боль. У других больных, напротив, движения усиливают боль.
Атактический синдром проявляется нарушением глубокой чувствительности, мышечной слабостью.
Диабетический полиневрит выражается радикулитами, радикулоневритами, связанными с изменением в позвоночнике.
Возникают и нарушения вегетативной иннервации повышенное потоотделение, нарушение кишечной моторики, половой потенции у мужчин.
Лечение больных диабетом основано на таких правилах, как:
1) диета;
2) активная мышечная деятельность, рациональный режим труда и отдыха;
3) сахароснижающие препараты.
Для лечащих врачей существуют общие принципы:
1) врач обязан убедить пациента, что успех лечения во многом зависит от больного, от того, в какой мере он будет следовать указаниям врача;
2) врач должен разъяснить больному характер заболевания и принцип лечения. Важно предупредить больного, что курение, алкоголь, переедание, избыточный вес и малоподвижный образ ему очень вредны, все это усугубляет диабет;
3) врач должен ознакомить больного с первыми признаками гипогликемического состояния и диабетической комы;
4) желательно научить больного самостоятельно определять сахар в моче, исследовать гликозурию, сопоставлять ее с количеством и качеством принимаемой пищи;
5) врач должен научить разбираться в таблице пищевых продуктов и содержании в них углеводов, белков, жиров и витаминов; заменять одни продукты другими, не изменяя положенного ему количества различных составных частей пищи;
6) врач обязан позаботиться о сохранении или восстановлении работоспособности больного диабетом, о снижении веса у тучных и прибавлении его у истощенных;
7) врач должен разработать доступную систему физических упражнений;
8) врач должен леченить на предотвращение или замедление выраженности сосудистых осложнений.
Диетотерапия
Диета больных диабетом благодаря инсулину расширена. Соотношение жиров, белков, углеводов нормальное, по калорийности не превышающее 3500 ккал. Важно, чтобы диабетики получали пищу не 2–3 раза в день, а 4–5 раз через каждые 3 ч. Предпочтительны продукты, содержащие медленно усваивающиеся углеводы (черный хлеб, гречневую, овсяную каши, картофель). Можно употреблять молоко, творог, нежирные сорта мяса, рыбы, яичный белок. Сливочное масло разрешается до 40 лет, после – 2/3 количества жиров должно быть представлено растительным маслом.Витамины необходимы в большом количестве и желательно в натуральном виде (в овощах и фруктах). Из рациона исключаются продукты, содержащие легкоусваиваемые углеводы: сахар, конфеты, мед, варенье, шоколад, манная крупа. Резко ограничиваются рис, белый хлеб (см. табл. 1).
Таблица 1
Диабетические диеты, предложенные С. Г. Генесом и Е. Я. Резницкой

Первая и вторая диеты назначаются детям до 10 лет. С 11–16 лет – только вторая. Третья диета назначается истощенным взрослым. Большинству взрослых лучше подходит вторая диета.
Учеными подсчитана затрата килокалорий в час: на постельное пребывание – 20–25, на сидячую работу – 25–30, на работу умеренной тяжести – 30–35 и тяжелую работу – 40–50. В диете взрослых и больных диабетом количество белков не должно быть меньше 1–1,5 г, а при физических нагрузках – 2 г, жиров – 0,75 – 1,5 г, углеводов – 3–4 г, реже 5 г на 1 кг расчетного веса. При подборе следует учитывать географические особенности проживания больного и материальные возможности. Значительную часть углеводов можно принимать с овощами и фруктами. Адекватная замена одного продукта другим учитывает, к примеру, что 20 г хлеба (13 г углеводов) адекватно 15 г пшеничной или кукурузной муки, 18 г сухих или 65 г вареных макарон, 250 г молока, 350 г кислого молока или простокваши, 60 г картофеля – 20 г сухого или 70 г вареного гороха, фасоли или чечевицы, 130 г слив – 135 г черешни или вишни, 140 г яблок или груш – 170 г апельсинов, 190 г арбуза, 210 г земляники или черники (см. табл. 2).
Таблица 2
Примерное меню диеты (в граммах), содержащей 2600 калорий (углеводов 332 г, белков 91 г, жиров 66 г)


Для снижения избыточного веса больным диабетом назначается гипокалорийная диета: 1200 калорий для женщин и 1500 калорий для мужчин.
Состав диеты: 200–250 г мяса или рыбы, 200–300 г творога, 50 мл молока, 5 – 10 г масла, 50 г хлеба, 100 г картофеля, до 1000 г овощей и до 300 г несладких фруктов в день.
Мышечная деятельность в комплексе лечебных мероприятий.
Мышечная работа тонизирует мускулатуру, улучшает кровообращение во всем организме, укрепляет сердечную мышцу, нормализует эластичность и реактивность периферических сосудов, предотвращает и накопление избыточного жира, повышает иммунную систему.
Обеспечивается мышечная деятельность энергией окисления углеводов и жирных кислот, используются сначала собственные запасы углеводов в мышцах. Образующаяся в них молочная кислота увеличивает просвет капилляров, облегчая тем кровоток. Возбуждается симпатико-адреналовая система. Увеличивается выделение адреналина и норадреналина, и усиливается гликогенолиз в печени и в мышцах. В кровь поступает глюкоза, способствуя «первичной рабочей гипергликемии».

У больных диабетом постоянная мышечная деятельность усиливает утилизацию мышцами углеводов и жирных кислот.
Но физическую работу они должны выполнять после введения инсулина.
Диабетикам лучше выполнять спокойную, плавную, ритмичную работу.
Систематически выполняемая физическая работа приводит к возможности уменьшения дозы инсулина.
И тем больным, у которых уже есть нарушения периферического кровообращения, полезна гимнастика. Не повредит она и лежачим больным.
Сахароснижающие препараты
Все эти препараты быстро всасываются в кишечнике и поступают в кровь. Они повышают чувствительность бета-клеток к гликемии и оказывают потенцирующее влияние на инсулиновый эффект.Эффект достигается быстрым освобождением инсулина из связи его с белками крови.
40 % больных диабетом пользуются сахароснижающими сульфаниламидами. Они не оказывают повреждающего действия на бета-клетки, печень и почки, а также на сердечно-сосудистую и нервную системы.
К применению сульфаниламидных препаратов есть противопоказания: тяжелый диабет взрослых, наличие ацидоза, кетоза, прекома, кома, хирургические операции, инфекции, гангрена, травма, беременность, почечная гликозурия, гипергликемия, связанная с уремией (см. табл. 3, 4).
Таблица 3
Основные сахароснижающие сульфаниламидные препараты

Таблица 4
Бигуаниды

Применение бигуанидов показано прежде всего при диабете в сочетании с ожирением.
Противопоказания для использования бигуанидов те же, что и для сульфаниламидов.
Инсулинотерапия
Создание лечебных препаратов инсулина круто изменило судьбу миллионов больных сахарным диабетом и, несомненно, является одним из самых замечательных достижений медицины ХХ в.В то же время инсулинотерапия не идеальна, потому что не уподобляется ритму секреции инсулина поджелудочной железой. Никто не знает, сколько она секретирует инсулина при приеме пищи у конкретного человека.
Больным приходится пользоваться лишь приблизительным количеством инсулина. Кроме того, инъекции инсулина болезненны.
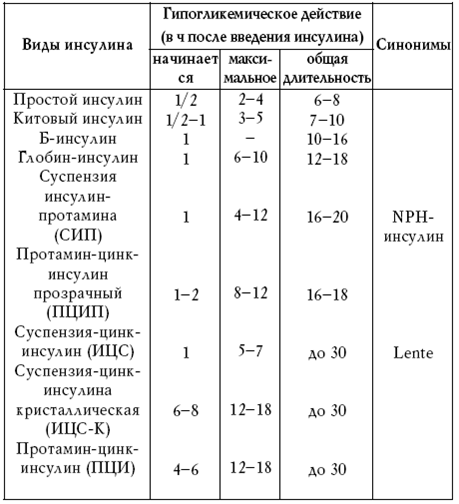
Применение инсулина показано при средней тяжести и тяжелом диабете. При кетоацидозе, выраженной декомпенсации заболевания с высокой гипергликемией и гликозурией; истощении больного; невозможности компенсировать углеводный обмен диетой и пероральными сахароснижающими препаратами; детском и юношеском диабете (см. табл. 5).
Таблица 5
Характеристика сахароснижающего действия различных видов инсулина

Для рационального лечения инсулином необходимо учитывать индивидуальные особенности каждого больного и свойства различных препаратов инсулина.
Для уточнения дозировки всех видов инсулина определяют суточное количество сахара в моче (моча собрана с 9 до 14 ч., затем за следующие 5 ч., за 4 последующих, далее за период с 23 ч. ночи и до 6 ч. утра, потом до 9 ч. утра).
Согласуясь с полученными данными, устанавливают соответствующую дозу инсулина, частоту инъекций, количество принимаемых углеводов в различное время, а по необходимости назначают дополнительное введение простого инсулина.
Инсулин длительного действия противопоказан диабетикам с тяжелой формой заболевания, выраженным кетоацидозом, а также в состоянии прекомы и диабетической комы.
