Страница:
Гипестезия и анестезия гортани встречаются редко и связаны с прерыванием верхнегортанного нерва или недостаточной его проводимостью, например при давлении опухоли или при ранении. Чаще эти расстройства чувствительности возникают при поражении ядра этого нерва или его надъядерных проводящих путей и соответствующих чувствительных корковых зон.
Параличи и парезы гортани
Миопатические парезы
Нейрогенные параличи внутренних мышц гортани
Центральные параличи гортани
Синдромальные параличи гортани
Миотонии
Функциональные параличи гортани
Глава 21
Доброкачественные опухоли гортани
Узелки голосовых складок
Параличи и парезы гортани
Они относятся к нервно-мышечной патологии и могут как возникать в результате органических поражений двигательных нервов, иннервирующих внутренние мышцы гортани, так и носить функциональный характер при различных нервно-психических расстройствах.
Этиология. Параличи и парезы гортани делятся на миогенные, нейрогенные и психогенные. Миогенные, или миопатические, параличи гортани, зависящие только от патологических изменений в мышцах, наблюдаются весьма редко и могут быть обусловлены некоторыми гельминтозами (трихинеллез), инфекционными заболеваниями (туберкулез, брюшной тиф), а также банальным хроническим воспалением, врожденной миопатией, переутомлением в результате голосовой нагрузки и др.
Этиология. Параличи и парезы гортани делятся на миогенные, нейрогенные и психогенные. Миогенные, или миопатические, параличи гортани, зависящие только от патологических изменений в мышцах, наблюдаются весьма редко и могут быть обусловлены некоторыми гельминтозами (трихинеллез), инфекционными заболеваниями (туберкулез, брюшной тиф), а также банальным хроническим воспалением, врожденной миопатией, переутомлением в результате голосовой нагрузки и др.
Миопатические парезы
Они, как правило, носят двусторонний характер, поражают только мышцы, приводящие в движение голосовые складки. Это поражение может сочетаться со слабостью других мышц, например дыхательных (диафрагма, межреберные мышцы). Среди миопатических поражений мускулатуры гортани на первом месте по частоте возникновения стоит парез mm. vocales. При нем во время фонации между голосовыми складками образуется овальная щель. Такая форма щели возникает потому, что сохраняют свою функцию те приводящие мышцы, которые при фонации сближают голосовые отростки черпаловидных хрящей, в результате чего сближаются задние концы голосовых складок, в то время как голосовые мышцы из-за своей дряблости в этом процессе участия не принимают (рис. 20.20, 1).
Миопатический парез голосовых мышц проявляется охриплостью и слабостью голоса с потерей его индивидуальной тембровой окраски. Попытка форсировать голос сопровождается феноменом «продувания гортани», заключающемся в излишнем расходовании на фонацию запаса находящегося в легких воздуха. При разговоре больные вынуждены чаще, чем обычно, прерывать свою речь для нового вдоха.
При изолированном двустороннем параличе латеральных перстнечерпаловидных мышц голосовая щель приобретает форму неправильного ромба (2). В норме эти мышцы смыкают голосовые складки по средней линии на всем их протяжении и тем перекрывают просвет гортани. При их параличе голосовая щель при попытке фонации остается зияющей, от чего феномен «продувания гортани» становится особенно выраженным, голос утрачивает звучность и больные из-за значительного расходования легочного воздуха вынуждены переходить на шепотную речь.
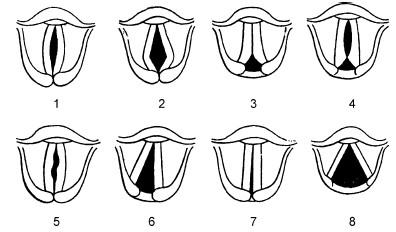
Рис. 20.20. Эндоскопическая картина при различных вариантах паралича внутренних мышц гортани (по Lacroix P., 1906):
1 – паралич внутренних щиточерпаловидных мышц (фонация); 2 – паралич боковых перстнечерпаловидных мышц (фонация); 3 – паралич черпало-черпаловидной мышцы (фонация); 4 – паралич щиточерпаловидных и черпало-черпаловидной мышцы (фонация); 5 – паралич перстнечерпаловидных мышц (фонация); 6 – правосторонний паралич задней перстнечерпаловидной мышцы (вдох); 7 – двусторонний паралич задних перстнечерпаловидных мышц (вдох); 8 – паралич приводящих мышц гортани (фонация)
При параличе единственной непарной мышцы – поперечной черпаловидной мышцы (m. arytenoideus transversus) – во время фонации в заднем отрезке голосовой щели сохраняется просвет в форме небольшого равнобедренного треугольника (3) на уровне голосовых отростков черпаловидных хрящей, в то время как остальные части голосовых складок полностью смыкаются. Эта форма паралича в наименьшей степени нарушает голосовую и дыхательную функции гортани.
Паралич голосовых мышц и поперечной черпаловидной мышцы при фонации сопровождается картиной, отдаленно напоминающей песочные часы (4), она представляет собой комбинацию вариантов 1 и 3.
При параличе отдельных волокон задних перстнечерпаловидных мышц, обеспечивающих при фонации натяжение голосовых складок, возникает их несмыкание и флотирование свободных краев (5), голос становится дребезжащим, утрачивает свою тембровую окраску и возможность интонировать высокие звуки. Этот феномен хорошо определяется при стробоскопии гортани.
При одностороннем параличе задней перстнечерпаловидной мышцы, являющейся единственной парной мышцей, расширяющей голосовую щель, на вдохе пораженная голосовая складка занимает срединное положение (6) за счет тяги приводящих мышц; при двустороннем параличе этой мышцы возникает обструкция голосовой щели в результате того, что обе голосовые складки занимают срединное положение (7).
При параличе всех аддукторов гортани голосовые складки под влиянием тяги задних перстнечерпаловидных мышц занимают положение крайнего отведения (8) – и фонация становится практически невозможной, при этом дыхательные экскурсии голосовых складок отсутствуют.
Миопатический парез голосовых мышц проявляется охриплостью и слабостью голоса с потерей его индивидуальной тембровой окраски. Попытка форсировать голос сопровождается феноменом «продувания гортани», заключающемся в излишнем расходовании на фонацию запаса находящегося в легких воздуха. При разговоре больные вынуждены чаще, чем обычно, прерывать свою речь для нового вдоха.
При изолированном двустороннем параличе латеральных перстнечерпаловидных мышц голосовая щель приобретает форму неправильного ромба (2). В норме эти мышцы смыкают голосовые складки по средней линии на всем их протяжении и тем перекрывают просвет гортани. При их параличе голосовая щель при попытке фонации остается зияющей, от чего феномен «продувания гортани» становится особенно выраженным, голос утрачивает звучность и больные из-за значительного расходования легочного воздуха вынуждены переходить на шепотную речь.

Рис. 20.20. Эндоскопическая картина при различных вариантах паралича внутренних мышц гортани (по Lacroix P., 1906):
1 – паралич внутренних щиточерпаловидных мышц (фонация); 2 – паралич боковых перстнечерпаловидных мышц (фонация); 3 – паралич черпало-черпаловидной мышцы (фонация); 4 – паралич щиточерпаловидных и черпало-черпаловидной мышцы (фонация); 5 – паралич перстнечерпаловидных мышц (фонация); 6 – правосторонний паралич задней перстнечерпаловидной мышцы (вдох); 7 – двусторонний паралич задних перстнечерпаловидных мышц (вдох); 8 – паралич приводящих мышц гортани (фонация)
При параличе единственной непарной мышцы – поперечной черпаловидной мышцы (m. arytenoideus transversus) – во время фонации в заднем отрезке голосовой щели сохраняется просвет в форме небольшого равнобедренного треугольника (3) на уровне голосовых отростков черпаловидных хрящей, в то время как остальные части голосовых складок полностью смыкаются. Эта форма паралича в наименьшей степени нарушает голосовую и дыхательную функции гортани.
Паралич голосовых мышц и поперечной черпаловидной мышцы при фонации сопровождается картиной, отдаленно напоминающей песочные часы (4), она представляет собой комбинацию вариантов 1 и 3.
При параличе отдельных волокон задних перстнечерпаловидных мышц, обеспечивающих при фонации натяжение голосовых складок, возникает их несмыкание и флотирование свободных краев (5), голос становится дребезжащим, утрачивает свою тембровую окраску и возможность интонировать высокие звуки. Этот феномен хорошо определяется при стробоскопии гортани.
При одностороннем параличе задней перстнечерпаловидной мышцы, являющейся единственной парной мышцей, расширяющей голосовую щель, на вдохе пораженная голосовая складка занимает срединное положение (6) за счет тяги приводящих мышц; при двустороннем параличе этой мышцы возникает обструкция голосовой щели в результате того, что обе голосовые складки занимают срединное положение (7).
При параличе всех аддукторов гортани голосовые складки под влиянием тяги задних перстнечерпаловидных мышц занимают положение крайнего отведения (8) – и фонация становится практически невозможной, при этом дыхательные экскурсии голосовых складок отсутствуют.
Нейрогенные параличи внутренних мышц гортани
Их делят на периферические, обусловленные поражением двигательных нервов, и центральные, возникающие при поражении бульбарных ядер этих нервов, вышестоящих проводящих путей и центров.
Периферические нейрогенные параличи внутренних мышц гортани обусловлены поражением блуждающих нервов, в частности их ветвями – возвратными нервами. Последние иннервируют все внутренние мышцы гортани за исключением передних перстнечерпаловидных мышц, натягивающих голосовую щель и отводящих голосовые складки. Значительная протяженность возвратных нервов, их непосредственный контакт со многими анатомическими образованиями, подвергающимися влиянию различных патологических состояний и хирургическим вмешательствам, их обратный ход из грудной полости в гортань – все это отрицательно сказывается на их защищенности и увеличивает риск повреждения. Причинами повреждения могут быть: для левого возвратного нерва – аневризма дуги аорты, которую этот нерв огибает; для правого нерва – плевральные спайки на верхушке правого легкого; для обоих нервов – экссудативные и рубцовые процессы в перикарде и плевре, опухоли и гиперплазия лимфоузлов средостения, опухоли пищевода, зоб, рак щитовидной железы, опухоли и лимфаденит шейных лимфоузлов.
Невриты возвратного нерва могут развиваться вследствие интоксикации при ряде инфекционных заболеваний (дифтерия, тифы) и отравлении алкоголем, никотином, мышьяком, свинцом и др. Иногда возвратный нерв повреждается при струмэктомии.
При параличе возвратного нерва сначала перестают функционировать задние перстнечерпаловидные мышцы, отводящие голосовые складки и расширяющие голосовую щель (опасность острой дыхательной обструкции гортани и асфиксии), затем через некоторое время обездвиживаются и другие внутренние мышцы гортани, и лишь после этого голосовые складки (при одностороннем поражении нерва – одна складка) занимают трупное положение – промежуточное между полным приведением и крайним отведением (рис. 20.21, 1).
Такая последовательность выключения из работы внутренних мышц гортани, наблюдаемая при поражении одного или обоих возвратных нервов и известная как закон Розенбаха – Семона, имеет большое клиническое значение, поскольку при одновременном поражении обоих возвратных нервов возникающее сначала приведение голосовых складок резко нарушает дыхание, что нередко требует экстренной трахеотомии. При одностороннем параличе возвратного нерва голосовая складка сначала занимает срединное положение (2), оставаясь неподвижной. При фонации к ней примыкает здоровая складка – и голос звучит относительно удовлетворительно. Дыхание при этом остается свободным в покое и при небольших физических нагрузках. При распространении патологического процесса на приводящие мышцы, голосовая складка отходит от средней линии, на ней появляется вогнутость (3) и затем она принимает трупное положение. Возникает охриплость голоса. Лишь через несколько месяцев, когда появляется компенсаторная гипераддукция здоровой складки (4) и складка начинает при фонации плотно прилегать к неподвижной складке, голос приобретает обычное звучание, однако вокальные упражнения при этом практически невозможны. На рис. 28 и 29 (см. цветную вклейку) приведены фотографии эндоскопической картины гортани при одностороннем поражении возвратного нерва.
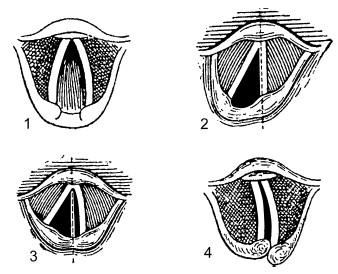
Рис. 20.21. Динамика при одностороннем и двустороннем параличе возвратных нервов (по Lacroix P., 1906):
1 – хронический двусторонний паралич (трупное положение голосовых складок); 2 – свежий случай паралича левого возвратного нерва (вдох); 3 – тот же случай через 1 сутки (вдох); 4 – паралич левого возвратного нерва – стадия гипераддукции здоровой (правой) голосовой складки (компенсация; фонация)
Клиническая картина при остром двустороннем параличе возвратных нервов типична: больной сидит неподвижно на кровати, опершись руками о ее край, на лице выражение крайнего испуга, дыхание редкое стридорозное, надключичные ямки и надчревная область на вдохе западают, при выдохе выпячиваются, губы цианотичны, пульс частый. Малейшее физическое усилие приводит к резкому ухудшению состояния больного. Лишь потом, когда голосовые складки принимают трупное положение (не ранее чем через 2–3 дня) и между ними образуется щель не более 3 мм, дыхательная функция несколько улучшается, однако физическая нагрузка по-прежнему вызывает явления общей гипоксии.
Периферические нейрогенные параличи внутренних мышц гортани обусловлены поражением блуждающих нервов, в частности их ветвями – возвратными нервами. Последние иннервируют все внутренние мышцы гортани за исключением передних перстнечерпаловидных мышц, натягивающих голосовую щель и отводящих голосовые складки. Значительная протяженность возвратных нервов, их непосредственный контакт со многими анатомическими образованиями, подвергающимися влиянию различных патологических состояний и хирургическим вмешательствам, их обратный ход из грудной полости в гортань – все это отрицательно сказывается на их защищенности и увеличивает риск повреждения. Причинами повреждения могут быть: для левого возвратного нерва – аневризма дуги аорты, которую этот нерв огибает; для правого нерва – плевральные спайки на верхушке правого легкого; для обоих нервов – экссудативные и рубцовые процессы в перикарде и плевре, опухоли и гиперплазия лимфоузлов средостения, опухоли пищевода, зоб, рак щитовидной железы, опухоли и лимфаденит шейных лимфоузлов.
Невриты возвратного нерва могут развиваться вследствие интоксикации при ряде инфекционных заболеваний (дифтерия, тифы) и отравлении алкоголем, никотином, мышьяком, свинцом и др. Иногда возвратный нерв повреждается при струмэктомии.
При параличе возвратного нерва сначала перестают функционировать задние перстнечерпаловидные мышцы, отводящие голосовые складки и расширяющие голосовую щель (опасность острой дыхательной обструкции гортани и асфиксии), затем через некоторое время обездвиживаются и другие внутренние мышцы гортани, и лишь после этого голосовые складки (при одностороннем поражении нерва – одна складка) занимают трупное положение – промежуточное между полным приведением и крайним отведением (рис. 20.21, 1).
Такая последовательность выключения из работы внутренних мышц гортани, наблюдаемая при поражении одного или обоих возвратных нервов и известная как закон Розенбаха – Семона, имеет большое клиническое значение, поскольку при одновременном поражении обоих возвратных нервов возникающее сначала приведение голосовых складок резко нарушает дыхание, что нередко требует экстренной трахеотомии. При одностороннем параличе возвратного нерва голосовая складка сначала занимает срединное положение (2), оставаясь неподвижной. При фонации к ней примыкает здоровая складка – и голос звучит относительно удовлетворительно. Дыхание при этом остается свободным в покое и при небольших физических нагрузках. При распространении патологического процесса на приводящие мышцы, голосовая складка отходит от средней линии, на ней появляется вогнутость (3) и затем она принимает трупное положение. Возникает охриплость голоса. Лишь через несколько месяцев, когда появляется компенсаторная гипераддукция здоровой складки (4) и складка начинает при фонации плотно прилегать к неподвижной складке, голос приобретает обычное звучание, однако вокальные упражнения при этом практически невозможны. На рис. 28 и 29 (см. цветную вклейку) приведены фотографии эндоскопической картины гортани при одностороннем поражении возвратного нерва.

Рис. 20.21. Динамика при одностороннем и двустороннем параличе возвратных нервов (по Lacroix P., 1906):
1 – хронический двусторонний паралич (трупное положение голосовых складок); 2 – свежий случай паралича левого возвратного нерва (вдох); 3 – тот же случай через 1 сутки (вдох); 4 – паралич левого возвратного нерва – стадия гипераддукции здоровой (правой) голосовой складки (компенсация; фонация)
Клиническая картина при остром двустороннем параличе возвратных нервов типична: больной сидит неподвижно на кровати, опершись руками о ее край, на лице выражение крайнего испуга, дыхание редкое стридорозное, надключичные ямки и надчревная область на вдохе западают, при выдохе выпячиваются, губы цианотичны, пульс частый. Малейшее физическое усилие приводит к резкому ухудшению состояния больного. Лишь потом, когда голосовые складки принимают трупное положение (не ранее чем через 2–3 дня) и между ними образуется щель не более 3 мм, дыхательная функция несколько улучшается, однако физическая нагрузка по-прежнему вызывает явления общей гипоксии.
Центральные параличи гортани
Они обусловлены бульбарными ядерными и надъядерными проводниковыми поражениями и могут возникать при разнообразных заболеваниях и поражениях головного мозга.
Бульварные параличи гортани возникают при прогрессирующей мышечной атрофии, множественном склерозе сосудов головного мозга, сирингомиелии, спинной сухотке, прогрессивном бульбарном параличе, кровоизлияниях, опухолях и гуммах продолговатого мозга и других заболеваниях, связанных с поражением ядерных образований ствола головного мозга, а также корковых центров пирамидной системы[51] и соматотопически организованных корково-бульбарных проводящих путей. В последнем случае органические корковые параличи блуждающего нерва являются двусторонними из-за неполного перекреста, совершаемого этими нервными трактами до вступления их в ядра соответствующих двигательных нервов. Указанные корковые параличи вызываются кровоизлияниями, инфарктными размягчениями, опухолями, возникающими в кортико-бульбарных проводящих путях и соответствующих моторных зонах коры головного мозга, обеспечивающих произвольные движения внутренних мышц гортани.
Бульварные параличи гортани возникают при прогрессирующей мышечной атрофии, множественном склерозе сосудов головного мозга, сирингомиелии, спинной сухотке, прогрессивном бульбарном параличе, кровоизлияниях, опухолях и гуммах продолговатого мозга и других заболеваниях, связанных с поражением ядерных образований ствола головного мозга, а также корковых центров пирамидной системы[51] и соматотопически организованных корково-бульбарных проводящих путей. В последнем случае органические корковые параличи блуждающего нерва являются двусторонними из-за неполного перекреста, совершаемого этими нервными трактами до вступления их в ядра соответствующих двигательных нервов. Указанные корковые параличи вызываются кровоизлияниями, инфарктными размягчениями, опухолями, возникающими в кортико-бульбарных проводящих путях и соответствующих моторных зонах коры головного мозга, обеспечивающих произвольные движения внутренних мышц гортани.
Синдромальные параличи гортани
Эти параличи обычно возникают при различных миопатических синдромах, при врожденной гипоплазии нервно-мышечных синапсов, синдроме Макардла, спастических параличах, при некоторых формах миотонии.
Миастенические синдромы по своим признакам напоминают классическую форму миастении. Они обусловлены патологическим состоянием нервно-мышечного синапса, т. е. нарушением передачи возбуждения с нервного волокна на холинергические структуры мышцы. От этого состояния следует отличать миастеноподобные состояния, не связанные с нарушением синаптической передачи нервного возбуждения и обусловленные органическим поражением головного мозга, желез внутренней секреции, а также патологией углеводного и минерального обмена. Несмотря на то, что в последних случаях иногда наблюдают положительный эффект от введения антихолинэстеразных препаратов (прозерин, галантамин, физостигмин и др.), этот факт не свидетельствует об истинной миастении, при которой введение этих препаратов дает значительный, хотя и временный, положительный эффект.
Миастенический синдром Ламберта – Итона возникает при бронхогенной карциноме, поражении щитовидной железы и характеризуется значительным нарушением выхода ацетилхолина из везикул в пресинаптическом отделе двигательного нервного волокна, хотя количество этого медиатора в многочисленных везикулах даже избыточно. Синдром чаще встречается у мужчин после 40 лет и может предшествовать развитию основного заболевания. Синдром проявляется мышечной слабостью и атрофией мышц, снижением или выпадением глубоких рефлексов, патологической утомляемостью ног, реже – рук. Группы мышц, иннервируемые черепными нервами, страдают реже, однако при их вовлечении в патологический процесс могут наблюдаться парезы и параличи, в том числе экстраокулярных и интраларингеальных мышц. В последнем случае речь становится тихой и невнятной из-за слабости артикуляционного аппарата. Попутно следует заметить, что многие «необъяснимые» случаи гиперакузии возникают именно из-за миастенического поражения мышц барабанной полости.
Врожденная аплазия нервно-мышечного синапса, проявляющаяся миастеническим синдромом, подтверждается электронно-микроскопическим исследованием: синапсы в таких случаях напоминают синапсы эмбриональных мышц. Клинически отмечается выраженная гипотония мышц, нередко снижены или выпадают сухожильные рефлексы. Заболевание чаще наблюдается у женщин. Применение прозерина или галантамина дает положительный эффект. Голос у таких больных обычно ослаблен, громкая речь или крик не удаются или возможны на непродолжительное время.
Синдром Макардла возникает при наследственном гликогенозе (болезни Гирке) – заболевании, вызванном своеобразным расстройством углеводного обмена, ведущим к нарушению процессов гликогенолиза и гликогенеза с одновременным нарушением белкового и липидного обмена. Заболевание врожденное, крайне редкое. Клинические проявления начинаются уже в детстве и выражаются в том, что после незначительной физической нагрузки возникают боль в мышцах, их быстрое утомление и слабость, миоглобинурия, поздняя мышечная дистрофия, сердечная недостаточность, нередко – слабость гладкой мускулатуры. Синдром обусловлен дефицитом фосфорилазы в мышечной ткани, вследствие чего задерживается расщепление гликогена, который в избыточном количестве накапливается в мышцах.
Миастенические синдромы по своим признакам напоминают классическую форму миастении. Они обусловлены патологическим состоянием нервно-мышечного синапса, т. е. нарушением передачи возбуждения с нервного волокна на холинергические структуры мышцы. От этого состояния следует отличать миастеноподобные состояния, не связанные с нарушением синаптической передачи нервного возбуждения и обусловленные органическим поражением головного мозга, желез внутренней секреции, а также патологией углеводного и минерального обмена. Несмотря на то, что в последних случаях иногда наблюдают положительный эффект от введения антихолинэстеразных препаратов (прозерин, галантамин, физостигмин и др.), этот факт не свидетельствует об истинной миастении, при которой введение этих препаратов дает значительный, хотя и временный, положительный эффект.
Миастенический синдром Ламберта – Итона возникает при бронхогенной карциноме, поражении щитовидной железы и характеризуется значительным нарушением выхода ацетилхолина из везикул в пресинаптическом отделе двигательного нервного волокна, хотя количество этого медиатора в многочисленных везикулах даже избыточно. Синдром чаще встречается у мужчин после 40 лет и может предшествовать развитию основного заболевания. Синдром проявляется мышечной слабостью и атрофией мышц, снижением или выпадением глубоких рефлексов, патологической утомляемостью ног, реже – рук. Группы мышц, иннервируемые черепными нервами, страдают реже, однако при их вовлечении в патологический процесс могут наблюдаться парезы и параличи, в том числе экстраокулярных и интраларингеальных мышц. В последнем случае речь становится тихой и невнятной из-за слабости артикуляционного аппарата. Попутно следует заметить, что многие «необъяснимые» случаи гиперакузии возникают именно из-за миастенического поражения мышц барабанной полости.
Врожденная аплазия нервно-мышечного синапса, проявляющаяся миастеническим синдромом, подтверждается электронно-микроскопическим исследованием: синапсы в таких случаях напоминают синапсы эмбриональных мышц. Клинически отмечается выраженная гипотония мышц, нередко снижены или выпадают сухожильные рефлексы. Заболевание чаще наблюдается у женщин. Применение прозерина или галантамина дает положительный эффект. Голос у таких больных обычно ослаблен, громкая речь или крик не удаются или возможны на непродолжительное время.
Синдром Макардла возникает при наследственном гликогенозе (болезни Гирке) – заболевании, вызванном своеобразным расстройством углеводного обмена, ведущим к нарушению процессов гликогенолиза и гликогенеза с одновременным нарушением белкового и липидного обмена. Заболевание врожденное, крайне редкое. Клинические проявления начинаются уже в детстве и выражаются в том, что после незначительной физической нагрузки возникают боль в мышцах, их быстрое утомление и слабость, миоглобинурия, поздняя мышечная дистрофия, сердечная недостаточность, нередко – слабость гладкой мускулатуры. Синдром обусловлен дефицитом фосфорилазы в мышечной ткани, вследствие чего задерживается расщепление гликогена, который в избыточном количестве накапливается в мышцах.
Миотонии
Этот вид нарушений характеризуется поражением сократительной функции мускулатуры, выражающимся в особом состоянии, при котором сократившаяся мышца с трудом возвращается в состояние расслабления. Явление это чаще наблюдается в поперечнополосатой мускулатуре, но может иметь место и в гладкой мускулатуре. Примером может служить симптом тонического зрачка (СТЗ), входящий в синдром Эди, обусловленный селективной дегенерацией ганглиев задних корешков спинного мозга и ресничного ганглия. Заболевание проявляется в возрасте 20–30 лет вялой реакцией зрачка на свет и темноту, снижением или полным отсутствием сухожильных рефлексов. Симптом тонического зрачка характеризуется тем, что его расширение или сужение после перемены освещения держится необычайно длительно.
Миотония произвольной мускулатуры в чистом виде наблюдается при особом заболевании, носящем название врожденной миотонии, или болезни Томсена. Заболевание является разновидностью наследственной миопатии с аутосомным типом наследования. При этом заболевании морфологических изменений в центральной и периферической нервной системе не находят. В патогенезе этого вида миотонии имеют значение нарушение проницаемости клеточных мембран, изменение ионного и медиаторного обмена в звене «кальций – тропонин – актомиозин», а также повышенная чувствительность тканей к ацетилхолину и калию. Заболевание обычно начинается в школьном возрасте, иногда первые признаки болезни проявляются сразу же после рождения, а к 4–5 месяцам возникает гипертрофия мышц. Течение медленное, прогрессирующее в первые годы с последующей стабилизацией. Нередко впервые диагностируется во время прохождения военно-врачебной комиссии при поступлении на военную службу.
Основным симптомом феномена миотонии является нарушение движений, заключающееся в том, что после сильного сокращения мышц последующее их расслабление затруднено, но при неоднократном повторении данного движения оно становится все более свободным и, наконец, нормальным. После непродолжительного покоя феномен миотонии повторяется с прежней выраженностью. Миотонические явления могут распространяться на мышцы лица, на котором в этом случае сохраняется неадекватно долго какое-либо выражение, на жевательные и глотательные мышцы и внутренние мышцы гортани; при этом возникают затруднения при жевании, глотании и фонации. Жевательные движения становятся медленными, глотание осуществляется с трудом, а внезапный резкий крик приводит к пролонгированному закрытию голосовой щели, которая медленно раскрывается лишь через несколько секунд. Проявления заболевания усиливаются при охлаждении тела или его отдельных частей, при физической нагрузке и психическом напряжении. Объективно определяют гипертрофию мышц, больные имеют атлетическое телосложение (симптом Геркулеса), однако сила мышц относительно их объема снижена.
Миотония произвольной мускулатуры в чистом виде наблюдается при особом заболевании, носящем название врожденной миотонии, или болезни Томсена. Заболевание является разновидностью наследственной миопатии с аутосомным типом наследования. При этом заболевании морфологических изменений в центральной и периферической нервной системе не находят. В патогенезе этого вида миотонии имеют значение нарушение проницаемости клеточных мембран, изменение ионного и медиаторного обмена в звене «кальций – тропонин – актомиозин», а также повышенная чувствительность тканей к ацетилхолину и калию. Заболевание обычно начинается в школьном возрасте, иногда первые признаки болезни проявляются сразу же после рождения, а к 4–5 месяцам возникает гипертрофия мышц. Течение медленное, прогрессирующее в первые годы с последующей стабилизацией. Нередко впервые диагностируется во время прохождения военно-врачебной комиссии при поступлении на военную службу.
Основным симптомом феномена миотонии является нарушение движений, заключающееся в том, что после сильного сокращения мышц последующее их расслабление затруднено, но при неоднократном повторении данного движения оно становится все более свободным и, наконец, нормальным. После непродолжительного покоя феномен миотонии повторяется с прежней выраженностью. Миотонические явления могут распространяться на мышцы лица, на котором в этом случае сохраняется неадекватно долго какое-либо выражение, на жевательные и глотательные мышцы и внутренние мышцы гортани; при этом возникают затруднения при жевании, глотании и фонации. Жевательные движения становятся медленными, глотание осуществляется с трудом, а внезапный резкий крик приводит к пролонгированному закрытию голосовой щели, которая медленно раскрывается лишь через несколько секунд. Проявления заболевания усиливаются при охлаждении тела или его отдельных частей, при физической нагрузке и психическом напряжении. Объективно определяют гипертрофию мышц, больные имеют атлетическое телосложение (симптом Геркулеса), однако сила мышц относительно их объема снижена.
Функциональные параличи гортани
Они возникают при нервно-психических расстройствах, истерии, неврастении, травматическом неврозе. Основным признаком является «мнимая афония», при которой голос при смехе, кашле, плаче остается звучным, а разговорная речь становится возможной только шепотом. Функциональный паралич гортани чаще наблюдается у женщин и возникает как проявление истерического припадка или сильного эмоционального стресса. Нередко афония, возникающая при остром ларингите у невротика, продолжается функциональной афонией длительное время и после исчезновения всех проявлений воспаления, что следует учитывать практическим врачам. В этих случаях больного необходимо направить к психотерапевту. Функциональная афония, внезапно возникнув, так же внезапно может исчезнуть. Обычно это происходит после крепкого продолжительного сна, бурного переживания какого-либо радостного события, внезапного испуга. Чувствительность слизистой оболочки глотки и гортани при функциональной афонии как правило, снижена, равно как и у большинства лиц с истероидным складом психики.
Лечение описанных заболеваний определяется их природой; каждое из них требует тщательной диагностики, порой на уровне генетических методов исследования, комплексных биохимических методов, исследований метаболических процессов и т. д. Лишь после точного распознавания болезни, основанного на установлении ее этиологии и патогенеза, пациент адресуется к соответствующему специалисту или к ряду специалистов. Что касается нарушений функций гортани, то лечение при них носит симптоматический характер.
Лечение описанных заболеваний определяется их природой; каждое из них требует тщательной диагностики, порой на уровне генетических методов исследования, комплексных биохимических методов, исследований метаболических процессов и т. д. Лишь после точного распознавания болезни, основанного на установлении ее этиологии и патогенеза, пациент адресуется к соответствующему специалисту или к ряду специалистов. Что касается нарушений функций гортани, то лечение при них носит симптоматический характер.
Глава 21
Опухоли гортани
Впервые злокачественная опухоль гортани была описана выдающимся итальянским анатомом Дж. Б. Морганьи[52] в XVIII в. В наше время это заболевание далеко не редко поражает лиц, находящихся в самом расцвете сил. И неизвестно, в чем кроется большая опасность – в самом заболевании, раннее распознавание которого в большинстве случаев при современных методах лечения приводит к выздоровлению, или в человеческой беспечности, а порой и в элементарной медицинской безграмотности, из-за которых больные обращаются к врачу лишь при запущенных формах, когда прогноз становится сомнительным или очень серьезным.
Гортань из всех дыхательных путей наиболее подвержена различным патогенным факторам, способствующим возникновению опухолей. К этим факторам относятся курение, алкоголизм, многие профессиональные вредности, в том числе перенапряжение голосовой функции (певцы, актеры, работники шумовых цехов). Сочетание этих факторов производит потенцирующий эффект и во много раз увеличивает риск заболевания гортани. Этому способствуют также хронические воспалительные заболевания и различные нейровегетативные и эндокринные дисфункции. Указанные патогенные факторы обусловливают возникновение преимущественно доброкачественных опухолей гортани, которые, по данным Д. И. Зимонта, Б. М. Млечина и других авторов, возникают в 12 раз чаще, чем злокачественные опухоли гортани. Однако риск при возникновении доброкачественных опухолей заключается в том, что многие из них при отсутствии эффективной профилактики могут в последующем перерождаться в злокачественные опухоли. Поэтому ко всем доброкачественным опухолям гортани следует относиться с онкологической настороженностью, и каждый раз при их удалении следует проводить тщательное гистологическое исследование препарата. Иногда при таком исследовании не удается выявить злокачественное перерождение, в том числе потому, что многие переходноклеточные новообразования симулируют доброкачественную структуру. В таких случаях применяют электронно-микроскопические методы исследования на хромосомном уровне, изучают обменные процессы на клеточном уровне, проводят исследования микроструктуры подозрительных тканей с помощью ядерного магнитно-резонансного и других лучевых методов.
По морфологическому строению и клиническим проявлениям опухоли гортани подразделяют на следующие формы (классификация опухолей гортани).
Доброкачественные опухоли: узелковая форма, полипы, папилломы, липомы, аденомы, миксомы, фибромиомы, нейрофибромы, ангиомы, дистопированные тиреоиды, кисты, хондромы, амилоидоз.
Опухоли ограниченной злокачественности: плазмоцитома, цилиндрома, лимфоидные опухоли.
Злокачественные опухоли: эпителиома, саркома.
Ch. Aubry и Ch. Jackson к доброкачественным опухолям гортани относят пролапс морганиева желудочка, ларингоцеле и даже пахидермии. Другие авторы (N. Costi-nescu и др.) с этим мнением не соглашаются, относя эти патологические состояния либо к воспалительным заболеваниям, либо к аномалиям развития.
В связи с тем, что в практике ЛОР-врача весьма часто встречаются не только воспалительные заболевания гортани, но и объемные образования, нам представляется необходимым привести наиболее полный перечень доброкачественных опухолей гортани.
Гортань из всех дыхательных путей наиболее подвержена различным патогенным факторам, способствующим возникновению опухолей. К этим факторам относятся курение, алкоголизм, многие профессиональные вредности, в том числе перенапряжение голосовой функции (певцы, актеры, работники шумовых цехов). Сочетание этих факторов производит потенцирующий эффект и во много раз увеличивает риск заболевания гортани. Этому способствуют также хронические воспалительные заболевания и различные нейровегетативные и эндокринные дисфункции. Указанные патогенные факторы обусловливают возникновение преимущественно доброкачественных опухолей гортани, которые, по данным Д. И. Зимонта, Б. М. Млечина и других авторов, возникают в 12 раз чаще, чем злокачественные опухоли гортани. Однако риск при возникновении доброкачественных опухолей заключается в том, что многие из них при отсутствии эффективной профилактики могут в последующем перерождаться в злокачественные опухоли. Поэтому ко всем доброкачественным опухолям гортани следует относиться с онкологической настороженностью, и каждый раз при их удалении следует проводить тщательное гистологическое исследование препарата. Иногда при таком исследовании не удается выявить злокачественное перерождение, в том числе потому, что многие переходноклеточные новообразования симулируют доброкачественную структуру. В таких случаях применяют электронно-микроскопические методы исследования на хромосомном уровне, изучают обменные процессы на клеточном уровне, проводят исследования микроструктуры подозрительных тканей с помощью ядерного магнитно-резонансного и других лучевых методов.
По морфологическому строению и клиническим проявлениям опухоли гортани подразделяют на следующие формы (классификация опухолей гортани).
Доброкачественные опухоли: узелковая форма, полипы, папилломы, липомы, аденомы, миксомы, фибромиомы, нейрофибромы, ангиомы, дистопированные тиреоиды, кисты, хондромы, амилоидоз.
Опухоли ограниченной злокачественности: плазмоцитома, цилиндрома, лимфоидные опухоли.
Злокачественные опухоли: эпителиома, саркома.
Ch. Aubry и Ch. Jackson к доброкачественным опухолям гортани относят пролапс морганиева желудочка, ларингоцеле и даже пахидермии. Другие авторы (N. Costi-nescu и др.) с этим мнением не соглашаются, относя эти патологические состояния либо к воспалительным заболеваниям, либо к аномалиям развития.
В связи с тем, что в практике ЛОР-врача весьма часто встречаются не только воспалительные заболевания гортани, но и объемные образования, нам представляется необходимым привести наиболее полный перечень доброкачественных опухолей гортани.
Доброкачественные опухоли гортани
Общим для них являются «три нет»: они не инфильтрируют окружающие ткани, не метастазируют, не рецидивируют после удаления. Однако, как показывает клиническая практика, в гортани встречаются такие виды опухолей, которые, несмотря на то, что гистологическое исследование указывает на их доброкачественный характер, рецидивируют после удаления. К таким опухолям относятся папилломы, полипы и певческие узелки, а первые две формы у взрослых при частом рецидивировании могут перерождаться в злокачественные опухоли. Чаще всего встречаются узелки, полипы и папилломы, значительно реже – другие доброкачественные опухоли гортани.
Узелки голосовых складок
Эти узелки, также именуемые певческими или гиперпластическими, представляют собой небольшие парные, симметрично расположенные по краям голосовых складок на границе латеральной и средней их третей образования весьма незначительного размера (несколько миллиметров), состоящие из фиброзной ткани. Иногда они диффузно распространяются на большую поверхность складок, вызывая значительные нарушения тембра голоса (см. цветную вклейку, рис. 30; рис. 12, 1, 2).
В морфологическом понимании эти узелки являются не опухолями, а разрастанием собственной соединительной ткани голосовых складок. Обычно они возникают при перенапряжении при крике, пении, громкой декламации, особенно, по данным ряда зарубежных фониатрических исследований (Ch. Jackson и др.), когда при голосообразовании используются звуки высоких регистров, поэтому певческие узелки встречаются у сопрано, колоратурных сопрано, теноров и контртеноров и очень редко – у контральто, баритонов и басов.
При стробоскопическом исследовании установлено, что на том уровне, на котором возникают певческие узелки, при фонации высоких тонов голосовые складки принимают более конвекситальную (выпуклую) форму и тем самым более тесно и на более продолжительное время прилегают друг к другу. В результате на указанном месте сначала возникает двусторонний ограниченный очаг воспаления, вслед за чем при продолжении голосовых нагрузок возникает гиперплазия соединительнотканных волокон, наиболее чувствительных к механическим и воспалительным раздражениям. Из узелков иногда могут развиваться «полипы» голосовых складок, имеющие ту же гистологическую структуру, что и предшествующие им узелки, а следовательно – и тот же патоморфогенез (см. цветную вклейку, рис. 12, 1,2).
В морфологическом понимании эти узелки являются не опухолями, а разрастанием собственной соединительной ткани голосовых складок. Обычно они возникают при перенапряжении при крике, пении, громкой декламации, особенно, по данным ряда зарубежных фониатрических исследований (Ch. Jackson и др.), когда при голосообразовании используются звуки высоких регистров, поэтому певческие узелки встречаются у сопрано, колоратурных сопрано, теноров и контртеноров и очень редко – у контральто, баритонов и басов.
При стробоскопическом исследовании установлено, что на том уровне, на котором возникают певческие узелки, при фонации высоких тонов голосовые складки принимают более конвекситальную (выпуклую) форму и тем самым более тесно и на более продолжительное время прилегают друг к другу. В результате на указанном месте сначала возникает двусторонний ограниченный очаг воспаления, вслед за чем при продолжении голосовых нагрузок возникает гиперплазия соединительнотканных волокон, наиболее чувствительных к механическим и воспалительным раздражениям. Из узелков иногда могут развиваться «полипы» голосовых складок, имеющие ту же гистологическую структуру, что и предшествующие им узелки, а следовательно – и тот же патоморфогенез (см. цветную вклейку, рис. 12, 1,2).
